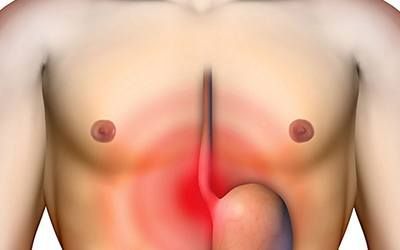
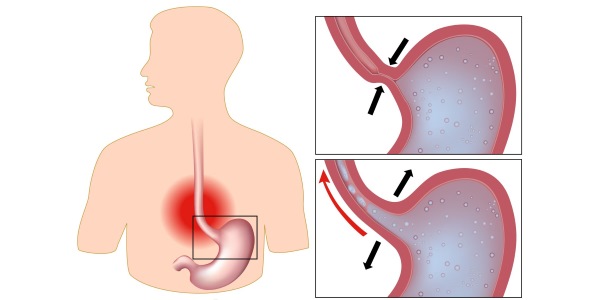
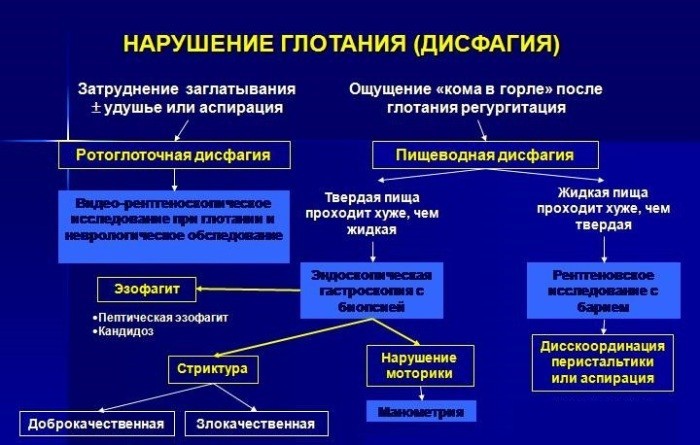
What causes difficulty swallowing (dysphagia)?
Содержание:
- Виды
- Классификация и симптоматика
- Диагностика
- Как избавиться от дисфагии?
- Можно ли вылечить рефлюкс-эзофагит навсегда
- Причины дисфагии
- Питание
- Особенности течения дисфагии у детей
- Немного о физиологии глотания
- Классификация и виды
- Классификация патологии
- What research is being done on dysphagia?
- Принятая классификация заболеваний пищевода
- Лечение
- Симптомы
- Симптомы рефлюкс-эзофагита у взрослых
- Уход за зубами и дисфагия
- Диагностика дисфагии
- Лечение дисфагии
- Народные средства для лечения дисфагии
- Затруднение глотания у детей
- Виды дисфагии
- Формы дисфагий
Виды
Выделяют несколько вариаций двигательной дисфункции мышечной трубки, каждая из которых отличается индивидуальными признаками. Причина их происхождения также различна.
Сегментарный спазм
Сокращению подвергаются незначительные по размеру участки пищевода. Но каждая попытка транспортировки трапезы в желудок сопровождается острой болью, которая фиксируется в грудном отделе. Ее трудно отличить от сердечной.
Спазму, локализованному в эластичной трубке, свойственно плавно нарастать и плавно ослабевать. Игнорирование симптомов может привести к деформации пищевода, и тогда для восстановления органа потребуется хирургическое вмешательство. В группе риска находятся люди, страдающие дисфагией.
Диффузный спазм
Мышцы начинают сжиматься уже в период глотания. Болевой синдром поражает участок, разделяющий границы нижнего отдела пищевода и желудка. Он может иррадировать в плечи и шею. Первый признак расстройства заключается в том, что человек физически не может проглотить пищу. Продолжительность диффузного спазма варьируется от нескольких минут до нескольких часов. В этот период жидкость (чай, кофе, компот, кисель) проглатывается труднее, чем пища плотной консистенции. Приступы могут беспокоить 4-5 раз в месяц.
Спазм на нервной почве
Фиксируется судорожное сокращение мышц пищевода, которое развивается хаотично. Депрессия, стресс, испуг – распространенные источники спазма, и не имеет значения, принимает ли человек пищу или нет. Ощущается острая боль в груди и усиливается рвотный рефлекс. Питательные вещества не доходят до желудка, оставаясь внутри мышечной трубки. Лечение основывается на приеме седативных препаратов.
Спазм при глотании
Мышцы пищевода напрягаются сразу после попадания пищи в эластичный орган: образуется комок из еды, и человек ощущает позывы к рвоте. После опорожнения мышечной трубки в содержимом массы будут наличествовать частицы непереваренной пищи, что существенно упрощает процесс диагностики заболевания.
Кардиологический спазм
Спазмы локализуются по всей протяженности пищевода: стенки органа подвергаются структурным изменениям, а кардиальный сегмент становится узким.
Патология возникает по причине:
- язвенной болезни;
- повреждений механического характера;
- злокачественных опухолей;
- отравлений ядами и токсинами (табак, алкоголь, свинец, мышьяк);
- инфекционные заболевания (туберкулез, сыпной тиф, сифилис);
- воспалительные процессы в зоне диафрагмы (аортит, плеврит);
- расстройства ЦНС, источником возникновения которых явились вирусы (дифтерия, полиомиелит).
Диагностика заболевания не вызывает затруднений: кардиологический спазм имеет четко выраженные проявления (боль при глотании, дискомфорт во время продвижения пищи), которые выявляются путем опроса больного и определяются на основе изучения анамнеза.
Спазм при остеохондрозе (шейном)
Патологии, возникающие в шейном и грудном секциях позвоночного столба, также могут спровоцировать дисфункцию пищевода. Сдавливание нервных окончаний приводит к невозможности регулировки работы органов пищеварения со стороны вегетативной системы. Распознать спазм удается не всегда: для правильного диагностирования расстройства необходимы дополнительные обследования.
Классификация и симптоматика
Симптоматика дисфагии обусловлена не только провоцирующей причиной, но также зависит от степени и глубины ее развития – вовлечением в процесс тех или иных мышц пищевода и смежных с ним областей.
Посему дисфагия классифицируется, подразделяясь на:
- орофарингеальную;
- эзофагеальную;
- крикофарингеальную;
- не связанную с деятельностью пищеводной мускулатуры.
Первый (орофарингеальный) уровень – это область ротоглотки, откуда глотаемому куску трудно переместиться в пищевод вследствие ли патологии мускулатуры данной зоны, расстройства ее нервной регуляции, либо изменений, возникших в окологлоточных структурах.
Эзофагеальная дисфагия (чисто пищевода) может иметь 3 уровня:
- верхний;
- средний;
- нижний.
Обусловлена она либо механически трудной проходимостью пищевода, не связанной с деятельностью его мышц, либо расстройством функционирования последних, обусловленных той или иной причиной. Механическим препятствием может быть опухоль, рубец от ожога пищевода и аналогичные факторы.
Дисфункцию же могут вызывать как интоксикация микробными ядами, так и вегетативный невроз или иные поводы. В случае дисфункции круговой мускулатуры верхнего пищеводного жома говорят о дискоординации на крикофарингеальном уровне, или о крикофарингеальной дискоординации.
Последняя группа причин – это передавливание пищевода извне, как в случае с его пережатием аневризмой аорты и другими аналогичными вариантами.
В зависимости от серьезности ситуации описываются 4 степени дисфагии:
- первая – не проглатывается твёрдая пища;
- вторая – при невозможности проглатывания твёрдой пищи еда в состоянии пюре (полужидкая и мягкая) проходит пищевод свободно;
- третья – пищевод проходим исключительно для жидкостей;
- четвертая – проглатывание абсолютно неосуществимо, тяжело глотать даже слюну.
Дисфагии любой этиологии проявляются в невозможности проглатывания пищи (проглатываемое не проходит дальше глотки и возвращается в рот). Либо проглатывание осуществляется, но вызывает ощущение «подавливания», остановки пищевого кома на одном из уровней горла.
Крайняя степень ощущений – это острая боль в центре грудины, сравнимая с сердечной.
Диагностика
Комплексное обследование назначает врач терапевт, учитывая жалобы пациента. Необходимо установить точную причину, которая спровоцировала нарушения.
Для диагностики дисфагии пищевода человеку рекомендуется пройти следующие обследующие тесты:
| Название | Описание |
| Фарингоскопия | Диагностические метод, который позволяет точно установить причины дисфагии пищевода. В некоторых ситуациях врач дополняет процедуру ларингоскопией. |
| Рентгеноскопия | Применяется контрастное вещество, при помощи которого определяются различные патологические изменения в области пищевода, также нарушение моторики или образование дивертикулов. |
| Общий и биохимический анализ крови | Результаты показывают изменения параметров крови. Определяется уровень гемоглобина, эритроцитов, лейкоцитов. Оценивается работа почек, печени и поджелудочной железы. |
| Анализ кала | Тестирование проводится в случае подозрения на скрытое кровотечение. |
| Эзофагогастродуоденоскопия (ЭГДС) | Обследуются органы пищеварительной системы. В ходе процедуры можно взять биопсию пораженных участков слизистой оболочки. |
| Ультразвуковое исследование (УЗИ) | Специалист просматривает органы брюшной полости и оценивает их функционирование. |
| Магнитно-резонансная томография (МРТ) | Метод диагностики используется для выявления заболеваний внутренних органов или систем. |
Важно дифференцировать патологический синдром, поскольку многие болезни сопровождаются схожими клиническими симптомами. Результаты диагностики также помогут врачу подобрать схему максимально эффективного лечения
Учитывая провоцирующий фактор, пациенту также понадобиться консультация других профильных специалистов (отоларинголога, гастроэнтеролога, хирурга, онколога, невропатолога, пульмонолога и психотерапевта).
Как избавиться от дисфагии?
Чтобы устранить данное состояние, врач изначально проводит всестороннее исследование. Практикуется как детальный опрос, так и инструментальные исследования. Может проводиться рентгенография пищевода, шеи и груди, ларингоспкопическое исследование. Если есть подозрение на развитие опухоли, проводится биопсия. При необходимости практикуются и другие исследования.
Лечение дисфагии пищевода зависит в первую очередь от причины ее развития. То есть проводится комплексное лечение того заболевания, симптомом которого она является. Если нарушения глотания произошло вследствие попадания в пищевод или в глотку инородного тела, то лечение дисфагии состоит в его извлечении. При наличии опухоли в обязательном порядке проводится консультация онколога. Учитывая тот факт, что опухоль, одним из симптомов которой является дисфагия, может иметь признаки злокачественной, лечение дисфагии народными средствами без визита к врачу лучше не практиковать. Иногда опухоль удаляется хирургически. При необходимости практикуется лучевая терапия или другие методы, направленные на приостановление прогрессирования онкологического заболевания.
Если причина болезни — это расстройства нервной системы, проводится консультация врача-психотерапевта
Очень важно четко соблюдать назначенную диету: есть только в четко определенное время, в позе, о которой расскажет врач, пищу принимать в виде пюре
При дисфункции мышц практикуются специальные упражнения, направленные на активизацию их деятельности. Однако иногда приходится проводить расширение пищевода.
В случае если дисфагия — последствие гастроэзофагеального рефлекса или эзофагита, больному назначаются те медикаменты, которые способствуют уменьшению кислотности желудка. Иногда нарушения глотания исчезают после того, как человек принимает антацидные препараты. В самых тяжелых случаях пациенту назначается прием пищи через зонд либо питательные вещества вводятся внутривенно.
Можно ли вылечить рефлюкс-эзофагит навсегда
Все зависит от тяжести заболевания. При рефлюкс-эзофагите 1 степени для полной ремиссии бывает вполне достаточно устранить причины, вызывающие болезнь, соблюдать диету, применять средства нетрадиционной медицины, обладающие противовоспалительным, обволакивающим действием.
Если же течение тяжелое, то здесь необходимо комплексное медикаментозное лечение, чтобы не допустить осложнений.
Если же осложнения заброса желудочного сока все-таки возникли, то вполне вероятно, что потребуется хирургическое лечение.
Конечно, прогноз для жизни вполне благоприятный, но чтобы избавиться от рефлюкс-эзофагита навсегда, при появлении первых симптомов лучше сразу обратиться к врачу для лечения.
Причины дисфагии
В зависимости от вызывавшей ее причины, дисфагия может быть:
- Истинной;
- Функциональной, когда механических препятствий процессу глотания нет, а есть лишь расстройства нервной системы;
- Вызванной органическими поражениями, когда имеются заболевания верхнего отдела ЖКТ или соседних с ним органов, препятствующие прохождению пищевого комка.
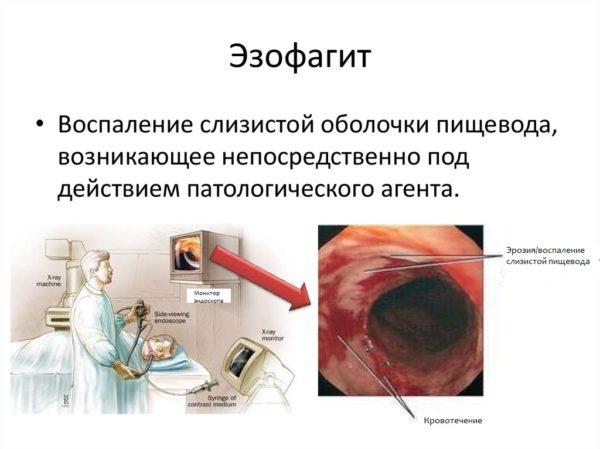
Наиболее частой причиной дисфагии являются именно заболевания пищевода, создающие механические препятствия продвижению пищевого комка. Такое состояние называется дисфагией пищевода. Причины дисфагии пищевода следующие: язва пищевода, эзофагит (воспаление слизистой оболочки пищевода), стриктура пищевода – рубцовое посттравматическое сужение пищевода, опухоль пищевода.
Кроме того, причиной дисфагии могут быть заболевания соседних с пищеводом органов, при которых происходит его сдавление. Например, грыжа пищеводного отдела диафрагмы, узловой зоб, аневризма аорты, опухоль средостения и т.п.
Питание
Соблюдение химически, механически и термически щадящей диеты является важной частью терапии дисфагии. Питание пациента, страдающего дисфагией, должно подчиняться следующим принципам:
- Оно должно быть дробным: то есть пациент должен есть понемногу, но часто (не менее пяти раз в течение суток).
- Употребляемая пища должна быть протертой, теплой и слабосоленой. При ее приготовлении необходимо использовать оливковое или сливочное масло. Применение свиного жира категорически противопоказано.
- Больному запрещается питаться всухомятку и наспех. Любую пищу следует пережевывать очень тщательно.
- Во избежание регургитации (пищеводной рвоты) пациенту необходимо воздерживаться от любых (особенно вперед) наклонов корпуса в течение двух часов после еды.
- Последняя трапеза должна состояться как минимум за пару часов до отправления на ночной покой.
Рацион человека, страдающего дисфагией, должен быть следующим:
- Оптимальным способом приготовления пищи является варка, запекание и приготовление на пару.
- Копченые, жирные, жареные, соленые, острые и консервированные блюда полностью исключаются из ежедневного рациона. Под таким же строгим запретом находится употребление фастфуда, любых газированных и алкогольных напитков, продуктов, содержащих большое количество грубой растительной клетчатки, а также крепкого кофе и чая.
- Диета должна быть преимущественно яично-молочно-растительной, содержащей каши (манную, овсяную, гречневую, рисовую) и слизистые супы.
- Пациенту полезно употребление молочных и кисломолочных продуктов, мяса (предпочтительно белого) и рыбы постных сортов, отварных или приготовленных на пару овощей.
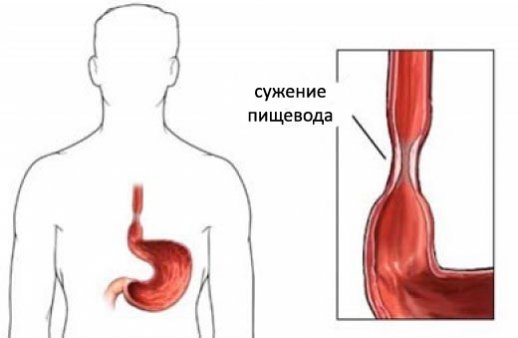
Особенности течения дисфагии у детей
В большинстве случаев дисфагия пищевода у детей возникает из-за расстройств в функционировании нервной системы. Этот факт может быть связан с незрелостью этой системы или врожденными и приобретенными заболеваниями. Нередко такая патология наблюдается у детей с детским церебральным параличом (в особенности у тех, у кого выявляется паралич всех конечностей).
Высокий риск развития дисфагии наблюдается и у детей со следующими патологическими состояниями:
- атетоз;
- врожденные аномалии развития глотки и пищевода;
- синдром Россолимо-Бехтерева и аномалии Арнольда-Киари.
Родители могут заподозрить начало возникновения дисфагии пищевода по следующим признакам:
- ребенок начинает употреблять пищу маленькими порциями;
- малыш долго сосет грудь или соску;
- появление кашля и гиперемия лица после питья и/или еды;
- кашель и затрудненность дыхания не возникают, если начать кормить ребенка небольшими порциями;
- ребенок пытается поставить голову в необычную позу перед началом кормления;
- происходит затекание молока или молочной смеси в нос.
Иногда нарушение иннервации пищевода вызывается следующими факторами:
- частые бронхиты и пневмонии;
- бронхиальная астма.
Немного о физиологии глотания
Дисфагия — это затруднения, возникающие при акте глотания. Глотание является рефлекторным актом, который обеспечивает поступление пищевого комка изо рта в пищевод. Он состоит из таких фаз:
- ротовая – обеспечивается деятельностью коры головного мозга, посылающей импульсы к глотательному аппарату, и гарантирует продвижение пищевого комка за передние небные дужки;
- глоточная – является непроизвольной, обеспечивается безусловным рефлексом, происходит очень быстро и гарантирует поступление пищи в пищевод и начало ее продвижения к желудку;
- пищеводная – также является безусловным рефлексом, обеспечивающим перистальтическое передвижение комка пищи по пищеводу к желудку.
https://youtube.com/watch?v=-OqfI1T19A0
https://youtube.com/watch?v=-OqfI1T19A0
Классификация и виды
Клиницисты классифицируют все заболевания с синдромом дисфагии в зависимости от уровня нарушения и симптоматических проявлений. Существует следующие виды дисфагии:
- Орофарингеальная или ротоглоточная. Нарушение берет основу еще в глоточном кольце на стадии начальных глотательных движений. Основными причинами становится онкология головного мозга и шеи, болезни позвоночника, увеличение размеров щитовидной железы и лимфатических узлов. Среди симптомов выделяют сухой спастический кашель, приступы удушья, вплоть до развития дыхательной недостаточности, выведение пищи через носовые ходы в результате регургитации.
- Пищеводная или эзофагеальная. Состояние характеризуется нарушением продвижения пищи по пищеводу в желудок, спровоцировано нарушением моторики пищеводного тракта, его сдавлением или сужением. При затрудненном глотании трудно даже говорить.
Синдром дисфагии классифицируется на острый и хронический, различается по интенсивности течения (прогрессирующее или постоянное). Существует классификация и по степени дисфагии:
- I стадия – наблюдается сложность в сглатывании кашеобразных и твердых продуктов;
- II стадия – больной в состоянии проглотить перетертую жидкую пищу;
- III стадия – нарушение сглатывания не только пищи и питья, но и собственной слюны;
- IV стадия – отмечается полная атрофия мышц пищевода, глотание становится невозможным.
Степени дисфагии по стадии помогают понять тяжесть патологического процесса. Существуют и другие классификации, подвиды и подтипы основных видов патологии, которые помогают углубить понимание характера и тяжести течения заболевания.
Классификация патологии
По локализации нарушений выделяются несколько видов дисфагии:
- Глоточно-пищеводный тип. Он возникает при дисфункции быстрого глотания и затрудненности проникновения болюса (частично пережеванной еды) в желудочно-пищевой тракт.
- Орофарингеальная или ротоглоточная дисфагия. Болезнь сопровождается трудностями продвижения пищи в просвет пищевода, что вызвано заболеваниями нервной системы, мышц и тканей глотки.
- Эзофагеальный (пищеводный) вид. Он спровоцирован нарушениями медленной фазы глотания.
Классификация патологии по причинам возникновения:
- Функциональная дисфагия – появляется при психоэмоциональных и нервных отклонениях.
- Органическая – вызвана заболеваниями и поражениями ротовой полости, глотки, ЖКТ.
- Прочие разновидности:
- Психогенная дисфагия. Она развивается при неврозах и им подобных состояниях.
- Сидеропеническая. Болезнь вызвана железодефицитной анемией.
- Дисфагия Лузория. Еда тяжело передвигается по пищеводу из-за его защемления неправильно размещенным сосудом.
- Парадоксальная. Твердые комки проглатываются легче, чем жидкость.
- Нейронный тип. Это дисфункция глотания, которая появляется при заболеваниях центральной нервной системы (ЦНС).
Степени дисфагии
В развитии болезни выделяются 4 стадии:
- трудности при глотании сухой и твердой пищи;
- способность глотать еду только жидкой консистенции;
- затрудненное глотание;
- полная невозможность прохождения пищи в пищевод.
What research is being done on dysphagia?
Scientists are conducting research that will improve the ability of physicians and speech-language pathologists to evaluate and treat swallowing disorders. Every aspect of the swallowing process is being studied in people of all ages, including those who do not have dysphagia, to give researchers a better understanding of how normal and disordered processes compare.
Research has also led to new, safe ways to study tongue and throat movements during the swallowing process. These methods will help physicians and speech-language pathologists safely evaluate a patient’s progress during treatment.
Studies of treatment methods are helping scientists discover why some forms of treatment work with some people and not with others. This knowledge will help some people avoid serious lung infections and help others avoid tube feedings.
Принятая классификация заболеваний пищевода
Для заболеваний пищевода классификация подразумевает разделение патологий на группы со схожей этиологией, характером развития, типу опасности и подходу в лечении.
Рассмотрим группы и нарушения, относящиеся к ним.
| Группа | Схожие черты | Патологии |
| 1 | Аномалии внутриутробного развития |
|
| 2 | Болезни, приводящие к функциональным нарушениям |
|
| 3 | Воспалительные заболевания |
|
| 4 | Сосудистые изменения | |
| 5 | Изменения на клеточном уровне |
|
| 6 | Травматические повреждения |
|
Лечение
Обычно курс лечения определяет врач, исходя из причин, которые спровоцировали развитие дисфагии пищевода. В первую очередь во время лечения данной патологии больному потребуется соблюдать диету. Для этого нужно будет исключить из своего рациона острую, жирную, жареную пищу. Также следует отказаться от кофе, газированных напитков, алкоголя, кофе. Не следует употреблять и пищу с большим содержанием сахара. Желательно употреблять перетертые фрукты и овощи, кушать не жирные бульоны, жидкие каши
Важно также отметить, что пища не должны быть слишком горячей или холодной
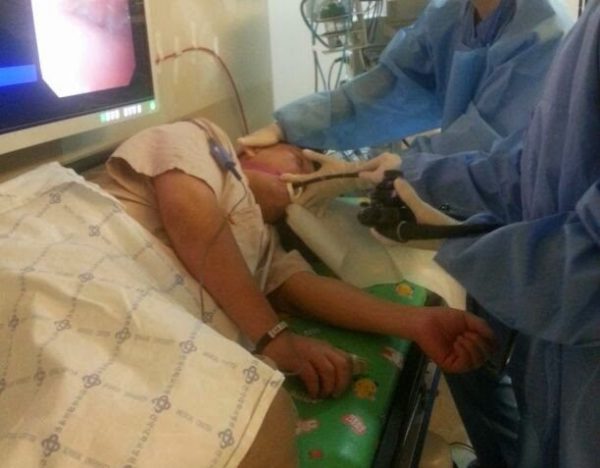
Для лечения заболевания может назначаться терапия с использованием бужирования. При фиксировании стриктур буж вводится по проводнику пищевод под контролем эндоскопии. В курс лечения обычно входит назначение направленных медикаментозных препаратов. Обычно к ним относятся анестетики, противовоспалительные средства, а также лекарства, успокаивающие нервную систему. Если ранее были обнаружены злокачественные опухоли, тогда назначаются и другие средства для купирования развития рака и сопутствующих признаков. Если во время лечения постоянно устранять факторы, которые способны привести к ухудшению моторики, то выздоровление наступи значительно быстрей.
Симптомы
Клиническая картина дисфагии пищевода дает возможность не только определить вид нарушения, но и степень развития синдрома
Врач обращает внимание на все признаки, чтобы установить также причину патологического состояния
Дисфагия пищевода (симптомы и лечение определяет лечащий врач, учитывая жалобы пациента) сопровождается следующими проявлениями:
| Название | Симптоматика |
| Ротоглоточная |
|
| Пищеводная |
|
Крикофарингеальная дискоординация сопровождается схожими клиническими признаками с ротоглоточной дисфагией. Отличительной особенностью этого патологического состояния является высокая вероятность поражения легких.
Симптомы рефлюкс-эзофагита у взрослых
Редко болезнь протекает с умеренно выраженной симптоматикой или вовсе бессимптомно. Чаще же симптомы рефлюкс-эзофагита у взрослых ярко выражены. Выделяют симптомы со стороны пищевода и симптомы со стороны соседствующих органов.
Симптомы заброса кислоты со стороны пищевода:
- изжога;
- отрыжка
- боли в ретростернальной области («стягивает за грудиной»), нередко иррадиирующие в шею и спину, снимающиеся антацидами;
- дисфагия, различной степени выраженности, носящая преходящий характер;
- при тяжело текущем заболевании возможна рвота с примесью крови.
Симптомы со стороны других систем и органов:
Кашель
Кашель при рефлюкс-эзофагите сухой, часто мучительный. Капельные инфекции, возникающие на этом фоне, протекают тяжело, и могут осложниться развитием бронхиальной астмы.
Существует два механизма развития кашлевого синдрома:
- Частицы рефлюктата, при выраженном поражении пищевода, попадают в глотку, а оттуда в носоглотку и трахею, где раздражают кашлевые рецепторы слизистой.
- Если заброс рефлюктата невысокий, и процесс локализуется только в дистальном отделе пищевода, возможно раздражение вагусных центров, расположенных в нижней части пищевода, которые активизируют кашлевой центр головного мозга.
Для того чтобы правильно лечить кашель при рефлюкс-эзофагите, необходимо, прежде всего, повысить pH желудочного сока, чтобы убрать причину его вызывающую (антациды, ИГР, ИПП). При частых аспирационных пневмониях требуется оперативное лечение. Чтобы легче переносить приступы, можно от кашля принимать средства, рекомендуемые альтернативной медициной (мед, алоэ, прополис). Часто используются дыхательные упражнения.
Экстрасистолы
Экстрасистолия (внеочередные сокращения сердечной мышцы) – это частая жалоба при заболеваниях желудка и ЖКТ в целом. Экстрасистолы возникают вследствие висцерокардиальных рефлексов, носят функциональный характер. Специального антиаритмического лечения не требуют, особенно при умеренно выраженной экстрасистолии.
Другой причиной возникновения экстрасистолии, является длительное действие рефлюктата на вагусные центры, расположенные в нижней части пищевода. Следствием чего является развитие вегето-сосудистой дистонии с психосоматическими проявлениями.
Лечение должно быть направлено на устранение патологии, вызвавшей экстрасистолию.
Когда больные плохо переносят экстрасистолию, особенно если она сопровождающаяся повышенной возбудимостью (страхом, бессонницей), конечно, требуется коррекция состояния. Но прежде чем лечить экстрасистолию, необходима консультация психоневролога, так как вещества, обычно назначаемые при неврозах (антидепрессанты, транквилизаторы, нейролептики), могут ухудшить состояние нижнего пищеводного сфинктера.
Таблица 1. Симптомы хронического рефлюкс-эзофагита
| Виды рефлюкс-эзофагита | Симптомы |
| Катаральный и отечный | Наиболее легкие формы заболевания, сопровождающиеся воспалением слизистой.
Клиническая картина выражена умеренно или слабо. Больные жалуются на небольшой дискомфорт в ретростернальной области и эпигастрии, периодически возникающую изжогу, отрыжку. Все симптомы усиливаются при переедании и физической активности. Течение обычно доброкачественное, при правильном лечении заканчивается полным выздоровлением. |
| Эрозивный | Общее состояние не нарушено.
У пациентов старше 60 лет при эндоскопическом обследовании часто находят белесые пятна в грудном отделе пищевода – это внутриклеточное отложение гликогена (акантоз пищевода). Жалобы на ретростернальные жгучие боли, возникающие как во время еды, так и вне приема пищи, изжогу, провоцирующую постоянный прием соды, отрыжку, гиперсаливацию. Заболеванию часто сопутствуют внепищеводные симптомы. При тяжелом течении возможны осложнения. |
| Фибринозный | Жалобы на затруднения глотания, изжогу, отрыжку, резкие загрудинные боли, иррадиирующие в спину и перикардиальную область, появление во рту серых пленок. |
| Эритематозный | Заброс в пищевод ухудшает общее состояние.
Больные жалуются на дисфагию, рвоту, срыгивание слизью, изжогу, чувство жжения в груди, ретростернальные боли. В клинике преобладает срыгивание кровянистой слизью, рвота с примесью крови, выраженная дисфагия, одинофагия – ощущение боли во время прохождения пищи по пищеводу, боль в грудной клетке, мелена – стул с примесью крови. |
| Некротический | Развивается на фоне тяжелых заболеваний (уремия, агранулоцитоз, сепсис);
заболевание проявляется дисфагией, одинофагией, многократной рвотой, резкими ретростернальными болями, усиливающимися при глотании. |
Уход за зубами и дисфагия
Иногда развитие дисфагии может быть связано с наличием стоматологических проблем. Отсутствие зубов, их плохое состояние или неудачно подобранные зубные протезы становятся причиной недостаточного пережевывания пищи. Несмотря на то что сама по себе гигиена полости рта не избавит вас от дисфагии, тщательный уход за зубами и деснами является важным условием для предотвращения и уменьшения выраженности проблем с глотанием. Чистка зубов фторидсодержащей пастой не реже двух раз в день поможет избежать развития кариеса, образования зубного налета и зубного камня.
Нередко в лечении дисфагии принимает участие целая команда медицинских специалистов: стоматолог, логопед, терапевт и ЛОР-хирург. Совместными усилиями они вырабатывают оптимальную стратегию лечения, чтобы устранить или облегчить любые проявления нарушения функции глотания.
Диагностика дисфагии
Сам синдром дисфагии диагностических трудностей обычно не вызывает. Все усилия врачей направлены на выявление заболевания, вызвавшего дисфагию. В плане диагностики проводят следующие обследования:
- Фарингоскопия – это метод позволяет выявить причины ротоглоточной дисфагии: глосситы, тонзиллиты, новообразования, инородные тела. Фарингоскопия дополняется непрямой ларингоскопией, метод позволяет выявить патологию надгортанника.
- Рентгеноскопия с контрастированием пищевода позволяет выявить нарушения моторики пищевода, дивертикулы.
- ЭФГС выявляет очаги воспаления, участки подозрительные на онкопатологию. При необходимости проводят биопсию ткани для морфологического исследования.
- Длительное измерение рН среды внутри пищевода – это наиболее достоверный метод для выявления ГЭРБ, проводят пищеводную манометрию (для определения нарушений в работе НСП).
- Лабораторные методы исследования неспецифичны:
- в периферической крови может определяться небольшой лейкоцитоз, анемия, повышение СОЭ;
- в венозной крови чаще всего наблюдается снижение общего белка, диспротеинемия;
- тестирование кала на скрытую кровь.
С целью выявления неврологической патологии проводят углубленное неврологическое обследование. Если клиническая диагностика вызывает сомнения, проводится инструментальная диагностика:
- КТ головного мозга;
- МРТ;
- ЭЭГ.
При подозрении на кардиальную и пульмональную патологию проводят:
- рентгенографию грудной клетки;
- ЭКГ;
- эхокардиографию.
Лечение дисфагии проводят после окончательной постановки диагноза.
Лечение дисфагии
Для избавления от патологии применяют комплексное лечение, в зависимости от причины, вызвавшей нарушение.
К медикаментозным средствам относятся:
- Антибактериальные препараты при инфекциях пищевода и глотки бактериального происхождения.
- Ингибиторы протонного насоса – медицинские лекарства для уменьшения кислотности желудочного содержимого при воспалении пищевода – Альмагель, Фосфалюгель.
Пациенту назначают симптоматическое лечение для облегчения процесса глотания пищи.
При дисфалгии пища может попасть в дыхательные пути. Это требует экстренного оказания медицинской помощи по очищению дыхательных путей для устранения угрозы жизни человека.

Оперативное вмешательство необходимо для устранения затруднения глотания при наличии опухоли или ожоговом сужении пищевода.
Помогает облегчить состояние специальная диета, незаменимая при дисфагии при периоде восстановления после инсульта или при опухоли, которую невозможно удалить.
К правилам приема пищи можно отнести:
- питание маленькими порциями и кусочками;
- тщательное пережевывание пищи;
- употребление большого количества жидкости;
- исключить принятие алкогольных напитков.
Помните! После приема пищи нежелательны физические нагрузки, особенно наклоны. Последнее употребление еды должны быть не менее 3 часов до сна.
Из ежедневного рациона рекомендуется исключить пищу и продукты, способные вызвать раздражение пищевода:
- слишком высокая или низкая температура блюд;
- острая, кислая, жареная, копченая пища;
- кофе;
- крепкий чай;
- фаст-фуд;
- шипучие напитки.
При проблемах с глотанием нельзя употреблять пищу всухомятку. Полезно включать в рацион нежирное мясо и рыбу, белое мясо птицы, овощи на пару и фрукты, кисломолочная продукция.
Народные средства для лечения дисфагии
Народные целители рекомендуют страдающим дисфагией до приема пищи принимать целебный отвар. Его состав: 25 г шишек хмеля, 20 г листьев розмарина, 25 г листьев перечной мяты, 20 г травы зверобоя, 25 г листьев мелиссы, 30 гр корня валерианы. Все ингредиенты хорошо измельчить и перемешать, столовую ложку залить стаканом кипятка, дать настояться 2 часа, процедить. Пить по четверти стакана за полчаса до еды 3 раза в день.
За 10 мин до еды можно принимать 15 капель настойки красавки. В качестве антиспазматического средства можно употреблять отвар 15 г корня крестовника, 20 г травы эфедра и 20 г травы пустырника. Измельченные и перемешанные травы залить на 3–4 часа холодной водой, потом довести до кипения, процедить и принимать за 10 мин до еды по паре столовых ложек.
После приема пищи через час-два можно выпить сироп. 5 ст. л. подорожника полчаса кипятить, остудить, добавить чайную ложку семени сельдерея, 200-300 г меда, снова прокипятить и процедить.
Облегчают симптомы дисфагии льняное семя и плоды аниса, взятые в равных долях, мед и вода. Все прокипятить, процедить и пить вместо воды.
Перед сном можно сделать клизму. На литр крепкого черного чая берут отвар из 3 ст. л. ромашки на литр воды.
Затруднение глотания у детей
Главными причинами дисфагии у детей являются различные патологии нервной системы, к примеру, такие как детский церебральный паралич (особенно высоки риски появления данного состояния в случае паралича одновременно обеих рук и ног).
Очень высокие риски и у детей, страдающих от атетоза (постоянных непроизвольных движений), которые зачастую отличаются врожденным характером. Возможно развитие трудностей с глотанием и при болезнях мышц, в случае расщелины позвоночника, аномалии Арнольда-Киари. К дисфагии могут приводить врожденные аномалии в развитии пищевода и глотки, синдром Россолимо-Бехтерева.
Клинически дисфагия у детей проявляется следующими симптомами:
- малыш потребляет очень малый объем пищи;
- длительное время берет грудь или потребляет смеси;
- после питья и приема пищи возникает кашель и краснеет лицо;
- во время кормления шея и голова пребывают в необычном положении;
- возможно появление одышки, хотя она может быть не сильно выраженной при небольшом объеме пищи, попадающей в трахею;
- появляются смесь или молоко на носу.
Стоит насторожиться в случае частых пневмоний и бронхитов, появления астмы, если близкие родственники не страдают от нее. Все это также может свидетельствовать о проблемах с иннервацией пищевода.
Виды дисфагии
Все заболевания, протекающие с синдромом дисфагии, в зависимости от анатомического уровня нарушения глотания делят:
- Орофарингеальная (ротоглоточная) дисфагия – нарушение формирования пищевого кома и продвижения его в глотку, в этом случае нарушаются начальные глотательные движения.
Причинами могут быть неврологическая патология, тиреомегалия, лимфоаденопатия, онкологические заболевания головы и шеи, дегенеративные процессы позвоночника. Основные симптомы:
- кашель;
- носовая регургитация;
- приступы удушья.
Лечение зависит от причин, вызвавших этот синдром.
- Эзофагеальная (пищеводная) дисфагия – нарушение продвижения пищи из глотки в желудок. Причинами заболевания являются сужение или сдавление пищеводной трубки, а также нарушение его моторики.
Кроме того, все дисфагии делят на:
- острые;
- хронические
По характеру течения:
- интермиттирующие;
- постоянные;
- прогрессирующие, с нарастающей клиникой.
Формы дисфагий
В зависимости от локализации нарушений, вызывающих затрудненность глотания, выделяют следующие виды дисфагии:
- рото-глоточная (или орофарингеальная) – вызывается затрудненностью поступления комка пищи в просвет пищевода, вызванной патологиями мышц глотки, окологлоточных тканей или нервной системы;
- глоточно-пищеводная – провоцируется нарушением фазы быстрого проглатывания и затрудненностью поступления болюса в пищевод;
- пищеводная (эзофагеальная) – возникает при нарушениях медленной фазы глотания, затрудняющих поступление пищевого комка в пищевод, разделяется на нижнюю и среднюю.
В зависимости от причин возникновения нарушение глотания может быть:
- функциональным – вызывается нервными и психоэмоциональными нарушениями;
- органическим – провоцируется заболеваниями или другими поражениями рта, глотки или пищевода.
В дисфагии выделяют 4 степени проблем с глотанием пищи:
- Затруднения при проглатывании только некоторых видов твердой пищи.
- Проглатывание твердой пищи абсолютно невозможно, но полужидкая и мягкая поступают в пищевод и желудок беспрепятственно.
- Затрудненность не возникает только при проглатывании жидкой пищи.
- Акт проглатывания невозможен.