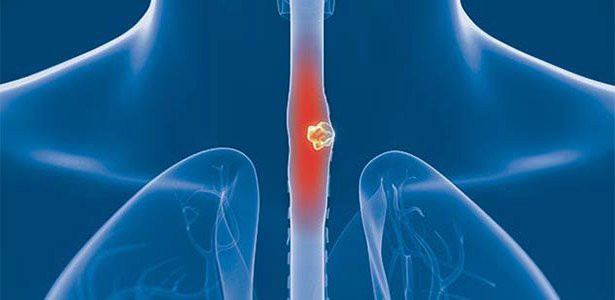
Характерные симптомы и методика лечения спазма пищевода
Содержание:
Симптомы спазма пищевода
Клиническая картина спазма пищевода зависит от локализации и формы патологического процесса. Наиболее типичными признаками любой из форм заболевания являются загрудинные боли и нарушение глотания. Боль пациенты чаще всего связывают с глотанием пищи и слюны, хотя она может возникнуть и спонтанно. Стрессы приводят к усугублению боли. Возможна иррадиация болевых ощущений в лопатки, плечи, нижнюю челюсть, спину. Чаще всего приступ длится не более часа, хотя не исключается и более длительная его продолжительность. Обычно пациенты описывают свои ощущения как чувство давления за грудиной. На фоне приема спазмолитиков боль ослабевает или исчезает.
Дисфагия может развиться на фоне приема как твердой, так и жидкой пищи. Чаще всего она непостоянна и возникает одновременно с болью. Изжога беспокоит каждого пятого пациента, а срыгивание пищи отмечается только на фоне очень сильных спазмов или значительного скопления пищевых масс в пищеводе.
Спазмирование верхнего сужения пищевода (наиболее частая форма патологии) чаще всего возникает у пациентов, склонных к истерии, неврозам, перепадам настроения. Клинически проявляется давящей болью за грудиной, тошнотой, кашлем, покраснением лица, страхом и волнением. Спазм пищевода может возникать остро, либо его проявления нарастают постепенно, перемежаясь периодами ремиссии. Интермиттирующий характер патологии приводит к тому, что пациент становится беспокойным, питается нерегулярно, боится возврата симптомов, а это еще больше усугубляет патологические проявления спазма пищевода.
Хронический спазм в области верхнего сужения чаще всего развивается у пожилых пациентов с дефектами зубного ряда, нарушением жевания, склонных к проглатыванию больших непережеванных кусков пищи; особенно если в анамнезе имеются указания на острый спазм пищевода. В клинической картине преобладают неприятные ощущения за грудиной, затруднения при прохождении твердой пищи, необходимость запивать водой каждый глоток. Постоянная непроходимость пищевода приводит к формированию его компенсаторного расширения над спазмированным участком.
Спазм нижних отделов пищевода и кардии также может быть острым и хроническим. Острый спазм проявляется болями в эпигастрии и за грудиной, ощущением задержки пищевых масс над желудком; запивание пищи водой не приносит облегчения. Отдельно рассматривается несфинктерный спазм пищевода (синдром Баршоня-Тешендорфа), при котором одновременно поражается несколько отделов органа на всем протяжении. Пациенты предъявляют жалобы на эпизодические эпизоды дисфагии (от пары минут до нескольких недель), сопровождающиеся загрудинной болью, срыгиванием слизи. Патология часто возникает на фоне язвенной, желчнокаменной болезни; для нее характерно повышение аппетита.
Лечение
Терапия нейромускулярной дисфункции пищевода основывается на использовании медикаментов и альтернативных приемов, включающих: народные средства, диетическое питание, процедуру бужирования, гимнастические упражнения. Лечение спазма эластичного органа предполагает комплексный подход.
Медикаменты
В зависимости от клинической картины заболевания гастроэнетеролог назначает:
- спазмолитики – «Нитролонг», «Спазган» (действие направлено на снятие напряжения мышечной активности);
- антидепрессанты – «Паксил», «Себазон» (действие направлено на улучшение психо-эмоционального состояния);
- анестетики – «Новокаин», «Лидокаин» (действие направлено на снятие болевого синдрома);
- препараты, устраняющие симптомы средней тяжести – «Белласпон», «Белластезин»;
- препараты, понижающие кислотность желудочного сока – «Омез», «Креон»;
- транквилизаторы – «Триоксазин», «Реланиум» (действие направлено на устранение тревоги, страха).
Диета
Невозможно избавиться от спазма пищевода без корректировки рациона питания
Важно отказаться от жирной, острой, соленой пищи и сделать акцент на отварных блюдах или приготовленных на пару
Рекомендуется исключить продукты, изобилующие грубой клетчаткой (яблоки, капуста, редис). Табу распространяется на газированные напитки и алкоголь. Необходимо отучиться есть чрезмерно холодную и горячую пищу. За обедом не следует спешить: еда должна тщательно пережевываться, кушать рекомендуется небольшими порциями.
Народная медицина
В лечении спазма пищевода не стоит отвергать рецепты травников и знахарей. Рекомендуется приготовить:
- отвар из мяты (20 г) и сухих листьев подорожника (80 г). Ингредиенты размешивают в 1,5 л теплой воды, ставят на медленный огонь, добавляют 50 г меда и кипятят 7 минут, затем напиток процеживают и принимают по 1 с. л. натощак;
- настой из льняного семени (15 г измельченных зерен растения, 15 г аниса заваривают в 0,7 л кипятка, в микстуру добавляют 1 с. л. меда и через 20 минут процеживают, напиток принимают 3 раза в день);
- настойка из корней валерианы (пустырника). Лекарство в дозировке 15 капель растворяют в 1 стакане воды и принимают трижды в день перед едой по 80-100 г.;
- эфирные масла (чайное дерево, иланг-иланг). Для приготовления раствора достаточно 5-10 капель сырья развести в 200 г воды. Принимать лекарство рекомендуется 2 раза в день по 100 г.
Фитотерапия дает стойкий оздоровительный эффект в сочетании с другими методами реабилитации пациентов, страдающих нейромускулярной дисфункцией мышечной трубки.
Альтернативные варианты
Возникают случаи, когда в дополнение к медикаментозной терапии гастроэнтеролог назначает процедуру бужирования. Пациенту вводят стальной зонд, который расширяет мышечный орган. Техника рекомендована после химических ожогов, травмирования и инфицирования пищевода патогенными микроорганизмами.
Неотъемлемая часть реабилитации больных, страдающих спазмами мышечной трубки – это двигательная активность. Им рекомендована регулярная гимнастика с комплексом упражнений, направленных на укрепление позвоночника и стабилизацию работы ЦНС
Важно на период лечения отказаться от сидячего образа жизни
Помогают устранить нейромускулярную дисфункцию и массажные процедуры.
Симптоматика болезни
Заболевание обычно сопровождаться тремя основными симптомами:
- Болью. Главный симптом, чаще всего проявляющийся в нижней трети грудины. Возникает он даже у здоровых людей – в процессе приёма пищи (в результате торопливого поглощения продуктов), и в остальное время, иногда даже по ночам.
- Дисфагией. Воспринимается пациентом как задержка еды внутри пищевода, своеобразного чувства комка за грудиной. Нередко дисфагия проявляется после приёма твёрдой пищи и холодных напитков, а стресса или волнения дополнительно усиливают симптомы.
- Диспептическими расстройствами в виде появляющейся периодически отрыжки и изжоги, а также обратного движения по пищеводу недавно принятой пищи.
Лёгкая форма болезни приводит только к временному ощущению пищевого комка и задержки пищи – и то, в основном, во время её приёма. Уже через несколько секунд оно пропадает, после чего пациент может свободно продолжать есть, без особого дискомфорта и дальнейших проявлений эзофагоспазма. На тяжёлых стадиях заболевания симптоматика продолжается значительно дольше, в результате чего пациент может потерять аппетит, что со временем приводит к снижению веса.
Спазм пищевода: симптомы и лечение
Спазм пищевода, симптомы и лечение – все это стало предметом гастроэнтерологической науки сравнительно недавно (70-е годы XX века). Именно в это время заложены основы понятия о функциональных заболеваниях и состояниях человеческого организма. Под функциональным состоянием обычно понимают те заболевания, которые не сопровождаются морфологическими изменениями. Впрочем, русская клиническая школа всегда считала, даже не имея фактических доказательств, что функциональные изменения всегда предшествуют органической патологии. Сейчас доказано, что функциональные состояния сопровождаются биохимическими и нейрофизиологическими нарушениями и при отсутствии лечения могут переходить в органическую патологию.
Под функциональными заболеваниями пищевода понимают достаточно большую группа стойких идиопатических дискинезий органа, сопровождающихся ретростернальными болями и дисфагиями. Вопрос том, что такое спазм пищевода и как его снимать, находится на стыке трех наук – гастроэнтерологии, неврологии и психиатрии.
Акт глотания – это очень сложный рефлекс, нарушение его на любом уровне может вызвать дискинезию и спазм, как тотальный, так и отдельных участков пищевода. Спазм пищевода бывает следствием психологической нестабильности (стрессы, фобии, неврастенические состояния), гормональной нестабильности организма (у беременных, в климактерическом периоде, у подростков), различных интоксикаций (отравление грибами, алкоголем). Для того чтобы снять эзофагоспазм, необходимо знать его причину.
Характерные симптомы
Лечение спазма пищевода надо проводить как можно быстрее. Перед тем как принимать лекарства или проводить определенные процедуры, необходимо правильно расшифровать имеющиеся симптомы заболевания.
Первым очевидным признаком спазма считается дисфагия. Это такое состояние, когда человек элементарно не может глотать даже жидкую пищу.
Следующий характерный признак нарушения проявляется болью между лопаток. Одновременно у больного создается впечатление, что ноет нижняя челюсть. Болевые ощущения могут проявляться при физической нагрузке, во время еды и при проглатывании слюны.
Диффузный спазм
Симптомы этого вида патологии проявляются по-разному. Диффузный спазм пищевода характеризуется тем, что в процессе проглатывания пищи происходит разбалансирование сжатия мышц.
Нескоординированные и продолжительные во времени движения мышц наблюдаются по всей длине пищевода. Боль возникает на участке перехода трубки к желудку.
Неприятные ощущения распространяются к шее и отдаются в плечах
Важно отметить, что приступ может возникнуть в тот момент, когда проглатывание пищевого кома не выполняется
https://youtube.com/watch?v=EzK8tVX9Eq4
Спазм может продолжаться от нескольких минут до нескольких часов. Одна из особенностей диффузной патологии заключается в том, что твердая пища глотается легче, чем жидкая.
На этот момент специалисты обращают внимание при постановке диагноза, чтобы назначить правильное лечение. Приступы заболевания могут возникать несколько раз в месяц
Если не принимается никаких действий по устранению патологии, то их частота увеличивается
Приступы заболевания могут возникать несколько раз в месяц. Если не принимается никаких действий по устранению патологии, то их частота увеличивается.
Сегментарный спазм
Этот вид заболевания характеризуется тем, что резкое сокращение диаметра пищеводной трубки происходит на небольших участках.
Важно подчеркнуть, что участки небольшие, однако интенсивность сокращения очень высокая. В большинстве случаев пища проходит в желудок, однако этот процесс сопровождается сильной болью
Иногда симптомы спазма пищевода принимают за признаки нарушения сердечной деятельности. Одна из основных особенностей патологии заключается в том, что приступ начинается и завершается постепенно.
Практикующие врачи настоятельно рекомендуют проводить своевременное лечение этого заболевания. Практика показывает, что при отсутствии надлежащего лечения пищевод постепенно деформируется.
Видео:
https://youtube.com/watch?v=q-_iTYKTLO8
При таком состоянии потребуются уже более радикальные методы реабилитации, включая хирургическое вмешательство.
Необходимо знать и о том, что спазмы возникают у совершенно здоровых людей при торопливом поглощении пищи или попытке проглотить большой кусок.
Нервный спазм
За последние годы медицинская статистика отмечает увеличение числа заболеваний пищевода на нервной почве. Судорожное сокращение мышц происходит непроизвольно и неожиданно.
Такая реакция вызывается испугом, продолжительным стрессом или депрессивным состоянием.
Под воздействием сильного возбуждения спазм пищевода может возникнуть даже в том состоянии, когда человек еще не сел за обеденный стол. При этом боль охватывает грудь, как обычно бывает при стенокардии.
В период острой нервной нагрузки спазм может возникнуть непосредственно при приеме пищи. Еда не может попасть в желудок и застревает в пищеводе.
Ком в горле выталкивается наружу в результате рвотной реакции пищевода. Чтобы снять приступ, используются успокаивающие препараты, которые вводятся с помощью инъекций.
При такой форме патологии обязательно проводится лечение седативными препаратами.
Кардиоспазм классификация
Согласно официально установленной классификации различают четыре основные стадии кардиоспазма:
- При первой стадии не наблюдается значительного расширения пищевода. При этом сохраняется рефлекс раскрытия кардии, но наблюдается усиление моторики пищевода, к тому же, она не имеет чёткой координации.
- При второй стадии не наблюдается рефлекса раскрытия кардии, при этом пищевод расширяется до значения нескольких сантиметров в диаметре.
- При третьей стадии кардиоспазма происходит существенно расширение пищевода до значения 6-8 сантиметров в диаметре, в нём задерживаются пища и жидкость, не наблюдается пропульсивная моторика.
- При заключительной, четвёртой стадии, пищевод резко расширяется, удлиняется и искривляется, отмечается атония его стенок, на продолжительный срок в нём задерживается пища и потребляемая жидкость.
Ахалазия кардия и кардиоспазм: различия
Кардиоспазм и ахалазия кардия относятся к числу нервно мышечных болезней пищевода. Это не синонимы одной и той же патологии, а два, совершенно различающихся между собой, состояния.
Ахалазия кардия является первичным заболеванием, этиология которого не установлена точно. Для неё характерно нарушение нормальной деятельности нижнего сфинктера пищевода, в частности при глотании отмечается стойкое изменение полноценного рефлекса раскрытия кардии и дискинезия грудного отдела трубки пищевода.
При ахалазии кардии пищевод сокращается неэффективно и не происходит одновременного расслабления эзофагеального сфинктера при глотании. Данная патология отмечается в странах Западной Европы не чаще чем в 1% случаев на 100000 человек. Среди всех болезней, связанных с пищеводом, на неё приходится до 20% всех случаев.
Кардиоспазмом называется стойкое, продолжительное сужение в дистальном отделе пищевода. Её сопровождает дисфагия, а в запущенном случае отмечается наличие органических изменений в расположенных выше отделах пищевода. Вначале это гипертрофия, а затем мышечная атония с чётко выражающимся просветом в органе.
Для развития кардиоспазма характерно увеличение показателя давления кардиального жома, также существенно усиливается непропульсивная моторика пищевода.
На уровне клеток отмечаются дегенеративно-дистрофические изменения в нейронах ядер вагуса. При этом происходит изменение иннервации мышечных волокон в нижнем сфинктере, они становятся более чувствительными к гастрину. Такая картина характерна для настоящего спазма кардии.
Спазм пищевода: причины
Причины, вызывающие спазм пищевода, изучены не до конца. Различают первичный и вторичный эзофагоспазм.
Первичный эзофагоспазм – это отдельная нозология, в основе которой лежат нарушения в межмышечном нервном сплетении пищевода. Поражение может иметь как периферическое (отравление алкоголем, вирусная инфекция, отравление некоторыми видами грибов), так и центральное происхождение (менингоэнцефалит, психосоматические заболевания). В последнее время первичный спазм пищевода рассматривается как психосоматическая патология, которая как у взрослых, так и у детей, развивается на фоне психотравмирующей ситуации. На симптомы, вызванные спазмом пищевода (ретростернальные боли, дисфагия, чувство кома в горле), накладываются симптомы со стороны психики (страх, фобии, паника).
Первичный диффузный спазм пищевода имеет много общего с кардиоспазмом. При отсутствии лечения, эзофагоспазм нередко переходит в это заболевание.
Вторичный эзофагоспазм – развивается как синдром различных заболеваний, возникает как результат висцеро-висцеральных рефлексов, вследствие повышения чувствительности слизистой пищевода к подобным раздражениям (при язвенной болезни желудка, при ГЭРБ, при ЖКБ, при эрозивных эзофагитах). Возможны спазмы пищевода при сахарном диабете, аутоиммунных нарушениях.
Иногда эзофагоспазм бывает у здоровых людей при проглатывании слишком горячей пищи, алкоголя, сухой и твердой пищи.
Баллонная дилатация
В основе положительного эффекта применения баллонной дилатации лежит механический разрыв волокон нижнего пищеводного сфинктера и как следствие снижение его тонуса. Несмотря на наличие большое числа производителей баллонов для лечения ахалазии в настоящее время их дизайн практически одинаков и представляет собой баллонный катетр (диаметр в раздутом состоянии 3,0-4,0 см) с каналом для проводника, по которому он и устанавливается в область нижнего пищеводного сфинктера под рентгенологическим контролем. Перед процедурой пациент голодает не менее 12 часов (учитывая факт, что у ряда больных с ахалазией и натощак в пищеводе сохраняется большое количество застойного содержимого, иногда до манипуляции приходится промывать пищевод через толстый зонд). Вмешательство должно проводиться с применением глубокой седатации, обезболивание (как правило, наркотическими анальгетиками) необходимо в момент инсуффляции баллона. Для первой дилатации как правило используется баллон меньшего диаметра (т.е. 3,0 см). При сохранении или возобновлении клинических симптомов после применения баллона этого диаметра используются последовательно баллоны 3,5 и 4,0 см . Если даже после дилатации баллоном 4,0 см симптомы сохраняются, то пациент подлежит оперативному лечению.
После эндоскопического осмотра основными моментами которого являются исключение злокачественного поражения области кардии (т.е. псевдоахалазии) и определения расстояния от кардии до резцов (для точной установки баллона) по каналу эндоскопа в желудок устанавливается проводник. По проводнику в область кардии проводится баллон (предварительным ориентиром может служит расстояние до резцов). Т.к. для успешного выполнения дилатации необходимо обеспечить положение баллона таким образом что бы область кардии приходилась на его середину то, как правило, перед инсуффляцией требуется корректировка положения баллона путем введения небольших порций разведенного водо-растворимого контраста или воздуха. После достижения необходимого положения баллона его раздувают до исчезновения талии и оставляют в раздутом состоянии на 60 секунд (требующееся для этого давление варьирует в пределах 7-15 psi). Затем баллон сдувают и повторно надувают на 60 секунд (как правило, давление необходимое для повторного растравления баллона уже гораздо ниже).
Осложнения.
Основным и самым грозным осложнением процедуры является перфорация пищевода. Мы считает эзофагографию с водорастворимым контрастом после дилатации разумным подходом, позволяющим на ранних этапах диагностировать данное осложнение. Что касается частоты осложнений, то ретроспективный анализ 504 дилатаций выполненных по поводу ахалазии говорит об общей их частоте в 6 % (15 случаев) . Перфорация наблюдалась у 7 пациентов, гематомы пищевода у 4, разрывы слизистой у 3 и лихорадка у 1-го больного. Риск перфорации выше при первичной дилатации, а так же у пациентов с незначительным похуданием и высокой амплитудой пищеводных сокращений . Согласно этому же исследованию перфорация практически всегда происходит над кардией по левой стенке пищевода.
Эффективность.
Что касается отдаленных результатов пневматической дилатации, то обратимся к работе опубликованной Eckardt E.F., et al., в журнале Gut за 2004 год . Автор наблюдал 54 пациента с ахалазией в среднем в течение 13,8 лет. Однократная дилатация приводила к 5 летней ремиссии у 40 % больных и к 10 летней у 36 %. Наиболее важными положительными прогностическими факторами являлись возраст пациента старше 40 лет (только у 20 % пациентов младше этого возраста ремиссия длилась 5 лет по сравнению с 58 % у лиц старшей возрастной группы) и давление в нижнем пищеводном сфинктере (после процедуры) ниже 10 mm Hg. Интересно, что повторная дилатация улучшала прогноз весьма незначительно.
Виды
Выделяют несколько вариаций двигательной дисфункции мышечной трубки, каждая из которых отличается индивидуальными признаками. Причина их происхождения также различна.
Сегментарный спазм
Сокращению подвергаются незначительные по размеру участки пищевода. Но каждая попытка транспортировки трапезы в желудок сопровождается острой болью, которая фиксируется в грудном отделе. Ее трудно отличить от сердечной.
Спазму, локализованному в эластичной трубке, свойственно плавно нарастать и плавно ослабевать. Игнорирование симптомов может привести к деформации пищевода, и тогда для восстановления органа потребуется хирургическое вмешательство. В группе риска находятся люди, страдающие дисфагией.
Диффузный спазм
Мышцы начинают сжиматься уже в период глотания. Болевой синдром поражает участок, разделяющий границы нижнего отдела пищевода и желудка. Он может иррадировать в плечи и шею. Первый признак расстройства заключается в том, что человек физически не может проглотить пищу. Продолжительность диффузного спазма варьируется от нескольких минут до нескольких часов. В этот период жидкость (чай, кофе, компот, кисель) проглатывается труднее, чем пища плотной консистенции. Приступы могут беспокоить 4-5 раз в месяц.
Спазм на нервной почве
Фиксируется судорожное сокращение мышц пищевода, которое развивается хаотично. Депрессия, стресс, испуг – распространенные источники спазма, и не имеет значения, принимает ли человек пищу или нет. Ощущается острая боль в груди и усиливается рвотный рефлекс. Питательные вещества не доходят до желудка, оставаясь внутри мышечной трубки. Лечение основывается на приеме седативных препаратов.
Спазм при глотании
Мышцы пищевода напрягаются сразу после попадания пищи в эластичный орган: образуется комок из еды, и человек ощущает позывы к рвоте. После опорожнения мышечной трубки в содержимом массы будут наличествовать частицы непереваренной пищи, что существенно упрощает процесс диагностики заболевания.
Кардиологический спазм
Спазмы локализуются по всей протяженности пищевода: стенки органа подвергаются структурным изменениям, а кардиальный сегмент становится узким.
Патология возникает по причине:
- язвенной болезни;
- повреждений механического характера;
- злокачественных опухолей;
- отравлений ядами и токсинами (табак, алкоголь, свинец, мышьяк);
- инфекционные заболевания (туберкулез, сыпной тиф, сифилис);
- воспалительные процессы в зоне диафрагмы (аортит, плеврит);
- расстройства ЦНС, источником возникновения которых явились вирусы (дифтерия, полиомиелит).
Диагностика заболевания не вызывает затруднений: кардиологический спазм имеет четко выраженные проявления (боль при глотании, дискомфорт во время продвижения пищи), которые выявляются путем опроса больного и определяются на основе изучения анамнеза.
Спазм при остеохондрозе (шейном)
Патологии, возникающие в шейном и грудном секциях позвоночного столба, также могут спровоцировать дисфункцию пищевода. Сдавливание нервных окончаний приводит к невозможности регулировки работы органов пищеварения со стороны вегетативной системы. Распознать спазм удается не всегда: для правильного диагностирования расстройства необходимы дополнительные обследования.
Причины
Зачастую спазмы возникают на выходе или входе пищевода, так как в этих местах много нервных окончаний, и они первыми откликаются на сбой.
Основные причины спазма пищевода, симптомы и лечение которого рассмотрены в этой статье, следующие:
- нарушение проглатывания;
- отравление химическими веществами;
- наличие инородного тела;
- язвенные поражения желудка или двенадцатиперстной кишки;
- очень холодная, горячая, сухая или твердая пища;
- воздействие концентрированных органических или минеральных кислот;
- обострение гастроэзофагеальной болезни;
- незначительные травмы стенок пищевода, появившиеся в результате проглатывания инородного тела или употребления жесткой пищи;
- воспалительные процессы во внутренних органах, расположенных рядом с пищеводом;
- инфекционные недуги, например, скарлатина, краснуха и другие;
- нервные болезни;
- неправильно подобранный зубной протез;
- патологии межреберных нервов;
- употребление крепких спиртосодержащих напитков;
- чрезмерные эмоциональные нагрузки, переутомление.
Перед тем как приобрести устойчивую форму, эзофагоспазм возникает периодически и связан с переутомлением, испугом, нервным перевозбуждением, жаром или недосыпанием. Недуг переходит в хроническую форму, когда блуждающий нерв воспален, нервные окончания, находящиеся около пищевода, поражены, имеются нарушения ЦНС, т. е. наблюдается постоянное давление на мышцы пищеводной трубки.
Особенности диагностики
Диагностировать эзофагоспазм следует начинать с рентгеноконтрастного исследования пищевода. При этом на ранних стадиях особых изменений формы этого органа не отмечается, а рельеф слизистой оказывается практически не изменённым. Если у пациента диффузная форма заболевания, выявить её помогает водная смесь сульфата бария, расширяющей нижние две трети пищевода. Сегментарный эзофагоспазм определяют по усиленным сокращениям пищевода, которые показываются на рентгеновском снимке как участки втягивания и растяжения стенок, из-за которых орган по форме напоминает штопор.
Для первичной формы болезни характерно появление спазматических сокращений пищевода с различной амплитудой и продолжительностью. Для вторичной – неполноценные периоды расслабления, при которых вместо временного восстановления пищевода после одного спазма может возникать второй. Кроме того, при рефлекторном эзофагоспазме обнаруживается ещё и заболевание, которое его вызвало.
В процессе фиброэзофагоскопии (ФЭГС) уточняется степень воспалительных изменений слизистой пищевода. А микроскопические исследования позволяют обнаружить при вторичной форме болезни такие причины как развитие эзофагита, проверить наличие дегенеративных изменений в блуждающих нервах и утолщения мускулатуры нижней и средней части пищевода. На поздних стадиях эзофагоспазма возможно обнаружение ещё и разрастающейся соединительной ткани, и эозинофильно-плазмоклеточной инфильтрации.
https://youtube.com/watch?v=QkEz5IaGaEE
https://youtube.com/watch?v=P8ZK9dzAkAk
Лечебные мероприятия
После подтверждения диагноза индивидов интересует вопрос о том, как снять спазмы желудка и пищевода. Если не выявлена точная причина недуга, то медики не рекомендуют проводить лечение самостоятельно. Терапия подразумевает использование:
- лекарств;
- физиотерапевтических процедур;
- соблюдение диеты;
- изменение образа жизни;
- лекарственных трав.
Если имеется основное заболевание ЖКТ, провоцирующее эзофагоспазм, то первоначально лечение следует начинать с него, чтобы предупредить появление новых приступов. Далее рассмотрим более подробно, чем лечить спазм пищевода рефлекторный. Для этого применяют препараты разных фармакологических групп:
- Антациды, или противокислотные – защищают слизистую пищеварительного канала.
- Стимуляторы моторики ЖКТ – содействуют прохождению комка пищи благодаря улучшению перистальтики мышечной трубки.
- Спазмолитики – убирают спазм.
- Альгинаты – обволакивают слизистую, защищая ее от агрессивной соляной кислоты.
- Седативные – успокаивающее действие на ЦНС.
- Антидепрессанты, транквилизаторы и лекарства, нормализующие сон – назначают при необходимости.
- Анальгетики и анестетики – оказывают местный обезболивающий эффект.
- Витамины группы B.
Вышеперечисленные медикаменты, дозы и схемы лечения подбирает лечащий доктор индивидуально.
Рассмотрим, как снять спазмы желудка и пищевода с помощью физиотерапевтического лечения. Оно направлено на нормализацию функций нервной системы и включает:
- Электрофорез с анестетиком – на пораженный орган воздействует постоянный электрический ток совместно с лекарственным средством, что позволяет ослабить болевые ощущения.
- Радоновые ванны – благодаря им снижается чувствительность нервных окончаний.
- Гальванизация – посредством электродов подается ток с постоянной частотой, небольшой силы и малого напряжения. В результате чувствительность нервных волокон ослабевает. Этот метод особо эффективен при спазме пищевода, который возник на фоне остеохондроза.
- Теплые ванны с отварами лекарственных трав, обладающих седативным действием.
- Индуктотерапия – воздействие высокочастотного электромагнитного поля с преобладанием магнитной составляющей. Исключительность этой манипуляции в том, что в мышечном слое образуется тепло, в итоге снижается тонус и устраняется спазм пищевода. Как его снимать можно еще? Особо важна физическая активность, т. е. выполнение несложных упражнений, направленных на укрепление позвоночного столба и нормализацию работы ЦНС.
Фитотерапевтическое лечение подразумевает использование лекарственного растительного сырья, обладающего разными эффектами:
- противовоспалительный – девясил;
- седативный – пион, валериана, пустырник;
- спазмолитический – ромашка, шалфей, мята.
К альтернативным методам лечения относится:
- Иглорефлексотерапия. Курс лечения – до десяти дней, трижды в год.
- Медицинская гипнотерапия.
- Психотерапевтические способы – пескотерапия, аутогенная тренировка по Шульцу, арт-терапия.
Массаж определенных точек, которые находятся на срединной линии груди – это еще один нестандартный способ лечения спазма пищевода. Как его снимать этим методом? Расположение точек следующее:
- под шейной ямкой;
- между грудью;
- между первой и второй точкой (на равном расстоянии от каждой).
Эти зоны массируют косточками пальцев, делая вращательные движения по часовой стрелке в течение пяти минут. Отмечается, что при выполнении этой манипуляции у индивида появляются сильные болевые ощущения. Существует мнение, что это нормальное явление, и по истечении двадцати минут интенсивного воздействия на эти точки боль полностью исчезнет.
Все вышеперечисленные способы дают хороший результат.
Спазм пищевода: симптомы
Далеко не всегда спазм пищевода ощущается остро. По этой причине многие могут не заметить это преходящее нарушение. В отдельных случаях пациент может наблюдать один или несколько характерных симптомов.
Наиболее подвержены патологическим сокращениям сфинктеры пищевода. Несколько реже сами стенки пищевода испытывают спазм. И сфинктеры, и стенки богато иннервированы (пищевод пронизан нервными окончаниями), что объясняется функциями пищевода.
Наиболее частое проявление данного состояния — боль различной интенсивности и характера. Пациентами она описывается как колющая или жгучая, либо распирающая и давящая. Локализация болевых ощущений определяется в области шеи (примерно на 2-3 пальца ниже подбородка) или груди (на уровне сердца). Схожий характер имеют боли при инфаркте или приступе стенокардии. С этими патологиями спазм пищевода нередко путают сами пациенты. В большинстве случаев подозрения беспочвенны.
Болевой синдром при спазме длится от 10 до 60 минут. На протяжении всего этого времени интенсивность боли может сохраняться.
Болевой синдром весьма вариативен:
• Боли могут иррадиировать в область лопатки, спины, нижней челюсти, ушей и даже рук.
• Дискомфорт может усиливаться при поворотах головы, изменении положения тела, физической активности.
Кроме того, симптоматика включает в себя:
• Ощущение кома в горле, давления в области грудной клетки.
• Невозможность глотать (причем как твердую пищу, так и жидкости). Развивается т.н. дисфагия.
Не всегда боли и дисфагия развиваются параллельно. Одно может существовать без другого.
Как уже было сказано, спазм пищевода — явление распространенное. Это состояние может сопровождаться дискомфортом, сильной болью. Однако паниковать не стоит: спустя некоторый промежуток времени (обычно до получаса) симптоматика исчезает
В этот период важно воздержаться от дальнейшего приема пищи, чтобы не раздражать и без того раздраженный пищевод