Грыжа пищеводного отверстия диафрагмы: лечение без операции
Содержание:
Лечение грыжи пищевода без операции, препараты
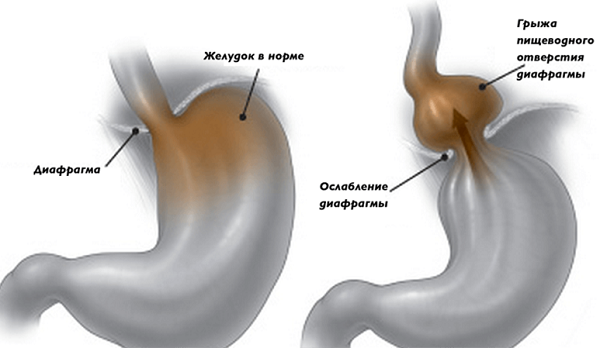
Лечение пищеводной грыжи напрямую зависит от ее характера (скользящая, фиксированная, ущемленная) и выраженности симптомов.
Безоперационная терапия показана при небольших пищеводных выпячиваниях в грудную клетку. Лечение таких грыж пищевода направлено на устранение симптомов рефлюкс-эзофагита и обязательно включает диету.
Комплексно применяются следующие препараты, снижающие кислотность желудка и регулирующие его моторику:
- Антациды — Альмагель, Ренни, Фосфалюгель, Маалокс;
- Прокинетики — Мотилиум, Просульпин, Домперидон, Эглонил, Дюспаталин;
- Ингибиторы протонной помпы — Пантопразол, Нексиум, Омепразол, Ланзоптол.
Лечебные курсы назначаются гастроэнтерологом, повторяются для поддержания стойкой ремиссии.
Диета и режим питания
При пищеводной грыже обязательно постоянное соблюдение правил лечебного питания. Основные рекомендации по диете при грыже пищевода:
- Прием пищи небольшими порциями, до 6 раз в день. После еду нельзя ложиться, лучше всего немного пройтись. Ужинать следует за 3 часа до отхода ко сну.
- Исключить из рациона продукты, провоцирующие изжогу, — пряности, шоколад, цитрусовые, помидоры, лук, жвачку (рефлекторно усиливает выработку желудочного сока).
- Употреблять только теплую пищу. Отказаться от мороженого, газированных напитков, горячего чая/кофе.
- Ограничить употребление дрожжевых продуктов (выпечку), сладостей, молока, бобовых, капусты, винограда (провоцируют метеоризм), жиров и соли. Избегать употребления манной и рисовой каши, вареных яиц, творога (вызывают запоры).
- Нельзя употреблять кислые фрукты (в том числе цитрусовые), жареные блюда, копчености, семечки.
- В меню включить каши (геркулес, греча, пшено), нежирное мясо птицы, отварную рыбу, овощи (кроме капусты). Можно употреблять бананы, печеные яблоки, мягкие груши (без кожуры).
Режимные мероприятия:
- Спать следует с возвышенным положением головы.
- Полностью отказаться от алкоголя и сигарет.
- При ожирении — подсчет калорий и уменьшение количества жиров в рационе.
- Нельзя переедать, поднимать тяжести, носить утягивающее живот белье и пояса.
- Избегать запоров.
- Строгое, постоянное соблюдение рекомендаций поможет избавиться от болезненных симптомов и в большинстве случаев избежать хирургического вмешательства.
Диагностика
Чтобы понять, как диагностировать заболевание, и какой способ обследования выбрать, врач начинает с опроса пациента. Симптомы заболевания часто смазаны, люди длительно и безрезультатно лечат другие органы.
Стандартные методы обследования позволяют выявить само заболевание, сопутствующие патологии, определить степень развития болезни:
- УЗИ позволяет оценить уровень развития патологии. Определяет степень вовлечения соседних органов, размер и тип грыжевого образования.
- ФГДС – эндоскопическая диагностика позволяет визуально оценить ситуацию, определить, как выглядит слизистая пищевода, и насколько пострадал орган от сдавления.
- Рентгенография с использованием контрастного к излучению сульфата бария. Дает представление о состоянии пищеварительного тракта на всем протяжении, определяет наличие грыжевого мешка и его локализацию.
Кроме того, диагностика грыжи включает в себя лабораторные исследования, биохимический анализы и анализ на кислотность желудочного сока.
Клиническая симптоматика
Половина случаев заболевания характеризуется отсутствием симптомов или же невыраженными клиническими проявлениями. Это касается ГПОД небольших размеров. Чем больше по величине грыжевое выпячивание, тем более выраженная симптоматика наблюдается.
Для заболевания характерен болевой синдром, однако его локализация может быть различной. Помимо эпигастральной области (область «солнечного сплетения»), болевые ощущения могут сосредотачиваться за грудиной с иррадиацией в спину и между лопатками (имитируя сердечный приступ) или маскировать болезнь под панкреатит (носить опоясывающий характер).
Какие же признаки болевого синдрома указывают на наличие ГПОД?
- Появление болевых ощущений после принятия пищи, подъема тяжестей, при вздутии живота и принятии горизонтального положения тела, при наклоне туловища вперед.
- Улучшение состояния после рвоты, отрыжки, выпитой воды или при принятии вертикального положения тела.
Симптомы, сопровождающие выраженный болевой синдром при ущемлении грыжи:
- тошнота;
- усиление частоты дыхательных движений;
- рвота с прожилками крови;
- учащение частоты сердечных сокращений;
- синюшность кожи и слизистых;
- понижение артериального давления.
Иногда ГПОД является причиной нарушения ритма сердечной деятельности. Это надо учитывать при длительном и безуспешном лечении у .
Частой спутницей ГПОД считается (), которая провоцирует появление нового симптомокомплекса, возникающего вследствие нарушения пищеварения:
- трыжка воздухом, съеденной пищей или желчью.
- Срыгивание, которому не предшествует тошнота. Симптом возникает при горизонтальном положении тела ночью, вслед за плотным ужином и может привести к развитию осложнений в виде заболеваний бронхолегочной системы.
Другие характерные для ГПОД клинические проявления:
- Дисфагия — специфический симптом, характеризующийся нарушением продвижения пищи по пищеводу после глотания. Провоцируют данную жалобу употребление горячей или холодной воды, проглатывание плохо пережеванного пищевого комка или большого количества жидкости, а также стрессовые факторы.
- Выраженная изжога.
- Стойкая икота.
- Жжение в языке.
- Сиплый голос.
Признаки ущемления
Одним из опасных осложнений считается ущемление грыжи. Этот процесс возникает не только при длительном течении заболевания, но и при появлении первых признаков.
На защемление грыжи указывают:
- внезапные резкие или стреляющие боли в нижнем участке груди;
- болезненные ощущения, распространяющиеся на лопатку или ключицу. Их усиление наблюдается при повышенной перистальтике кишечного тракта. Болевой синдром проявляется достаточно сильно, что нередко приводит к шоковому состоянию;
- рвотные позывы, которые не прекращаются в течение длительного времени;
- сильное вздутие живота и повышенное газообразование.
При возникновении такой симптоматической картины необходимо в срочном порядке вызывать Скорую помощь и госпитализировать больного в больницу.
Клиническая картина
Диагноз ГПОД выставляется на основании жалоб больного, анамнеза и данных дополнительных клинических исследований. Жалобы пациента – это субъективные признаки болезни, при детальном изучении которых доктор может заподозрить патологию.
Субъективные ощущения
Признаки грыжи пищевода зависят от степени патологии, от длительности ее течения.
Болевой синдром при ГПОД имеет свои особенности. Боль локализуется в верхней части живота, а распространяется по ходу пищеводной трубки.
Проявляется ГПОД следующими симптомами:
- болью различной интенсивности, преимущественно загрудинной локализации;
- чувством комка в горле, дисфагией (трудность при глотании);
- одинофагией (грыжа пищевода болит при глотании);
- усиленным слюноотделением;
- отрыжкой воздухом;
- изжогой;
- кровотечением.
Часто неприятное ощущение в горле отдает в область шеи и затылок. Феномен связан с особенностями иннервации данной анатомической области.
Часто пациенты жалуются на то, что боль отдает в плечи, лопатки и руки. Симптомы грыжи пищевода у взрослых зависят от тяжести пептического эзофагита и наличия осложнений. Если ущемляется большой грыжевой мешок, то появляется клиника острого живота.
Косвенные признаки ГПОД
Симптомы при грыже пищевода часто неспецифичны. Нередко их можно спутать с другими заболеваниями органов брюшной полости.
Внепищеводные признаки:
- загрудинная боль, напоминающая стенокардию;
- различные варианты аритмий;
- хронический кашель, сопровождаемый одышкой.
Патогномоничным (специфическим) симптомом является связь болевого синдрома с приёмом пищи, физической нагрузкой, кашлем и сменой положения тела.
Характерны для ГПОД хрипота, жжение языка, частая икота. При вдыхании желудочного сока развивается тяжелая пневмония с участками некроза.
Что показывают аппаратные и лабораторные исследования
При наличии субъективных симптомов грыжи пищевода необходимо пройти комплексное обследование.
Для дифференциальной диагностики проводят ЭКГ, так как иногда боли в пищеводе неверно принимаются за стенокардию. На электрокардиограмме не обнаруживают патологических изменений.
Перечень диагностических мероприятий при ГПОД:
- Рентгенограмма. Проводят два типа исследования: с и без контрастирования. Бариевый контраст позволяет детально изучить стенки органа, а также степень грыжевого выпячивания. Язва на снимке выглядит как ниша.
- Эзофагоскопия. Во время данного исследования обнаруживают эрозивно-язвенные изменения, характерные для пептического эзофагита. При подозрении на опухоль проводят биопсию новообразования с дальнейшим гистологическим исследованием.
- Кал на скрытую кровь.
- Пищеводная манометрия. Метод позволяет оценить функцию сфинктеров и моторику пищевода. Нормой являются перистальтические антеградные движения. Для ГПОД же характерны спазмы пищевода.
- Эзофагеальная рН-метрия. Измеряется кислотность пищевода.
- Импендансометрия. Уточняет наличие рефлюкса.
Диагностика грыжи
Небольшие выпячивания пищевода чаще всего выявляют случайно во время обследования по другому поводу. Однако патология долго может маскироваться под рефлюксную болезнь или гастрит. Если человек не обращается за помощью, она остается не выявленной до поздних этапов развития. Лечением грыж занимается хирург. При появлении описанных выше симптомов пациенты обращаются к гастроэнтерологу. Перенаправление к врачу другого профиля не должно пугать больного.
На первой консультации специалист выслушает все жалобы, задаст вопросы для сбора анамнеза
При осмотре врач обращает внимание на:
- впалость живота и нарушения движения диафрагмы в процессе дыхания (из-за изменений иннервации ее мышц, симптом часто отсутствует у тучных больных);
- напряжение верхней части передней брюшной стенки (что может указывать на воспаление или ущемление органов);
- отсутствие характерных дыхательных и наличие специфических желудочных звуков при аускультации (выслушивании с помощью фонендоскопа).
Уже на основании этих сведений врач может поставить предварительный диагноз «грыжа пищевода». Для его подтверждения потребуется инструментальная диагностика.
Таблица — Обследование при диафрагмальной грыже
| Метод | Проведение | Значение |
| Рентгенография с контрастом | Пациент выпивает бариевую взвесь, специалисты делают рентген-снимки, наблюдая пассаж взвеси по ЖКТ | Контраст прокрашивает грыжу, позволяя врачам четко увидеть ее контуры, определить параметры смещения внутренних органов, воспаление или изъязвление слизистых оболочек |
| ФГДС | Проводят с помощью эндоскопа. Его вводят через рот сначала в пищевод, а затем в желудок и 12-перстную кишку | Оценивают состояние слизистых, изменение формы органов |
| pH-метрия | Интраназально вводят зонды, проверяют кислотность в пищеводе | Оценивают регулярность забросов содержимого желудка (моменты повышения кислотности) |
Лабораторные способы диагностики малоинформативны при грыже. Их проводят в процессе подготовки к операции, если больному назначено хирургическое лечение. Обследование включает общий и биохимический анализы крови, скрининг на основные инфекции, коагулограмму.
Что чувствует больной?
Заболевание может проявляться по-разному. Отличия есть не только в самих симптомах, но также в их интенсивности и характере. На начальных этапах формирования грыжи какие-либо признаки отсутствуют у половины пациентов. Вторую часть симптомы беспокоят нерегулярно. Основными проявлениями патологии считаются:
1. Боли. При грыже пищевода они появляются периодически, зависят от внешних факторов. Неприятные ощущения часто возникают после еды, питья, злоупотребления жирной пищей, физических нагрузок, пребывания в наклонном положении. Характер болей ноющий, колющий, режущий (зависит от размеров грыжи). Дискомфорт локализуется в загрудинном пространстве, «под ложечкой», в районе нижних реберных дуг, в боку слева.
2. Изжога. При грыже появляются благоприятные условия для потери тонуса кардиального сфинктера и попадания желудочного содержимого в пищевод. Кислота раздражает его слизистые, вызывая изжогу. Симптом может проявляться периодически (после употребления определенных продуктов, наклонного положения, физических нагрузок) и сильно беспокоить больного. Возможна слабая продолжительная изжога, которая не нарушает режим дня пациента. Приступы способны атаковать ночью, в таком случае человек просыпается от неприятного жжения, даже в горле.
3. Отрыжка. В большинстве случаев сопровождает грыжу пищевода. Характеризуется резким отхождением воздуха из желудка, возможно со звуками. Пациент не может контролировать процесс, что доставляет ему психоэмоциональный дискомфорт. Симптом наблюдается сразу после еды, проявляется от нескольких минут до часа. Его усиливает употребление газировки, овощей, питание всухомятку или разговоры при трапезе.
4. Срыгивание (регургитация). При интенсивном отхождении газов из желудка возможен заброс его содержимого в пищевод, гортань и даже ротовую полость. Такой симптом нарушает ритм жизни больного, провоцирует неприятные вкусовые ощущения, заставляет избегать движений после еды (порой вовсе от нее отказываться), носить за собой пакеты.
5. Икота. Симптом проявляется у четвертой части больных с грыжей пищевода, не имеет четких характеристик. Некоторых пациентов беспокоит часто, сопровождается сильными спазмами диафрагмы. Приступы продолжительные (до нескольких дней). При небольших размерах грыжи возможно периодическое появление икоты (чаще после переедания).
Реже симптомом выпячивания органов в грудную клетку выступает дисфагия (нарушение акта глотания, ощущение комка при прохождении воды или пищи, дискомфорт, колющее чувство). Некоторые пациенты жалуются на охриплость голоса, постоянный кашель, нехватку воздуха (сопровождаются изжогой и спровоцированы ею). У части больных развиваются сопутствующие патологии (гастрит, язвенная болезнь, холецистит, дуоденит). Тогда клиническая картина дополняется их симптомами.
Причины
несколько факторов:
- Ослабление мышечно-связочного аппарата пищевода и диафрагмы: связка Морозова-Саввина и мышечно-сухожильная мембрана Бертелли-Лаймера. Они нередко с возрастом теряют свою упругость и уже не справляются с возложенной на них задачей. Это ведет к нарушению работы нижнего пищеводного клапана (сфинктера). Кроме того, имеют место возрастные изменения в мышцах, которые образуют пищеводное отверстие диафрагмы. В результате они расслабляются, приводя к расширению самого отверстия и формированию грыжевых ворот. Нередко с возрастом происходит резорбция (рассасывание) жировой ткани под диафрагмой. Именно эти причины и объясняют частое формирование грыжи пищеводного отверстия диафрагмы у лиц старше 60 лет. Однако в некоторых случаях эти же моменты могут привести к образованию грыжи и у молодых людей. Например, у малотренированных.
- Генетическая предрасположенность к формированию грыжи пищевода: врожденная слабость соединительной ткани (синдром Марфана, плоскостопие и другие.). Поэтому нередко грыжа пищевода сочетается с бедренной или паховой грыжей. Сюда же можно отнести и астеническое телосложение (длинные конечности, тонкая кость, слабо развитая мускулатура), которое также наследуется.
- Систематическое или внезапное повышение давления в брюшной полости приводит к расширению пищеводного отверстия диафрагмы. В результате некоторые внутренние органы или их части выходят в грудную клетку. Наиболее частые причины повышения внутрибрюшинного давления
- выраженное вздутие живота (метеоризм)
- беременность (особенно повторная) или тяжелые роды
- скопление свободной жидкости в брюшной полости (асцит), которое имеет место при циррозе, сердечной недостаточности или злокачественных новообразованиях
- длительный и упорный кашель при заболеваниях дыхательных путей (например, при хронической обструктивной болезни легких грыжа формируется в 50% случаев)
- чрезмерная физическая нагрузка (поднятие тяжестей) или тяжелый физический труд, особенно при слабости мышечно-связочного аппарата пищевода и диафрагмы
- неукротимая рвота
- тяжелая степень ожирения
- хронические запоры
- частое переедание
- Чрезмерное подтягивание пищевода кверху, которое возникает по двум причинам:
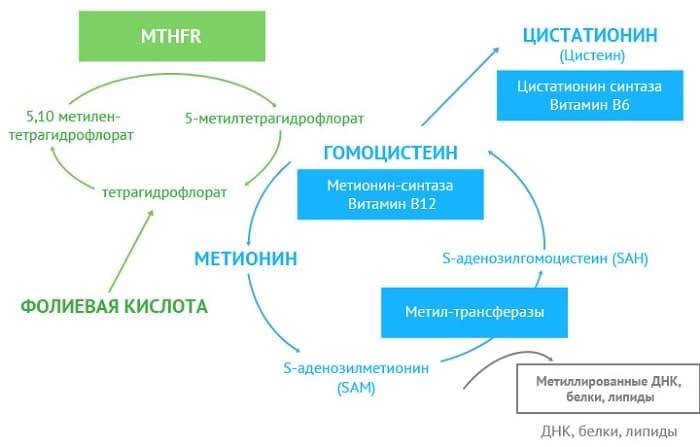
- Нарушение двигательной функции пищевода: усиленные продольные сокращения (сокращения в длину). В результате нарушается продвижение пищевого комка по пищеводу при отсутствии каких-либо органических изменений в нем. К этому приводят некоторые заболевания желудочно-кишечного тракта: язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит или холецистит и другие. При этих недугах усиливается двигательная активность желудка, а также повышается давление в нем. Что ведет к возникновению гастроэзофагеального рефлюкса (заброс агрессивного желудочного содержимого в пищевод). К примеру, описаны триады:
- Кастена, для которой характерно сочетание язвы двенадцатиперстной кишки, хронического холецистита, а также грыжи пищевода.
- Сайнта, включающая в себя хронический холецистит, грыжу пищевода и дивертикулез кишечника (образование в стенке кишечника выпячиваний размером один-два сантиметра).
- Укорочение пищевода за счет рубцовых изменений, которые чрезмерно подтягивают его кверху в грудную полость. Нередко рубцы образуются после химических или термических ожогов, на фоне пептической язвы пищевода (язва, возникшая в результате агрессивного воздействия желудочного сока) и некоторых других заболеваний. Как видите, болезни желудочно-кишечного тракта довольно часто приводят к формированию грыжи пищевода. Причем существует закономерность: чем более длительно протекает недуг, тем вероятнее всего образуется грыжа.
- Нарушение двигательной функции пищевода: усиленные продольные сокращения (сокращения в длину). В результате нарушается продвижение пищевого комка по пищеводу при отсутствии каких-либо органических изменений в нем. К этому приводят некоторые заболевания желудочно-кишечного тракта: язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит или холецистит и другие. При этих недугах усиливается двигательная активность желудка, а также повышается давление в нем. Что ведет к возникновению гастроэзофагеального рефлюкса (заброс агрессивного желудочного содержимого в пищевод). К примеру, описаны триады:
- Травмы иногда становятся причиной образования грыжи пищевода:
- открытые повреждения диафрагмы — когда ранящий снаряд (нож, пуля, заточка) повреждает её, проникая через грудную клетку или брюшную полость
- закрытые повреждения диафрагмы возникают при тупых травмах живота (ушиб брюшной стенки с повреждением или без повреждения внутренних органов), а также при внезапном повышении внутрибрюшинного давления.
- Врожденная аномалия развития: короткий пищевод или «грудной желудок». При этой патологии желудок или только его верхняя часть находится в грудной полости, а пищевод в него входит высоко над диафрагмой. Этой патологией занимаются детские хирурги. Кроме всех перечисленных причин необходимо учитывать еще и тот факт, что тонус нижнего пищеводного сфинктера понижает кофеин, никотин, некоторые гормоны и лекарственные препараты.
Лечение
Хирургическое лечение
- тяжелый эзофагит, не поддающийся лечению медикаментами
- грыжа пищевода больших размеров, особенно если она сопровождается затруднением прохождения пищи и/или забросом пищи из желудка в пищевод
- хиатальная грыжа с большой вероятностью ущемления или уже вызвавшая развитие осложнений (анемия, сужения пищевода и так далее)
- анатомическая недостаточность нижнего сфинктера диафрагмы
- околопищеводная грыжа
- пищевод Баррета
не проводятсахарный диабеттромбофлебитЦели операции:
- восстановление нормальных анатомических структур пищевода и желудка, а также взаимоотношений между ними
- создание антирефлюксного механизма, который препятствует забросу содержимого желудка в пищевод
Операции при грыже пищевода
Фундопликация по Ниссену Наиболее распространенная операция. Проводится она как открытым способом (доступ через разрез грудной клетки или передней брюшной стенки), так и с использованием лапароскопической техники. Суть операции Окутывание верхней трети желудка вокруг пищевода (создание манжеты), что препятствует забросу желудочного содержимого в пищевод. После чего верхнюю часть желудка опускают в брюшную полость и сшивают ножки диафрагмы. Благодаря этому уменьшается диаметр диафрагмального отверстия пищевода. Операцию по Ниссену не проводят пациентам, у которых имеется дисфагия и тяжелый эзофагит (воспаление пищевода), нарушена моторика (движения) пищевода или он сужен. Недостатки
- Часто при длительно текущем заболевании пищевод укорачивается, поэтому опустить его в брюшную полость не представляется возможным. В этом случае часть желудка оставляют грудной полости, что приводит к рецидиву (возврату) заболевания.
- Не предусмотрена возможность фиксации созданной манжеты, что приводит к её соскальзыванию и рецидиву.
Преимущества
Операция Белси Она применятся, когда хиатальная грыжа больших размеров и рефлюкс-эзофагит выражен. Выполняется через разрез в шестом межреберном промежутке слева от грудины (торакальный доступ). Суть операции Фиксация (закрепление) нижнего отдела пищевода и пищеводного сфинктера к диафрагме, а также подшивание дна желудка к передней стенке пищевода. Недостатки Торакальный доступ тяжелее переносится больными, а болевой синдром более выражен. Преимущества Имеется возможность ликвидировать сопутствующую патологию в грудной полости.
Гастрокардиопексия Осуществляется через разрез по средней линии живота выше пупка (лапаротомия). Суть — подшивание верхней трети желудка и пищевода к различным поддиафрагмальным структурам: круглой связке печени, большому сальнику и так далее. Наиболее часто применяется гастрокардиопексия по Хиллу: верхняя треть желудка и пищевод прочно фиксируются к предаортальной фасции и срединной связке диафрагмы. Преимущества
- Имеется возможность ликвидировать сопутствующую патологию в брюшной полости (желчнокаменная болезнь, язва желудка или двенадцатиперстной кишки и так далее).
- Хорошие результаты операции и малое количество осложнений.
Недостатки
Методика Аллисона Суть — ушивание грыжевых ворот: ножек диафрагмы. Доступ осуществляется через разрез в седьмом или восьмом межреберье. Недостатки Высокая частота рецидивов (до 10%). К тому же не устраняет гастроэзофагеальный рефлюкс. Поэтому как самостоятельный метод сейчас не применяется, а идет в комплексе с другими хирургическими способами лечения грыж пищевода.
Питание и диета
Повышение внутрибрюшного давления могут спровоцировать механические повреждения пищевода. Всё это сопровождается непроходимостью кишечника и хроническими запорами. Корректировать эти состояния можно с помощью правильного питания. Диета при грыже пищевода — очень важная составляющая консервативного лечения. Её назначают и в тех в случаях, когда пациента готовят к операции. Цель диеты — снизить кислотность желудочного сока и защитить слизистые желудка и пищевода.
Продукты не должны раздражать стенки пищевода и вызывать изжогу. Запрещается употребление очень горячей и, наоборот, слишком холодной пищи. Из рациона исключаются продукты, вызывающие расстройства желудка и вздутие живота.
| При грыже пищевода рекомендуются: | К запрещённым продуктам относятся: |
|
|
Лечебный рацион и следование диете положительно сказывается на самочувствие и состояние больного. Риск развития осложнений, опасных для здоровья, значительно снижается.
Симптомы и признаки грыжи пищеводного отверстия диафрагмы
У многих пациентов грыжа диафрагмы пищевода на ранних стадиях не проявляет себя симптомами и признаками. Симптоматика развивается на 2-3 степени.
Иногда патологию путают с иными болезнями пищеварительной системы из-за схожести жалоб. Выделяют ряд общих изменений, которые характерны для недуга.
К ним относят:
Боль в области мечевидного отростка или за грудиной.
Пациенты говорят, что боли где-то по середине грудной клетки или в проекции желудка. Является самым ранним симптомом. Носит жгучий или ноющий характер.
При осложнениях или поздних стадиях боль носит опоясывающий характер. По данному признаку болезнь можно путать с острым панкреатитом.
Особенностью болевого синдрома является то, что он усиливается или возникает после употребления или во время приёма пищи. Боль может начаться после физических нагрузок: наклонов туловища вперёд, беге, поднятия тяжёлых грузов. Утихает синдром после смены положения тела, рвотного рефлекса, употребления холодной воды.
Постоянным синдромом служит отрыжка.
В связи с тем, что меняется положение пищевода, развивается гасроэзофагеальная рефлюксная болезнь. На этом фоне нарушается ток пищевых масс по пищеводу.
Они часто забрасываются в верхние отделы, формируется отрыжка. В отличие от иных болезней желудка, она не носит тухлый или гнилостный характер. Бывает отрыжка газами или съеденной пищей, после неё пациенту становится легче.
Изжога.
Развивается на фоне ГЭРБ при грыже диафрагмы. Носит постоянный характер, может быть спровоцирована приёмом любой пищи, особенно острой, кислой, жирной, жаренной.
На 3 стадии изжогу вызывает даже приём обычной воды, трудно устраняется медикаментозно. Больные из-за этого беспокойные, измученные, не спят по ночам.
Дисфагия.
Затруднение пассажа пищевого комка по пищеварительному тракту. Развивается из-за сужения или ущемления пищевода. Сначала трудно проходит твёрдая пища, затем и жидкая. Больные отмечают нарушения глотания, часто попёрхиваются едой.
Икота.
Присоединяется на голодный желудок или наоборот, после переедания. Не является специфическим знаком, но часто сопровождает патологию.
- Горечь во рту
- Осиплость голоса.
- Неустойчивость стула.
- Нарушение сердечного ритма.
На основании данного симптома, болезнь путают со стенокардией. Характерно учащение пульса, рост артериального давления.
Отдышка.
На фоне смещения внутренних органов формируется одышка. Сначала она появляется после физической нагрузки или еды, затем и в покое.
Сухой непродуктивный кашель.
Врачи ставят диагнозы по лёгочной системе, но терапия не приносит результатов. Тогда стоит заподозрить грыжу диафрагмы.
При осложнениях появляется кровотечение, кал окрашивается в чёрный цвет. Возникает анемия, бледность кожи, тахикардия. Артериальное давление может прогрессивно падать.