Стрептококк (стрептококковая инфекция)
Содержание:
Стрептококковая инфекция горла: ангины и фарингиты
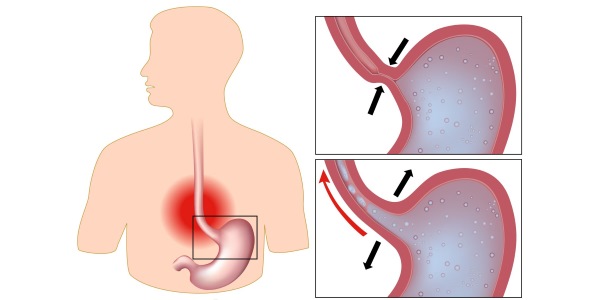
Ангина является острым инфекционным заболеванием организма, которое протекает с явлениями острого воспаления структур глоточного лимфоидного кольца. Существует несколько разновидностей заболевания, среди которых особенно опасной считается гнойная ангина. Ангины подразделяются на катаральные, лакунарные, фолликулярные, фибринозные, язвенно-некротические ангины и флегмонозные. Их симптомы различаются друг от друга. Ангина является одним из самых распространенных заболеваний после гриппа и ОРЗ.
Чаще заболевают дети. Большинство взрослых заболевают в возрасте до 40 лет. Отмечается сезонный характер заболевания. Передается инфекция воздушно-капельным путем и через предметы быта. Причиной ангин может стать инфекция, которая локализуется в гайморовых пазухах, в местах кариеса зубов, деснах. При хроническом тонзиллите часто происходит аутоинфицирование (самозаражение из локальных очагов инфекции). Первостепенное значение в развитии заболевания имеет состояние иммунной системы человека.
Рис. 1. На фото острая катаральная ангина. «Красное горло» — гиперемия области боковых валиков и гортани. Отек, боль, покраснение и увеличение лимфоузлов — основные симптомы стрептококковой ангины.
Рис. 2. На фото гнойная ангина. Стрептококковая инфекция — главная причина заболевания.
Рис. 3. На фото хронический тонзиллит. Миндалина слева значительно увеличена в размерах. Виден гной и гнойные пробки в лакунах.
До 70% случаев тонзиллита вызываются вирусами. Среди них наиболее часто встречаются корона- и риновирусы. Остальные 30% приходится на бактерии, грибы и другие микроорганизмы. До 80% случаев виновниками ангин, вызванных бактериями, являются β-гемолитические стрептококки группы А (Streptococcus pyogenes, БГСА).
Для своевременного назначения антибиотика при ангине необходимо провести выявление антигенов к БГСА с помощью системы «Стрептатест».
Стрептотест является универсальным инструментом, позволяющим за 5 минут установить причину болей в горле. Он быстро установит присутствие β-гемолитического стрептококка группы А в ротовой полости, а значит поможет своевременно назначить адекватную противомикробную терапию. В случае отсутствия возбудителя стрептотест позволит избежать необоснованного лечения ангины антибиотиками. Стрептотест обладает высокой (около 90%) специфичностью и высокой (около 95%) чувствительностью.
Рис. 4. Стрептатест обладает высокой (около 90%) специфичностью и высокой (около 95%) чувствительностью. Позволяет за 5 минут установить причину болей в горле.
Стрептококковая ангина осложняется гнойным отитам, синуситом, паратонзилярным абсцессом, мастоидититом, менингитом, пневмонией.
Стрептококковая инфекция способна вызывать аутоиммунный ответ, что приводит к возникновению серьезных осложнений внутренних органов:
- ревматическое поражение сердечной мышцы;
- поражение суставов (артриты);
- поражение почек (гломеруло- и пиелонефриты).
При выходе микробов в кровяное русло и их массивном размножении может возникнуть сепсис и менингит.
Лечение ангины проводиться антибиотиками следующих групп:
- Препараты группы пенициллина (Феноксиметилпенициллин, Аугментин, Амоксиклав, Амоксициллин).
- Макролиды (Сумамед, Азитромицин).
- Цефалоспорины (Цефатоксим, Цефуроксим).
Лечение стрептококка
Как лечить стрептококк? Лечение стрептококка обычно состоит из нескольких пунктов:
1. Антибактериальная терапия;
2. Укрепление иммунной системы;
3. Восстановление нормальной микрофлоры кишечника, которая обычно нарушается при применении антибактериальных препаратов;
4. Детоксикация организма;
5. Антигистаминные препараты – назначаются детям, при аллергии на антибиотики;
6. Симптоматическая терапия;
7. При одновременном заболевании и другими болезнями, производится и их лечение.
Начало лечения – обязательное посещение врача, который с помощью диагностики выявит тип возбудителя и эффективное против него средство. Применение антибиотиков широко спектра действия может усугубить течение болезни.
Лечение стрептококковой инфекции может проводиться разными специалистами – в зависимости от формы инфекции – терапевт, педиатр, дерматолог, гинеколог, хирург, уролог, пульмонолог и др.
1. Антибактериальная терапия
Важно! Перед применением антибиотиков обязательно проконсультируйтесь с лечащим врачом. Антибиотики против стрептококков для внутреннего применения: «Азитромицин», «Амоксициллин», «Ампициллин», «Аугментин», «Бензилпенициллин», «Ванкомицин», «Джозамицин», «Доксициклин», «Кларитомицин», «Левофлоксацин», «Мидекамицин», «Рокситромицин», «Спирамицин», «Феноксиметилпенициллин», «Цефиксим», «Цефтазидим», «Цефтриаксон», «Цефотаксим», «Цефуроксим», «Эритромицин»
Антибиотики против стрептококков для внутреннего применения: «Азитромицин», «Амоксициллин», «Ампициллин», «Аугментин», «Бензилпенициллин», «Ванкомицин», «Джозамицин», «Доксициклин», «Кларитомицин», «Левофлоксацин», «Мидекамицин», «Рокситромицин», «Спирамицин», «Феноксиметилпенициллин», «Цефиксим», «Цефтазидим», «Цефтриаксон», «Цефотаксим», «Цефуроксим», «Эритромицин».
Курс антибактериальной терапии назначается индивидуально, лечащим врачом. Обычно он составляет 5-10 дней.
Антибиотики против стрептококков для местного применения: «Биопарокс», «Гексорал», «Дихлорбензоловый спирт», «Ингалипт», «Тонзилгон Н», «Хлоргексидин», «Цетилпиридин».
Важно! Для лечения стрептококков широко применяют антибактериальные препараты пенициллинового ряда. Если на пенициллины появились аллергические реакции, применяют макролиды
Антибиотики тетрациклинового ряда против стрептококковой инфекции считаются малоэффективными.
2. Укрепление иммунной системы
Для укрепления и стимулирования работы иммунной системы, при инфекционных заболеваниях часто назначают – иммунностимуляторы: «Иммунал», «ИРС-19», «Имудон», «Имунорикс», «Лизобакт».
Природным иммуностимулятором является аскорбиновая кислота (витамин С), большое количество которого присутствует в таких продуктах, как – шиповник, лимон и другие цитрусовые, киви, клюква, облепиха, смородина, петрушка, калина.
3. Восстановление нормальной микрофлоры кишечника
При применении антибактериальных препаратов, микрофлора, необходимая для нормального функционирования пищеварительной системы обычно угнетается. Для ее восстановления, в последнее время все чаще назначается прием пробиотиков: «Аципол», «Бифидумабактерин», «Бифиформ», «Линекс».
4. Детоксикация организма.
Как и писалось в статье, стрептококковая инфекция отравляет организм различными ядами и ферментами, которые являются продуктами их жизнедеятельности. Эти вещества усложняют течение болезни, а также вызывают немалое количество малоприятных симптомов.
Для выведения из организма продуктов жизнедеятельности бактерий необходимо пить много жидкости (около 3 литров в сутки) и полоскать носо- и ротоглотку (раствором фурациллина, слабо-соляным раствором).
Среди препаратов для выведения из организма токсинов можно выделить: «Атоксил», «Альбумин», «Энтеросгель».
5. Антигистаминные препараты
Применение антибактериальных препаратов маленькими детьми иногда сопровождается аллергическими реакциями. Чтобы эти реакции не переросли в осложнения, назначается применение антигистаминных препаратов: «Кларитин», «Супрастин», «Цетрин».
6. Симптоматическая терапия
Для облегчения симптоматики при инфекционных заболеваниях, назначают различные препараты.
При тошноте и рвоте: «Мотилиум», «Пипольфен», «Церукал».
При высокой температуре тела: прохладные компрессы на лоб, шею, запястья, подмышки. Среди препаратов можно выделить — «Парацетамол», «Ибупрофен».
При заложенности носа – сосудосуживающие препараты: «Нокспрей», «Фармазолин».
Анализы и диагностика
Чтобы установить диагноз, пациенту требуется не просто сделать анализ на стрептококк, а провести целый ряд необходимых исследований. Они нужны для определения конкретного возбудителя болезни и его реакции на лекарственные препараты. Поэтому врач не только назначает анализ на стрептококковую инфекцию, но и проводит комплексную диагностику.
Анализ с целью выявить стрептококк в мазке из зева проводят, как правило, в тех случаях, когда у человека отмечаются симптомы, свидетельствующие о подозрении на такую инфекцию. При этом важным фактором в процессе диагностики является не сам факт наличия возбудителя в биоматериале, а его количество. Такой анализ дает возможность определить количество патогенных бактерий, а также в норме ли Streptococcus viridans в зеве и другие типы стрептококка.
Анализируя полученные данные, следует учитывать, что микрофлора в норме содержит определенное количество стрептококков. Так, показатель Streptococcus viridans 10 5 КОЕ/ мл (зев) можно считать нормой, тогда как при более высоких показателях требуются последующие исследования и лечение.
Степень инфекции определяют по тому количеству микроорганизма, которая была обнаружена в биоматериале:
- 10 в 1 степени КОЕ/мл — 10 в 2 степени КОЕ/мл – количество микроорганизма в полости рта в норме и не может спровоцировать болезней.
- 10 в 3 степени КОЕ/мл — 10 в 4 степени КОЕ/мл – количество в полости рта в норме и безопасно, если отсутствуют клинические симптомы.
- 10 в 6 степени КОЕ/мл — 10 в 7 степени КОЕ/мл – количество высокое и может быть причиной инфекционного поражения.
- «Сливной рост» — так определяют слишком высокое количество микроорганизма, соответствующее высокой степени инфекции и требующее немедленного лечения.
Перед тем, как сдавать мазок из зева на стрептококк, следует придерживаться таких правил:
- Мазок нужно сдавать утром.
- Перед сдачей не пить и не есть.
- Не чистить зубы.
- Не использовать антисептических средств местного действия, не жевать жвачку.
Стрептококки в мазке у женщин чаще всего определяют в мазках из носа и зева. Причины стрептококка в мазке у женщин могут быть связаны с развитием разных заболеваний. Но наиболее опасно наличие этого возбудителя при анализе мочи у беременных. Стрептококк агалактия может спровоцировать инфицирование ребенка и вызвать у него серьезные болезни.
При наличии Streptococcus agalactiae 10 в 5 степени или при показателе Streptococcus agalactiae 10 в 6 степени и больше врач назначает будущей маме лечение в индивидуальном порядке.
При сборе мочи на определение стрептококка необходимо придерживаться важных рекомендаций, от которых зависит точность анализа. Несоблюдение правил гигиены может привести к получению ложноположительного результата. Нужно учесть следующее:
Перед тем, как собирать мочу, следует помыть половые органы, используя только проточную воду.
Перед забором мочи женщина должна развести широко малые половые губы. Первую порцию мочи сливают в унитаз, так как в ней содержатся микроорганизмы с поверхности уретры
Для исследования берут только среднюю порцию мочи.
Важно учесть, что на наличие в моче стрептококка оказывает влияние время суток, фаза месячного цикла и другие факторы.
Если есть подозрение на развитие септического процесса, проводится бактериологическое исследование крови. Если в крови (на кровяном агаре) отмечается положительный рост стрептококков, это является свидетельством серьезной инфекции, ведь у здорового человека в крови этой бактерии быть не должно. При подтверждении его наличия проводится дополнительное исследование для определения вида стрептококка. Также проводит серологическое исследование для определения антител.
Что касается возможности купить тест на стрептококк в аптеке, то определенные экспересс-тесты существуют (например, тест на стрептококк Strep A). Но точные результаты можно получить только после проведения всех анализов в условиях мед. учреждения.
Как происходит заражение?
Причины возникновения заразы в теле заключаются в контакте с больным человеком или носителем. К основным путям передачи можно отнести следующие:
- воздушно-капельный
- контактно-бытовой
- через поврежденный участок кожи
Чаще бактерия попадает в человека через слизистую дыхательных путей. В местах внедрения возникает воспалительный очаг серозного или гнойного характера. В некоторых случаях наблюдается некротическое явление, то есть омертвение пораженных тканей. Микроорганизмы выделяют особые ферменты, благодаря чему проникают в кровяное русло и лимфоток. По такой схеме и образуются стрептококковые очаги во внутренних органах человека (сердце, легких). Даже костная и лимфатическая система может пострадать от их патогенного воздействия.
Токсины, выделяемые микробами, являются причиной появления высокой температуры тела, рвоты, головной боли и нарушения сознания.
Стрептококк в носу
Слизистые носовой полости являются излюбленным местом обитания стрептококка. Самым распространенным жителем считается стрептококк вириданс. Это зеленящий стрептококк. Свое название он получил в связи со способностью при размножении окрашивать кровяную питательную среду в зеленый цвет (от латинского слова «viridis» – зеленый). В норме количество этого микроорганизма может достигать 50% от содержания всех бактерий, заселяющих полость носа.
Для людей с нормальным иммунитетом бактерии опасности не представляют. Они считаются условно-патогенными микроорганизмами. Стрептококки колонизируют эпидермис у 60% населения. Факторы местного иммунитета подавляют их активность, но при снижении защитных сил стрептококковые колонии подавляют нормальную флору, внедряются в организм и вызывают воспаление.
В носу стрептококк может длительное время себя никак не проявлять. Такое состояние называется носительство. Если происходит стремительное размножение микроорганизма и превращение его в патогенную форму, то самой чувствительной оказывается глотка. Она страдает первой. При поражении носоглотки развиваются инфекционные болезни:
- фарингит;
- острый тонзиллит;
- скарлатина.
Все перечисленные инфекции стрептококк-ассоциированные. Болезни носят сезонный характер. Зимой уровень заболеваемости повышается на 30%.
Фарингит
Стрептококк проникает из полости носа в дыхательную систему нисходящим путем, вызывая воспаление лимфатических фолликул, задней стенки слизистой глотки, небных дужек и язычка. Затем микроорганизмы поражают трахею, бронхи и легочную ткань.
Бактерии оседают в организме двумя способами:
- воздушно-капельным;
- аутоинфицированием.
Заболевание начинается внезапно, проявляется резкой болью и першением в горле, усиливающимися при глотании. Температура тела повышается до 38 градусов и выше. Отмечается общая слабость, недомогание, головокружение. Обычно симптоматика держится не более трех дней. Нередко фарингит сочетается с тонзиллитом.
При осложненном течении процесса развивается отит, трахеит, бронхит и пневмония. К серьезным осложнениям заболевания относят пиелонефрит, ревматизм, миокардит, перикардит. У людей со слабым иммунитетом фарингит осложняется заглоточным абсцессом.
Острый тонзиллит
Тонзиллит – это острое воспаление небных миндалин. Еще заболевание называют ангиной. Попадая через носовую полость в глотку, на фоне сниженного иммунитета стрептококки размножаются и колонизируют слизистые оболочки моментально. Заселяя миндалины и горло, они выделяют токсины. Продукты жизнедеятельности бактерий провоцируют воспаление.
Стрептококковые токсины через рыхлую сосудистую стенку проникают в кровь, вызывая симптомы интоксикации. Молниеносно растет показатель общей температуры тела, ощущается бессилие, головокружение, головная боль, болезненность мышц, ломота. В особенно сложных случаях тонзиллит осложняется отитом, гломерулонефритом, лимфаденитом, суставным ревматизмом, ревмокардитом, паратонзиллярным абсцессом.
Длительное носительство стрептококка приводит к переходу заболевания в хроническую форму. Проведенное лечение хронического тонзиллита лишь создает видимость благополучия. Однако избавиться от проблемы в случае декомпенсации можно только при помощи тонзилэктомии (удаления миндалин).
Скарлатина
Еще одно инфекционное заболевание, которое вызывается стрептококком – это скарлатина. Стрептококк из носа проникает в слизистую глотки, где формирует очаг поражения. При размножении микроорганизм выделяет токсины. Эндотоксин поступает в кровь, вызывая специфические симптомы.
По клинической картине патологии различают стертую и молниеносную формы болезни. У больных скарлатиной отмечается стремительное повышение температуры тела, выраженная боль головы, покраснение горла и миндалин, распухание шейных лимфатических узлов. Специфическим симптомом скарлатины, обусловленным действием токсина, является пурпурная сыпь, покрывающая тело. Лицо пациента приобретает красный оттенок, а носогубный треугольник остается белым.
Распространителем инфекции считается больной либо носитель. Инфицирование осуществляется воздушно-капельным путем. Наиболее опасным является человек, у которого нет признаков заболевания. К носителям относят 15% населения. Сами того не желая, они с каждым днем инфицируют все больше людей.
Скарлатина может иметь серьезные последствия. Грозными осложнениями заболевания считают отит, лимфаденит, артрит, нефрит, эндо- и миокардит. Иногда токсин провоцирует развитие эндотоксического шока.
Обнаружение микробов
Диагностика заболеваний, вызванных Streptococcus pneumoniae, вызывает определенные трудности у специалистов. Они связаны с особенностями строения микробной клетки, биохимическими свойствами возбудителя, стремительным развитием патологического процесса, острым началом и короткой инкубацией, а также недостаточным уровнем знаний в области современных диагностических методов.
Микробиологическое исследование материала от больного позволяет определить этиологию заболевания. Для этого в бактериологическую лабораторию доставляют биоматериал: при рините — выделения из носа, при фарингите — отделяемое слизистой зева, при ангине — мазок с миндалин, при пневмонии — мокроту, при плеврите — плевральный экссудат. При подозрении на генерализацию инфекции и появление септических очагов в организме исследуют кровь и ликвор.
- Первый этап — изучение биоматериала под микроскопом после его окрашивания и фиксации. Streptococcus pneumoniae — грампозитивные кокки слегка продолговатой формы, расположенные парами или цепочками и окруженные микрокапсулой.
- Затем засевают материал на кровяной агар для первичной идентификации и сахарный бульон для накопления культуры, инкубируют 24 часа.
- На следующий день просматривают чашки и изучают характер роста. На кровяном агаре растут мелкие, прозрачные с сероватым оттенком колонии, окруженные зоной зеленящего гемолиза. В сахарном бульоне обнаруживают рост в виде диффузной мути и легкого осадка.
- Для постановки специальных тестов чистую культуру накапливают на скошенном кровяном или сывороточном агаре. Streptococcus pneumoniae не растет в присутствии оптохина и желчи, ферментирует инулин.
- На основании полученных в ходе исследования данных выделенный микроб относят к виду Streptococcus pneumoniae. Затем определяют его чувствительность к антибиотикам и фагам.
Биопроба на лабораторных мышах — метод выделения чистой культуры возбудителя. Из мокроты, ликвора или другого биоматериала готовят взвесь с помощью физраствора. Надосадочную жидкость вводят белым мышам интраперитонеально. Если мыши погибают в течение 3 суток, готовят мазки-отпечатки из органов и крови, а затем делают вывод об этиологической роли Streptococcus pneumoniae в данной патологии.
Серологическое исследование заключается в выявлении в крови больного антител к Streptococcus pneumoniae. К экспресс-методам относятся латекс–агглютинация и ИФА.
ПЦР-диагностика позволяет поставить диагноз в кратчайшие сроки. Этот быстрый и универсальный диагностический метод направлен на выявление генетического материала Streptococcus pneumoniae в исследуемом образце.
Группы стрептококков
Классификация стрептококков основана на типе гемолиза эритроцитов, наблюдаемом при росте на кровяном агаре: альфа-гемолитические стрептококки — вызывают неполный гемолиз с зеленоватым оттенком гемолитической зоны (так называемые зеленящие стрептококки), бета-гемолитические стрептококки — вызывают полный гемолиз и негемолитические стрептококки («гамма-гемолиз»).
В свою очередь, бета-гемолитические стрептококки делятся на группы A, B и т. д. до U в соответствии со строением карбогидрата C клеточной стенки (классификация Lancefield).
Медицински значимые стрептококки:
- 1) Streptococcus pyogenes (прежнее название Streptococcus haemolyticus) — бета-гемолитические стрептококки группы А. Диаметр клеток — 0,6—1 мкм, многие штаммы образуют капсулу. Капсульные штаммы растут в виде слизистых колоний, при стоянии переходящих в матовые; бескапсульные штаммы формируют блестящие глянцевидные колонии. Не растут при 10 и 45°, в бульоне с 6,5% хлорида натрия, при рН 9,6; в молоке с 0,1% метиленового синего. Ферментируют глюкозу, лактозу, сахарозу, салицин, трегалозу, не ферментируют инулин, сорбит, глицерин, гиппурат натрия. Большинство штаммов продуцируют стрептолизины, стрептокиназу, стрептодорназу, некоторые — эритрогенный токсин. Обитают у человека в глотке в норме и могут вызывать различные заболевания;
- 2) Streptococcus pneumoniae — объединяют в группу пневмококковых инфекций. Возбудитель представляет собой кокки с вытянутым полюсом, располагаются попарно или короткими цепочками, неподвижны, спор не формируют, при обитании в организме образуют капсулу, хемоорганотрофы, факультативные анаэробы. Паразит дыхательных путей человека. Встречается в норме при различных заболеваниях. Вызывает острые пневмонии и бронхит у детей и взрослых;
- 3—4) Streptococcus faecalis, Streptococcus faecies — стрептококк группы D, которые обычно объединяются в группу энтерококков, вызывают септические процессы;
- 5—8) Streptococcus sanguis, Streptococcus salivarius, Streptococcus mitis, Streptococcus mutans — гемолитические и негемолитические стрептококки различных серогрупп, продуцирующие полисахариды и принимающие участие в образовании зубных бляшек, предполагается их этиологическая роль при кариесе;
- 9) Streptococcus lactis (переведен в род Lactococcus) — молочнокислый стрептококк, молочнокислая бактерия.
Нетаксономическая группа комменсантных малопатогенных стрептококковых бактерий Streptococcus viridans, включает в значительной степени непатогенную микрофлору человека, некоторые представители которой при гемолизе дают зелёную окраску, откуда и произошло название группы „viridans“ от лат. Viridis — «зелёный».
Основные инфекции
Стрептококковая инфекция у взрослых и детей протекает по-разному. У новорожденных обычно развиваются отит, накожные воспаления, лимфаденит, некроз костных тканей.
У дошкольников и школьников гемолитический стрептококк чаще вызывает ангину, скарлатину. Взрослые редко болеют скарлатиной. Заражение у них проявляется рожей, пневмонией и другими гнойными болезнями.
Находясь в организме человека, стрептококки вырабатывают токсины:
- Дика – вызывает появление сыпи, обладает аллергическим действием;
- стрептококкковый лизин – подавляет иммунитет, угнетает деятельность сердца;
- энтеротоксин – вызывает понос.
Любая стрептококковая инфекция обладает следующими признаками:
- интоксикация;
- жар;
- место проникновения бактерий воспалено, но гиперемия ограничена;
- гнойно-некротическое развитие;
- воспаление стремительно распространяется.
По степени тяжести стрептококковое поражение бывает:
- легкое;
- среднее;
- тяжелое.
Классификация по течению:
- острая – до 30 дней;
- подострая – до 90 дней;
- затяжная – более 3 месяцев.
У взрослых
Чаще всего стрептококковое заражение протекает у взрослых как заболевание органов дыхания и вызывается бета гемолитической бактерией группы А — s. pyogenes. Это обычный обитатель кожи и наружных слизистых, встречается повсеместно.
Пиогенный стрептококк передается воздушным, контактным, бытовым и пищевым способом. Сильно размножившись, он отравляет организм человека токсинами, вызывая воспаление тканей, которое проявляется в виде ангины, фарингита, тонзиллофарингита, пневмонии.
Микроорганизм чувствителен к пенициллинам, цефалоспоринам, карбапенемам. Это единственные группы антибиотиков, к которым у пиогенного стрептококка нет резистентности. Препараты группы макролидов на бактерии этого типа не действуют.
Стрептококковая ангина, вызванная s. Pyogenes, развивается очень быстро. Инкубационный период составляет всего несколько часов.
Температура тела повышается до 39 ° C, ярко проявляются симптомы интоксикации: слабость, вялость. Боль в горле очень острая, больной не может глотать. Слизистая в зеве краснеет, миндалины увеличиваются, оттекают, покрываются гнойным налетом, который легко удаляется шпателем без кровотечения. Лимфатические узлы увеличиваются.
Без лечения антибиотиками острая фаза болезни будет длиться 5-7 дней. Если организм крепкий, дело обойдется без осложнений.
Болезни детей
Стрептококк группы B streptococcus agalactiae вызывает тяжелые заболевания новорожденных: пневмонию, менингит, сепсис. Эти болезни высоко летальны.
У детей новорожденного периода инфекция, вызванная заражением стрептококком агалактия, проявляется в двух формах. При ранней форме в течение 12 часов после родов развивается сепсис, пневмония, гнойный менингит или менингоэнцефалит. Эта форма характерна для недоношенных детей. Заболевание протекает молниеносно, сопровождается септическим шоком и летальным исходом.
Поздняя форма менее губительна. Она проявляется через несколько недель после рождения (до 6 месяцев) и дает осложнение в виде воспаления мозговых оболочек, реже сепсиса.
Для детей 5-15 лет особенно опасен пиогенный стрептококк s. Pyogenes. Он вызывает ангину, скарлатину, пневмонию, менингит.
Во время беременности
Стрептококк агалактия – единственный патогенный представитель стрептококков группы Б. Он может поселиться в ротоглотке, прямой кишке, преддверии влагалища, урогенитальном тракте, на коже. Микроб чувствителен к пенициллинам, резистентен к эритромицинам и тетрациклинам.
Бактерия распространена по всему миру, обитает в телах человека, млекопитающих и холоднокровных животных. Инфекция способна передаваться от животных к людям.
У большей части взрослых агалактия никак не проявляет себя. Но у беременных из-за изменения гормонального фона она начинает быстро размножаться, становясь причиной выкидыша, преждевременных родов, досрочного отхождения околоплодных вод, мочеполовых инфекций, эндометрита и сепсиса.
Стрептококковая инфекция влагалища у беременной женщины вызывает воспаление мочевых путей, преждевременные роды, послеродовой эндометрит и другие патологии.
Мнение известного в международных кругах канадского акушера-гинеколога Елены Березовской о стрептококке группы B у беременных женщин:
Бактериями вида Агалактия заражены 5-35 % женщин. Новорожденный инфицируется этим микроорганизмом от матери во время прохождения родовых путей.
Риск заразиться у рожденного в срок ребенка составляет 1-2 %, у недоношенного 15-20 %. Ребенок, родившийся на сроке менее 28 недель, заразится в 100 % случаев.
Лечение инфекций, вызванных S. pyogenes
Препаратом выбора для лечения бактериального фарингита является пероральный пенициллин в течение 10 дней или пероральный бензатин пенициллин. Это лечение является экономически эффективным и имеет узкий спектр действия.
У пациентов с аллергией на пенициллин можно использовать макролиды и цефалоспорины первого поколения. Тем не менее, некоторые штаммы S. pyogenes развили устойчивость к макролидам, и макролиды используются в качестве третьей линии лечения стрептококковой инфекции горла.
Тяжелые инвазивные инфекции S. pyogenes можно лечить ванкомицином или клиндамицином. Внутривенная антибактериальная терапия и операция по удалению некротической ткани рекомендуются в случае инфекции кожи мягких тканей.
Этиология
Streptococcus pneumoniae впервые был выделен Пастером в 1881 году. Френкель и Вайхзельбаум спустя три года доказали роль этого микроорганизма в этиологии бактериального воспаления легких.
-
Морфология. Streptococcus pneumoniae — бактерии сферической или продолговатой формы, образующие пары. Эти диплококки неподвижны и аспорогенны. Клеточная стенка пневмококка имеет в своем составе пептидогликан, углеводы, тейхоевые кислоты, липопротеины, поверхностные белки. Мощная полисахаридная капсула защищает бактерии от фагоцитоза.
- Тинкториальные свойства. Streptococcus pneumoniae окрашиваются по Грамму в синий цвет. В мазке из биоматериала имеют ланцетовидную форму и попарное расположение. Колонии, полученные в лабораторных условиях искусственным путем, состоят из округлых бактерий, расположенных короткими цепочками.
- Физиологические свойства. Streptococcus pneumoniae свободно растут и развиваются как в присутствии кислорода, так и в бескислородных условиях. Они размножаются путем митотического деления и наследуют генетический набор хромосом от родительской клетки. Бактерии не устойчивы в окружающей среде и быстро погибают при нагревании до 60 градусов, воздействии дезинфицирующих и антибактериальных средств, а также желчи и оптохина. Эти вещества широко применяются для идентификации бактерий. Микробы сохраняют жизнеспособность при замораживании и высыхании. Чем дольше они находятся во внешней среде, тем менее выраженными становятся их болезнетворные свойства.
- Культуральные свойства. Streptococcus pneumoniae требователен к питательным средам. Для выращивания бактерий в лабораторных условиях требуется высокая концентрация углекислоты. Растут они исключительно на специальных средах, содержащих компоненты крови. Эти вещества Streptococcus pneumoniae используют в качестве источника энергии. Инкубируют посевы в термостате при 37 °С, хотя бактерии способны расти и в более широком диапазоне температур. На кровяном агаре спустя сутки образуются полупрозрачные сероватые очень мелкие колонии с зеленящим гемолизом по периферии. В бульонеStreptococcus pneumoniae растут в виде диффузной мути и осадка на дне пробирки.
- Биохимия. Streptococcus pneumoniae являются каталазо- и оксидазоотрицательными. Они ферментируют лактозу, аргинин, раффинозу и трегалозу.
- Антигены. Streptococcus pneumoniae имеют соматический и капсульный антигены.
- К факторам патогенности относится капсула, М-белок клеточной стенки, эндотоксин, ферменты. Они обеспечивают адгезию на эпителии слизистой оболочки, инвазию в эпителиоциты, подавление фагоцитоза, развитие воспаления.