Краснуха: симптомы у взрослых, пути передачи
Содержание:
- Что такое краснуха?
- Симптомы
- Вакцинация
- Как передается краснуха от ребенка к взрослому
- Распространенность краснухи
- Профилактика
- Механизмы передачи краснухи
- Профилактика
- Лечение
- Виды краснухи
- Симптомы
- Общепринятая классификация краснухи
- Диагностика
- Краснуха у беременных
- Краснуха: как передается через третьих лиц?
- Особенности высыпаний при краснухе
- Диагностика
- Как передаются корь и коклюш?
- Краснуха: симптомы
- Лекарства
- Что такое краснуха
- Возбудитель краснухи
- Причины краснухи у детей – этиология и патогенез
Что такое краснуха?
Прежде чем ответить на вопрос: «Как передается краснуха у взрослых?», нужно дать полную характеристику этого заболевания.
Краснуха относится к инфекционным заболеваниям острой формы, которое характеризуется сильным повышением температуры, насморком, небольшим кашлем, увеличением лимфатических узлов и их болезненностью. Главный симптом – появление на коже высыпаний. Опасность патологии состоит в том, что инкубационный период может длиться почти месяц. Но при этом зараженный является носителем и распространителем вируса. Подвержены недугу люди всех возрастов, однако чаще всего заражаются дети до 10 лет.
Симптомы
- Инкубационный период. Это период от момента заражения (попадания вируса в организм) до начала неспецифических проявлений болезни. На данном этапе симптомы заболевания отсутствуют. Продолжительность периода от 10 до 25 дней.
- Продромальный период. Период от начала неспецифических симптомов до появления симптомов свойственных данному заболеванию. Продолжительность периода 1- 3 дня.
Неспецифические симптомы (легкое познабливание, сонливость, першение в горле, покашливание, небольшой ринит и др.).
- Разгар заболевания (в этот период проявляются симптомы характерные для краснухи)
Появление сыпи
Вакцинация
Единственная доза вакцины против краснухи на основе живого аттенюированного штамма обеспечивает более 95% длительного иммунитета, схожего с иммунитетом, вырабатываемым в результате естественного инфицирования.
Вакцины против краснухи имеют либо моновалентную форму (вакцина, направленная только на один патоген), либо, чаще всего, комбинированную с другими вакцинами, такими как вакцины против кори (КК), кори и свинки (КСК) или кори, свинки и ветряной оспы (КСКВ).
Неблагоприятные реакции на вакцинацию обычно бывают легкими. Они могут включать боль и покраснение в месте инъекции, незначительное повышение температуры, сыпь и мышечные боли. Во время проведения кампаний массовой иммунизации в Американском регионе, охвативших более 250 миллионов подростков и взрослых людей, не было выявлено каких-либо серьезных неблагоприятных реакций, связанных с этой вакциной.
Как передается краснуха от ребенка к взрослому
Механизмы инфицирования нисколько не отличаются от описанных выше. Единственное, что нужно учесть — зараженные младенцы часто выделяют большое количество патогенных бактерий вместе с мочой и фарингеальными выделениями. Вирус же способен сохранить жизнедеятельность вне организма носителя еще довольно длительный период, поэтому заразиться можно, контактируя только с различными выделениями больного пациента.
В связи с этим все пеленки и одежда ребенка должны быть обязательно обработаны после контакта с малышом. Нельзя выкидывать использованные одноразовые средства гигиены в общественные мусорные ящики. Обычно об этом заботится медперсонал, но если ребенок проходит лечение дома, забота об этом ляжет на плечи родителей.
Распространенность краснухи
До того как была разработана вакцина от краснухи, от нее страдали люди по всему миру. Заболевание находилось на уровне эндемии, а эпидемии вспыхивали каждые 5-10 лет. А все из-за того, что краснуха передается воздушно-капельным путем.
К 2002 году почти 60% всех стран на земле включили вакцинацию против краснухи в свои национальные программы по иммунизации. Большинство из них пользуются двухдозной схемой. Благодаря этому краснуха практически искоренена на территории этих государств. Тем не менее вирусы этой болезни полностью не искоренены, и заразиться ею человеку, не прошедшему вакцинацию, очень легко. Поэтому иногда случаются локальные вспышки заболевания, особенно в холодное время года.
Профилактика
Общая профилактика
- Изоляция в течении 5 дней от момента появления сыпи
- Дети контактировавшие с больными не допускаются в садик, школу на протяжении 3 недель от момента контакта.
Специфическая профилактика (вакцинация)
- Вакцинируют в возрасте 1 год и 6 лет, девочки 13 лет не болевшие краснухой и без данных о проведенной вакцинации
- Рекомендуется вакцинация женщин детородного возраста, которые не болели краснухой, не вакцинированные, с низкой концентрацией антител против краснухи.
- Женщинам после вакцинации необходимо предохранятся от беременности на протяжении 3 месяцев.
- Беременным вакцинация противопоказана!
Вакцины:
- Рудивакс (Франция);
- Живая ослабленная вакцина против краснухи (Индия);
- Живая ослабленная вакцина против краснухи (Хорватия);
- Культуральная живая ослабленная вакцина против краснухи (Россия);
- M-M-PII,- комбинированная вакцина против краснухи, кори, паротита (Голландия);
- Приорикс — комбинированная вакцина против краснухи, кори, паротита (Бельгия).
Механизмы передачи краснухи
Важно знать, что существуют люди, которые являются просто носителями вируса. Сами эти люди не болеют
У них нет никаких клинических проявлений, но заразить они вполне могут. Также краснуха передается от детей с хронической формой болезни.
Пациенты с острой краснухой контагиозны еще до появления каких-либо симптомов. Когда возникает сыпь, больной крайне заразен, приблизительно в течение пяти дней, а потом вирус выделяется еще на протяжении 21-го дня. От ребенка страдающего хроническим видом краснухи вирус передается в течение двух лет с момента рождения, через физиологические отправления (фекалии, мокрота и др.).
Краснуха, как и другие болезни, передающиеся различными путями, имеют и несколько механизмов передачи:
- капельный (для острой формы);
- гемо-контактный (для хронической формы).
Чтобы все правильно понимать, нельзя путать механизм передачи инфекции и путь передачи. Это совершенно разные понятия. Механизм передачи — это более широкое понятие, оно предусматривает выделение возбудителя от источника во внешнюю среду, некоторое его пребывание в этой среде и внедрение в новый организм. Путь передачи — это же лишь форма реализации механизма передачи. У краснухи имеются следующие пути передачи:
- воздушно-капельный (острая форма);
- контактно-бытовой (острая форма);
- трансплацентарный (хроническая форма).
Вирус краснухи характеризуется высокой восприимчивостью. Особенно это касается детей. Однако, если имеется с рождения переданный от матери иммунитет, то они могут быть не восприимчивы к возбудителю краснухи в течение шести месяцев с момента рождения.
Чаще всего краснухой болеют дети детсадовского и младшего школьного возраста. Особой сезонности у данного заболевания не наблюдается, но в холодный период часто отмечается незначительный подъем. Возможны и эпидемические вспышки этой инфекции.
Если переболеть краснухой, то иммунитет от нее образуется на всю жизнь
Причем не важно, какой формой переболеть, скрытой или с ярко выраженной клиникой
Профилактика
Больного изолируют из коллектива на 4 дня от начала высыпания. Однако, учитывая большую длительность заразительности больных, а также частоту инаппарантных форм Краснухи, нельзя рассчитывать на абсолютный эффект этой меры. Беременным женщинам следует избегать общения с больным К.; в случае заболевания К. некоторые авторы рекомендуют вводить им гамма-глобулин (10—30 мл) с целью профилактики поражений плода. Предложена активная иммунизация живой аттенуированной (ослабленной) вакциной.
Библиография: Агабабова В. В. и др. Поражение нервной системы при краснухе у детей, Педиатрия, № 11, с. 62, 1974; Анджапаридзе О. Г. и Червонский Г. И. Краснуха, М., 1975, библиогр.; Дранкин Д. И. и Годлевская М. В. Малые детские инфекции, с. 154, Саратов, 1975, библиогр.; Канторович Р. А. и др. Первый опыт проспективных и ретроспективных эпидемиолого-иммунологических исследований в связи с врожденной краснушной инфекцией, Журн, микр., эпид, и иммун., № 8, с. 42, 1973; Чернова М. П., Канторович Р. А. и Володина Н. И. Краснуха и врождённые пороки развития, Педиатрия, № 1, с. 17, 1977, библиогр.; Яковлева Н. В., Насибов М. Н. и Смородинцев А. А. Характеристика реактогенных свойств и эффективность живой вакцины против краснухи, Вопр, вирусол., № 3, с. 365, 1969; Ваdillet М. et Herzog Т. Gamma-globulines et rubeole, Presse m6d., t. 75, p. 799, 1967; Gerna G. Rubella virus identification in primary and continuous monkey kidney cell cultures by immuno-peroxidase technique, Arch. Virol., v. 49, p. 291, 1975; Gregg N. M. Congenital cataract following german measles in mother, Trans. Ophthal. Soc. Aust., v. 3, p. 35, 1941; Hofmann H. Impfung gegen Roteln, Wien. med. Wschr., S. 169, 1974, Bibliogr.; Horstmann D. M. Controlling rubella, Ann. intern. Med., v. 83, p. 412, 1975, bibliogr.; Horstmann D. М., Pajot T. G. a. Liebhaber H. Epidemiology of rubella, Amer. J. Dis. Child., v. 118, p. 133, 1969; International conference on rubella immunization, ibid., v. 118, p. 1, 1969; Mon-net P. Rubeole congenitale, Rev. Prat. (Paris), t. 21, p. 715, 1970; Parliman P. D. Attenuated rubella virus, New Engl. J. Med., v. 275, p. 569, 1966; Viral infections of humans, epidemiology and control, ed. by A. S. Evans, N. Y., 1976; Vivell O. Klinische Aspekte der Ro-telninfektion, Arztl. Lab., Bd 20, S. 303, 1974.
Лечение
Лечение краснухи у детей не слишком сложное, но предполагает повышенное внимание к малышу:
- Постельный режим.
- Прием медикаментов (от температуры).
- Обильное питье: вода, отвары трав.
- Симптоматическое лечение: ингаляции горла содовым раствором, закапывание в нос.
- Диета, основанная на употреблении овощей, фруктов, молочных продуктов, клетчатки.
Медикаментозная терапия
К сожалению, не существует специфического противовирусного лечения. Медикаменты назначаются для профилактики осложнений и снятия симптомов:
- Аскорутин по 500 мг трижды в день (восполняющий дефицит витаминов).
- Сыпь не смазывают. Зуд и интенсивность высыпаний помогают снизить антигистаминные средства: (Тавегил, Диазолин, Кларитин).
- Температуру, головную боль, ломоту в теле снимают спазмолитики и детские противовоспалительные средства: Парацетамол, Но-шпа, Нурофен.
- Если на фоне заболевания появилось бактериальное воспаление — лимфаденит, ангина, пневмония, то нужно применять антибиотики.
Лечение народными методами
Терапия болезни носит симптоматический характер. Слабо поддается лечению даже фармакологическими препаратами. Чтобы облегчить протекание болезни, допускается использование народных средств.
Если в качестве побочного эффекта появился зуд, то можно сделать раствор: в теплой воде растворить полстакана соды. Смачивать в нем салфетки и на 10 минут прикладывать к зудящим местам. Так же от зуда помогают отвар березовых почек, одуванчика и череды.
Для укрепления иммунитета готовится отвар плодов шиповника и ягод черной смородина. 0,5 литра кипятка и горсть смеси засыпать в термос. Пить вместо чая.
Противовоспалительными свойствами обладает смесь плодов брусники и малины, липового цвета. 2 столовых ложки сбора, приготовленного в равных пропорциях, заливаются кипятком (0,5 литра) и настаиваются четверть часа, процеживается. Перед отходом ко сну принимается по полстакана горячего напитка.
Купать ли заболевшего малыша?
Детей купать можно, но с разрешения врача. Купание способствует:
- уменьшению зуда (если есть);
- поддержанию гигиены;
- уменьшению жара.
Можно ли купать ребенка при краснухе с инфицированной кожей и выделениями гноя? Да, для этого готовят ванну со слабым раствором марганцовки. В небольшой концентрации такое купание способно противостоять инфекции.
Виды краснухи
Очень важно знать, как передается краснуха у взрослых, так как от этого может зависеть тип заболевания, а следовательно, и его дальнейшее лечение. Итак, выделяются два вида краснухи:
- Врожденная (СВК) – в этом случае инфицирование происходит внутриутробно, причина – заражение матери во время беременности. Очень опасная разновидность, так как грозит серьезными патологиями в развитии внутренних систем и органов плода.
- Приобретенная – инфицирование происходит после попадания вируса в организм человека. Течение болезни в этой форме отличается среднетяжелым состоянием и быстрым выздоровлением.
Симптомы
Фото: doctorstoyou.com
Заболевание начинается с незначительного повышения температуры, ощущения общей слабости, недомогания. Кроме того, могут беспокоить головные боли, сухой кашель, першение в горле, слезотечение, насморк. Спустя 2 – 3 дня на коже появляются высыпания. В большинстве случаев первые элементы сыпи обнаруживаются на лице, шее, за ушами, затем высыпаниями покрываются различные участки тела, за исключением кожи ладоней и подошв. Наиболее частая локализация – разгибательная поверхность конечностей, ягодицы, спина. Реже можно обнаружить элемент сыпи на слизистой оболочке ротовой полости. Такая энантема, встречающаяся при краснухе, носит специфическое название – пятно Форхейма
Важно отметить, что зачастую кожным высыпаниям предшествует кожный зуд, на который пациенты не всегда обращают внимание
Характеристика элементов сыпи:
- красный или розовый цвет пятен;
- небольшой размер;
- округлая форма;
- четкие контуры;
- не возвышаются над кожей;
- окружающие кожные покровы не изменены;
- часто склоны к сливанию (для детей данная особенность не характерна).
Сыпь сохраняется обычно 5 дней, после чего благополучно разрешается, не оставляя после себя никаких дефектов.
Помимо всего перечисленного, в клинике заболевания могут присутствовать явления артралгии и миалгии. Появление боли в суставах и мышцах значительно влияет на качество жизни человека. Редко отмечаются симптомы диспепсии, которые могут проявляться в виде ощущения дискомфорта в эпигастральной области, быстрого насыщения после еды, тошноты, изжоги.
Общепринятая классификация краснухи
- «малый» комплекс пороков развития (дефекты органов зрения и слуха, пороки сердца);
- «большое» сочетание пороков развития (нарушение развития различных органов и систем).
Приобретенная краснуха классифицируется по нескольким критериям.
По типу:
- типичная;
- атипичная (с обособленным синдромом высыпаний, с отдельным синдромом увеличенных лимфоузлов, стертая, бессимптомная).
По течению:
- без осложнений;
- с осложнениями (присоединение другой инфекции, рецидив хронического заболевания и др.).
- легкая;
- средняя;
- тяжелая.
Главными основаниями для определения тяжести являются:
- интенсивность проявления интоксикационного синдрома;
- количество и интенсивность сыпи.
Диагностика
Фото: mamaplus.md
Диагностика любого заболевания начинается со сбора жалоб и анамнеза. Уточняется характер жалоб, время их появления, что этому предшествовало. После врач приступает к осмотру пациента
При краснухе обращается внимание на наличие характерных высыпаний на теле (преимущественно на разгибательных поверхностях конечностей, спине и ягодицах), оценивает их цвет, четкость контуров, возвышенность над поверхностью кожи. Также производится пальпация лимфатических узлов
Краснуха зачастую протекает с лимфаденитом затылочных и переднешейных лимфоузлов, который характеризуется увеличением лимфоузлов в размерах и местной болезненностью. Кроме того, пациенты могут предъявлять жалобы на мышечную боль и болезненность суставов. Среди лиц женского пола часто встречается явление полиартрита (множественное воспаление суставов). Полиартрит проявляется болевым синдромом, отечностью, покраснением и местным повышением температуры кожи над поверхностью пораженного сустава.
Следующий этап в диагностике любого заболевания – назначение общих лабораторных анализов. Общая картина крови при краснухе изменяется следующим образом: наблюдается снижение лейкоцитов, увеличение лимфоцитов, повышение СОЭ. Данные изменения не являются специфическими для рассматриваемого заболевания, так как могут быть выявлены при массе других патологических процессах. Поэтому полагаться на данные показатели можно лишь для подтверждения других признаков, указывающих на наличие краснухи.
Специфическим методом является серологическая диагностика, в результате которой определяется уровень иммуноглобулинов (Ig) классов M и G в сыворотке крови. Антитела к IgM появляются через 1 – 2 дня после появления сыпи, спустя 2 – 3 недели титр достигает максимального уровня, затем через 2 – 3 месяца антитела исчезают полностью. То есть иммуноглобулины класса М указывают на наличие в организме острого процесса. Антитела IgG к вирусу краснухи вырабатываются через 3 – 4 недели с момента поступления вируса в организм, максимального уровня достигают через 8 – 9 недель. Особенность заключается в том, что антитела IgG после выздоровления остаются в организме человека пожизненно, обеспечивая таким образом защиту от повторного инфицирования вирусом краснухи.
Краснуха у беременных
Мы знаем, как передается краснуха, и понимаем, что заразиться ею очень легко. Однако самой страшной эта болезнь является для беременных, так как больше всего страдает от вируса плод. Исход заражения в любом случае будет носить неблагоприятный характер. Во-первых, потому что взрослые, как мы писали выше, переносят инфекцию намного тяжелее, а беременной женщине и так непросто справиться с теми изменениями, что происходят с ее телом. Во-вторых, из-за внутриутробных изменений вирусы проникают через плаценту в кровь и заражают малыша
Поэтому так важно в период беременности по максимуму сократить все возможные контакты с детьми, если у вас слабый иммунитет. И помните, заразиться можно и не от прямого контакта с заболевшим
Краснуха: как передается через третьих лиц?
Этот вопрос чаще всего волнует беременных женщин и тех, кто только планирует беременность, но возможности провести вакцинацию не имеет.
Итак, можно ли заразиться от своих знакомых, у которых есть дети школьного возраста? С теоретической точки зрения, это вполне возможно. При этом необязательно, что ваши подруги тоже заразятся. Если у них сильный иммунитет, они уже переболели краснухой или были привиты, то им ничего не угрожает. Зато предметы, с которыми контактировал ребенок, могут стать миной замедленного действия. Достаточно просто взять в руки ручку или игрушку, побывавшую в руках у зараженного, — и вирус проникнет в ваш организм.
Бывали случаи, когда дети из разных классов, посещавшие одни и те же кабинеты в разное время, но не контактировавшие друг с другом, заражались из-за того, что сидели за одной партой.
Также и беременная женщина может прийти к подруге, зараженного ребенка которой в доме в данный момент нет, но подхватить краснуху. Поэтому лучше избегать общения даже с теми, кто может стать косвенной причиной заболевания. Ведь опасность в том, что вы можете общаться с ребенком и не знать, что он уже заражен.
Особенности высыпаний при краснухе
Еще до того, как болезнь перейдет во вторую стадию, и ребенок «пойдет пятнами», при желании, можно заметить ярко-розовые крапинки во рту. Если вести наблюдение в динамике, постепенно одинокие точки сливаются в темно-красные пятна, и примерно в это же время у малыша начинает сильно болеть горло.
Важно понимать, как проявляется сыпь при краснухе у детей. Ее характер отличает болезнь от той же скарлатины
В первую очередь, высыпания возникают на нижней части лица:
- в области ушек;
- на носогубном треугольнике;
- на щеках.
Через 24 часа красные пятнышки как будто в один момент возникают по всему телу. Но больше всего их можно заметить на:
- плечиках;
- локотках;
- попе;
- наружной поверхности бедер;
- коленках.
Вот как выглядит сыпь при третьей болезни в сравнении с тем же признаком у скарлатины на рисунке
А так выглядит распространившаяся на лицо и тело сыпь:
По сути, высыпания выглядят, как плоские розовые пятнышки без пузырьков или корочек. Форма чаще круглая или овальная. Некоторые из них находятся близко друг к другу, визуально сливаясь в фигуры неправильной формы. Примерно на вторые сутки пятна становятся все больше похожи на папулы размером до 5 миллиметров. В этот период у некоторых деток проявляется кожный зуд, но чесаться врачи не рекомендуют. По прошествии трех суток сыпь потихоньку сходит на нет, постепенно теряя цвет и как будто расползаясь. Иногда на ее месте кожа становится сухой и шелушится, но это также временное явление.
Диагностика
Диагностика краснухи у взрослых проводится комплексно, включает следующие мероприятия:
опрос пациента и внешний осмотр – на данной стадии устанавливается, проводилась ли вакцинация краснухи, когда получена последняя прививка от краснухи, а также проводится детальный сбор клинической картины и всех проявлений в пассивное время инкубационного периода.
В момент проявления высыпаний становится актуальным проведение лабораторных исследований для выявления антител к краснухе. Здесь наиболее информативными являются следующие методы:
- серодиагностика – основывается на исследовании крови с целью выявления титров антител М и G. Также данное исследование проводится беременным женщинам для выявления предрасположенности к заболеванию, при этом краснуха положительную реакцию имеет в случае ранее перенесенного заболевания;
- вирусологическое исследование направлено на выявление самого вируса в организме человека. Исследование проводится из любых смывов – крови, слюны, мочи, кала и др. Данный метод наиболее информативен в период с 7 по 14 день инкубационного периода;
- полимеразная цепная реакция или ПЦР является самым информативным методом выявления титра положительной краснухи и основывается на синтезе двух предыдущих методов.
Окончательный диагноз выставляется с учетом всех проведенных исследований. Неспецифическим исследованием является общий анализ крови, показывающий увеличение лимфоцитов и высокие значения СОЭ.
Как передаются корь и коклюш?
Передается ли краснуха? Разумеется, да. Но что же насчет других подобных ей инфекционных заболеваний? Поговорим немного о кори и коклюше. Эти заболевания также являются очень опасными.
Механизм заражения у коклюша и кори точно такой же, что и у краснухи. То есть вирус передается от больного человека здоровому. Но может распространиться и через вещи, принадлежавшие инфицированному. Эти патологии объединяет и еще кое-что – им в основном подвержены дети, и они имеют довольно продолжительный инкубационный период, во время которого зараженный распространяет инфекцию. Поэтому если вы не хотите заразиться, воздерживайтесь от контактов с ними. Это в первую очередь касается беременных. Все инфекционные заболевания крайне опасны для развития плода и могут нанести непоправимый вред.
Корь, краснуха, коклюш передаются путем прикосновений, а также воздушно-капельным. В общем, воздержитесь от посещения тех мест, где часто бывают маленькие дети. Тогда риск заражения будет сведен к минимуму, и вам не придется проходить курс лечения от этой неприятной и опасной болезни. Особенно остерегайтесь опасных мест в период ожидания малыша.
Симптомы краснухи впервые были описаны в 1740 году терапевтом из Германии Ф. Хофманом. В 1880 году краснуха была признана отдельным самостоятельным заболеванием, но ее причины были неизвестны, поэтому эффективного лечения не существовало. Сам вирус впервые выделен и изучен в 1961 году сразу независимо несколькими учеными: Т. X. Уэллером, П. Д. Паркманом, Ф. А. Невой.
Краснуха: симптомы
Краснуха у детей проходит намного легче, чем у взрослых. Болезнь протекает в 4 этапа:
- инкубационный период – занимает в среднем от 7 до 21 дня;
- период катаральных явлений – при нем часто не наблюдается выраженных симптомов краснухи, но может быть насморк, покраснение гора, увеличенные лимфоузлы (длится этот период 1-3 дня, не дольше);
- разгар болезни – в это время начинает появляться экзантема и сыпь (мелкая, розовая или красная, с четкими и ровными краями), в некоторых случаях она может сливаться, что часто бывает у детей.
- период реконвалесценции (выздоровления).
Стоит отдельно уточнить локализацию и вид сыпи при краснухе, так как это ее характерные признаки.
При дифференциации заболевания обращают внимание на следующие моменты:
- при краснухе высыпания на коже располагаются в зоне спины, лица, ягодиц, шеи, на волосистой части головы, внутренней сгибательной поверхности колен и локтей, за ушами;
- при краснухе не бывает сыпи на стопах и ладонях;
- сыпь имеет вид круглых элементов диаметром до 5 мм;
- тело покрывается сыпью в течение 24 часов;
- не исключены элементы на слизистой рта;
- через 3-5 дней после появления, сыпь исчезает и не оставляет никаких следов на коже;
- шелушения или пигментации после краснухи не остаётся.
При осмотре врач замечает увеличенные лимфоузлы таких групп: среднешейные, затылочные, заднешейные. Размер их примерно, как крупная горошина, и они остаются такими даже, когда сходит сыпь.
Общее состояние ребенка незначительно нарушается, родители могут наблюдать вялость и недомогание. Температура тела обычно не превышает отметки 38 °С и держится на уровне 37-37,5 °С. Дети старшего возраста при краснухе предъявляют жалобы на боли в суставах, мышцах, головную боль. Параллельно с сыпью может развиться конъюнктивит легкой степени, ринит и кашель. Чаще всего при осмотре ротовой полости наблюдается рыхлость миндалин и экзантема на слизистой мягкого неба (бледно-розовые пятна).
Обратите внимание: в некоторых случаях встречается стертая симптоматика краснухи, когда признаки болезни выражены очень слабо. В этом случае поставить правильно диагноз помогут лабораторные исследования
Лекарства
Фото: playbuzz.com
Как известно, этиотропного лечения не существует, лекарственные средства назначаются для устранения или облегчения симптомов заболевания.
При насморке используются сосудосуживающие капли для носа. В настоящее время фармакологический рынок предоставляет массу различных препаратов данной группы, созданных для применения как среди взрослых, так и среди детей. При попадании сосудосуживающих каплей на слизистую оболочку полости носа происходит спазм расположенных в ней кровеносных сосудов. Это приводит к уменьшению отека слизистой, что способствуют устранению заложенности носа, уменьшению выделения их носа и улучшению носового дыхания.
Назначение противокашлевых средств выполняется для подавления кашлевого рефлекса. При наличии кашля с вязкой трудноотделяемой мокротой показано назначение отхаркивающих средств. По механизму действия выделяют 2 группы отхаркивающих препаратов: одна стимулирует отхаркивание, другая разжижает мокроту. В большинстве случаев используются муколитические средства, то есть те, которые разжижают мокроту, тем самым облегчая отхаркивание
Важно отметить, что одновременный прием противокашлевых и отхаркивающих средств строго запрещен!
Для устранения повышенной температуры тела используются жаропонижающие средства. Существуют различные формы выпуска жаропонижающих средств: таблетки, сиропы, свечи. Такое многообразие создано для удобства применения среди пациентов разных возрастных групп. Однако, при краснухе зачастую наблюдается незначительное повышение температуры тела, которое не требует назначения жаропонижающих препаратов. К их помощи стоит прибегать, когда температура превышает 38,0 °С.
Что такое краснуха
Краснуха – это вирусная инфекция, которая встречается в двух видах: врожденном и приобретенном. Для первого варианта она характеризуется возникновением у детей серьезных пороков развития, а для второго – сыпью, симптомами интоксикации и увеличением лимфоузлов. На латинском языке краснуха называется Rubeola.
Человечеству о краснухе известно достаточно давно, но как отдельную нозологическую форму данный недуг описали лишь в 1834 году, а выделить возбудителя инфекции удалось лишь в 1962 году.
Вирус краснухи принадлежит к РНК-содержащим возбудителям, имеет шарообразную форму и размер около 60-70 нм. Принадлежит к токсономическому классу тогавирусов. Он неустойчив во внешней среде, резистентен к антибиотикам, стоек по отношению к минусовым температурам, а в ультрафиолете он сразу погибает.
Возбудитель краснухи
Возбудителем заболевания является тогавирус, который выделяется больным человеком и распространяется воздушно-капельным путем. Вирус обнаруживается в носоглотке за несколько дней до появления сыпи и продолжает выделяться в течение 2 недель и более. Вирус краснухи имеет размеры 60 – 70 нм, он покрыт белковой оболочкой, на которой имеется некоторое подобие ворсинок — при помощи них возбудитель прикрепляется к клеткам.
Главные характеристики этого возбудителя — способность разрушать и склеивать между собой эритроциты. Для этого у него имеются специальные белки-ферменты. Также в его состав входит фермент нейраминидаза, который поражает нервную ткань.
Во внешней среде вирус краснухи быстро разрушается.
Преимущественно болеют краснухой дети в возрасте от 1 года до 7 лет, но бывает и взрослые. Дети до 6 месяцев болеют редко благодаря врожденному иммунитету.
Особую опасность представляет вирус краснухи для беременных женщин, особенно в ӏ триместре. Вирус проникает через плаценту в организм плода и вызывает у него различные пороки развития, а иногда – врожденную краснуху. При этом часто происходят выкидыши. Больной выделяет вирус во внешнюю среду в течение недели, предшествующей периоду высыпаний, и еще – неделю спустя. Скрытый период продолжается 15 – 21 день.
Интересно! Дети в возрасте до 3 месяцев не болеют краснухой. Это связано с тем, что в этом периоде у них имеется иммунитет к возбудителю этого заболевания, который передается от матери.
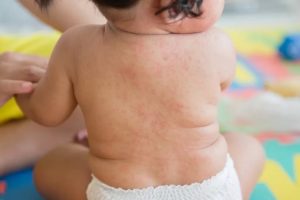
Причины краснухи у детей – этиология и патогенез
Краснуху относят к группе вирусных респираторных инфекций, обладающих высокой заразностью (контагиозностью). При отсутствии иммунитета, восприимчивость детей или взрослых к данной болезни может достигать 90%, но старшие дети и взрослые нередко переносят инфекцию под маской ОРВИ.
После прививки дети не заболевают совсем – или, спустя примерно 10 лет, могут переносить ее в легкой форме.
Возбудителем является вирус Rubella virus, относящийся к группе РНК-содержащих, и являющийся единственным патогенным для человека представителем этой группы. Он не обладает устойчивостью во внешней среде, выживая вне хозяина не более 5-6 часов, поэтому передается он при тесных контактах среди детей в организованных коллективах.
Вирус чувствителен к различным методам дезинфекции и воздействию УФ-лучей, кварцеванию, высоким температурам, и даже после обычной влажной уборки можно резко снизить концентрацию вирусов в помещении.
При низких температурах вирус хорошо сохраняет активность, поэтому чаще встречается в холодное время года.
Пути передачи краснухи:
Заразиться можнотолько от больного человека. Через животных же или предметы не передается, от третьих лиц заболеть невозможно. Вирусы, преимущественно, передаются с частицами слюны и слизи из носоглотки при чихании или кашле, плаче детей.
Возможна передача при поцелуях и при облизывании детских ложек, сосок. Но предметы быта, из-за нестойкости вируса, редко становятся причиной инфекции.
Особый путь передачи – при беременности от матери к плоду трансплацентарно. В отличие от всех предыдущих, в этом случае говорят о врожденной краснухе, при заражении после рождения – приобретенной.