Краснуха: первые признаки, основные симптомы, описание протекания заболевания и методы лечения (110 фото)
Содержание:
- Признаки краснухи у взрослых
- Вакцинация
- Симптомы и признаки
- Народные средства лечения
- Чем опасна краснуха для детей разного возраста – возможные осложнения у мальчиков и девочек
- Краснуха у беременных: последствия для ребенка
- Течение заболевания, стадии краснухи
- Последствия краснухи
- Профилактические мероприятия и народные средства
- Что такое краснуха?
- Особенности краснухи у детей до года
- Профилактика краснухи
- Что такое краснуха?
- Диагностика
Признаки краснухи у взрослых
Как проявляется краснуха у взрослых? После заражения воздушно-капельным путем вирус начинает активно распространяться по организму человека. В первые дни симптомы отсутствуют – инкубационный период может длиться от 11 до 24 дней. Сначала начинают увеличиваться в размерах лимфоузлы: это может происходить и в паховой области, и в подмышечной впадине, и во всех местах сразу. При ярком свете у человека происходит сильное слезотечение. Заболевание легко спутать с простудой, потому что присутствуют и боль в горле, и кашель, и заложенность носа.

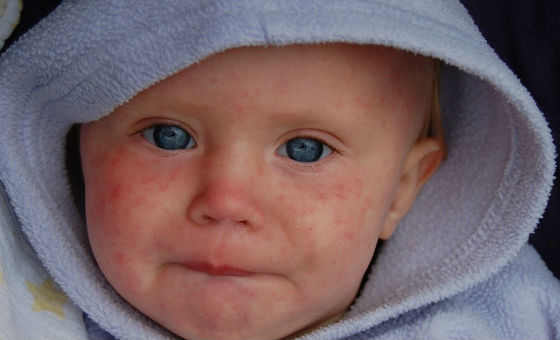
Картина проясняется, когда становится заметной сыпь красного цвета. Небольшие пятна круглой, овальной формы сначала локализируются на носу, за ушами, затем переходят на туловище, руки, нижние конечности. Высыпания у взрослых другие, чем у малышей: они более выражены. Еще одно отличие – пятна часто сливаются, образуя огромные эритематозные образования. Они держатся примерно неделю, далее бесследно проходят. Специфический симптом заболевания – сыпь отсутствует на подошвах стоп, ладонях. Болезнь страшна при беременности: при обнаружении пятен нужно срочно идти к врачу.
Вакцинация
Впервые, если отсутствуют противопоказания, вакцина состоит из трех компонентов – она проводится против краснухи, кори, паротитов. В принципе, после года прививки могут быть осуществлены в любой возрастной категории малыша. Повторная ревакцинация рекомендуется к проведению для деток, особенно для девочек в 12 лет и до 14 лет.
Прививки от краснухи проводятся дважды в комплексе с другими вакцинами. В 1 год делается плановая прививка КПК (корь, паротит, краснуха), затем в 6 лет показана ревакцинация. Используется живая, но ослабленная вакцина краснухи. В большинстве случаев легко переносится, вакцинация проходит без осложнений. Иногда бывают реакции:
- невысокая температура;
- легкое недомогание;
- увеличение лимфоузлов;
- покраснение, отечность, болевые ощущения в месте укола.
Педиатры обращают внимание, как важно прививать девочек, чтобы в будущем снизить риск инфицирования во время беременности. Какие могут быть последствия, если плод был поражен вирусом краснухи?
- Гибель инфицированного плода.
- Пороки сердца, костной системы.
- Нарушения зрения и слуха, иногда полная слепота и глухота.
- Нарушения в обмене веществ.
- Проблемы с речью, нарушения центральной нервной системы.
- Гидроцефалия, или водянка головного мозга.
- Отставание в интеллектуальном и физическом развитии.
Примерно 20% детей, инфицированных вирусом краснухи во время внутриутробного развития, умирают в младенчестве. Краснуха у ребенка чаще встречается в период от 2 до 10 лет. Чем старше ребенок, тем сложнее переносится инфекция. Лечение краснухи проводится по той же схеме, что и ОРВИ. Самое надежное средство профилактики — вакцинация.
Прививка в возрасте 1 год
Особенности проявления краснухи у деток годовалого возраста знают не все мамы и папы, это и выступает в качестве наиболее частой причины путаницы и неверного лечения. Главная обязанность родителей заключается в отслеживании динамики сыпи по количеству, размерным характеристикам и внешнему виду. На первых порах у годовалых деток недуг похож на диатез и прочие кожные заболевания, поскольку симптомы не имеют яркой выраженности.
Поэтому важно диагностировать вовремя и принять профилактические меры в направлении осложнений, призванных затрагивать внутренние органы. Оценить общее состояние заболевшего годовалого ребенка можно посредством нескольких факторов
- Инфекция проявляется в 1 год жизни, если не была сделана прививка.
- Риск заболеваемости особенно часто проявляется зимой и весной.
- При выявлении среди контактов малыша зараженных лиц.
- Неустойчивые лица – это дети между 1-м и 4-мя годами жизни.
- При наличии опасности врожденной инфекции.
Краснуха у детей, предполагает несколько трудностей диагностики, что связано с заражением в инкубационном периоде, длящемся до 21 дня. Уже со второго дня поражения больным человеком происходит активное поступление вирусного штамма в среду.
Могут наблюдаться побочные эффекты в виде повышения температуры тела и общего недомогания, от родителей требуется максимальная концентрация внимания на состоянии здоровья ребенка.
Прививка в возрасте 6 лет
Проявления последствий прививки у деток 6 лет те же, что и у годовалых малышей – температура и сыпь. Врач, назначающий вакцину, должен владеть информацией об индивидуальных особенностях организма шестилетнего ребенка, чтобы не возникло осложнений и побочных эффектов.
Прививки делаются преимущественно детям. Это связано с существованием когда-то времен, когда поражающий недуг стоят на третьем месте по частоте встречаемости среди деток. Но с момента изобретения вакцины ситуация приняла иной оборот.
- Длительность инкубационного времени – 24 дня, в течение этого времени может происходить выделение вируса, и опасность для окружения налицо.
- Риск заражения значительно повышается в детском коллективе, и это провоцирует опасность для других самых малых жителей планеты.
- Если ребенок заболел краснухой, усугубляется ситуация с симптоматикой данного явления, поскольку есть множество осложнений и последствий.
- При отсутствии прививок до 6 лет, есть большая вероятность сложностей прогрессирующего характера, сопровождающихся летальным исходом.
Симптомы и признаки
Ввиду того что заболевание возникает у людей, организм которых не выработал антитела к вирусу, чаще выявляют признаки краснухи у ребенка.
Однако нельзя исключать вероятности появления симптомов патологии у непривитых взрослых. Причем особенно опасно это заболевание для беременных женщин в возрасте до 30 лет.
Прежде чем обращаться к порядку выполнения прививки от краснухи, когда делают, сколько раз, стоит рассмотреть особенности клинической картины, характерной для патологии.
Четыре периода болезни:
- инкубационный;
- продромальный;
- период высыпаний;
- период выздоровления.
То, как проявляется краснуха у детей, зависит от текущей стадии развития патологического процесса.
Инкубационный период длится примерно 2-3 недели. В этот период у пациентов не наблюдаются клинические проявления заболевания.
В редких случаях начальная стадия развития патологии характеризуется следующими признаками:
- повышение температуры тела до 38 градусов;
- высокая утомляемость;
- слабость;
- общее недомогание.
Появление указанных симптомов объясняется тем, что вирус краснухи оседает в крови, тем самым провоцируя возникновение интоксикации.
Также на начальной стадии развития заболевания у пациента отмечаются:
- заложенность носа;
- покраснение слизистой оболочки рта и глаз;
- увеличение лимфатических узлов.
По окончании инкубационного периода появляется характерная сыпь красного цвета. Она поражает лицо, сгибаемые поверхности и ягодицы. Впоследствии сыпь при краснухе распространяется на другие участки тела. Появление таких новообразований объясняется тем, что вирус оказывает токсическое воздействие на мелкие сосуды, пролегающие под кожей.
Как выглядит краснуха у детей: фото
Сыпь характеризуется следующими признаками:
- возникает на множественных участках;
- не сливается между собой;
- при надавливании может полностью исчезнуть, после чего сразу возвращается.
Редко у пациентов при краснухе возникают следующие нехарактерные высыпания:
- пятна, размер которых превышает 10 мм в диаметре;
- папулы;
- крупные пятна, имеющие фестончатые края.
Фото в начальной стадии у новорожденного
Среди нетипичных симптомов, также появляющихся при краснухе, выделяют:
- кожный зуд;
- насморк;
- болевые ощущения в горле;
- сухой кашель;
- слезоточивость глаз.
Сыпь на коже и небе при краснухе постепенно проходит спустя 2-3 после появления. Одновременно с этим уменьшаются в размерах лимфатические узлы.
В тяжелых случаях заболевание сопровождается следующими явлениями:
- Артрит. Боль и отеки в области суставов возникают через несколько дней после исчезновения сыпи и держатся на протяжении недели.
- Тромбоцитопеническая пурпура. Патология характеризуется снижением свертываемости крови. Заболевание возникает из-за токсического поражения клетками вируса. При тромбоцитопенической пурпуре в моче появляются кровяные сгустки, а во время месячных наблюдается обильное выделение жидкости.
- Энцефалит. Возникает, если клетки вируса поражают головной мозг. Симптоматика при энцефалите носит разнообразный характер. Такое заболевание сопровождается нарушениями нервной системы. Иногда краснуха, осложненная энцефалитом, вызывает смерть.
Из-за врожденной формы патологии возникают аномалии сердца, глаз, органов слуха. Кроме того, такой тип краснухи провоцирует развитие микроцефалии (патологическое уменьшение черепа) и умственной отсталости.
Частота распространенности врожденной формы заболевания у детей зависит от срока беременности, на котором произошло заражение организма матери: в течение первых четырех недель вероятность возникновения пороков развития плода достигает 60%.
Народные средства лечения
https://youtube.com/watch?v=s1LEsJ9wbnQ
- ½ стакана соды растворяется посредством теплой воды, пока не обнаружится по консистенции специальная кашица. Именно она прикладывается к зудящим кожным участкам на 10 минут через смачивание в ней ватных дисков или салфеток. Процедура повторяется 2-3 раза за сутки.
- Если необходимо укрепить иммунитет, необходимо использовать ягоды шиповника и смородины черной. Горсть смеси помещается в термос, для заливки используется ½ л кипятка. Через три часа стартует прием внутрь по половине стакана в качестве чая.
- Соединяются ягоды в соотношении: 1 часть брусники, 3 доли шиповника и аналогичное количество крапивных листьев. Горсть этой смеси помещается в термос и заливается водой в количестве ½ литра, это должен быть кипяток. Смесь должна настаиваться в течение ночи и приниматься по ½ стакана.
Грамотное применение составов лечебного действия гарантирует прекрасные возможности для быстрого оздоровления.
Чем опасна краснуха для детей разного возраста – возможные осложнения у мальчиков и девочек
Обычно краснуха у детей протекает нетяжело, и не формирует осложнений, но опасно наличие атипичной формы, которая может стать опасной для будущих матерей в раннем сроке беременности.
Вирус имеет небольшие размеры, легко проникая через трансплацентарный барьер, поражая плод.
Чем меньше сроки гестации при заражении вирусом — тем более опасными последствиями может она обернуться:
- В первом триместре это грубые пороки сердца, поражения глаз с врожденной катарактой и тяжелые пороки мозга, что требует прерывания беременности.
- В поздние сроки заражение краснухой может привести к некоторым поражениям внутренних органов – печени, почек, сердца и длительной циркуляции вируса в теле плода, с формированием врожденной краснухи.
Важно!
По внешним проявлениям, нередко может быть похожа на другие инфекции, в связи с чем важно уметь отличать краснушную сыпь от любой другой (коревая, скарлатинозная, энтеровирусная или мононуклеозная)
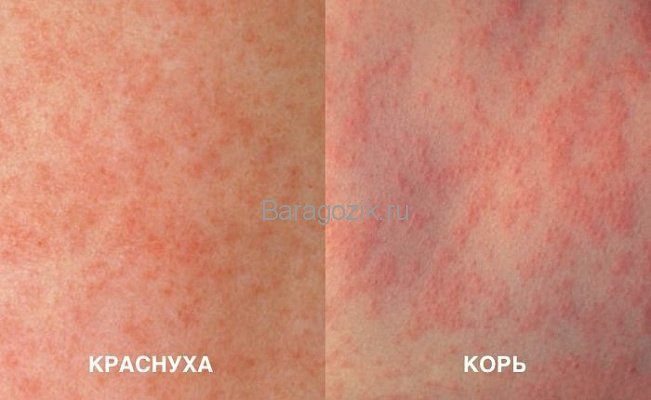
.
Краснуха у беременных: последствия для ребенка
В 1941 году австрийским исследователем Н. Греггом были описаны аномалии у новорожденных, чьи матери болели краснухой в период беременности. Катаракта, глухота и пороки сердца получили название «Синдром врожденной краснухи» (СКВ). В дальнейшем перечень этих пороков значительно расширился.
Синдром врожденной краснухи: сроки и частота развития
- На 3 — 11 неделе беременности развиваются пороки центральной нервной системы. На 4 — 7 неделе беременности развиваются пороки сердца и органов зрения. Частота развития пороков на 3 — 4 неделе беременности составляет 60%.
- На 7 — 12 неделе развиваются пороки органов слуха. Частота развития пороков в этот период составляет 15%.
- Частота развития пороков на 13 — 16 неделе беременности составляет 7%.
Рис. 7. Врожденная краснуха. Катаракта глаз.
Врожденная краснуха: перечень дефектов развития плода
К синдрому врожденной краснухи сегодня принято относить:
- Пороки развития сердца, которые проявляются в виде незаращения артериального протока, дефекта межжелудочковой перегородки, стеноза легочного ствола.
- Пороки развития глаз проявляются в виде помутнения роговицы, хориоретинита, катаракты, микрофтальмии, глаукомы и ретинопатии.
- Глухота — один из частых врожденных пороков.
- Пороки развития центральной нервной системы проявляются в виде дефектов формирования черепа и головного мозга (микроцефалия), сопровождающихся умственной отсталостью.
- Гипотрофия и задержка внутриутробного развития.
- Пороки развития внутренних органов: поражение костей, увеличение печени и селезенки, миокардит, интерстициальная пневмония, тромбоцитопеническая пурпура, гемолитическая анемия, дерматит и др.
К поздним порокам развития относятся тиреоидит, сахарный диабет и прогрессирующий подострый панэнцефалит.
К более редким порокам развития относятся пороки развития черепа, костного скелета, мочеполовых органов и пищеварительной системы.
Трудно распознаются в период новорожденности такие дефекты, как глухота, патология сердца и органов зрения (врожденная глаукома, высокая степень близорукости).
Тяжело распознается у новорожденного хронический менингоэнцефалит. Вялость, сонливость или повышенная возбудимость и судороги — его основные симптомы.
Тяжело распознать у новорожденного тиреоидит и сахарный диабет.
Рис. 8. Глухота, катаракта и пороки сердца составляют синдром классической врожденной краснухи.
Течение заболевания, стадии краснухи
Начальные проявления краснушного поражения в детском возрасте отмечают в конце периода инкубации. Возникают легкое недомогание и слабость, возможна сонливость или заторможенность, вялость.
Как признак наличия вируса краснухи в теле, встречается увеличение лимфоузлов в области паха и подмышечной зоны, а также подчелюстной группы. Затем лимфоузлы начинают увеличиваться в области затылка и заушного пространства.
Именно в области заушных лимфоузлов максимально копится вирус, откуда он распространяется по телу.
Период продрома
У краснухи выделяют продромальную стадию, которая возникает не у каждого ребенка, она длится по времени несколько часов — или пару суток.
За счет размножения вируса, возникают болезненность в области суставов и мышц, снижение аппетита с головными болями, слабостью и першением в глотке, возникает отек носа и заложенность.
Период разгара
Постепенно продром переходит в типичные признаки краснухи, и отмечается резким формированием болезненности затылочных и шейных лимфоузлов, на фоне их увеличения до 1 см и уплотнения, неподвижности.
Могут также формироваться сухой кашель приступами, явления конъюнктивита, отек слизистой и заложенность носа, легкий насморк, повышение температуры до 38 градусов — примерно на двое суток, с постепенным ее снижением.
Сыпь при краснухе
По мере того, как температура постепенно снижается, в области волосистой части головы, лица с шеей и ниже появляются мелкие пятнышки красно-розового цвета. Они обычно овальные или круглые, размерами до 3-5 мм, не сливаются между собой. Поражения кожи связаны с токсическим действием вируса на сосуды и эпителий кожи.
За несколько часов сыпь с головы спускается на плечи и грудь, живот и спину, конечности, паховую зону, поражая все тело, за исключением ступней с ладонями.
Через трое суток пятна превращается в узелковые элементы, постепенно бледнеют и пропадают, не оставляя пигментации или рубцов. Сходит сыпь в той же последовательности, как она и возникала. Где она наиболее плотная — высыпания держатся дольше всего.
Период сыпи длится до недели. По мере того, как сходит сыпь, состояние детей значительно улучшается, возвращается нормальный сон и аппетит, устраняются насморк и кашель, размеры лимфоузлов приходят в норму за 2-3 недели.
Последствия краснухи
Это заболевание характеризуется большим количеством возникающих после него и сопутствующих ему осложнений, многие из которых являются настолько серьезными, что могут привести к летальному исходу.
| Патологии развития плода | Эти осложнения возникнут не у взрослого, а у ребенка, находящегося в утробе матери, переболевшей краснухой. Но поэтому тем более опасно допускать инфицирование матери данным заболеванием | При инфицировании плода в утробе образуются патологии нервной системы, а также слуха и зрения у родившегося младенца. Это настолько серьезно, что при заболевании краснухой на ранних сроках матерям рекомендуется прервать беременность |
| Менингит | Эта высокой степени тяжести болезнь вирусной этиологии, которая может возникнуть в качестве осложнения после краснухи | Может повлечь паралич нервов, сведение дыхательных мышц, наступление судорог, комы и летальный исход |
| Артрит | Краснуха – один из поводов для возникновения в молодом возрасте у пациентов такого заболевания, как артрит. При нем воспаление суставов вызывает в них боли и лишает пациента полноценного движения | Артрит может привести к серьезным последствиям и даже приковать человека к инвалидному креслу, практически обездвижив его |
| Пневмония | Воспаление острого характера, охватывающее все легочные структуры. Возникает у перенесших краснуху, на фоне любой присоединенной к ней другой инфекции | От пневмонии, несмотря на то, что существует множество лекарств, способных победить недуг, все еще продолжают умирать пациенты, в основном потому, что заболевание не было вовремя выявлено, а лечение – своевременно начато |
| Отит | Ушной отит, проявляющийся на фоне заболевания краснухой болями или выделениями из ушей | Представляет большую опасность для больных краснухой. Может повлечь за собой частичную или полную потерю слуха, если его не лечить |
Защита от этой опасной для взрослых инфекции есть. Это – вакцинация. Если вы переболели краснухой в детстве, в организме существуют антитела к вирусу краснухи, значит во взрослом возрасте, даже при контакте с больным, заражение не наступит.
Но если, будучи ребенком, краснухой вы не болели, прививка может быть сделана взрослому, и медики настоятельно рекомендуют всем пройти процедуру вакцинации.
Профилактические мероприятия и народные средства
Профилактика краснухи у детей, в первую очередь, заключается в своевременной вакцинации. Ставится комплексная прививка, которая также защищает от паротита (свинка) и кори. Впервые вакцину колют в возрасте от года до полутора лет. Иммунитет развивается спустя три недели после этого. Повторная вакцинация происходит в 6-7 лет и после 28 лет. Профилактика также включает в себя личную гигиену ребенка и соблюдение карантина.
Народные методы для лечения должны применяться вкупе с основной терапией, назначенной врачом. Подарить дополнительные силы организму ребенка помогут:
- Листья черной смородины. Их заваривают на протяжении 15 минут и пьют вместо чая. Для вкуса можно добавить варенье или мед.
- Алоэ, мед, грецкие орехи и лимон. Все ингредиенты соединяют и принимают три раза в день по чайной ложке.
- Овсяные хлопья. Их нужно настоять в кипятке на протяжении трех часов, а затем добавить к ним меда, грецких орехов, фруктов и сухофруктов, а также лимонный сок. Такую кашу едят на завтрак.
В процессе лечения комната, в которой находится больной ребенок, должна регулярно проветриваться и убираться. После выздоровления повторная краснуха практически никогда не развивается. Такое происходит лишь в условиях серьёзных проблем с иммунитетом. Иногда у прививаемых детей наблюдаются негативные реакции, возможна аллергия, насморк, кашель и жар.
Своевременная вакцинация – первоочередное средство профилактики краснухи у детей
Что такое краснуха?
Краснуха, как болезнь, относится к разряду инфекционных, поэтому в ее основе всегда лежит вирус. Относится он к семье Тогавиридае и полностью покрыт белковой капсулой, которая после попадания в тело распадается и выпускает на свет РНК вируса, встраиваемый в геном человека.
Вирус отлично переносит холодные температуры, однако моментально гибнет при ультрафиолете или воздействии на него дезинфекции.
В нормальном состоянии функционирует только в человеческом теле, предпочитая поражать клетки, подверженные высокой степенью деления, вне организма вирус отличается неустойчивостью и быстро гибнет.
Пути передачи
Передается воздушно-капельным или контактно-бытовым путями от больного человека, даже если его вирус находиться только в инкубационном состоянии.
Попадает в организм путем вдыхания зараженного воздуха. Встречается во всех странах мира, особенно в тех, где не практикуется вакцинация, отличается краснуха повышением числа больных зимой и весной из-за пониженного иммунитета.
Примечание! Опасность представляет и беременность. В этот период женщины подвержены заболеванию краснухой, распространяющейся на плод.
Инкубационный период
Длится период инкубации от 10 до 25 дней. Врачи считают, что краснуха, протекающая с малой симптоматикой, является более заразной, чем при четко выраженных симптомах и поражениях.
В инкубационный период типичные симптомы не проявляются, они начинают выявляться только после его окончания. За выделенный временной промежуток инфекция поражает слизистую оболочку дыхательных органов и распространяется по телу, делая кожу заразной еще до появления первых симптомов.
Начальная стадия
На данной стадии заболевание во многом симптоматикой напоминает скарлатину или корь, поскольку высыпания характерны для всех из них:
- Первыми симптомами, сигнализирующими о начале краснухи, становятся: небольшая температура, боли в горле, насморк и общая слабость тела.
- Происходит увеличение лимфатических узлов, они начинают опухать, при прикосновении ощутимы боли.
- Пятна имеют красный цвет, распространяются быстро и охватывают все тело. Первые проявления заметны на шее, голове и лице, впоследствии поражаются конечности, спина.
Симптомы и признаки
Симптомы появляются только по окончанию инкубационного периода, хотя дети могут и ранее жаловаться на слабость и сонливость организма.
Временами можно заметить небольшие уплотнения в области лимфатических узлов, особенно тех, что находятся в области затылка из-за малой устойчивости к вирусу краснухи:
- В продромальный период, проходящий не у каждого ребенка, замечается головная боль, слабый аппетит, появление боли в конечностях и мышцах, заложенность носа.
- Через сутки начинает болеть затылочная часть у шеи из-за сильного опухания лимфатических узлов. Появляются сухой кашель и конъюнктивит. Температура повышается до 38 градусов и не спадает минимум 2 суток.
- Начинается период высыпаний. Сыпь при краснухе представляет собой отдельные небольшие пятна размером не более 5 мм в диаметре. Возникают они из-за интоксикации вирусом крови в капиллярах. По телу высыпания распространяются всего за несколько часов, через 3 дня они белеют и исчезают, не оставляя после себя рубцов или пятен. Период длится до недели, после чего ребенок ощущает значительное улучшение. Лимфатические узлы полностью нормализуются через 2 недели после прекращения сыпи.
Формы заболевания
На данный момент ученые выделяют 2 формы краснухи в зависимости от клинической картины:
- типичная форма наиболее характерна для детей. Характер полностью соответствует представленной выше картине симптоматики, различаются только тяжесть перенесенных ребенком симптомов;
- атипичная форма отличается отсутствием характерной сыпи. В некоторых случаях она все же появляется, но исчезает максимум за сутки. Симптомы в основном сосредоточены на токсическом отравлении тела и его реакции на вирус, поэтому происходит путаница, и краснуху путают с простудой. Временами единственной симптоматикой является только опухание узлов лимфы в затылочной части шеи. Характерно и полное отсутствие симптомов для данной формы болезни.
Особенности краснухи у детей до года
До года прививать детей нельзя, однако даже в этом случае новорожденные редко подвержены заболеванию краснухой. Объясняется это тем, что с грудным молоком в детский организм попадают антитела матери, защищающие ребенка, поэтому иммунитет тут больше идет от матери, которая либо переболела краснухой в детстве, либо была привита от нее.
Однако если иммунитет матери слаб перед болезнью, то велик риск передать инфекцию ребенку во время беременности или сразу после родов. Такая краснуха невероятно опасна, развивается с осложнениями и быстрыми темпами.
Если ребенок до года переболел краснухой, для него плановая вакцинация впоследствии не проводится, поскольку вырабатывается стойкий иммунитет.
Профилактика краснухи
Меры профилактики краснухи обусловлены главным фактором — своевременной вакцинацией, предотвращающей вирусное распространение. Немалое значение имеют и режимные ограничения:
- это своевременная изоляция больного;
- введение препаратов иммуноглобулинов людям, тесно контактирующих с больным;
- абсолютное исключение любых контактов с беременными женщинами и инфицированными больными;
- проведение вакцинации не болевшим и желающим стать мамами женщинам, не позднее чем за три месяца до зачатия ребенка.
Вакцинация, как правило, обеспечивает защиту от инфекции Rubivirus в течение двадцати лет.
Что такое краснуха?
Краснуха, также называемая третья болезнь — это инфекционное заболевание, вызываемое вирусом.
Встречается преимущественно в детском возрасте, как корь или свинка.
Краснуха считается наиболее часто встречающийся инфекционной болезнью среди детей. Появилось название благодаря красноватой сыпи на теле. Возникает чаще всего, в результате несвоевременного привития.
У перенёсшего краснуху ребенка, развивается устойчивый иммунитет, который исключает повторное инфицирование. Но если заражение прошло стороной в детстве, то существует риск подхватить вирус уже в зрелом возрасте. И если дети почти не ощущают её воздействие, со взрослыми больными все гораздо труднее, так как этой патологии сопутствуют неприятные последствия и осложнения.
Возбудитель краснухи
Возбудители заболевания — вирусные инфекции рода Rubivirus активизируются весной и летом, когда малыши выходят играть на улицу, ездят в транспорте и в общественных местах с родителями. Именно тогда, педиатры чаще всего сталкиваются с инфицированными больными.
Этот вирус плохо переносит условия внешней среды и погибает под действием:
- ультрафиолетовых излучений;
- высоких температур;
- многообразных средств дезинфекции.
А при понижении температуры вирусные микроорганизмы, наоборот, чувствуют себя прекрасно.
После исчезновения сыпи ребенок заразен еще около недели, так как выделение вируса краснухи через носоглотку продолжается. Вирус распространяется не только при чихании и кашле, но и в результате непосредственного контакта. В отдельных ситуациях инфицирование возможно через кожные покровы с повреждённым верхним слоем.
Диагностика
Первичная диагностика краснухи у ребенка проводится врачом-педиатром и включает:
- опрос родителей заболевшего ребенка;
- анализ жалоб;
- выяснение того, привит ли ребенок от краснухи и имел ли место контакт с больным;
- общий осмотр и осмотр высыпаний на коже и слизистых оболочках;
- прощупывание лимфатических узлов.
Среди лабораторных методов диагностики назначают общий анализ крови и мочи. При краснухе анализ мочи может быть без изменений, в анализе крови отмечается повышение показателей лимфоцитов и плазмоцитов, снижение лейкоцитов, возможно увеличение СОЭ.
При отсутствии у больного сыпи для подтверждения диагноза выполняют иммуноферментный анализ на содержание в крови антител к вирусу. Данное исследование рекомендуется проводить дважды: в первые три дня болезни и спустя 7–10 дней. При наличии инфекции наблюдается увеличение титра антител в 2 раза и более.
Для маленьких детей целесообразно проведение дополнительных исследований, направленных на исключение развития осложнений.