Пролежни. причины, симптомы, признаки, диагностика и лечение патологии
Содержание:
- Лечение пролежней различных стадий
- Стадии пролежней и особенности их лечения
- Что такое пролежни
- Меры профилактики
- Профилактика пролежней
- Основные методы лечения пролежней
- Способы лечения заболевания в домашних условиях
- Медикаментозное лечение
- Лечение пролежней на копчике
- Стадии и фото пролежней у лежачих больных
- Причины пролежней
Лечение пролежней различных стадий
Терапия проводится в зависимости от стадии развития пролежней, схемы лечения представлены в виде таблицы:
Стадия пролежня
Схема и методы лечения
I стадия
Лечение пролежней на начальной стадии включает в себя, проведение мероприятий, которые будут препятствовать развитию пролежневого поражения кожи дальше, это:· защита тканей от давления, с использованием специальных матрацев, подушек, поролоновых вкладышей;· постоянный контроль состояния пораженных участков, смена позы больного каждые два часа;· применение препаратов стимулирующих кровообращение и иммуностимуляторов;· местная обработка тканей производится трижды в день, с применением 2%-го камфорного спирта, 1%-го салицилового спирта, 0,5% нашатырем, теплой водой. На воспаленные места наносятся мази Солкосерил, Ксероформ, оправдано применение препаратов, содержащих Декспантенол в составе, а также облепихового масла.Можно применять средства домашней аптеки – шампунь и водка в равных долях, болтушка (спирт и шампунь), настои трав,
II стадия
Вторая стадия пролежней считается переходной, производят обработку уже образовавшейся раны, изъязвления. Возникает необходимость в хирургической консультации. На 2 стадии образования пролежней для больного организуется ежедневный перевязочный процесс. Применяются препараты с содержанием антибиотиков (Левомеколь, Левосин), антибактериальные средства (мазь Вишневского, Хлоргикседин). После санации раны накладываются мази способствующие регенерации кожи (Винилин, Актовегин, Мультиферм). Главное не допустить появления гноя, пролежень должен оставаться чистым, тогда произойдет купирование процесса, и наступит выздоровление.
III стадия
Третья, в отличие от второй стадии пролежней, требует уже хирургического лечения для иссечения омертвевших тканей. Применяются средства комбинированной терапии – противовоспалительные препараты, обезболивающие, средства стимулирующие местный иммунитет и регенерацию тканей (Биосептин). Ферментные лечебные мази – Трипсин, Ируксол, Химотрипсин, способствующие очищению раневой поверхности. На этой стадии требуется длительное лечение и постоянный врачебный контроль.
IV стадия
При лечении пролежней 4 степени применяется полноценное хирургическое вмешательство. Вначале для глубокой санации пролежня, очищения от гнойного содержимого, затем для привлечения к перевязочному процессу, требующему специальных навыков
Важно понимать, что глубокое очищение требует применение анестезирующих средств и может вызвать кровотечения. После хирургического удаления некротической ткани и гноя, основная задача – это уход, с учетом всех особенностей течения заболевания, создание влажной стерильной среды для предотвращения инфицирования
Больного укладывают не на постель, а на сооружение в виде гамака или растяжки, чтобы исключить даже минимальное давление или трение пораженного участка. Пролежни 4 стадии опасны тем, что могут привести к заражению крови и смертельному исходу.Если рана не затягивается длительное время, то можно реконструировать отсутствующие участки, путем проведения пластической операции, с использованием собственной кожи и тканей. Для ускорения регенерации тканей можно применять инновационные методики, такие как вакуум-терапия, лазерное лечение. Применение гидрогелиевых и гидроактивных повязок (ГидроКлин Плюс, Сорбалгон) дает хороший лечебный эффект. Современные средства для лечения пролежней более эффективны, чем их традиционные аналоги и приносят быстрое облегчение пациентам. Хирургическое лечение может привести к серьезным осложнениям, особенно у пациентов пожилого возраста, об этом необходимо помнить и правильно соизмерять объем оперативного вмешательства.
Стадии пролежней и особенности их лечения
В поисках эффективных методов лечения пролежней врачами было испробовано множество средств, но до сих пор оптимального способа борьбы с ними не было найдено. Каждое медзаведение использует свои методы, которые считает максимально результативными. Сложность лечения пролежней заключается в пассивном кровоснабжении в местах сдавливания тканей при длительной обездвиженности лежачего больного.
Стадии патологии:
- Легкие повреждения кожи.
- Поражение кожи, жировой клетчатки.
- Поражение мышц.
- Глубокие раны до костей.
Существует два типа лечения пролежней – хирургическое и консервативное. Первое применяется исключительно при тяжелых стадиях патологии, которые трудно поддаются лечению, долго не заживают. Консервативные мероприятия нацелены на активизацию кровоснабжения поврежденных тканей, очищение ран от отмерших масс, заживление кожных поражений. Как лечить пролежни у лежачего больного, определяет врач, в зависимости от степени развития патологии.
Лечение пролежней 1 и 2 степени
На начальной стадии развития опрелостей должны активно проводиться профилактические меры прогрессирования отмирания клеток ткани, поскольку на этом этапе происходит лишь гиперемия кожи, и появляются уплотнения. Врач проводит оценку состояния пациента, чтобы выявить или исключить внешние и внутренние факторы риска прогрессирования язв. Далее назначается лечение всех имеющихся патологий и сопутствующих синдромов, которые усугубляют ситуацию. Специалист может назначить:
- Дезинтоксикацию организма (гемодез, переливание крови).
- Иммуностимулирующую терапию (прием иммуностимуляторов, витаминов).
- Устранение постоянного давления (переворачивание больного каждые 2 часа).
- Сокращение давления на ткани при помощи специальных средств – пластиковых шин, противопролежневых матрасов, подушек, прокладок и т.д.
Как лечить глубокие пролежни 3 и 4 стадии
На третьей стадии происходит активное отмирание кожи и подкожного жирового слоя. Лечение пролежней у лежачих больных, как правило, подразумевает хирургическое вмешательство (чистка язвы от гноя и некроза, абсорбция отделяемой раны с защитой от высыхания). На 3 стадии патологический процесс быстро распространяется на соседние участки кожи, где также нарушено кровоснабжение. В это время нельзя бездействовать, кожа уже не может самостоятельно регенерироваться. Удаление отмершей ткани (некрэктомию) необходимо проводить до проявления капиллярного кровотечения.
Затем врач проводит очищение пролежней при помощи антибиотиков широкого спектра действия, местных антисептических средств. При лечении такого рода язв используют препараты некролитического действия (Коллагензин, Химотрипсин, Трипсин), противовоспалительные средства (Альфогин, Вулнузан, Гидрокортизон), стимуляторы восстановления тканей (Винилин, Бепантен, Метилурацил), препараты для нормализации микроциркуляции лимфы (Трибенозид, Пирикарбат).
Четвертая стадия характеризуется глубоким некрозом с поражением мышечных тканей, сухожилий и костей. Лечение представляет собой иссечение отмершей ткани, абсорбцию пролежня и увлажнение заживающей раны. После прекращения острой фазы процесса некроза врач поднимает вопрос о хирургическом лечении. Такая чистка язвы проводится, чтобы сохранить максимальное количество живых тканей. Одновременно с этим осуществляется физиотерапевтическое лечение язв, назначается курс антибиотиков и антисептиков.
Что такое пролежни
Декубитальная язва – так в Международной классификации болезней (МКБ-10) называется патология, известная как пролежни (код L89). При этом заболевании отмирают клетки кожного покрова и расположенные под ним мягкие ткани. Причина – постоянное давление извне, результатом которого становится нарушение местного кровообращения и нервной трофики с последующим образованием открытой труднозаживающей раны.
Болезнь развивается по 1 из таких схем:
- Когда человек в течение долгого времени неподвижен, кожный покров попадает «в капкан» между костью, на которую давит тело, и кроватью (инвалидным креслом). Давление на эпидермис с 2 сторон получается выше, чем скорость крови в мелких артериях, по которым к клеткам поступают кислород и полезные вещества. Это затрудняет кровоток. При отсутствии питания клетки отмирают, эпидермис повреждается, образуется открытая рана, которая со временем может углубиться до костей.
- Пролежни возникают, если кровать больного слишком приподнята со стороны головы. В этом случае тело постоянно «съезжает» вниз. Копчик смещается, а кожа над ним неподвижна или движется в противоположном направлении. Это приводит к повреждению мелких сосудов, ухудшению кровоснабжения.
- Целостность кожи нарушается из-за трения, если тело постоянно движется по какой-то поверхности (например, при смене человеком позы). Такое часто наблюдается, когда больной пользуется инвалидным креслом. Трение делает кожный покров восприимчивым к травмам, а продолжающееся длительное давление ухудшает кровоток.
От чего появляются
В большинстве случаев язвы возникают у лежачих больных, но способны появиться при любом продолжительном сдавливании кожи. У новорожденных ранки образуются при недостаточном уходе. Маленькие дети умеют шевелить ручками, ножками, но менять положение тела еще неспособны.
В ротовой полости язва может возникнуть из-за неправильно поставленного зубного протеза. При травмах костей патология развивается из-за трения и давления гипса. Еще одна причина – нарушение иннервации тканей поврежденного спинного мозга. Язвы возникают на участках, которые испытывают максимальную нагрузку тела (пролежни на пятках).
Развитию патологии способствуют такие факторы:
- плохой уход за тяжелобольным;
- ожирение или малый вес тяжелобольного;
- болезни, которые вызывают нарушение кровоснабжения;
- анемия;
- ограниченная подвижность;
- повышенная или пониженная температура тела;
- дефицит белка в рационе.
Возникновению язв способствуют пересушивание или избыточное увлажнение эпидермиса (при недержании кала, мочи, опрелостях).
Сухость усиливает отшелушивание эпидермиса, тогда как влажность создает хорошие условия для развития инфекции на больных участках.
Степени поражения
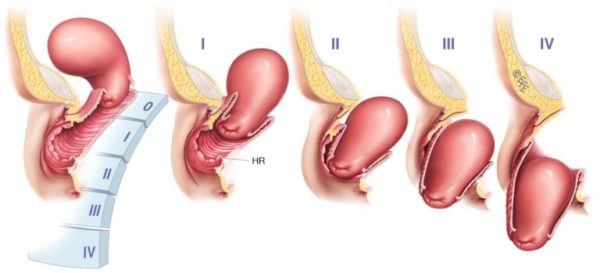
МКБ-10 выделяет 4 стадии патологии:
- Первая (L89.0). На коже появляется стойкое покраснение (эритема), которое не проходит даже без надавливания. Если эпидермис темного цвета, патология проявляется красными, фиолетовыми, синими пятнами. Кожный покров на этом участке цел, но становится очень чувствительным, изменяется его температура. Кожа может быть прохладной или горячей.
- Вторая (L89.3). Появляется пузырь, часть эпидермиса отслаивается, наблюдается небольшое нарушение целостности кожи, которое затрагивает подкожную клетчатку. Ранка красноватого или розоватого цвета.
- Третья (L89.2). Происходит полное разрушение больного участка, которое сопровождается повреждением или некрозом жировой клетчатки. Кожный покров разрушается до мышечного слоя, деструктивные процессы затрагивают мускул. Язва напоминает кратер, на дне которого – мертвая ткань желтоватого цвета. Могут появиться жидкие выделения.
- Четвертая (L89.3). На последней стадии начинается некроз мышцы, костей, сухожилий, капсулы сустава. Дно раны желтое или темное, покрыто коркой.
Меры профилактики
При уходе за лежачими больными, проверка состояния кожи является обязательной процедурой.
Особое внимание следует уделять местам, которые подвержены образованию пролежней:
для предотвращения образования ран, необходимо каждые 2-3 часа менять положение больного, при этом важно проводить это с особой осторожностью, дабы избегать лишнего трения и растяжения кожи;
постельное белье и одежду выбирать из натуральных тканей, желательно чтобы на ней не было пуговиц и других элементов, способных создать риск повреждения кожи;
поддерживание в комнате с больным оптимальной температуры. Она должна быть не низкая, и не высокая;
постель должна быть чистой и сухой
Если необходимо, использовать пеленки, либо памперсы.
Профилактика пролежней
Конечно, лечить пролежни можно, но лучше будет не допускать их появления. Для некроза существует комплекс профилактических мероприятий, которые при правильном и своевременном выполнении помогут избежать возникновение язв.
Меры по предупреждению образования некрозов у тяжелобольного довольно просты. Необходимо каждые 2-3 часа менять позу, чтобы перераспределить давление на различные части тела. Эту же функцию может выполнять антипролежневый матрас. Кроме того, обязательно регулярно проводить смену нательного, постельного белья, следить за гигиеной больного.
Распространёнными средствами, применяемыми для профилактики пролежней, являются камфорный, нашатырный спирт и тальк. Они сушат кожу, предохраняя от опрелостей, которые переходят в эрозии. Защита от опрелостей главное в профилактике пролежней. Все эти меры являются обязательными при уходе за лежачим больным.
Профилактику следует проводить с первого дня заболевания и при появлении первых признаков отмирания мягких тканей.
Средства для равномерного распределения давления на тело
Если регулярное изменение положения больного для профилактики пролежней не достаточно, можно использовать дополнительные средства помогающие равномерно распределить давление на тело. Однако они не заменяют регулярную смену положения.
Можно воспользоваться следующими средствами:
- колодка из овечьей шерсти: исследования показывают, что овчина может предотвратить пролежни;
- специальные подушки, накладки и матрасы из пластика или геля;
- матрацы с переменным давлением.
Будь то накладки, гелевый матрас или овчина: профилактика зависит от самого человека. Например, может случиться так, что пациент находит овечью шерсть неудобной, потому что она выделяет много тепла. Кроме того, выбор колодки зависит от того, находится ли человек в инвалидной коляске или в кровати. Например, для больных в инвалидном кресле рекомендуем подушку от пролежней, которая разгружает ягодицы.
Людям лежащим, которые особенно подвержены риску пролежней, может быть полезна специальная противопролежневая система с матрасом переменного давления. Матрас разделен на несколько камер, которые попеременно надуваются воздухом. Система может определять положение пациента с помощью программного обеспечения и автоматически регулировать давление в различных воздушных камерах в местах высокого давления.
Таким образом, давление снова распределяется на другие части тела. Кроме того, система информирует лицо, осуществляющее уход за больным, о необходимости дополнительных восстановительных мер для предотвращения пролежней.
Общие меры по уходу за лежачими больными
Процесс ухода за больным необходимо грамотно организовать, перед каждой манипуляцией следует мыть руки:
Кожу больного несколько раз в день очищают мокрым полотенцем или специальными салфетками. После этого всю поверхность тщательно высушивают полотенцем, а затем смазывают антипролежневой мазью (Винилин, Бепантен)
Места образования пролежней массируют для улучшения циркуляции крови.
В случае недержания мочи или сильного потоотделения необходимо часто менять постельное белье и использовать диуретики от недержания.
После каждого приёма пищи постель осматривают на наличие крошек.
Грязное или мокрое бельё (как нательное, так и постельное) следует немедленно удалить и заменить на чистое.
При смене белья следует особое внимание уделять складками и швам. Они не должны касаться кожи пациента.
Для ежедневного очищения кожи потребуются 2 чистых полотенца, таз с тёплой водой и присыпка
Первое полотенца смачивают в воде, отжимают и начинают протирать кожу больного, уделяя особое внимание складкам и сгибам суставов. Обработку начинают с головы и шеи, по направлению к ногам
При обработке ступней и запястий каждый палец протирается отдельно.
Когда всё тело обработано, сухим полотенцем аккуратно высушивают кожу промокательными движениями. Тереть ни в коем случае нельзя. Все кожные складки посыпаются присыпкой во избежание возникновения опрелостей.
Основные методы лечения пролежней
Пролежни у лежачего больного могут образоваться в любом месте, это зависит от того, в каком положении чаще всего находится человек. Например, если он вынужден долго лежать на спине, то будут поражены поясница, ягодицы, область между лопатками, а если лежачий больной находится на боку, то пролежни будут располагаться только на одной стороне туловища.
Как только появились первые признаки пролежней, нужно немедленно начинать лечение – если запустить этот процесс, то процесс разложения кожи будет активно прогрессировать, что приведет к некротическим процессам, образованию глубоких язв.
Первое, что нужно сделать – обеспечить такое положение больного, чтобы места с уже образовавшимися пролежнями не соприкасались с кроватью и одеждой. Для этого можно использовать специальные противопролежневые резиновые круги – они выглядят как плавательные, позволяют поддерживать места тела с патологическими изменениями на коже в «подвешенном» состоянии. Таким образом обеспечивается абсолютная сухость больных мест – это непременное условие для успешного лечения пролежней.
Но все остальное лечение и с использованием лекарственных препаратов, и с использованием средств из категории «народная медицина» должно быть согласовано с лечащим врачом.
Специалист определит стадию развития пролежней:
- 1 стадия. Кожа в определенных местах приобретает красный цвет, если нажать на этот гиперемированный участок пальцем, то он не белеет, в некоторых случаях отмечается появление отеков в местах покраснения. 1 стадия пролежней называется поверхностной и считается наиболее доступной для лечения. Если предпринять определенные меры именно в этот момент, то можно избежать дальнейшего развития некротических процессов.
- 2 стадия. Пролежни имеют не только красную окраску, но и небольшие волдыри или язвочки. На данном этапе основной задачей является предотвращение развития воспалительного/гнойного процесса. Как правило, регулярное использование повязок со специфическими лекарственными препаратами дает отличные результаты – лечение не будет долгим и трудным.
- 3 стадия. Пролежни представляют собой глубокую рану, кожа полностью «съедена» некротическим процессом, отчетливо видны жировая и мышечная ткани, а рана может быть наполнена гнойным содержанием.
- 4 стадия. Патологический процесс активно распространяется на сухожилия и даже костную ткань, развивается воспаление, рана в каждом случае заполнена гноем.
Пролежни на 3 и 4 стадии развития относятся к категории глубоких, и врачи считают, что помочь больному уже сможет только хирург. Конечно, есть масса средств из категории «народная медицина», которые часто оказываются вполне эффективными в борьбе против пролежней, но лечение в домашних условиях можно будет проводить только после консультации врача.
Способы лечения заболевания в домашних условиях
Лечение пролежней у больных, которые находятся дома, представляет определенные сложности. В домашних условиях тяжело провести качественную чистку загноившейся раны и обеспечить хороший газообмен, необходимый для восстановления ткани. Наряду с народными средствами и лекарственными препаратами, обязательно используйте для лечения язв современные средства, например, удобный антисептический пластырь, созданный из новейших материалов, или противопролежневые матрасы.
Лекарственные препараты
Чтобы на поврежденном участке кожи быстрее произошло отторжение мертвых тканей, и начался процесс заживления, применяйте специальные лекарственные препараты (например, Ируксол). При необходимости, во время первичной обработки пролежней удалите некроз при помощи специальных инструментов. Когда язва будет очищена от отмерших тканей, ее перевязывают бинтами с анальгетиками, накрывают гидроколлоидными повязками (Гидросорб, Гидрокол) или делают компресс с ранозаживляющим препаратом. При инфицировании пролежней используются местные антибактериальные средства.
- мази Вишневского;
- «Боро-Плюс»;
- Бепантена;
- мази «Аутенрита».
Противопролежневые матрасы
Одним из самых эффективных средств, предотвращающих образование пролежней, считается противопролежневый матрас. Такие изделия постоянно меняют давление, оказываемое на разные участки тела, посредством частого надувания и сдувания воздуха в специальных камерах матраса. Поочередная смена точек давления гарантирует ликвидацию причин возникновения пролежней и сохраняет нормальную активность циркуляции крови в сдавливаемых тканях.
Народные средства
Лечение народными средствами – вспомогательная мера борьбы с пролежнями. Практически все народные методы лечения основываются на использовании лекарственных растений, благодаря чему у больного может проявиться аллергическая реакция. Актуальность применения народных средств зависит от степени заболевания, поэтому перед их использованием следует проконсультироваться с врачом о целесообразности подобного лечения. Вот некоторые методы нетрадиционной медицины, помогающие в борьбе с пролежнями:
- Несколько раз в день смазывайте раны свежим соком медуницы.
- Ошпарьте 1 столовую ложку измельченных молодых листьев бузины кипящим молоком и прикладывайте их к язве дважды в день.
- Разрежьте листья каланхоэ вдоль, приложите свежим срезом к ранам, закрепите пластырем или бинтом и оставьте на ночь.
- Если пролежни образовались на голове, смешайте водку с шампунем (1:1) и мойте волосы этим раствором.
- Сделайте смесь столовой ложки измельченных цветков календулы и 50 г вазелина, наносите ее на язвы дважды в день.
- 1-2 раза в день делайте примочки из свежего картофеля. Для этого пропустите его через мясорубку (или используйте комбайн) и смешайте кашицу с медом (1:1). Поместите смесь на тонкую салфетку и приложите ее к язве.
- На ночь делайте компресс с рыбьим или медвежьим жиром, используя стерильную повязку.
- Чтобы влажный пролежень скорее подсох, посыпайте его 1 раз в день крахмалом.
- Систематически на ночь привязывайте к ранам свежие капустные листья. Через 10-14 дней вокруг пролежней должны появиться красные пятнышки – это свидетельствует о процессе заживления язв.
- Ежедневно обрабатывайте пролежни крепким раствором марганцовки (добавьте в воду столько порошка, чтобы она окрасилась в ярко-розовый цвет).
Хирургическое лечение
Хирургическое вмешательство происходит исключительно после предписания врача и по строгим показаниям. Неправильное или нецелесообразное хирургическое лечение может усугубить болезнь, например, увеличить площадь пролежней. Прежде всего, врачи оценивают вероятную эффективность хирургических методов лечения, и только если прогноз позитивный, применяется один из методов лечения: свободная кожная пластика, пластика с местными тканями, иссечение язвы с сопоставлением краев пролежня.
Не всегда хирургическое лечение дает ожидаемые результаты. Бывает, что пересаженная кожная ткань плохо приживается на пораженном участке тела из-за его недостаточного кровоснабжения. Ранние осложнения после операции имеют вид скопления жидкости под кожной тканью, расхождение швов, некроза раны или кожи, кровотечения. В будущем может образоваться язва, которая нередко приводит к рецидиву пролежня.
Медикаментозное лечение
Лечить глубокие пролежни крестца и других областей нужно достаточно интенсивно – это предотвратит опасные осложнения. Выполняя мероприятия в домашних условиях нужно в точности выполнять назначения врача, не изменяя периодичность обработки или дозировку лекарственных средств. Тяжелые пролежни характеризуются интенсивными, глубокими поражениями, и к ним принято причислять процесс на 3 и 4 стадии.
Терапия на 3-й стадии
Лечение глубоких пролежней на крестце и в иных зонах направлено на постоянное избавление раны от омертвевших образований и гнойного отделяемого, подсушивающих мероприятий и предохранение от чрезмерного иссушивания раневой поверхности. Обрабатывать глубокие пролежни нужно аккуратно и часто, помня о том, что некроз быстро перекинется на здоровые ткани, особенно если в них наблюдается изначально плохое кровоснабжение.
Лечить глубокие пролежни часто приходится, начиная с некрэктомии. Она проводится до момента появления кровотечения из капилляров здоровой ткани, с обязательным дренированием полостей с экссудатом. После этого проводится обработка с применением антисептиков и местных антибиотиков. Лечение в домашних условиях глубоких пролежней осуществляется с обязательным применением нескольких групп медикаментов.
| Некролитические |
|
| Улучшение регенеративных процессов |
|
| Средства, нормализующие местное кровообращение |
|
| Противовоспалительные средства |
|
Мероприятия на 4-й стадии
Эта стадия характеризуется появлением глубокого некротического процесса, частым присоединением осложнений. Практически обязательно затрагиваются окружающие мышцы, суставные капсулы и крупные трубчатые кости. Лечение глубоких пролежней с некрозом и гноем заключается в иссечении зоны некроза, постоянном удалении имеющегося отделяемого и активном увлажнении раны, которая начинает заживать.
Хирургически лечить глубокие пролежни в домашних условиях невозможно, поэтому люди госпитализируются в стационар. Хирург проведет иссечение омертвевших участков с максимальным «обереганием» тканей, сохранивших жизнеспособность. Лекарственная терапия аналогична той, что проводится при третьей степени заболевания.
После того, как доктор обработал глубокие пролежни на ягодицах или других областях, назначается дополнительное физиотерапевтическое лечение. Оно позволяет качественно стимулировать репарацию тканей, предотвратить появление осложнений. Нужно выделить три основных эффекта такого подхода.
- Снижение количества микробов в месте поражения. Для этого применяется ультразвук, фонофорез или электрофорез с антибактериальными/антисептическими препаратами, УВЧ.
- Увеличение регенеративных способностей тканей – дарсонваль на здоровые ткани, окружающие глубокий пролежень, грязевые апликации, низкоинтенсивное лазерное облучение, электроаккупунктура.
- Стимуляция кровообращения и микроциркуляции – массаж здоровых областей.
Лечение пролежней на копчике
Всегда необходимо помнить, что излечение дома возможно только на ранней стадии недуга. Иногда болезнь может осложняться тем, что ранку не представляется возможности вычистить. Все процедуры обязательно нужно выполнять регулярно.
Применение одноразовых суспензориев с антисептиком поможет ускорить лечение пролежней на копчике дома. Перед наложением суспензория поверхность пролежня обязательно необходимо обработать физраствором. Если такового нет, то можно прибегнуть к камфорному спирту либо смеси водки с водой. Также оптимальным вариантом служит уксус. Для получения нужного раствора понадобится стакан кипяченой воды и ложка уксуса. После нанесения таким средства нужно применить лекарство, которое выписано для излечения пролежня. Самостоятельно дома можно прибегнуть к Пантенолу либо Метилурацилу.
Очень важно правильно ухаживать за появившимся пролежнем на копчике и болезненными язвочками. Необходимы специальный матрас и воздушные ванны
Народные средства, если и не вылечат человека с патологией на копчике, то точно облегчат его самочувствие. Будет значительно ускорен процесс выздоровления. Важно использовать народные рецепты в совмещении с медикаментозной терапией.
В народной медицине часто используются эфирные олифы. Они характеризуются антисептическим действием. Масла обладают множеством витаминов, которые улучшают состояние пролежней на копчике. Эффективным средством против такой патологии выступает смесь из детского шампуня и спирта. Таким средством промывать раны один раз в сутки. После этой процедуры через 10 часов промывать рану водой.
Лечение патологии самостоятельно дома возможно, но только при правильном подходе. Пролежни на ягодицах, лечение которых должно быть под контролем специалиста, нельзя доводить до крайнего состояния. Если же предпринять меры на начальной стадии и соблюдать все меры профилактики, то гнойных ран можно избежать
Важно слишком не заниматься самолечением, чтобы избежать нежелательных последствий
Стадии и фото пролежней у лежачих больных
Выделяют четыре стадии развития пролежней.
1 стадия — начальная
Образуется в результате нарушения кровообращения в коже. Существенных внешних признаков нет, так как гибель клеток ещё не происходит.
Сначала пораженный участок бледнеет, затем появляется краснота, которая перерастает в отек голубоватого или синеватого оттенка.
2 стадия
Характеризуется образованием первых признаков гибели клеток. Процесс проходит на поверхности кожи, без затрагивания мышечной ткани.
На этой стадии возможно появление пузырьков с жидкостью и шелушение.
3 стадия
Развитие некроза опускается до глубины дермы и задевает подкожную жировую клетчатку.
На участках истонченной кожи продолжают образовываться более глубокие пузырьки. При неправильном лечении возможно попадание инфекции и формирование гнойных очагов.
4 стадия
Самая тяжелая и запущенная стадия. Поражаются все слои ткани, вплоть до костей. На этой стадии пролежень выглядит как глубокая рана, сквозь которую можно увидеть сухожилия и костную ткань.
В случае попадания инфекции могут поражаться кости и суставы.
Причины пролежней
Здоровые люди не сталкиваются с пролежнями, так как постоянно находятся в движении. Даже во время крепкого сна мы неосознанно меняем свое положение, чтобы избежать длительного сдавливания одних и тех же частей тела. За ночь человек до 20 раз ворочается в кровати.
Пролежни образуются у лежачих или сидячих больных при длительном давлении на мягкие ткани тела. Из-за давления в пораженный участок кожи перестает поступать кровь, содержащая кислород и питательные вещества, необходимые для здоровья тканей. Без постоянного кровоснабжения ткань повреждается и со временем отмирает. Нарушение кровоснабжения также влечет за собой нехватку лейкоцитов — белых кровяных телец, которые борются с инфекцией. После того, как пролежень образовался, его заражают бактерии.
Возможные причины появления пролежней:
- давление жесткой поверхности — кровати или инвалидного кресла;
- давление от непроизвольных движений мышц — например, мышечных спазмов;
- влажность, которая может привести к нарушению целостности верхнего слоя кожи (эпидермиса).
Кроме того, выделяют разные типы механического воздействия, которые вызывают повреждение кожи:
- давление поверхности — придавливание кожи весом тела к твердой поверхности;
- сдвиг и смещение разных слоев кожи и мягких тканей относительно друг друга возникает, когда человек съезжает вниз по кровати или его поднимают с кровати или инвалидного кресла;
- трение, например, матраса или одежды, о поверхность кожи.
Скорость образования повреждений зависит от силы сдавливания и чувствительности кожи. Например, у людей с предрасположенностью пролежень, поражающий все слои кожи, может сформироваться всего за один-два часа. Однако в некоторых случаях повреждение становится заметным лишь спустя несколько дней. Существуют различные факторы риска образования пролежней. Они описаны ниже.
Ограничение подвижности — любые причины, мешающие шевелить всем телом или отдельными его частями. Это могут быть:
- травма позвоночника;
- поражение головного мозга вследствие инсульта или тяжелой травмы головы;
- заболевание, вызывающее прогрессирующее поражение нервов, участвующих в движении тела — например, болезнь Альцгеймера, рассеянный склероз или болезнь Паркинсона;
- сильная боль, затрудняющая движения тела или отдельных его частей;
- трещина или перелом кости;
- восстановление после операции;
- кома;
- заболевание, ограничивающее подвижность суставов и костей — например, ревматоидный артрит.
Неправильное питание — для здоровья коже необходимы питательные вещества, которые можно получить лишь из еды. Причины возможной нехватки питательных веществ в рационе:
- анорексия — психическое заболевание, при котором человек одержим поддержанием низкой массы тела;
- обезвоживание — нехватка жидкости в организме;
- дисфагия — затруднение глотания.
Хроническое заболевание, нарушающее кровообращение или усиливающее предрасположенность кожи к травмам и повреждению. Например:
- сахарный диабет 1 и 2 типа — высокий уровень сахара в крови при этом заболевании может нарушить кровообращение;
- болезнь периферических сосудов — ограничение кровотока в ногах из-за скопления жировых бляшек в сосудах;
- сердечная недостаточность — поражение сердца, при котором оно не способно перекачивать достаточный объем крови;
- почечная недостаточность — нарушение функции почек и скопление в организме опасных токсинов (ядов);
- хроническая обструктивная болезнь легких (ХОБЛ) — группа болезней легких, приводящих к снижению уровня кислорода в крови, что может повысить уязвимость кожи.
Возраст старше 70 лет. Существует ряд причин, почему стареющая кожа более уязвима перед пролежнями, а именно:
- с возрастом кожа частично теряет эластичность (способность растягиваться), из-за чего она легче травмируется;
- снижение кровотока кожи, вызванное старением;
- с возрастом слой подкожного жира, как правило, уменьшается, а жир выполняет функцию подушки — амортизатора.
Недержание мочи и (или) кала может привести к тому, что определенные участки кожи становятся влажными и уязвимыми для бактерий.
Тяжелые психические заболевания. Люди с тяжелыми психическими заболеваниями, такими как шизофрения (когда человек не способен отличить реальность от вымысла) или тяжелая депрессия, имеют повышенный риск появления пролежней по ряду причин, а именно: