Лихорадка
Содержание:
История
Случаи лихорадки Эбола в Африке с 1979 по 2008 год
Соотношение случаев заболеваний и смертей
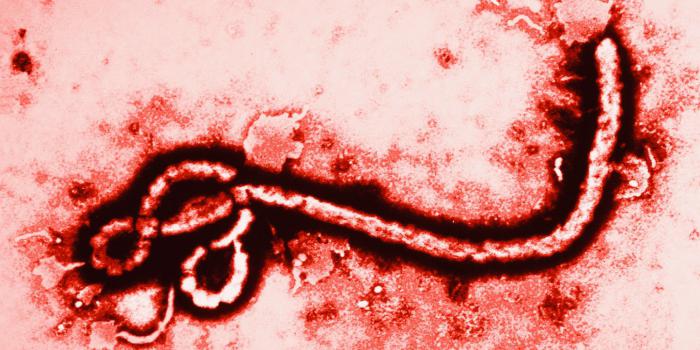
Впервые вирус Эбола был идентифицирован в экваториальной провинции Судана и прилегающих районах Заира (сейчас Демократическая республика Конго) в 1976 году. В Судане заболело 284 человека, из них умерло 151. В Заире — 318 (умерло 280). Вирус был выделен в районе реки Эбо́лы в Заире. Это дало название вирусу.
Хронология вспышек болезни, вызванной вирусом Эбола
Информация о вспышках геморрагической лихорадки Эбола приведена по данным центра контроля заболеваний США.
| Год | Страна | Вид вируса | Случаи заболевания | Случаи смерти | Летальность |
|---|---|---|---|---|---|
| 2018 (май-) | ДРК | Заирский эболавирус | 53 | 29 | 54,7 % |
| 2017 (май-июль) | ДРК | Заирский эболавирус | 8 | 4 | 50 % |
| 2014 (апрель) — 2015 (декабрь) |
Гвинея, Либерия,Сьерра-Леоне, Нигерия,
Сенегал, ДРК, США, Великобритания, Испания, Мали, Италия . |
Заирский эболавирус | 27748 | 11279 | 41 % |
| 2012 | ДРК | Эболавирус Бундибугио | 36 | 13 | 36 % |
| 2012(июнь-октябрь) | Уганда | Суданский эболавирус | 11 | 4 | 36 % |
| 2011 | Уганда | Суданский эболавирус | 1 | 1 | 100 % |
| 2008 | ДРК | Заирский эболавирус | 32 | 15 | 47 % |
| 2008 | Филиппины | Рестонский эболавирус | 6 | 0 % | |
| 2007 | Уганда | Эболавирус Бундибугио | 149 | 37 | 25 % |
| 2007 | ДРК | Заирский эболавирус | 264 | 187 | 71 % |
| 2005 | Республика Конго | Заирский эболавирус | 12 | 10 | 83 % |
| 2004 | Россия | Заирский эболавирус | 1 | 1 | 100 % |
| 2004 | Судан | Суданский эболавирус | 17 | 7 | 41 % |
| 2003(ноябрь — декабрь) | Республика Конго | Заирский эболавирус | 35 | 29 | 83 % |
| 2002 (декабрь) — 2003 (апрель) | Республика Конго | Заирский эболавирус | 143 | 128 | 90 % |
| 2001—2002 | Республика Конго | Заирский эболавирус | 57 | 43 | 75 % |
| 2001—2002 | Габон | Заирский эболавирус | 65 | 53 | 82 % |
| 2000—2001 | Уганда | Суданский эболавирус | 425 | 224 | 53 % |
| 1996 | Россия | Заирский эболавирус | 2 | 2 | 100 % |
| 1996 | ЮАР | Заирский эболавирус | 2 | 1 | 50 % |
| 1996(июль — декабрь) | Габон | Заирский эболавирус | 60 | 45 | 75 % |
| 1996(январь — апрель) | Габон | Заирский эболавирус | 31 | 21 | 57 % |
| 1995 | ДРК | Заирский эболавирус | 315 | 254 | 81 % |
| 1994 | Кот-д’Ивуар | Кот д’Ивуарский эболавирус | 1 | 0 % | |
| 1994 | Габон | Заирский эболавирус | 52 | 31 | 60 % |
| 1990 | США | Рестонский эболавирус | 4 | 0 % | |
| 1989—1990 | Филиппины | Рестонский эболавирус | 3 | 0 % | |
| 1979 | Судан | Суданский эболавирус | 34 | 22 | 65 % |
| 1977 | ДРК | Заирский эболавирус | 1 | 1 | 100 % |
| 1976 | Великобритания | Суданский эболавирус | 1 | 0 % | |
| 1976 | Судан | Суданский эболавирус | 284 | 151 | 53 % |
| 1976 | ДРК | Заирский эболавирус | 318 | 280 | 88 % |
События XXI века
- Вспышка в 2003 году в Этумби (Конго) унесла жизни 128 человек.
- Раз в несколько лет происходят вспышки в Конго и Уганде (Центральная Африка). Например, в июле 2012 года 14 человек скончались в Уганде, в результате заражения вирусом.
- Крупная эпидемия лихорадки Эбола в Западной Африке (Гвинея, Сьерра-Леоне и Либерия) 2014 года с февраля по октябрь уже унесла жизни почти 8 тысяч человек, общее число случаев заражения, включая предположительные и вероятные, более 10 тысяч человек. Зафиксированы единичные случаи болезни или подозрения на заболевание среди прилетавших из Западной Африки в другие страны: Нигерию, США, Англию, Германию, Канаду, Мали, Сенегал. 8 августа 2014 года лихорадка Эбола была признана Всемирной организацией здравоохранения угрозой мирового масштаба.
- 12 августа 2014 года зафиксирован первый в Европе случай смерти от лихорадки Эбола — священника Мигеля Пахареса, доставленного в Испанию из Либерии. Впоследствии вирус Эболы был диагностирован у медсестры Терезы Ромеро, входившей в состав медицинской комиссии, которая обследовала испанского священника. Ромеро стала первым человеком, заразившимся Эболой, за пределами Западной Африки.
- 9 мая 2015 года Либерия объявила об окончании эпидемии лихорадки Эбола в стране
- В период с мая по июль в Западной Африке вирусом заразились 330 человек. Несмотря на то что Либерия заявила об окончании эпидемии в мае, к концу июня было выявлено шесть новых случаев заболеваний.
Случаи заражения при лабораторной контаминации
Известно четыре случая заболевания, связанных с лабораторной контаминацией. Во всех случаях заражался один человек. Первый инцидент произошёл в Великобритании в 1976 году (пациент выжил), один случай произошёл в Кот-д’Ивуаре в 1994 году (пациент выжил), два случая произошло в России:
В 1996 году умерла лаборантка вирусологического центра НИИ микробиологии МО РФ в Сергиевом Посаде, которая заразилась вирусом Эбола по неосторожности, уколов себе палец, когда делала инъекции кроликам.
19 мая 2004 года от лихорадки Эбола умерла Антонина Преснякова, 46-летняя старшая лаборантка отдела особо опасных вирусных инфекций НИИ молекулярной биологии Государственного научного центра вирусологии и биотехнологии «Вектор» (пос. Кольцово, Новосибирская область)
Как было установлено, 5 мая 2004 года лаборантка проколола себе кожу при проведении инъекций подопытным морским свинкам.
Эпидемиология
Резервуар бактерии . В естественных условиях псевдотуберкулезом болеют многие виды млекопитающих и птиц. Однако основным резервуаром возбудителя и источником заболевания для человека являются синантропные и дикие грызуны. Они инфицируют своими выделениями продукты питания и воду, где возбудитель не только сохраняется, но при низких температурах и размножается. Другим резервуаром псевдотуберкулезных бактерий является почва. Частое обнаружение в ней возбудителя связано не только с загрязнением испражнениями животных, но и с наличием у псевдотуберкулезной бактерии сапрофитных свойств. На основании этого заболевание может быть отнесено к сапрозоонозам. Человек, как правило, источником псевдотуберкулеза не является.
Ведущий путь передачи инфекции – пищевой. К основным факторам передачи относятся овощные блюда (салаты из капусты и моркови, винегреты и др.) и молочные продукты, употребляемые в пищу без предварительной термической обработки. Накоплению возбудителя в указанных продуктах способствует хранение их в условиях холодильника. Второе место занимает водный путь передачи. Он обычно реализуется при употреблении воды из открытых водоемов. Другие пути передачи существенного значения в эпидемиологии псевдотуберкулеза не имеют.
К псевдотуберкулезу восприимчивы взрослые и дети, но у последних он регистрируется чаще. Это во многим связано с тем, что большая часть детей находятся в коллективах (ясли, детские сады, школы, интернаты, училища и т.д.) с общим пищеблоком.
Псевдотуберкулез протекает в виде спорадических и групповых заболеваний, которые регистрируются в течение всего года. Сезонный подъем заболеваемости наблюдается в весенние месяцы (март – май).
Народные средства
Фото: spanishflylove.com
При появлении симптомов желтой лихорадки необходимо незамедлительно обратиться к врачу, поскольку заболевание опасно тяжелыми осложнениями. Традиционная медицина не поддерживает лечение желтой лихорадки народными средствами, так как настои и отвары трав не могут остановить развитие патологии. В странах третьего мира широко практикуется нетрадиционная медицина при лечении данного заболевания, но не стоит заниматься самолечением.
Народные методы для снижения симптомов
Применение народных средств при лечении желтой лихорадки направлено на снижение симптомов. Некоторые отвары и настои лекарственных трав помогают снизить высокую температуру и помогают уменьшить проявления интоксикации организма. Чтобы снизить высокую температуру, нетрадиционна медицина предлагает рецепты отваров лекарственных трав. Хорошими жаропонижающими свойствами обладают такие растения:
- сирень;
- ива (для приготовления отваров используется кора);
- полынь;
- петрушка и другие травы.
Используют как отвары, так и спиртовые настойки. Но перед тем как приступить к лечению желтой лихорадки народными средствами, учтите, что они всего лишь снижают проявление симптомов, но не устраняют очаг болезни и не препятствуют её дальнейшему развитию.
Снижение высокой температуры только может усугубить состояние больного. Если температура тела поднялась до 40°С, вызывайте скорую и не занимайтесь самолечением. Чем раньше будет назначено правильное лечение, тем выше шансы на успешное выздоровление и избежание тяжелых осложнений.
Использовать любые народные средства (даже безобидные на первый взгляд) при лечении желтой лихорадки можно исключительно после консультации с доктором. Не стоит на себе или родных проверять эффективность народных методов.
Каковы симптомы железистой лихорадки?
Один или несколько из следующих симптомов обычно возникают в течение недели или около того. Симптомы обычно постепенно проходят в течение другой недели.
- Больное горло, Хотя это может быть мягким, ваше горло обычно очень воспаленное, красное и опухшее. Гландулярная лихорадка обычно подозревается, когда тонзиллит тяжелый и длится дольше, чем обычно. Глотание часто бывает болезненным, и слюна может скапливаться во рту.
- Опухшие гланды, Когда иммунная система вашего организма борется с вирусом, он вызывает отек лимфатических узлов. Любая лимфатическая железа в организме может быть затронута. Тем не менее, железы на шее, как правило, наиболее заметны. Они могут стать довольно большими и нежными.
- Симптомы гриппа, Как и другие вирусные инфекции, железистая лихорадка часто вызывает высокую температуру (лихорадку), мышечные боли и головные боли. Это может заставить вас чувствовать себя очень плохо.
- Недомогание, Чувство сильной усталости часто развивается при железистой лихорадке. Это часто последний симптом, чтобы пойти.
- Отек вокруг глаз, Приблизительно 1 из 5 человек с железистой лихорадкой становится довольно опухшим и опухшим вокруг глаз. Это идет в короткие сроки.
- селезенка, Это орган под ребрами с левой стороны живота (живота). Это часть иммунной системы. Как и лимфатические узлы, они раздуваются и иногда могут ощущаться ниже ребер, если у вас железистая лихорадка. Очень редко это вызывает легкую боль в верхней левой части живота.
- Нет симптомов, Многие люди заражаются этим вирусом, но симптомы не развиваются. Это называется субклинической инфекцией. Это чаще встречается у детей и в возрасте старше 40 лет.
Лечение
Как мы уже писали – лихорадка является защитным механизмом организма, поэтому лечение нужно направлять, прежде всего, не на снижение температуры тела, а обезвреживание патогенного фактора. Например, при вирусных инфекциях – симптоматическое лечение, а в некоторых случаях применение противоинфекционных препаратов («Ацикловир» и др.), иммуностимулирующих средств (препараты интерферона), антибактериальных препаратов и другие.
Как правило – купирование инфекции приводит к самостоятельной нормализации температуры тела.
Контроль над температурой тела берут в том случае, если она поднимается до высоких значений и держится несколько дней подряд, не снижаясь до нормальных отметок.
Как снизить температуру тела?
Детям лучше делать обтирания тела, прикладывать компрессы на водно-уксусной основе. При сильно-выраженной лихорадке врач может назначить противовоспалительный лекарственный препарат, выбор которого производится по показаниям и в зависимости от возраста пациента.
Взрослым можно также обходится компрессами, однако, если говорить о лекарственных препаратах, то выбор обычно делается на применение нестероидных противовоспалительных средств (НПВС) – «Ибупрофен», «Нурофен», «Нимесил», «Парацетамол», «Ацетилсалициловая кислота» (Аспирин) и другие.
При лихорадке в обязательном порядке нужно много пить жидкости, что поможет быстрее выводить из организма токсины, вырабатываемые бактериями, а также поддерживать водный баланс.
Этиопатогенез
Лихорадка — полиэтиологический процесс и обязательный клинический признак любой острой инфекции.
К заболеваниям, проявляющимся лихорадкой, относятся:
- ОРВИ и ОРЗ,
- Заболевания ЛОР-органов — отит, синусит, тонзиллит, фарингит,
- Патология бронхолегочного аппарата — бронхит, пневмония, плеврит,
- Стоматологические болезни — стоматит, дентальный абсцесс,
- Дисфункция ЖКТ — гастрит, энтерит, колит, аппендицит,
- Мочеполовые расстройства — пиелонефрит, цистит, уретрит,
- Поражение ЦНС — менингит, энцефалит,
- Специфическая инфекция, вызванная спирохетами, риккетсиями, микобактериями, грибками,
- Септические состояния — абсцессы, остеомиелит, сепсис,
- Детские вирусные инфекции — корь, краснуха, ветрянка,
- Паразитозы — трипаносомозы, шистосомозы, лейшманиозы.
Лихорадка нередко возникает при неинфекционной патологии. Чаще всего ее причинами становятся:
- Злокачественные опухоли,
- Аутоиммунные болезни — системная красная волчанка, васкулит, склеродермия, ревматоидный артрит,
- Тиреотоксикоз — дисфункция щитовидной железы, приводящая к токсическому поражению организма,
- Наличии в тканях очагов некроза — инфаркт миокарда, инфаркт кишечника,
- Аллергия,
- Внутренние кровоизлияния,
- Гемолитическая анемия,
- Асептическая травма,
- Последствия переливаний крови и трансплантации органов.
Лихорадка развивается под воздействием пирогенов. Они образуются в организме или проникают в него из внешней среды. Эндопирогены синтезируются клетками-лейкоцитами. К ним относятся цитокины — интерлейкины, фактор некроза опухоли, интерфероны. Они оказывают воздействие на центр терморегуляции гипоталамуса, в результате которого у больных повышается температура тела. Кроме данной способности эти биологически активные вещества обладают целым рядом иных эффектов. Клетки иммунной системы также продуцируют пирогены. Моноциты, макрофаги, лимфоциты, эндотелиоциты, клетки микроглии выделяют пирогенные вещества при воспалении любой этиологии.
механизмы действия пирогенов
Экзогенные пирогены – компоненты возбудителей инфекции. Это сложные биополимеры, построенные из гликолипида и полисахарида клеточной стенки бактерий, а также белки и нуклеиновые кислоты микроорганизмов. Поступая извне, они воздействуют сначала на эндогенные пирогены. Это происходит благодаря активации защитных иммунных клеток, которые, связываясь с патогенами, способствуют высвобождению пирогена. При неинфекционной лихорадке экзопирогенами являются: продукты метаболизма здоровых и поврежденных тканей, комплексы из антител, антигенов и компонентов системы комплемента.
Выработка пирогенов фагоцитами происходит после их взаимодействия с различными микробами, отмершими клетками, продуктами распада белковых молекул и соединительнотканных волокон. Пирогены стимулируют секрецию простагландинов в нервных клетках центра терморегуляции, локализованного в гипоталамусе головного мозга. Передний отдел гипоталамуса воспринимает информацию от периферических и центральных терморецепторов. Центр теплопродукции располагается в ядрах заднего отдела гипоталамуса. Отсюда по волокнам симпатической нервной системы идут импульсы к органам и тканям. При этом в организме ускоряется метаболизм, сужаются сосуды кожи, активизируется работа скелетных мышц. Медиаторы повышают активность фермента аденилатциклазы, что приводит к гиперпродукции циклической АМФ и перестройке всех обменных реакций. Угнетение теплоотдачи и стимуляция теплопродукция – причины избыточного накопления тепла. Этот процесс реализуется посредством работы желез внутренней секреции и периферических отделов нервной системы.
Диагностика
Диагностика патологии начинается с опроса больного и сбора анамнеза. Специалисты выясняют, в каком регионе проживает больной, имел ли он контакты с животными, кусали ли его насекомые. Насторожить врачей должны высокая температура тела и геморрагические проявления.
Лабораторная диагностика позволяет подтвердить или опровергнуть предполагаемый диагноз. Наиболее информативные лабораторные методики:
- Общеклинический анализ крови и мочи,
- Биохимическое исследование крови,
- Коагулограмма,
- Исследование кала на скрытую кровь,
- Серодиагностика — РСК, РНИФ, РН, РТГА, РИА,
- Иммунологическое исследование крови,
- ИФА,
- ПЦР-диагностика,
- Выделение и исследование вирусов.
Профилактика
Ни одно из звеньев эпидемической цепи не является вполне доступным для радикальных профилактических мероприятий. Так, наличие источников инфекции не только среди сельскохозяйственных животных, но и в природных очагах затрудняет проведение мероприятий в отношении первого звена эпидемической цепи и исключает возможность полной его ликвидации.
Наличие множественных механизмов заражения и разнообразие путей распространения инфекции, обусловленное устойчивостью возбудителя во внешней среде, затрудняет проведение мероприятий, направленных на второе звено.
Исходя из этого, основной принцип проведения борьбы с заболеванием заключается в комплексности. Поскольку лихорадка Ку является зоонозной инфекцией, профилактические мероприятия в отношении источника инфекции должны осуществляться главным образом ветеринарными организациями. Им должна предшествовать широкая зоолого-паразитологическая разведка, целью которой является выяснение существования местных природных очагов, их типа, структуры и границ. В эпидемиологических очагах Ку лихорадки проводится дезинфекция, а также вакцинация людей.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!
Возможные осложнения
Лихорадка – это явление защитной реакции организма. Если на термометре 40°С, есть возможность самостоятельно сбить температуру, но если речь идет о 41°С, тут стоит незамедлительно прибегнуть к помощи специалистов.
В таком случае может возникнуть клеточная дисфункция, влияющая на процесс работы организма в целом. Все это чревато летальным исходом.
Для предотвращения неприятных последствий, особенно если речь идет о детском организме, следует вовремя обращаться в больницу. Ведь причиной лихорадки может быть вовсе не инфекция, а страшный недуг, который притаился внутри организма.
Лечение
Как избавиться от такого состояния, как лихорадка, стадии которой были перечислены выше? Для начала доктор должен установить причину подъёма температуры тела, после чего назначить соответствующую терапию. Если требуется, то врач может отправить пациента на дополнительное обследование. При подозрении на серьёзную патологию специалист рекомендует больному госпитализацию. Также для устранения лихорадки пациенту советуют соблюдать постельный режим. При этом запрещается одеваться слишком тепло.
Лихорадка — неспецифическое проявление целого ряда заболеваний, которое возникает под воздействием пирогенных веществ и представляет собой повышение температуры тела, не зависящее от температуры внешней среды. Этот защитно-адаптационный механизм сформировался в ходе эволюции. Он чаще всего активизируется в ответ на инфекционное поражение. При этом подъем температуры тела сопровождается другими явлениями интоксикации — ознобом, миалгией, артралгией, головной болью, слабостью, тахикардией, учащенным дыханием. Эти признаки стереотипны: они не зависят от этиологического фактора. Данный факт позволяет отнести лихорадку к типовым патологическим процессам.
Температура тела у здоровый людей непостоянна. Она колеблется в течение суток под воздействием внешних и внутренних факторов — физической активности, приема пищи. Вечером температура тела выше, чем ночью. Эта разница в среднем составляет 0,6°С. При внедрении в организм патогенных агентов происходит динамичное изменение системы терморегуляции, результатом которого становится резкий скачок температуры тела. Активная задержка тепла обусловлена воздействием пирогенов, которые синтезируются лейкоцитарными и иммунными клетками.
Лихорадка — это не отдельная нозология, а признак борьбы макроорганизма с бактериями, паразитами и вирусами. Лихорадочный синдром может возникать при неинфекционной патологии — при аутоиммунных и онкологических процессах, острой коронарной недостаточности, травмах, обезвоживании. Прием некоторых медикаментов нередко вызывает подъем температуры. Гормонотерапия, антибиотикотерапия, лечение гипертонии — частые причины лихорадки. Когда в организме нарушается баланс между выработкой и отдачей тепла, повышается температура тела. Это случается при тепловом ударе.
Биологическое значение лихорадки очень велико. Она помогает организму бороться с инфекцией путем усиления фагоцитоза и стимуляции выработки антител. При лихорадке активизируются Т- и В-лимфоциты, усиливается синтез интерферона, замедляется размножение микробов, снижается их резистентность к антибиотикам, повышается защитное и дезинтоксикационное влияние печени. Лихорадка — тревожный сигнал, являющийся порой единственным проявлением патологии.
Симптомы острой ревматической лихорадки
Первые симптомы ОРЛ появляются через 2-2,5 недели после перенесенной болезни, обычно после ангины или пиодермии. У человека ухудшается общее самочувствие, температура тела может повыситься до 38-40 градусов, суставы болят и напухают, кожные покровы краснеют. Пальпация болезненна, как и движение суставами. Обычно поражаются крупные суставы организма (коленные и локтевые), редко — суставы кистей и стоп. Воспаление суставов обычно наблюдается одновременно на двух конечностях.
Боль при этом мигрирующая, то есть может передвигаться из одних суставов в другие. Это проявления артрита, который длится не более 10 дней. Через некоторое время признаки артрита исчезают, чаще у детей, а у взрослых иногда артрит может перерасти в синдром Жакку, характеризующийся деформацией костей рук без нарушения функций суставов. В результате повторных атак, артрит поражает большее количество суставов, переходя в хроническую форму.
Одновременно с симптомами артрита развивается и ревмокардит (поражение сердца). Иногда симптомов не наблюдается, но чаще бывает аритмия, одышка, ноющие боли в сердце и отеки. Даже при легком течении ревмокардита затрагиваются сердечные клапаны, они сморщиваются и теряют свою эластичность. Это приводит к тому, что они либо не открываются полностью или неплотно смыкаются, и формируется клапанный порок.
Обычно ревмокардит наблюдается в молодом возрасте от 15 до 25 лет, и ревматическим пороком сердца в результате страдают почти 25% заболевших, особенно при отсутствии адекватного лечения. Кстати, на долю ОРЛ приходится примерно 80% приобретенных пороков сердца.
У многих наблюдается моносимптомное течение ОРЛ, с преобладанием симптоматики артрита или ревмокардита.
На коже симптомы острой ревматической лихорадки проявляются в виде кольцевидных высыпаний (эритема) и подкожных ревматических узелков. Эти узелки обычно имеют размер зернышка, и располагаются в периартикулярных тканях. Они абсолютно безболезненны, кожные покровы не изменены. Ревматические узелки часто образовываются над костными выступами в области суставов. Встречаются они исключительно у детей. Кольцевидная эритема – это заболевание, характерным симптомом которого является появление на теле розовых пятен диаметром примерно 5 сантиметров. Они спонтанно возникают и исчезают, и локализуются на груди, спине и внутренней поверхности конечностей.
Ревматическое поражение нервной системы, вызванное ОРЛ, чаще всего наблюдается у детей в малом возрасте, в результате чего ребенок ставится капризным, он быстро утомляется, изменяется почерк, походка. Малая хорея часто наблюдается у девочек через 1,5-2 месяца после стрептококковой инфекции. Хорея представляет собой непроизвольные подергивания конечностей и мускулатуры, которые исчезают во время сна.
У подростков, перенесших ангину, часто острая ревматическая лихорадка начинается постепенно, температура поднимается до субфебрильной, беспокоят боли в крупных суставах и умеренные признаки кардита. Рецидивы ОРЛ связаны с перенесенной стрептококковой инфекций, и обычно проявляются как ревмокардит.
Причиной возникновения острой ревматической лихорадки является бета-гемолитический стрептококк группы А, который поражает ослабленный организм. Именно после того, как человек переболел ангиной, скарлатиной или тонзиллитом, вызванной стрептококками, у него начинается ОРЛ
Обратите внимание, что острая ревматическая лихорадка — это заболевание неинфекционной природы, т.к. стрептококки не поражают суставы
Просто в результате инфицирования нарушается нормальная работа иммунной системы. Исследования доказывают, что некоторые белки стрептококка имеют много схожего с белками суставов, в результате чего иммунитет, «отвечая» на стрептококковый вызов, начинает атаковать собственные ткани, развивается воспаление.
Велик шанс получить острую ревматическую лихорадку у тех, чьи родственники страдают ревматизмом. Заболеванию подвержены дети от 7 до 16 лет, взрослые болеют гораздо реже. Кроме того, шанс инфицирования стрептококком повышается в плохих условиях жизни, при недостаточном питании и регулярном недоедании.
Что такое пирогены?
Как было сказано выше, инфекционные и вирусные болезни очень часто способствуют повышению температуры тела. Происходит это под воздействием пирогенов. Именно эти вещества, попадающие в организм извне или же образуясь прямо внутри, вызывают лихорадку. Чаще всего экзогенные пирогены представляют собой элементы инфекционных возбудителей. Самыми сильными из них являются термостабильные капсульные липополисахариды бактерий (грамотрицательных). Такие вещества действуют опосредованно. Они способствуют смещению установочной точки в терморегуляционном центре гипоталамуса. Большинство из них имеет лейкоцитарное происхождение, что напрямую влияет и на другие важные симптомы заболевания. Источником пирогенов являются клетки иммунной системы человека, а также гранулоциты.