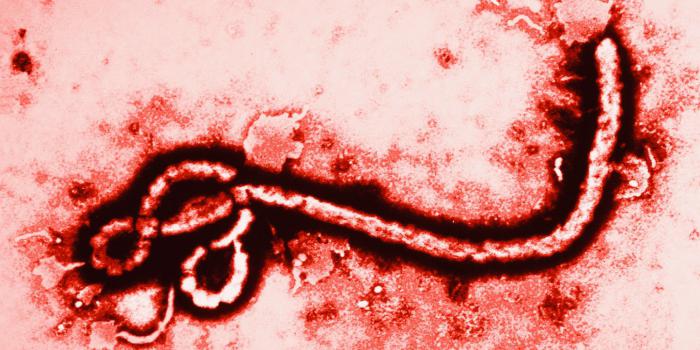
Лихорадка эбола
Содержание:
Классификация
Род Ebolavirus делится на пять видов. Человека поражают только 4 вида. Для Reston ebolavirus при заражении человека характерно бессимптомное протекание. Считается, что естественные резервуары вируса находятся в экваториальных лесах.
Zaire ebolavirus
Вид Zaire ebolavirus (эболавирус Заир, вирус Эбола, Ebola virus, EBOV) впервые был зафиксирован в Заире (сейчас — Демократическая республика Конго), отчего и получил своё название. Заирский эболавирус считается типовым видом рода и вызвал наибольшее количество вспышек заболевания. Имеет самый высокий процент летальности, достигающий 90 %. Средний коэффициент смертности колеблется около 83 %. Во время вспышки 1976 года летальность составила 88 %, в 1994 году — 60 %, в 1995 году — 81 %, в 1996 году — 73 %, в 2001—2002 годах — 80 %, в 2003 году — 90 %.
Первая вспышка была зафиксирована 26 августа 1976 года в небольшом городке Ямбуку. Первым заболевшим стал 44-летний школьный учитель. Симптомы заболевания напоминали симптомы малярии. Считается, что первоначально распространению вируса способствовало многократное использование игл для инъекции без стерилизации.
Sudan ebolavirus
Вид Sudan ebolavirus (эболавирус Судан, SUDV) был зафиксирован почти одновременно с заирским вирусом. Считается, что первая вспышка возникла среди работников фабрики небольшого городка Нзара в Судане. Переносчик данного вируса так и не был выявлен, несмотря на то, что сразу после вспышки учёные провели тестирование на наличие вируса у различных животных и насекомых, обитающих в окрестностях этого городка.
Последняя вспышка зафиксирована в ноябре 2012 — январе 2013 года в Уганде. В среднем показатели летальности составили 54 % в 1976 году, 68 % в 1979 году, и 53 % в 2000 и 2001 годах.
Reston ebolavirus
Вид Reston ebolavirus (эболавирус Рестон, RESTV) классифицируется как один из видов вируса Эбола. В отличие от остальных, данный вид азиатского происхождения; его родиной и источником являются Филиппины. Вирус был обнаружен во время вспышки (SHFV) в 1989 году. Установлено, что источником вируса были макаки-крабоеды, которые были увезены из Филиппин в одну из исследовательских лабораторий в Рестоне, Виргиния, США. После этого вспышки были зафиксированы на Филиппинах, в Италии и в США. Рестонский эболавирус не является патогенным для человека, однако представляет опасность для обезьян и свиней.
Taï Forest ebolavirus
Taï Forest ebolavirus (эболавирус леса Тай, TAFV, ранее Cote d’Ivoire ebolavirus, CIEBOV) был впервые обнаружен у шимпанзе в лесу Таи в Кот-д’Ивуаре, в Африке. 1 ноября 1994 года обнаружены трупы двух шимпанзе. Вскрытие показало наличие крови в полостях некоторых органов. Исследования тканей шимпанзе дали те же результаты, что и исследования тканей людей, в течение 1976 года заболевших лихорадкой Эбола в Заире и Судане.
Позднее, в том же 1994 году, были найдены и другие трупы шимпанзе, у которых был обнаружен тот же подтип вируса Эбола. Одна из учёных, производивших вскрытие погибших обезьян, заболела лихорадкой Эбола. Симптомы заболевания появились спустя неделю после вскрытия трупа шимпанзе. Сразу после этого заболевшая была доставлена в Швейцарию на лечение, которое через шесть недель после заражения завершилось полным выздоровлением.
Bundibugyo ebolavirus
24 ноября 2007 года Министерство здравоохранения Уганды объявило о вспышке лихорадки Эбола в Бундибугио. После выделения вируса и его анализа в США Всемирная организация здравоохранения подтвердила наличие нового вида вируса Эбола — Bundibugyo ebolavirus (эболавирус Бундибуго, BDBV). 20 февраля 2008 года министерство здравоохранения Уганды официально объявило об окончании эпидемии в Бундибугио. В общей сложности было зафиксировано 149 случаев заражения этим новым видом Эбола, 37 из них с летальным исходом. Последняя вспышка заболевания была в 2012 года в ДРК, летальность составила 36 %.
Причины лихорадки Эбола
Первоначальная идентификация вируса Эбола была произведена в провинциях Судана и прилегающем районе Заира в 1976 году, в течение которого заболевание было зарегистрировано у 284 человек, из которых смертельный исход отмечался у 151 пациента. Название вируса происходит от названия реки Эбола, которая находится в Заире.
Возбудитель лихорадки Эбола относится к роду Ebolavirus и семейству филовирусов, которые представлены пятью подтипами: суданским, заирским, кот-д’ивуарским, рестонским и бундибугио, из которых только четыре являются патогенными для человека. Отличием рестонского подтипа вируса Эбола является то, что он провоцирует бессимптомное течение лихорадки Эбола у лиц, страдающие от инфицирования этим подтипом вируса. Естественным резервуаром возбудителя лихорадки Эбола являются экваториальные африканские леса.
Вирион Эболы представляет собой вирусную частицу нитевидной или цилиндрической формы, содержащую одну цепочку РНК. Наружная оболочка вируса представлена липопротеидной мембраной, имеющей шипообразные выросты, которые расположены равномерно по всей поверхности. Состав вириона Эбола состоит из семи белковых молекул, из которых инфекционистами были верифицированы только три. Основной функцией белковых молекул является поражение иммунных клеток, происходящее молниеносно, что принципиально отличает данную патологию от других инфекционных заболеваний.
Инактивация вируса Эбола происходит очень быстро при воздействии повышенной температуры более 60°С, а также при обработке хлорсодержащими дезинфицирующими средствами и этиловым спиртом, поэтому эти методики обработки зараженного материала являются самыми эффективными.
Инфекционистами были идентифицированы естественные хозяева вируса Эбола, к которым относятся летучие мыши из рода Pteropodidae. Случаи Эболы развиваются после попадания возбудителя в человеческую популяцию при имеющемся тесном контакте здоровых лиц с биологическими жидкостями, которые выделяют инфицированные животные не только в период активной жизнедеятельности, но и после смерти.
Помимо заражения людей от инфицированных животных, болезнь Эбола может распространяться антропонозно различными способами (парентеральным, контактно-бытовым, половым). Во время вспышек лихорадки Эбола отмечается значительный показатель заболеваемости среди медицинских работников, что является маркером высокой контагиозности вируса и несоблюдения правил инфекционного контроля.
Последние рандомизированные исследования, основной темой которых является определение преимущественного способа распространения вируса Эбола, закончились выводами, что данная патология очень часто распространяется половым путем. В период реконвалесценции после перенесенной лихорадки Эбола вирус продолжает свою жизнедеятельность в семенной жидкости еще 82 суток, в то время как в вагинальных выделениях возбудитель не определяется.
Учитывая эти факты лица, в периоде реконвалесценции после Эболы, а также их интимные партнеры должны пройти лабораторное исследование с целью исключения наличия вирусов в биологических жидкостях, а также им должны бесплатно предоставляться средства барьерной защиты.
На протяжении периода инкубации вируса, возбудитель активно продолжает репродукцию в структурах лимфоретикулярной системы с дальнейшим распространением вируса в другие внутренние органы. Активная клиническая симптоматика при лихорадке Эбола совпадает с периодом интенсивной вирусемии и массивной концентрацией возбудителя во внутренних органах. Вирус Эбола оказывает прямое цитопатическое действие вируса, сопровождающееся повреждением всех тканей и органов человеческого организма, а также развитием активных аутоиммунных реакций.
Каилляротоксикоз и развитие синдрома диссеминированного свертывания при болезни Эбола обусловливает развитие микроциркуляторных нарушений и изменений реологических свойств крови. Синдром диссеминированного свертывания крови при болезни Эбола наблюдается в 100% случаев и хорошо выявляется гистологическими методами исследования. Патоморфологическими проявлениями лихорадки Эбола в отношении поражения внутренних органов являются очаговые некрозы, рассеянные геморрагии в различных органах, особенно печеночной, поджелудочной паренхиме и тканях яичек. Иммунный аппарат человека не способен продуцировать активные иммунные реакции, поэтому в крови не выявляются противовирусные антитела.
Клиническая картина
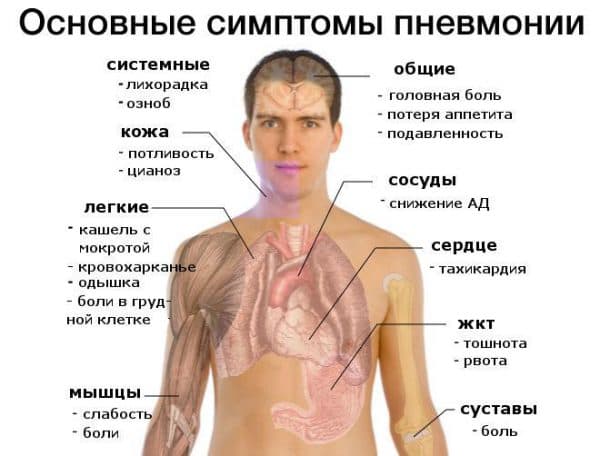
Инкубационный период от 4 до 16 (чаще 7) дней. Начало болезни острое, наблюдаются быстрый подъем температуры до 38—39°, недомогание, резкие головные боли в лобной и височной областях, тошнота, рвота. Одновременно развиваются сильные боли в груди, сухой кашель, боли в различных мышцах и суставах, особенно выраженные в мышцах поясничной области. Иногда отмечаются боли в глазных яблоках при надавливании на них. Через 2—3 дня у большинства больных развивается диарея, часто очень тяжелая, продолжающаяся около недели; испражнения водянистые с примесью крови. Диарея и рвота приводят к обезвоживанию организма (см.). На 4—6-й день болезни появляется макулопапулезная сыпь, сначала на лице, затем распространяется на туловище и становится более выраженной на плечах и бедрах. Через 4—5 дней на местах высыпаний начинается шелушение. Слизистая оболочка полости рта обычно сухая, часто покрыта мелкими язвочками, похожими на афтозные (см. Афты). Сухость в горле вызывает резкую болезненность, особенно при глотании. Развиваются геморрагические явления — кровь в испражнениях, кровавая рвота, кровотечения из носа, влагалища, кожные и субконъюнктивальные кровоизлияния. При выраженных признаках интоксикации и геморрагических явлениях может наступить смерть (чаще на 7—8-й день болезни). Острый период болезни продолжается 14—16 дней. Выздоровление больных обычно медленное, состояние улучшается постепенно в течение нескольких недель, однако истощение и слабость сохраняются еще длительное время. У беременных женщин заболевание часто осложняется абортом; у мужчин в ряде случаев развивается орхит.
Диагноз ставят на основании данных эпидемиологического анамнеза (контакт с больными Эболы геморрагической лихорадки), клинические картины, а также результатов лабораторных исследований. В крови выявляют лейкопению и тромбоцитопению; РОЭ замедленна. Диагноз подтверждает обнаружение при лабораторных исследованиях вируса в крови больных или выявление специфических сывороточных антител. В первые дни болезни вирусные частицы в крови можно обнаружить с помощью электронной микроскопии (см.), а вирусный антиген — с помощью непрямой реакции иммунофлюоресценции (см.). С целью выделения вируса проводят посев крови на культуру клеток vero (см. Культуры клеток и тканей, таблица). Появление в процессе болезни специфических антител в крови больного устанавливают с помощью реакции иммунофлюоресценции путем исследования парных проб сыворотки крови, взятых в начале болезни и в периоде реконвалесценции. В некоторых случаях антитела к вирусу Эболы геморрагической лихорадки удается выявить уже на 5—6-й день болезни.
Эболы геморрагической лихорадки дифференцируют с Ласса-лихорадкой (см.) и церкопитековой геморрагической лихорадкой (см.). В отличие от Эболы геморрагической лихорадки Ласса-лихорадка развивается постепенно, сопровождается выраженным фарингитом и тяжелым конъюнктивитом с периорбитальным отеком; диарея при Ласса-лихорадке менее выражена, чем при Эболы геморрагической лихорадки. С церкопитековой геморрагической лихорадкой Эболы геморрагической лихорадки дифференцируют на основании результатов вирусологических и серологических исследований.
Симптомы и признаки лихорадки Эбола
Средняя продолжительность инкубационного периода при болезни Эбола может значительно варьировать от нескольких суток до 21 дня, в течение которых у человека не отмечается никаких нарушений самочувствия. Дебют клинических проявлений начинается остро лихорадкой фебрильного типа, головной болью, миалгиями и артралгиями, общим недомоганием, тошнотой. Начальные клинические проявления болезни Эбола сходны с симптомами тонзилофарингита в виде боли в горле при глотании, появления ощущения «кома в горле». Позже присоединяются признаки общей интоксикации в виде неукротимой рвоты, не связанной с приемом пищи, болевого синдрома в брюшной полости и диареи с геморрагическим компонентом по типу мелены. Стремительное нарастание клинической симптоматики при лихорадке Эбола сопровождается развитием массивного геморрагического синдрома в виде появления внутрикожных кровоизлияний, внутренних кровоизлияний, рвоты по типу «кофейной гущи». Интоксикационное влияние вирусемии на структуры головного мозга проявляется чрезмерным возбуждением и агрессивностью пациентов, которые могут сохраняться длительное время даже в периоде реконвалесценции.
Смерть пациентов, страдающих лихорадкой Эбола, наступает в период с 14 по 21 сутки клинической картины, возникая в результате развития осложнений в виде кровотечений различной локализации, интоксикационного, гиповолемического и инфекционно-токсического шока. В случае неосложненного течения болезни Эбола острый период клинической картины сохраняется в течение трех недель, а реконвалесцентный период может затянуться до трех месяцев, в течение которых у пациента отмечается выраженная астенизация, анорексия, снижение массы тела, выпадение волос, психоэмоциональные нарушения.
ДВС-синдром, как один из клинических маркеров болезни Эбола встречается в 70-80% случаев и проявляется появлением локальных или диффузных кровоизлияний различной локализации. Помимо геморрагической экзантемы болезнь Эбола проявляется формированием внутренних кровотечений, кровоизлияний в головной мозг, скоплением жидкой крови в плевральной, брюшной полости, малом тазу и перикарде, что является угрожающим для жизни человека состоянием. Следствием вышеперечисленного симптомокомплекса является развитие постгеморрагического шока, проявляющегося резким падением показателей артериального давления, появлением нитевидного пульса, нарушением дыхательной функции и развитием острого гипоксического поражения внутренних органов, а также структур головного мозга. Появление у пациента признаков острой дыхательной недостаточности является показанием для немедленного прекращения инфузионной терапии, которая при нормальном течении лихорадки Эбола показана всем пациентам, без исключения. В результате геморрагического компонента при Эболе у пациента нарушается деятельность всех органов и систем, а в сочетании с интоксикационным поражением организма, данная патология значительно отяжеляет состояние пациента.
Клиническими признаками гипоксического и токсического поражения структур головного мозга при болезни Эбола является появление у пациента очаговой и общей неврологической симптоматики в виде положительных менингеальных знаков, диффузной головной боли, кратковременного или глубокого угнетения сознания вплоть до развития комы, что является крайне неблагоприятным признаком в отношении выздоровления пациента.
Ввиду того, что лихорадка Эбола протекает без развития патогномоничной клинической картины, раннее установление диагноза только на основании клинических данных не представляется возможным. В этой ситуации хорошим подспорьем является применение специфических лабораторных исследований в виде ПЦР-диагностики, иммуноферментного анализа, а также проведения различных серологических реакций. Все вышеперечисленные методики обследования, к сожалению, доступны лишь в условиях специализированных вирусологических лабораторий. Среди экспресс-методов диагностики болезни Эбола рассматривается твердофазный иммуноферментный тест, выявляющий антигены вирусов Эбола.
К неспецифическим лабораторным маркерам лихорадки Эбола относится обнаружение анемии, лейкопении, сменяющейся лейкоцитозом с нейтрофильным сдвигом, атипичных лимфоцитов; тромбоцитопении, пониженного показателя СОЭ. Биохимический анализ крови при болезни Эбола также претерпевает изменения в виде повышения активности трансфераз, амилазы, азотемии, гипокоагуляции, признаков метаболического ацидоза.
История
Случаи лихорадки Эбола в Африке с 1979 по 2008 год
Соотношение случаев заболеваний и смертей
Впервые вирус Эбола был идентифицирован в экваториальной провинции Судана и прилегающих районах Заира (сейчас Демократическая республика Конго) в 1976 году. В Судане заболело 284 человека, из них умерло 151. В Заире — 318 (умерло 280). Вирус был выделен в районе реки Эбо́лы в Заире. Это дало название вирусу.
Хронология вспышек болезни, вызванной вирусом Эбола
Информация о вспышках геморрагической лихорадки Эбола приведена по данным центра контроля заболеваний США.
| Год | Страна | Вид вируса | Случаи заболевания | Случаи смерти | Летальность |
|---|---|---|---|---|---|
| 2018 (май-) | ДРК | Заирский эболавирус | 53 | 29 | 54,7 % |
| 2017 (май-июль) | ДРК | Заирский эболавирус | 8 | 4 | 50 % |
| 2014 (апрель) — 2015 (декабрь) |
Гвинея, Либерия,Сьерра-Леоне, Нигерия,
Сенегал, ДРК, США, Великобритания, Испания, Мали, Италия . |
Заирский эболавирус | 27748 | 11279 | 41 % |
| 2012 | ДРК | Эболавирус Бундибугио | 36 | 13 | 36 % |
| 2012(июнь-октябрь) | Уганда | Суданский эболавирус | 11 | 4 | 36 % |
| 2011 | Уганда | Суданский эболавирус | 1 | 1 | 100 % |
| 2008 | ДРК | Заирский эболавирус | 32 | 15 | 47 % |
| 2008 | Филиппины | Рестонский эболавирус | 6 | 0 % | |
| 2007 | Уганда | Эболавирус Бундибугио | 149 | 37 | 25 % |
| 2007 | ДРК | Заирский эболавирус | 264 | 187 | 71 % |
| 2005 | Республика Конго | Заирский эболавирус | 12 | 10 | 83 % |
| 2004 | Россия | Заирский эболавирус | 1 | 1 | 100 % |
| 2004 | Судан | Суданский эболавирус | 17 | 7 | 41 % |
| 2003(ноябрь — декабрь) | Республика Конго | Заирский эболавирус | 35 | 29 | 83 % |
| 2002 (декабрь) — 2003 (апрель) | Республика Конго | Заирский эболавирус | 143 | 128 | 90 % |
| 2001—2002 | Республика Конго | Заирский эболавирус | 57 | 43 | 75 % |
| 2001—2002 | Габон | Заирский эболавирус | 65 | 53 | 82 % |
| 2000—2001 | Уганда | Суданский эболавирус | 425 | 224 | 53 % |
| 1996 | Россия | Заирский эболавирус | 2 | 2 | 100 % |
| 1996 | ЮАР | Заирский эболавирус | 2 | 1 | 50 % |
| 1996(июль — декабрь) | Габон | Заирский эболавирус | 60 | 45 | 75 % |
| 1996(январь — апрель) | Габон | Заирский эболавирус | 31 | 21 | 57 % |
| 1995 | ДРК | Заирский эболавирус | 315 | 254 | 81 % |
| 1994 | Кот-д’Ивуар | Кот д’Ивуарский эболавирус | 1 | 0 % | |
| 1994 | Габон | Заирский эболавирус | 52 | 31 | 60 % |
| 1990 | США | Рестонский эболавирус | 4 | 0 % | |
| 1989—1990 | Филиппины | Рестонский эболавирус | 3 | 0 % | |
| 1979 | Судан | Суданский эболавирус | 34 | 22 | 65 % |
| 1977 | ДРК | Заирский эболавирус | 1 | 1 | 100 % |
| 1976 | Великобритания | Суданский эболавирус | 1 | 0 % | |
| 1976 | Судан | Суданский эболавирус | 284 | 151 | 53 % |
| 1976 | ДРК | Заирский эболавирус | 318 | 280 | 88 % |
События XXI века
- Вспышка в 2003 году в Этумби (Конго) унесла жизни 128 человек.
- Раз в несколько лет происходят вспышки в Конго и Уганде (Центральная Африка). Например, в июле 2012 года 14 человек скончались в Уганде, в результате заражения вирусом.
- Крупная эпидемия лихорадки Эбола в Западной Африке (Гвинея, Сьерра-Леоне и Либерия) 2014 года с февраля по октябрь уже унесла жизни почти 8 тысяч человек, общее число случаев заражения, включая предположительные и вероятные, более 10 тысяч человек. Зафиксированы единичные случаи болезни или подозрения на заболевание среди прилетавших из Западной Африки в другие страны: Нигерию, США, Англию, Германию, Канаду, Мали, Сенегал. 8 августа 2014 года лихорадка Эбола была признана Всемирной организацией здравоохранения угрозой мирового масштаба.
- 12 августа 2014 года зафиксирован первый в Европе случай смерти от лихорадки Эбола — священника Мигеля Пахареса, доставленного в Испанию из Либерии. Впоследствии вирус Эболы был диагностирован у медсестры Терезы Ромеро, входившей в состав медицинской комиссии, которая обследовала испанского священника. Ромеро стала первым человеком, заразившимся Эболой, за пределами Западной Африки.
- 9 мая 2015 года Либерия объявила об окончании эпидемии лихорадки Эбола в стране
- В период с мая по июль в Западной Африке вирусом заразились 330 человек. Несмотря на то что Либерия заявила об окончании эпидемии в мае, к концу июня было выявлено шесть новых случаев заболеваний.
Случаи заражения при лабораторной контаминации
Известно четыре случая заболевания, связанных с лабораторной контаминацией. Во всех случаях заражался один человек. Первый инцидент произошёл в Великобритании в 1976 году (пациент выжил), один случай произошёл в Кот-д’Ивуаре в 1994 году (пациент выжил), два случая произошло в России:
В 1996 году умерла лаборантка вирусологического центра НИИ микробиологии МО РФ в Сергиевом Посаде, которая заразилась вирусом Эбола по неосторожности, уколов себе палец, когда делала инъекции кроликам.
19 мая 2004 года от лихорадки Эбола умерла Антонина Преснякова, 46-летняя старшая лаборантка отдела особо опасных вирусных инфекций НИИ молекулярной биологии Государственного научного центра вирусологии и биотехнологии «Вектор» (пос. Кольцово, Новосибирская область)
Как было установлено, 5 мая 2004 года лаборантка проколола себе кожу при проведении инъекций подопытным морским свинкам.
Эпидемиология
Резервуар и источник инфекции в природе мало изучен, скорее всего, он в основном представлен разнообразными грызунами. Не исключена роль обезьян как источников инфекции. Больной человек очень опасен для окружающих, известны 5-8 последовательных передач вируса от больного и возникновение внутрибольничных вспышек болезни. Отмечено, что при первых передачах летальность была наивысшей (100%), затем она снижалась. Вирус выявляют в различных органах, тканях и выделениях: в крови (7-10 дней), слизи носоглотки, моче, сперме. Больной представляет высокую опасность в течение 3 нед от начала болезни; в инкубационный период больной вирус не выделяет.
Механизм передачи лихорадки Эбола разнообразный. Политропность вируса, многообразие путей его выделения из организма определяют возможность заражения при контакте с кровью больных, половым и аэрозольным путями, при пользовании общими предметами обихода и совместном питании. Установлено, что заражение при лихорадке Эбола в основном реализуется путём прямого контакта с инфицированным материалом. Заболевание очень контагиозно и передаётся при попадании вируса на кожу и слизистые оболочки. Наиболее опасна кровь. Наибольшему риску заражения подвергается медицинский персонал при уходе за больными, а также персонал, осуществляющий отлов, транспортировку обезьян и уход за ними! период карантина. Отсутствие заболеваний среди лиц, находившихся с больными в одном помещении, но не имевших с ними тесного контакта, позволило сделать вывод о том, что воздушно-капельная передача маловероятна.
Естественная восприимчивость людей к лихорадке Эбола высокая. Постинфекционный иммунитет стойкий. Повторные случаи заболеваний редки; их частота не превышает 5%.
Основные эпидемиологические признаки. Очаги циркуляции вируса Эбола располагаются в зоне влажных тропических лесов Центральной и Западной Африки (Заир, Судан, Нигерия, Либерия, Габон, Сенегал, Кения, Камерун, Эфиопия, Центрально-Африканская республика). Вспышки лихорадки Эбола в эндемичных очагах отмечают в основном весной и летом. В Судане (г. Нзара) первичный очаг инфекции возник среди рабочих на хлопчатобумажной фабрике, вскоре болезнь распространилась на членов семей и других лиц, бывших в тесном контакте с больными. Внутрибольничное распространение возникло только в 2 случаях. Иную картину заболеваемость представляла в г. Мариди (Судан) и Заире, где больница сыграла роль катализатора эпидемического процесса. Больные были доставлены в больницу с лихорадкой неясной этиологии. Внутрибольничное распространение инфекции среди персонала осуществлялось при попадании инфицированного материала (крови и выделений) на повреждённые кожные покровы и слизистые оболочки, больных — при различных парентеральных манипуляциях, выполненных недостаточно обработанными инструментами. Обследование семейных контактов подтвердило эпидемиологическое значение контакта с больными и длительности общения с ними. Так, при кратковременном соприкосновении с больным заболело 23%, а при тесном и длительном (уход за больным) — 81% лиц. Вторичными очагами стали семьи больных, покинувших больницы. Заражение происходило при близком контакте с больными (лечебный уход, совместное проживание, ритуальные обряды у тел умерших). В декабре 1994 г.- июне 1995 г. в Заире возникла вспышка лихорадки Эбола, связанная с употреблением в пищу местными жителями мозга обезьян-вирусоносителей. Общее число заболевших превысило 250 человек, летальность составила около 80%. Описаны также случаи внутрилабораторного заражения лихорадкой Эбола при работе с зелёными мартышками. Учитывая колоссальные возможности и скорости международных перемещений, серьёзную опасность представляют миграции лиц в начальной стадии болезни и перевозки заражённых животных.
Классификация вируса
Обнаружен, как уже написано выше, вирус Эбола в Африке. Он подразделяется на пять различных видов, из которых человека могут поразить только четыре.
- EBOV – считают типовым и вызывающим самое большое количество вспышек болезни. Является он наиболее опасным, имеет максимальный процент по летальным исходам, который достигает от 80 до 90%. Откуда взялся вирус Эбола? Первую вспышку зафиксировали в 1976 году в Ямбуку. Симптомы болезни такие же, как при малярии. Врачи считают, что распространение вирус получил из-за многократного использования нестерилизованных игл, при введении инъекций.
- SUDV – этот штамм выявили одновременно с заирским. Первая эпидемия началась на фабрике в суданском городе Нзара. Переносчика не выявили, но успели провести тестирование на наличие вируса. Последнюю вспышку зафиксировали в Уганде в 2013 году. Показатель летальности составил 53%.
- TAFV – также обнаружили в Африке. Изначально от него умирали лишь шимпанзе, но в дальнейшем лихорадку подхватили и люди. Одной из первых заболевших оказалась женщина-врач, которая проводила вскрытие животных. Симптомы у нее проявились только через неделю. Женщину доставили в швейцарскую клинику, и через 6 недель ее смогли поставить на ноги.
- BDBV – оказался четвертым вирусом Эбола, который опасен для человека. Обнаружили его в Бундибугио. Эпидемия длилась в Уганде с 2007 по 2008 год. Последняя вспышка была в 2012 году, случаи летального исхода составили 36%.
- RESTV – это пятая разновидность вируса, но для человека она не опасна.
Профилактика Лихорадки Эбола у детей:
Меры специфической профилактики на сегодня не разработаны.
Неспецифическая профилактика геморрагической лихорадки Эбола заключается в изоляции больных в специальных отделениях или палатах-изоляторах, желательно в специальных пластиковых или стеклянно-металлических изоляционных кабинах с автономным жизнеобеспечением. Перевозят больных в специальных транспортных изоляторах. Медперсонал при контакте с больным должен надевать индивидуальные средства защиты (марлевые маски или респираторы, очки, перчатки, защитный костюм). Необходимо строгое соблюдение стерилизации шприцев, игл, инструментария в медицинских учреждениях.
Предотвратить лихорадку Эбола у детей и подростков можно при помощи специфического иммуноглобулина, полученного из сыворотки иммунизированных лошадей (метод разработан в Вирусологическом центре Научно-исследовательского института микробиологии).
В очагах заболеваниях всех заболевших нужно изолировать, устанавливают контроль над теми, кто контактировал с заразившимися
Важное значение для профилактики имеет осуществление Международной системы эпидемиологического надзора
Прогноз геморрагической лихорадки Эбола у детей
Прогноз серьезный во всех случаях. Летальность может достигать от 50% до 90%. Благоприятный исход влечет за собой длительное выздоровление (несколько месяцев).
Деятельность ВОЗ
ВОЗ предоставляет технические знания и документацию для поддержки расследования и борьбы с болезнью. Разработаны рекомендации по инфекционному контролю при уходе за пациентами с лихорадкой Эбола.
ВОЗ разработала памятку о стандартных мерах предосторожности в области здравоохранения (актуализируется на сегодняшний день, как и выше указанные рекомендации). Стандартные меры предосторожности рекомендуются при уходе и лечении всех пациентов, независимо от того, подтвержден диагноз лихорадки Эбола, или он только предполагается
Должен поддерживаться базовый уровень инфекционного контроля: гигиена рук, предотвращение уколов иглами и травм от других острых инструментов, использование средств индивидуальной защиты для предотвращения прямого контакта с кровью и жидкостями организма, а также ряд мер по охране окружающей среды
Стандартные меры предосторожности рекомендуются при уходе и лечении всех пациентов, независимо от того, подтвержден диагноз лихорадки Эбола, или он только предполагается. Должен поддерживаться базовый уровень инфекционного контроля: гигиена рук, предотвращение уколов иглами и травм от других острых инструментов, использование средств индивидуальной защиты для предотвращения прямого контакта с кровью и жидкостями организма, а также ряд мер по охране окружающей среды