Что можно есть при гастрите желудка, составляем список
Содержание:
- Пример диеты при повышенной кислотности
- Диета: цель ее назначения
- Особенности питания при гастрите в период обострения
- Обзор
- Общие правила
- Симптомы гастрита
- Что готовить?
- Особенности питания при гастрите с повышенной кислотностью
- Основные принципы того, как питаться при гастрите и язве желудка
- Питание в период обострения и при хроническом течении гастрита
Пример диеты при повышенной кислотности
Перечислив все продукты, которые могут попадать на ваш стол, рассмотрим диетические рецепты блюд при гастрите, которые не повышают желудочный рН. Вашему вниманию предлагается диета, приготовление блюд при которой не требует особых затрат времени и кулинарных способностей. Итак, рацион больного гастритом, который имеет высокий уровень кислотности, выглядит следующим образом:
На завтрак можно готовить овсяную кашу, вареное яйцо и зеленый чай. В качестве альтернативы стоит подавать на стол больному манку, гречку или рисовую крупу, приготовленные на пару со сливочным маслом или молоком.
На обеденный стол возможно приготовление супа-пюре на овощах и вышеперечисленных крупах, разрешены супы с вермишелью, которые готовят на воде или молоке. На второе подходит одна из круп, овощи, тушенные на пару, или салаты из овощей, которые не способны увеличивать уровень кислотности. Лучше всего в обед больному к гарниру добавлять котлетки из говядины, приготовленной на пару, отварную курятину, крольчатину или индюшатину
Важно снимать кожу с курицы, так как именно там сосредотачивается больше всего жира.
На полдник можно съедать подсушенный пшеничный хлеб или сухое печенье с чаем, киселем из сухофруктов или отваром из ягод сладких сортов.
На ужин — рыбное суфле, отварной картофель или макароны с диетическими биточками.
Дополнять ежедневный рацион и стол безопасных блюд можно продуктами, которые не оказывают повышающий кислотность эффект.
Если вы теряетесь в изобилии возможных продуктов, которыми можете разнообразить свой рацион при гастрите с повышенной кислотностью, то полезной будет схема питания на неделю. Выглядит она следующим образом:
- Завтрак — яйцо всмятку, чай с молоком и рисовая каша. Второй завтрак — кисель и стакан молока. На обед — перловый суп, отварная курица, зразы из картофеля, фруктовое желе. На полдник — сок из тыквы, сухарики. На ужин — гречка, сваренная на воде со сливочным маслом, рыбные котлетки с киселем.
- На второй день завтраком может стать сырник со сливками, омлет и зеленый чай. Если будете ощущать голод, то дополните завтрак запеченным яблоком и стаканом молока. Обед — суп-пюре, суфле из рыбы, компот и картофельная запеканка. На полдник — песочное печенье и отвар из ромашки. На ужин — каша на молоке.
- Среда может начаться с гречки на молоке и омлета на пару. На второй завтрак отлично подойдет кисель и стакан молока. Пообедать можно супом из овощей и капусты или отварным картофелем и нежирной говядиной, яблочным муссом. На полдник во все последующие дни используют либо зеленый чай и печенье, либо сухарики и стакан молока. На ужин — макароны, отварная горбуша и кисель.
- На завтрак — каша, можно овсяную, яйцо вареное или всмятку и чай с молоком. На второй завтрак — кисель и стакан нежирного молока. На обед — суп с вермишелью, котлеты на пару из говяжьего мяса и рисовый пудинг, чай из сухофруктов. На ужин — рыбные биточки, салат из моркови и кисель.
- На завтрак — рисовая каша и чай из ромашки. На второй завтрак — банан и стакан молока. На обед — суп пюре из тыквы, биточки из нежирного мяса курицы или крольчатины с вермишелью, приготовленной на воде, и чай из сухофруктов. На ужин — рыбные тефтели с рисом или гречкой.
- На завтрак — омлет, кусочек голландского сыра и чай. На второй завтрак — печеное яблоко, банан или пудинг из тыквы. На обед — бульон из нежирной курицы, гречка с измельченным кроликом, стакан молока. На ужин — рис и мясной рулет из говядины.
- На завтрак — яйцо в виде омлета и морковное пюре. На второй завтрак — печенье и отвар из сухофруктов. На обед — суп из овощей, рыбные биточки, пудинг из риса, стакан молока и банан. На полдник — кисель, оладьи с земляничным вареньем. На ужин — макароны и паровые котлеты.
Последовательность дней и меню вы можете менять на свое усмотрение, главное, стараться принимать пищу в одно и то же время.
Если имеет место гастрит с повышенной кислотностью, питание должно быть сбалансированным, так как есть риск получить осложнения. Запущенный гастрит, как правило, перерастает в язву и даже в рак желудка, так что шутить с этим заболеванием не стоит. При первых симптомах воспаления слизистой оболочки желудка сразу обращайтесь к врачу за консультацией и начинайте соблюдать правильное питание. Устранить последствия халатного отношения к себе бывает намного сложнее, чем изменить свой рацион. Именно поэтому не теряйте времени и не ждите, пока начнутся проблемы с желудком — питайтесь правильно уже сегодня. Как и любое заболевание, гастрит легче предупредить, нежели лечить.
Диета: цель ее назначения
Пациентам с гастритом, сопровождающимся повышенной кислотностью, рекомендуют специальную диету №1.
Есть общепринятые правила этой диеты, но индивидуальные рецепты для каждого пациента должны разрабатываться врачом:
- Ее соблюдение способствует восстановлению секреторной и двигательной функций желудка, при этом желудочно-кишечный тракт защищается от химического, высокого температурного и механического влияния.
- Также такая диета помогает в затягивании эрозийных ран при наличии язвенной болезни желудка.
Можно надеяться на чудодейственность медикаментозного лечения, но если не придерживаться правильного питания, оно не даст ожидаемых результатов.
Особенности питания при гастрите в период обострения
Для пациентов с гастритом разработана специальная диета. Питание при обостренном гастрите соблюдают строго, чтобы не спровоцировать развития осложнений
Важно исключить из диеты продукты, которые негативно сказываются на работе желудка и ухудшают пищеварение
В первый день обострения гастрита следует воздержаться от приема любой пищи. Пьют негазированную воду или травяные негорячие чаи.
Продукты диетического стола вводят постепенно, по мере стихания признаков болезни.
Диета №5 при обострении гастрита помогает организму восстановиться. В питании необходимо придерживаться определенных правил:
Принимать пищу часто, но маленькими порциями. Регулируя потребление еды, пациент контролирует выработку кислоты в желудке. Это предотвратить острые вспышки симптомов.
Чем гомогеннее и жиже блюдо, тем лучше. Пища не должна раздражать слизистую. Блюда отваривают, готовят на пару, редко запекают.
Рекомендуется употреблять больше продуктов с высоким содержанием клетчатки.
Исключить из диеты при обострении гастрита еду, вызывающую газообразование. Следует прислушиваться к своему организму, чтобы выяснить, какой продукт вызывает дискомфорт.
Включить в диету при обострении гастрита и язвы пробиотики. Они насыщают полезными бактериями, колонизирующими пищеварительную систему. Пробиотики помогают поглощать и переваривать питательные вещества.
Пить достаточно воды. Жидкость не только смягчает симптомы гастрита, она помогает вымыть вредные токсины. Рекомендуют пить через 30 минут после еды.
Последний прием пищи осуществляют за 2-3 часа до сна.
Исключить острую и кислую пищу. Она раздражает слизистую оболочку, провоцируя появление новых симптомов обостренного гастрита.
На бегу есть нельзя
При гастрите важно тщательно пережевывать пищу, не глотать кусками.
Избегать алкоголя независимо от того, вызван ли гастрит спиртными напитками, НПВП или H. pylori, крайне важно полностью избегать этанол
Он способствует раздражению слизистой оболочки и появлению эрозий, что приводит к ухудшению симптомов заболевания.
Совет! Гастроэнтерологи рекомендуют вести дневник питания при обострении гастрита желудка.
Различные продукты вызывают различные реакции у людей. Знание того, какая именно пища вызывает обострение симптомов гастрита, поможет в лечении и назначении правильного диетического стола.
Соблюдение питания при повышенной кислотности требуется постоянно. Особенно в период обострения, когда слизистая находится в воспаленном состоянии.
Внимание! При появлении симптомов обострения хронического гастрита, соблюдают только диету. Лечение в санаториях противопоказано
Лучше обратиться в стационар.
Лечебное питание при обострении гастрита должны минимально нагружать желудок.
Огромное значение имеет кислотность продуктов
При заболевании с повышенной кислотностью ограничений больше, по сравнению с диетой при форме недуга с пониженной кислотностью.
При хроническом течении болезни также подойдет стол №1, такое питание при обострении гастрита считается жестким. Оно призвано поддержать пищеварительный тракт и помочь ему восстановиться.
Обзор
Гастрит — это воспалительное заболевание слизистой оболочки (внутреннего слоя) желудка.
Гастрит — очень распространенное заболевание. Классификация гастрита и рекомендации по его лечению с каждым годом меняются и, порой, отличаются диаметрально в разных государствах. В этом материале мы постараемся обойти стороной спорные подходы к этому заболеванию и остановимся на наиболее важных и необходимых аспектах с точки зрения пациента.
-
Диспепсия или гастрит?
В некоторых странах мира вместо термина «Хронический гастрит» используют термин «Функциональная диспепсия». А гастрит диагностируют только после проведения специального исследования — биопсии желудка. На такую систему диагностики предлагают перейти и в России.
Однако, наши врачи традиционно придают большее значение жалобам пациента и внешним проявлениям болезни, чем данным инструментальных исследований. Поэтому, большая часть практикующих врачей пока придерживается прежних подходов к диагностике хронического гастрита.
В тоже время, не удивляйтесь, если увидите в своей карточке диагноз «Функциональная диспепсия» вместо привычного гастрита, так как некоторые российские специалисты уже начали использовать новую классификацию.
Среди всех гастритов можно выделить две основные формы:
- острый гастрит;
- хронический гастрит.
Острый гастрит — это воспалительное заболевание желудка, длительностью около 5–7 дней. Причиной острого гастрита является воздействие на слизистую оболочку (внутренних слой) желудка сильных раздражителей:
- едких химических веществ;
- токсинов (например, из недоброкачественной еды);
- инфекций (например, ротавирусной);
- механических факторов (например, укол рыбьей костью).
Острый гастрит нередко сопровождается воспалением в кишечнике и проявляется следующими симптомами:
- резкая интенсивная боль в верхней части живота;
- тошнота и рвота;
- общая слабость, потеря аппетита;
- нередко, повышение температуры тела;
- частый жидкий стул (диарея, понос).
Подробнее о сочетании острого гастрита с воспалением в кишечнике читайте в статье «Гастроэнтерит». Несмотря на плохое самочувствие и выраженность симптомов, острый гастрит имеет обычно доброкачественное течение, то есть за нескольких дней наступает полное выздоровление. В редких случаях, острый гастрит может переходить в хроническую форму.
Хронический гастрит — это заболевание, которое развивается на фоне длительного воспаления в желудке и проявляется истощением (дистрофией) его слизистой оболочки.
Хронический гастрит — самое распространенное заболевание органов желудочно-кишечного тракта у взрослых людей. По разным данным в нашей стране он встречается у 50–80% взрослого населения, заболеваемость увеличивается с возрастом.
Хронический гастрит, в отличие от острого, может вовсе не иметь симптомов или сопровождаться периодическими незначительными признаками, диспепсией:
- умеренные боли и в верхней части живота;
- тяжесть в животе после еды;
- снижение аппетита;
- непереносимость некоторых продуктов;
- отрыжка, изжога;
- ранее насыщение (чувство переполнения желудка после употребления небольшого объема пищи);
- нарушение стула (чередование запоров и поносов).
Причины и виды хронического гастрита:
- Хеликобактерный гастрит — самый распространенный вид хронического гастрита, причиной которого является бактерия — Хеликобактер пилори (H. Pylori).
- Аутоиммунный гастрит — значительно более редкое заболевание. Причиной является выработка антител (защитных белков) против клеток желудка, что вызывает постоянное повреждение, воспаление и разрушение (атрофию) слизистой оболочки.
- Реактивный или химический гастрит — еще одна форма гастрита, причиной которой является заброс желчи и содержимого кишки в желудок при нарушении сократительной способности желудочно-кишечного тракта — дискинезии. Желчь раздражает слизистую желудка, приводя к развитию воспаления.
Общие правила
Понятие хронический гастрит включает воспалительные и дистрофические изменения слизистой желудка. Развивается он из-за погрешностей в диете, злоупотребления алкоголем, присутствия Helicobacter pylori, длительного стресса, курения, наличия профессиональных вредностей. Диагноз ставится при эндоскопическом исследовании, при котором выявляют поверхностный, атрофический, эрозивный, гипертрофический гастрит.
Воспалительный процесс может носить очаговый характер или же охватывать всю слизистую желудка (так называемый пангастрит). Инфекция Н. pylori вызывает тяжелые формы гастрита. Например, эрозивную и гипертрофическую форму.
Симптомы заболевания достаточно разнообразны. В период обострения становятся более выраженными. Беспокоят боли и чувство тяжести в желудке, чувство переполнения и ощущение жжения, вздутие живота, изжога, отрыжка, снижение аппетита.
В таких случаях питанию уделяется большое значение, так как нерегулярный прием пищи и переедание, еда всухомятку, острая пища, не соблюдение температурного режима блюд (чрезмерно холодные или очень горячие) усугубляют течение заболевания.
В настоящее время отходят от строгих ограничений (это касается даже язвенной болезни), тем не в период обострения рекомендуется щадящая диета. Состав продуктов, конечно, зависит от кислотообразующей функции желудка (она может быть повышенная или пониженная), но при обострении гастрита имеет много общих принципов.
Прежде всего, пища не должна содержать раздражающих веществ и способствовать быстрому восстановлению слизистой
Важно исключить механические раздражители (большие порции пищи, жилистое мясо, кожа птицы, грубая клетчатка овощей), химические (лук, чеснок, соления, редис, редька, кислые продукты, маринованные и квашеные овощи, томатный соус, крепкий чай и кофе, жареные блюда, копчености, газированные напитки)
В связи с этим, диета при обострении гастрита исключает:
- Продукты, усиливающие секрецию (острые, маринованные блюда, наваристые бульоны, горчица, копченые и жареные продукты, кофе, чай, газированные напитки).
- Усиливающие газообразование (квас, капуста, дрожжевая выпечка, бобовые, пиво).
- Любые овощи, чеснок, лук, имбирь, цитрусовые соки, алкоголь.
- Исключаются бульоны и трудно перевариваемые продукты, к которым относят грибы, жесткое мясо и все бобовые.
- Тугоплавкие жиры, жирную свинину и баранину, мясо гуся и утки.
- Не разрешены холодные и горячие блюда.
- Щадящий режим включает также регулярное и дробное питание — это не оказывает нагрузки на желудок и облегчает качественное переваривание. Быстро перевариваются кашицеобразные блюда. Поэтому в период обострения больной должен употреблять негрубые и протертые продукты, приготовленные на пару. Уменьшается количество употребляемой единоразово пищи до 200 г, при этом организуется частое питание до 6-7 раз в день.
Рекомендовано употребление:
- Слизистых и протертых супов, в которые можно добавлять сливочное масло и яично-молочную смесь.
- Молока, сливок, протертого творога, суфле из творога. Временно ограничиваются кисломолочные напитки повышенной кислотности.
- Суфле и паштетов из говядины, курицы и рыбы.
- Парового омлета, яиц всмятку.
- Жидких протертых каш, приготовленных на воде или молоке. Исключаются грубые: перловая, кукурузная и пшенная каши.
- Киселей из сладких ягод (они протираются), сладких яблок в печеном виде, разбавленных фруктовых соков, фруктового желе, некрепкого чая с молоком и настоя шиповника.
Ограничения необходимы только в период обострения, а по мере улучшения питание постепенно расширяется до привычного и должно быть полноценным. Тем не менее, исключаются специи, пряности, острые блюда, маринады, копчености, консервы, маринованные овощи, чеснок, горчица, перец, хрен.
При гастрите с пониженной кислотностью предусматривается умеренная стимуляция секреции желудка, поэтому разрешается употребление:
- Мясного/рыбного/грибного бульона, рассольника с протертыми овощами.
- Вареных и тушеных овощей, салата из помидоров, овощной икры, сельди.
- Кефира, простокваши, сыра.
- Тушеного мяса и рыбы, которые стимулирует выработку желудочного сока.
- Зрелых фруктов в натуральном виде, апельсинов, лимонов, мандаринов, овощных и фруктовых соков.
- Соусов на мясных бульонах.
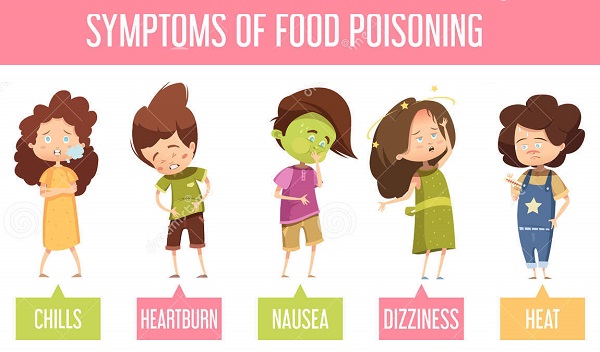
Симптомы гастрита
Остановимся подробнее на гастрите. Что это за заболевание и какие еще симптомы, кроме боли, могут указать на этот диагноз? Гастрит – воспаление внутренней поверхности желудка, возникающее из-за ряда причин. Основными провоцирующими факторами гастрита являются:
- неправильное питание (много жирного и жареного, один прием пищи за сутки);
- употребление в больших количествах алкогольных напитков;
- хронический стресс;
- курение;
- употребление лекарственных средств, влияющих на желудок, например, нестероидных противовоспалительных средств (аспирин, ибупрофен);
- воздействие бактерии Helicobacter pylori.
Обычно одну причину выделить сложно, так как заболевание развивается ввиду сочетания вышеперечисленных факторов.
- боль – это основная жалоба больных с гастритом. Больные указывают локализацию боли в эпигастрии (надчревная область). Чаще всего болевые ощущения возникают спустя несколько часов после употребления еды. Бывают и голодные боли (боль, появляющаяся натощак или спустя длительный промежуток после еды). Неприятные ощущения усиливаются, если пациент поест жареное, острое, кислое или горячее;
- отрыжка, метеоризм;
- урчание в животе;
- тяжесть в желудке;
- тошнота, рвота;
- обложенный белым налетом язык;
- незначительное повышение температуры тела (до 37 градусов);
- дискомфорт в желудке, который не проходит в течение всего дня.
Как было сказано выше, спровоцировать гастрит могут многие факторы. Одним из ведущих считается бактериальная теория, где решающую роль в развитии заболевании играет бактерия Helicobacter pylori. Однако, неправильный режим питания (например, один или два приема пищи за сутки), пристрастие к определенному типу пищи (острые или жареные блюда) раздражают слизистую желудка, вызывая патологический процесс.
Что готовить?
Для того чтобы составить лечебное меню при гастрите с повышенной кислотностью, необходимо разобрать перечень продуктов, которые можно включать в свой рацион:
каши полезны для желудка. Они быстро и легко перевариваются, а также обволакивают стенки желудка. При заболевании не повредит гречка, овсянка, манка, рис. Быстрорастворимые каши, которые следует просто залить кипятком и подождать минуты две , должны быть исключены. В период рецидивов крупы лучше готовить на воде, а не молоке. В период ремиссии в каши можно добавлять даже сливочное масло. Для разнообразия каши также можно приготовить на фруктовом отваре, только использовать кислые фрукты не стоит; супы лучше готовить на воде или молоке. Во время ремиссии разрешен некрепкий куриный бульон. В суп можно добавлять вермишель, крупы, овощи. Под запретом при повышенной кислотности находится грибной суп, щи, борщ, солянка, окрошка; разрешено постное мясо, рыба и птица. Лучше отдать предпочтение рубленым блюдам: тефтели, фрикадельки, суфле, ёжики; в качестве гарнира разрешены каши и крупы с овощами: свекла, морковь, тыква, цветная капуста и брокколи. Овощные гарниры лучше подавать на стол в пюреобразном виде
Даже в период ремиссии следует с большой осторожностью к свежим овощам; молочные продукты полезны при воспалительных процессах желудка, так как они содержат легкоусвояемые белки. При этом к кисломолочной продукции следует относиться осторожно, однако некислый творог и ряженку можно смело включить в рацион; в качестве десерта подойдут печеные яблоки, компоты, фруктово-ягодное желе
Врачи разрешают бананы, груши, сладкие яблоки. От тортов, пирожных, мороженого и прочего придется отказаться; из напитков разрешен некрепкий чай с молоком, овощные соки, компоты, щелочные минеральные воды; выпечка. Разрешен вчерашний хлеб, сухой бисквит, галетное печенье, несдобные печеные пироги.
Особенности питания при гастрите с повышенной кислотностью
Под гастритом принято понимать воспаление слизистых тканей желудочной полости. Чаще всего его симптомы относят к острому течению. Если говорить о хроническом характере заболевания, то происходит нарушение регенерационного процесса клеток, наблюдается отсутствие иммунного ответа организма на происходящее.
Причиной развития недуга чаще всего становится неправильно подобранный рацион. Злоупотребление фаст-фудами, алкоголем и полуфабрикатами плохо сказывается на работе пищеварительного тракта. Сопутствующим фактором является употребление пищи на бегу, отсутствие полноценного завтрака.
Острый гастрит часто проявляется на фоне заражения желудочной полости бактерией Хеликобактер пилори. Хроническая форма заболевания возникает при проведении неправильного лечения и несоблюдении диеты.
Весь этот процесс ведет к усилению желудочно-пищеводного рефлюкса. Он сопровождается отрыжкой, срыгиваниями, тошнотой, тяжестью в животе, изжогой. Хроническая форма патологического процесса характеризуется периодическим болевым синдромом в левом боку, расстройством стула, урчанием в животе и вздутием.
Основные симптомы хронического гастрита с повышенной кислотностью проявляются в изжоге, отрыжке кислым содержимым, регулярных запорах, болях после употребления жирной пищи или спиртного
Так как причиной хронического гастрита с повышенной кислотностью зачастую является употребление пищи, которая раздражает слизистую оболочку, то в лечении большое внимание уделяется рациону
Особенно важно придерживаться диеты при гастрите с повышенной кислотностью на этапе обострения
Основная цель лечебной диеты при гастрите с повышенной кислотностью основывается на создании условий, которые направлены на устранение неприятной симптоматики. Лечебная диета позволяет снизить выделение желудочного сока. Щадящий режим способствует улучшению переваривания и усвоения пищи.
Приготовленные блюда запрещено есть в горячем или холодном виде. Если не придерживаться такой рекомендации, то слизистая оболочка желудка не сможет восстанавливаться и будет повреждаться повторно. Из-за этого симптоматика только усилится.
Питаться нужно ежедневно в одно и то же время. Обязательно должен быть завтрак, обед и ужин. Промежутки между приемами пищи не должны превышать 2-3 часов.
Диета при остром гастрите с повышенной кислотностью
Симптомы гастрита с повышенной кислотностью необходимо убирать с помощью медикаментозного лечения и диеты. При остром течении в первые сутки рекомендовано полностью отказаться от приема пищи. Допускается употребление жидкости — минеральной или кипяченой воды без газов. Эти мероприятия позволяет избавиться от тошноты, болей и рвоты.
На вторые сутки в меню постепенно включают слизистые супы, кисель, отвар шиповника и мясное суфле. На 3-4 день разрешено есть белые сухарики или вчерашний хлеб, овощное пюре, фрикадельки, котлеты на пару, бульон.
Как только симптомы исчезнут, пациента переводят на стол №1.
Диета при хроническом гастрите с повышенной кислотностью
Питание при хроническом гастрите желудка с повышенной кислотностью зависит от стадии. В период обострения необходимо полностью отказаться от приема пищи. Пациента садят на диету при гастрите с повышенной кислотностью №1А. Она подразумевает полное ограничение продуктов, которые могут вызвать даже малейшее раздражение. Лечение длится от 6 до 10 дней.
Важно! После того как состояние немного улучшится, а симптомы пойдут на спад, больному назначают диету при гастрите с повышенной кислотностью №1Б. В среднем длительность диеты при гастрите составляет 2-3 недели.
Употребление жареных блюд, жирных сортов мяса, соленых и маринованных продуктов приведет к повторному обострению гастрита. Стол №1 рекомендован в восстановительный период
Таких правил можно придерживаться и при невыраженном обострении. Питание отличается умеренным щажением желудочных стенок
Стол №1 рекомендован в восстановительный период. Таких правил можно придерживаться и при невыраженном обострении. Питание отличается умеренным щажением желудочных стенок.
Основные принципы того, как питаться при гастрите и язве желудка
- При остром гастрите или во время обострения хронического гастрита с повышенной кислотностью, а также язвенной болезни рекомендована строгая диета, которая постепенно расширяется до столов номер 1 и 1а по Певзнеру.
- В случае хронического гастрита с пониженной кислотностью показан стол 2.
- Стол 5 рекомендован, если воспаление желудка сопровождается заболеваниями печени, поджелудочной железы или желчного пузыря.
Общие характеристики рациона питания при гастрите:
Разнообразие. Ежедневный рацион должен обязательно включать все группы продуктов и покрывать суточные потребности организма в белках, жирах, углеводах, витаминах и минералах, а также соответствовать энергетическим растратам конкретного пациента.
Предпочтительно запекание или приготовление продуктов на пару. В этом случае еда сохраняет больше питательных веществ и минимизирует раздражение воспаленной слизистой желудка, что существенно облегчает переваривание.
Любые продукты должны приниматься теплыми. В этой ситуации организму не нужно тратить дополнительную энергию, нагревая или охлаждая их до оптимальной температуры.
Запрещенные продукты не должны входить в рацион питания. Это всевозможные соленья, маринады, жгучие и острые специи, копчености, жирные и острые блюда, алкоголь. При повышенной кислотности также запрещаются слишком кислые продукты, газированные напитки, грубая клетчатка и горечи.
Дробный режим питания без перекусов. Это значит, что пищу необходимо принимать 5 – 6 раз в день, приблизительно в одно и то же время. Между этими приемами пищи желательно вообще ничего не кушать, а также ничего не пить, кроме несладкого чая или обыкновенной воды. Дело в том, что пищеварительная система человека приспосабливается к конкретному режиму питания, а перекусы могут внести сбой в ее работу и существенно ухудшить пищеварение.
При повышенной кислотности включаются блюда, уменьшающие выработку соляной кислоты, а при пониженной или нулевой кислотности — продукты, стимулирующие ее образование.
Тщательно пережевывайте пищу. Помните: чем лучше она измельчена в ротовой полости, тем проще организму ее переваривать в дальнейшем.
Всегда принимайтесь за трапезу в хорошем настроении, не ешьте впопыхах. Негативные эмоции и спешка при приеме пищи существенно ухудшают пищеварение и требуют от организма растраты дополнительных ресурсов, что замедляет выздоровление.
У детей рацион должен подбираться с особой тщательностью
Помимо прочего, необходимо уделять внимание таким факторам как красочное оформление блюда и приятный вкус. Детям обязательно должно нравиться по внешнему виду и вкусу то, что они едят.
Питание в период обострения и при хроническом течении гастрита
В период обострения заболевания больному, как правило, рекомендуется немного поголодать, пить только несладкие чаи или отвары из шиповника. Через несколько дней назначается питание стола номер 1 по Певзнеру:
- слизистые супы из риса, овсянки, приготовленные на молоке, овощные супы-пюре;
- молоко, некислый кефир, ацидофилин;
- паровые котлеты;
- пудинги, суфле;
- фруктовое желе, кисели.
https://youtube.com/watch?v=X2D02B-mPcY
Если заболевание переходит в хроническую стадию, то такую диету следует соблюдать всю жизнь. Однако при хроническом гастрите, в отличие от острого, ограничения не такие строгие. Поэтому иногда допускается нарушения правил, но не увлекаться этим.
Соблюдая диету, полезно пить зеленый некрепкий чай. Он выводит из организма токсические вещества и шлаки. Однако во время употребления пищи не следует нагружать желудок жидкостью, она разбавляет желудочный сок и тормозит процесс пищеварения.