Боль в спине в области поясницы
Содержание:
- Причины, почему болит спина в области поясницы
- Первая помощь при острой боли в пояснице
- Лечение медикаментами
- Медикаментозное лечение
- Боли в пояснице при поясничном остеохондрозе
- Методы лечения боли в пояснице
- Симптоматика
- Вероятные причины
- Виды болей в пояснице
- Разогревание больного места
- Заболевания, связанные с болями в крестце
- Способы профилактики болей в пояснице
- Причины появления острой боли
- Внематочная беременность
Причины, почему болит спина в области поясницы
Существуют разные причины того, почему болит спина в области поясницы, это могут быть как физиологические факторы, так и патологические изменения в тканях. В первую очередь всегда стоит исключать вероятность травматического воздействия:
- ушибы мягких тканей спины после ударов или падений;
- растяжения связочного и сухожильного аппарата позвоночго столба (может возникать при неловком движении, падении, подъеме непривычных тяжестей и т.д.);
- трещины остистых отростков и переломы тел позвонков (в группе риска находятся молодые люди, ведущие активный образ жизни и пожилые лица, страдающие от остеопороза);
- ушиб спинного мозга и развитие гематомы в твердых оболочках (это может провоцировать компрессию и вызывать ряд сопутствующих неврологических проявлений).
Также в результате травмы может наблюдаться смещение тела позвонка, разрыв межпозвоночного диска, вывих или подвывих сустава между отдельными позвонками. Чтобы исключить вероятность развития таких негативных последствий после травмы необходимо как можно быстрее обратиться на прием к врачу травматологу. Он проведет рентгенографическое обследование и поставит точный диагноз.
Вторая распространенная группа причин боли в спине в области поясницы – это дегенеративные дистрофические изменения в хрящевых тканях опорно-двигательного аппарата:
- остеохондроз – нарушение диффузного питания хрящевой ткани межпозвоночных дисков приводит к тому, что фиброзное кольцо обезвоживается, пульпозное ядро начинает утрачивать свои амортизационные способности;
- протрузия межпозвоночного диска – снижение его высоты и увеличение занимаемой площади, оказывается компрессионное давление на окружающие позвоночный столб мягкие ткани и ответвления нервов;
- межпозвоночная грыжа – разрыв фиброзного кольца межпозвоночного диска и выход части пульпозного ядра наружу;
- разрушение хрящевого синовиального слоя внутри межпозвоночных суставов – деформирующий спондилоартроз;
- деформация подвздошно-крестцовых суставов;
- коксартроз – деформирующий остеоартроз тазобедренных суставов.
Иногда причины того, что болит спина в области поясницы, кроются в поражении тканей спинного мозга, корешковых нервов, сплетений и крупных нервов (седалищного, бедренного, пахового и т.д.). Не стоит исключать вероятность развития туннельных синдромов, плекситов, радикулитов и т.д. Люмбаго (боль в области поясницы) может быть диагностирована в большинстве случаев только в ходе специального обследования.
Оно в обязательном порядке включает в себя рентгенографический снимок позвоночго столба, подвздошно-крестцовых суставов. Для выявления дегенеративных дистрофических заболеваний позвоночника и суставов требуется проведение МРТ обследования.
Первая помощь при острой боли в пояснице
Что делать при внезапном возникновении люмбаго? Как уменьшить болевой синдром и быстро облегчить самочувствие? Как и чем лучше всего снимать острую боль в пояснице в домашних условиях?
В первую очередь, следует отказаться от тяжелых физических нагрузок и длительного сидения в одной и той же позе. В первые дни заболевания лучше всего придерживаться постельного режима. Кровать должна быть умеренно жесткой. После улучшения самочувствия очень полезно поддерживать умеренную двигательную активность. Это помогает улучшить трофику в тканях и ускорить выздоровление.
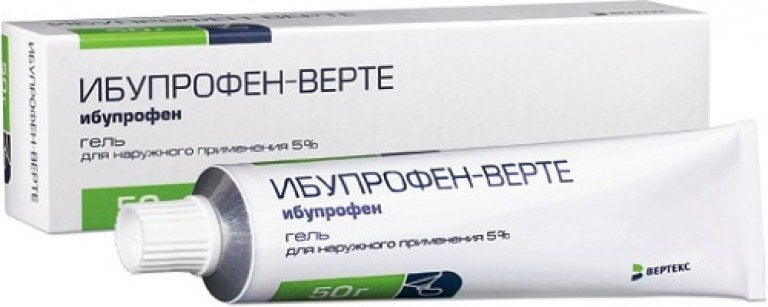
Снять острую боль в пояснице помогают препараты из группы НПВС. Они оказывают выраженное противовоспалительное действие. Лекарства используют в виде мазей или таблеток.
Препараты для купирования болевого синдрома:
- Диклофенак;
- Ибупрофен;
- Кетопрофен;
- Ацеклофенак;
- Лорноксикам;
- Целекоксиб;
- Мелоксикам.
Для снятия мышечного напряжения и улучшения подвижности позвоночника используют миорелаксанты центрального действия. Многочисленные исследования подтвердили их эффективность в борьбе с острой болью в спине. Наиболее популярными средствами данной группы являются Толперизон, Баклофен и Тизанидин.
Одновременное применение НПВС и центральных миорелаксантов намного эффективней, чем использование лишь одного из этих препаратов.
Лечение медикаментами
Препаратами первого выбора всегда становятся нестероидные противовоспалительные средства (НПВС) в таблетках, капсулах — Кеторол, Найз, Ибупрофен, Целекоксиб, Кетопрофен.
В онкологии используются наркотические анальгетики, например, Трамадол. Если боль вызвана спазмами скелетной мускулатуры, то пациентам назначаются миорелаксанты. Это Мидокалм, Сирдалуд, Баклосан. Снять повышенный тонус гладкой мускулатуры позволяет прием Но-шпы, Дротаверина. В терапии патологий внутренних органов также используются анальгетики Спазмалгон, Баралгин, Максиган.
Мази и гели
Средства для наружного применения используются для устранения дискомфортных ощущений в пояснице слабой и средней выраженности. Мази также включают в терапевтические схемы для снижения доз системных препаратов (инъекций, таблеток), уменьшения фармакологической нагрузки на организм.
| Наружные препараты для устранения болей в пояснице | Наименования лекарственных средств | Терапевтическое действие |
| НПВС | Фастум, Вольтарен, Артрозилен, Найз, Кеторол | Противовоспалительное, анальгетическое, противоотечное |
| Согревающие мази, гели | Капсикам, Финалгон, Випросал, Наятокс, Эфкамон | Обезболивающее, местнораздражающее, отвлекающее |
| Хондропротекторы при остеохондрозе | Терафлекс, Хондроксид, Хондроитин-Акос | Стимулирующее регенерацию дисков, анальгетическое, противовоспалительное |
Инъекции
При выборе обезболивающих средств врач учитывает вид патологии, стадию ее течения, интенсивность дискомфортных ощущений. Для устранения острых болей нередко используются медикаментозные блокады с глюкокортикостероидами (Триамцинолон, Дипроспан, Метилпреднизолон) и анестетиками (Лидокаин, Тримекаин). Гормональные препараты довольно токсичны для внутренних органов, поэтому используются не чаще раза в 1-3 месяца.
Купировать сильные боли помогает внутримышечное введение инъекционных растворов НПВС (Ортофен, Мовалис, Ксефокам, Мелоксикам, Диклофенак). Если течение патологии осложнено мышечными спазмами, то применяется Мидокалм, в состав которого входит анестетик Лидокаин.
Физические упражнения и зарядка
При диагностировании уже возникших патологий или с целью их профилактики врачи рекомендуют пациентам ежедневные занятия лечебной физкультурой.
Регулярные тренировки способствуют:
- улучшению кровообращения в пояснице;
- укреплению мышечного каркаса спины;
- снижению выраженности болезненных ощущений.
Комплекс упражнений составляет лечащий врач с учетом вида патологии, количества развившихся осложнений, физической подготовки пациента.
Массаж
Для улучшения кровоснабжения тканей питательными веществами, нормализации тонуса скелетной и гладкой мускулатуры, укрепления мышц пациентам рекомендован массаж:
- классический;
- точечный;
- сегментарный;
- баночный.
Оздоравливающие процедуры проводятся не только с лечебными целями, но и для профилактики обострений хронических заболеваний.
Прогревание и криотерапия
Тепловое воздействие на поясницу помогает избавиться от болезненности, но только после купирования острого воспалительного процесса. Используются грелки, мази с местнораздражающим действием, ванны.
Криотерапия — лечение холодом, активирующее адаптационные системы. Это физиотерапевтическая процедура, действие которой основано на ответных реакциях организма на переохлаждении наружного слоя кожи.
Медикаментозное лечение
Тактика лечения зависит от патологии, спровоцировавшей прострел. Наиболее часто боль в пояснице вызвана мышечным спазмом, поэтому необходим прием препаратов, расслабляющих скелетную мускулатуру. А иногда происходит воспаление спинномозговых корешков, что требует уже других методов лечения. Особенно тяжелая ситуация возникает при простреле, причиной которого стало выпадение межпозвоночного диска.
НПВС
Препаратами первого выбора в терапии люмбаго всегда становятся нестероидные противовоспалительные средства (НПВС). Сначала используются препараты для внутримышечного введения — Мелоксикам, Ортофен, Диклофенак, Кеторолак.
Затем терапевтический результат закрепляется приемом таблеток. Пациентам назначаются НПВС с активными ингредиентами кетопрофеном, ибупрофеном, диклофенаком, лорноксикамом. Из-за возможного поражения слизистой желудка они комбинируются с ингибиторами протонной помпы — Омепразолом, Эзомепразолом, Пантопразолом.
Транквилизаторы
Частые прострелы доставляют не только физический, но и психологический дискомфорт. Клиническая картина пополняется депрессиями, неврозами, повышенной нервной возбудимостью, психоэмоциональной нестабильностью. В лечебные схемы таких пациентов включаются седативные средства — Ново-Пассит, Тенотен, настойки валерианы, пустырника, зверобоя. При их неэффективности назначается курсовой прием антидепрессантов, нейролептиков, транквилизаторов: Адепресса, Феназепама, Фенибута, Грандаксина, Адаптола.
Снотворные препараты
Расстройство сна обычно имеет психологическую подоплеку из-за неприятия человеком возникших проблем со здоровьем, постоянного ожидания нового приступа боли. Бессонница часто развивается на фоне неврозов и депрессивных состояний. Чтобы больной мог полноценно отдохнуть ночью, не чувствовать себя утром вялым и разбитым, ему рекомендован курсовой прием Персена, Глицина, Мелаксена, Золпидема, Донормила. Если пациенту уже назначены транквилизаторы или седативные препараты, то приема дополнительных средств не требуется.
Миорелаксанты
Помимо обезболивающих средств, пациентам с первых дней лечения назначаются миорелаксанты. На начальном этапе практикуется парентеральное введение Мидокалма. Он содержит не только толперизон, устраняющий мышечные спазмы, но и анестетик лидокаин, быстро справляющийся с болевым синдромом. В последующем в лечебные схемы включаются таблетки Сирдалуд, Баклосан, Баклофен. Они не предназначены для длительного применения из-за выраженных побочных проявлений.
Хондропротекторы
Самая частая причина люмбаго — дегенеративно-дистрофические патологии поясничного отдела позвоночника, обычно остеохондроз. Он сопровождается постепенным истончением и уплотнением хрящевых межпозвоночных дисков. Хондропротекторы являются единственной группой препаратов, способных частично восстанавливать хрящевые ткани. Поэтому они обязательно используются для предупреждения прострелов. На протяжении 1-2 недель применяются инъекционные растворы хондропротекторов — Дона, Хондрогард, Алфлутоп, Румалон, Хондроитин-Акос. Затем пациенту назначается длительный (от 3 месяцев до 2 лет) прием таблеток Структум, Терафлекс, Хондроксид, Артра.
Применение мазей
Обычно в терапии люмбаго используются наружные средства из двух клинико-фармакологических групп. Первая — НПВС, обладающие противовоспалительным, анальгетическим, противоотечным действием. Это мази и гели Индометацин, Вольтарен, Фастум, Артрозилен, Финалгель.
Вторая — средства для локального нанесения на поясницу с согревающим, отвлекающим и местнораздражающим эффектом. К ним относятся Капсикам, Наятокс, Випросал, Финалгон, Апизартрон.
Боли в пояснице при поясничном остеохондрозе
Боли в пояснице при остеохондрозе могут усиливаться при кашле и чихании, при любых движениях, особенно при наклонах туловища вперед. Наряду с болью в пояснице, поясничный остеохондроз может проявляться нарушением чувствительности отдельных участков кожи или мышц нижней половины туловища и ног, ослаблением или исчезновением сухожильных рефлексов ног.
- Как правило, при остеохондрозе наблюдается искривление поясничного отдела позвоночника. В зависимости от плоскости, в которой происходит искривление, различают сколиозы (искривление вправо или влево), лордозы (выгнутость вперед) и кифозы (сглаживание поясничного отдела или даже выгнутость его назад). В том случае, если при остеохондрозе происходит защемление спинного мозга, наблюдается нарушение мочеиспускания или дефекации, а так же нарушение чувствительности мочевого пузыря или половых органов.
- Однако, наиболее часто поясничный остеохондроз проявляется радикулярными болями — т.е. развивающимися в результате защемления нервных корешков, отходящих от спинного мозга на том или ином уровне. Так, один из широко известных поясничных синдромов — люмбаго. Возникает он в момент физического напряжения или в неловком положении тела, а иногда и без видимой причины. Внезапно в течение нескольких минут или часов появляется резкая простреливающая боль («прострел»), часто она жгучая и распирающая («как будто кол воткнули в поясницу»).
Больной застывает в неудобном положении, не может разогнуться, если приступ возник в момент поднятия тяжести. Попытки спуститься с кровати, кашлянуть или согнуть ногу сопровождаются резким усилением боли в пояснице и крестце. Если больного попросить встать на ноги, то выявляется резкая обездвиженность всей поясничной области за счет напряжения мышц.
Методы лечения боли в пояснице
Избавиться от ноющих болей в поясничном отделе можно только проведением лечения спровоцировавшей их патологии. Они всегда устраняются в самом начале терапии. Но если пациент не соблюдает врачебные рекомендации, нарушает режим дозирования препаратов, не занимается лечебной физкультурой, то боли вскоре возникают вновь.
Медикаменты
Для устранения ноющих болей в пояснице используются препараты в форме таблеток, капсул, драже, мазей, гелей. Врачи всегда отдают предпочтение наружным средствам. Они не оказывают негативного влияния на почки, печень, желудок. При выборе препаратов обязательно учитывается причина болезненности поясницы:
- избавиться от мышечных спазмов позволяет применение миорелаксантов — Мидокалма, Сирдалуда, Баклосана, Толперизона;
- устранить воспалительный отек помогает использование нестероидных противовоспалительных средств — Кеторолака, Нимесулида, Ибупрофена.
Хирургическое лечение
При неэффективности консервативной терапии пациентам назначается хирургическое лечение. Показаниями к нему становятся развившиеся осложнения патологий, например, синдром позвоночной артерии. В последнее время все чаще проводятся эндоскопические операции с незначительными повреждениями мягких тканей. Пациент выписывается из больницы через несколько дней, значительно сокращается и период реабилитации.
ЛФК
Ежедневные занятия лечебной физкультурой позволяют не только избавиться от болей в пояснице, но и предупредить их появление. Врачом ЛФК составляется комплекс упражнений индивидуально для пациента с учетом вида патологии, общего состояния здоровья. Регулярные тренировки способствуют укреплению мышц спины, улучшению кровообращения в пояснице. Какие упражнения наиболее эффективны:
- лечь на бок, поочередно подтягивать согнутые в коленях ноги к животу;
- встать на четвереньки, прогибаться и проползать под воображаемой преградой;
- стоя на четвереньках, выгибать спину, одновременно опуская подбородок, а затем округлять ее, поднимая голову.
Массаж и самомассаж
В терапии патологий, проявляющихся ноющими болями в пояснице, используются различные массажные техники. Пациентам назначается до 30 сеансов в зависимости от степени повреждения позвоночных структур. Обычно используются такие виды массажа:
- классический — проработка спины четырьмя классическими приемами: поглаживанием, растиранием, разминанием, вибрацией;
- баночный, или вакуумный — воздействие вакуумом, создаваемым в стеклянных, пластиковых, бамбуковых банках;
- точечный, или акупунктурный — установка тонких стальных или серебряных игл в биологически активные точки.
Народные средства лечения
После проведения основной терапии для устранения ноющих болей в пояснице применяются народные средства. Они хорошо справляются со слабыми дискомфортными ощущениями, возникающими при резкой смене погодных условий, после поднятия тяжелых предметов. Какие народные средства быстро улучшают самочувствие:
- солевой компресс. В стакане горячей воды развести 1 столовую ложку крупнокристаллической морской соли без добавок. Смочить в растворе широкую стерильную салфетку, приложить к пояснице на час;
- в ступке растереть по столовой ложке живичного скипидара и густого меда, ввести небольшими порциями 100 г вазелина. Размешать, втереть в поясницу.
При часто возникающих болях можно приготовить настойку. Емкость из темного стекла наполнить на треть сухим или свежим растительным сырьем одуванчика, сабельника, календулы, хрена, подорожника, репейника. Влить по горлышко водку, настаивать при комнатной температуре 1-2 месяца.
Симптоматика

Боль в поясничной зоне бывает разной:
- тянущая;
- острая;
- резкая;
- ноющая;
- периодическая;
- постоянная;
- слабо выраженная;
- мучительная;
- приступообразная;
- пульсирующая.
Часто добавляются церебральные осложнения, неврологические нарушения при стенозе, защемлении нервов и сосудов:
- онемение, похолодание нижних конечностей и пальцев ног;
- «мурашки под кожей»;
- снижение чувствительности пораженного участка;
- болезненные прострелы, во время которых боль отдает в ноги, паховую зону, ягодицы по ходу седалищного нерва;
- бледность кожи на ногах;
- ограничение подвижности поясничной зоны;
- перемежающаяся хромота;
- судороги;
- парезы;
- паралич нижних конечностей.
Вероятные причины
Боль в нижней части спины, прострелы в пояснице, неврологические нарушения возникают под влиянием внешних и внутренних негативных факторов. Чем дольше пациент терпит мучительную симптоматику, тем активнее прогрессирует патология. Отказ от ежегодных профосмотров, особенно, после 40 лет, повышает риск развития запущенных стадий заболеваний костно-мышечной системы и других отделов организма.
Выделяют две группы причин болей в спине в области поясницы:
- вертеброгенные – дискомфорт в пояснице развивается на фоне патологий позвоночника;
- невертеброгенные – болезненность возникает как следствие поражения органов мочеполовой системы, кишечника, опухолевого процесса. Также дискомфорт нередко появляется у беременных при избыточной нагрузке на поясницу.
Боли вертеброгенного и неврологического характера связаны с различными заболеваниями позвоночника и мышц спины:
- остеопороз;
- поясничный остеохондроз;
- межпозвоночные грыжи;
- дегенеративный сакроилеит;
- протрузии межпозвоночных дисков;
- люмбоишиалгия;
- радикулопатия;
- сколиоз;
- рассеянный склероз;
- межреберная невралгия;
- защемление нервных корешков в позвоночнике;
- анкилозирующий спондилоартроз;
- остеоартроз;
- люмбаго;
- миозит;
- ишиас.
Также боль в спине и в пояснице возникает в следующих случаях:
- травмы;
- врожденные аномалии строения позвоночника;
- резкое увеличение веса;
- менструация, роды, беременность;
- проведение эпидуральной анестезии;
- подъем тяжестей.
Боли отраженного характера на фоне патологий других органов:
- геморрой;
- уреаплазмоз, хламидиоз;
- осложнения после гриппа, простуды, ангины;
- стойкие запоры, колиты;
- поражение желчного пузыря и печени;
- опухоли органов пищеварения;
- гинекологические заболевания;
- почечные патологии;
- полипы и опухолевый процесс в матке, яичниках.
Важно знать факторы, провоцирующие болевой синдром в пояснице:
- сидячая работа;
- переохлаждение;
- низкая двигательная активность;
- резкий переход к интенсивным нагрузкам;
- некоторые виды спорта: тяжелая атлетика, культуризм;
- ожирение;
- частые стрессы;
- переохлаждение;
- сколиоз 2–4 степени;
- неправильное питание;
- тяжелый физический труд.
Виды болей в пояснице
Понять характер боли очень важно, потому что это поможет врачу сразу сделать предположение о диагнозе и назначить более точную диагностику. Боль бывает:
Боль бывает:
- острой (возникает из-за недавнего повреждения, длится до 1,5 месяцев);
- ноющей;
- тупой;
- сильной и продолжительной;
- подострой (продолжается 6-12 недель);
- переменной (преходящей);
- хронической (длится больше 12 недель).
Также боль в пояснице разделяют на первичную и вторичную.
Первичная связана с хроническими изменениями в тканях позвоночника, мышц. Иногда в процесс вовлекаются спинномозговые корешки.
Вторичная боль свидетельствует о другом заболевании. Это может быть артроз, артрит, какие-то патологии внутренних органов.
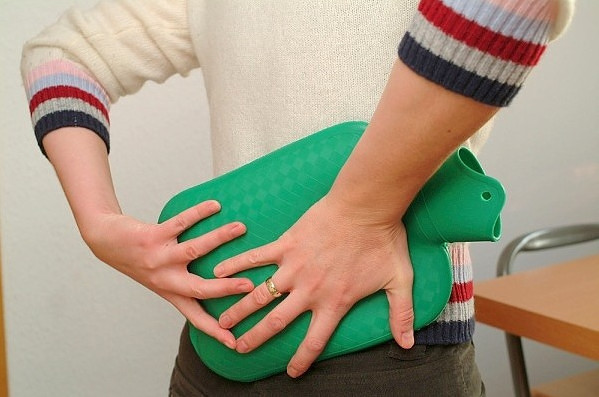
Разогревание больного места
Если люмбаго не сопровождается воспалением, то самочувствие пациента улучшают прогреванием. Под действием тепла в поврежденных тканях ускоряется кровообращение. В клетки начинают поступать необходимые питательные вещества и кислород. А в результате нормализации микроциркуляции эвакуируются шлаки, токсины, продукты распада тканей. Что используется для проведения согревающих процедур:
- грелка;
- толстый шарф;
- полотняный мешочек с горячими льняными семенами или морской солью;
- средства для локального нанесения с экстрактом красного стручкового перца, пчелиным или змеиным ядом, живичным скипидаром;
- ванна с теплой водой.
Заболевания, связанные с болями в крестце
Как у женщин, так и у мужчин боли в правом боку и одновременно сзади могут свидетельствовать о серьезных заболеваниях, лечение которых требует хирургического вмешательства (гепатит, пиелонефрит, пневмония и другие). Выделяют различные причины, которые не имеют прямой связи с крестцом, но могут проявлять себя болью в этой области. Среди них следующие:
- остеохондроз, вызванный смещением позвоночных пластин, провоцирует осложнения в виде защемления нервных окончаний и значительное сужение каналов позвонка — стеноз. Боль возникает после физических нагрузок, переутомления и отступает после отдыха. Недомогания обычно наблюдают в зоне крестца и копчика, поскольку они имеют непосредственную связь с позвонком;
- спондилолистез и грыжи нижних позвонков поясницы. Если боль имеет тянущий или ноющий характер, это — первый тревожный сигнал к возможному смещению межпозвоночных дисков. Периодические тупые ноющие боли в области поясницы могут указывать на грыжу между позвонками. В таких случаях боль локализуется в области крестца и отдает в пах или ногу. Ее характер непостоянный – приступы начинаются внезапно в результате резкого движения, при продолжительных физических нагрузках;
- аномалии развития позвоночника. Деструктивные процессы в области позвоночного столба могут быть врожденного или приобретенного характера. Аномалия — неправильно сформированные пояснично-крестцовый и переходной позвонки. Это может быть образование нового позвонка (люмбализация), незаращение позвоночной дуги, сращение позвонков с уменьшением их количества (сакрализация). Факторы, которые влияют на нарушение в структуре позвоночника – продолжительное нахождение в неправильном положении тела, сидячая работа. Боль при таких нарушениях периодическая;
- закупоривание вен в области малого таза и подвздошных сосудов. Запущенные стадии сосудистых патологий, тромбофлебит, внутренний варикоз – при этих состояниях возможно появление болевых ощущений в крестцовом отделе. Симптомы могут включать высокую температуру тела, посинение кожи и появление сильных отеков в местах, где образовался тромб;
- воспалительные заболевания органов брюшной полости и забрюшинного пространства сопровождаются болями в крестце. Тягостные ощущения также распространяются на область живота, отдают в нижнюю половину спины. Воспалительный процесс может повлиять на менструальный цикл, работу нервной системы, сердца и сосудов. Кроме болевого синдрома, возможны и другие симптомы: повышение температуры тела, озноб, головная боль;
- заболевания инфекционного характера, например, туберкулез, стафилококк. Спровоцированы бактериями и сопровождаются болями, которые не утихают даже после отдыха и приема обезболивающих. Приступы сакродинии усиливаются при малейших движениях и нагрузках;
- метаболические болезни костей. К ним относятся остеопороз, рахит, остеомаляция. Первый симптом таких патологий — острая боль, возникающая в районах малого таза, поясницы и крестца. Возможно также появление неприятных ощущений в нижних конечностях;
- опухолевидные образования. При любых видах опухолей (как доброкачественных, так и злокачественных) боль ниже поясницы у женщин возникает всегда. Она имеет постоянный непроходящий характер. У мужчин подобные приступы могут вызываться хроническим простатитом;
- эндометриоз. Боли в нижней части поясницы у женщин могут вызывать гинекологические проблемы, одна из которых – эндометриоз. Патология возникает из-за разрастания эндометрия – внутреннего слизистого эпителия тела матки – за ее пределы. В таком состоянии у женщины проявляются ноющие боли внизу живота и в крестце, которые усиливаются во время менструаций, нарушается менструальный цикл;
- параметрит является еще одной распространенной «женской болезнью». Эта патология характеризуется инфекционно-воспалительным процессом параметрия – соединительной клетчатки, окружающей матку. Его развитие провоцируют перенесенные в прошлом операции, неудачные аборты и послеродовые осложнения. Болезнь сопровождается острыми резями, колющими болями внизу живота, отдающими в крестец и поясницу. Приводит к нарушению менструального цикла, сопровождается повышением температуры, дрожью в теле и мигренями;
- менструации. Болевые ощущения в критические дни носят приступообразный характер, могут отдавать в нижние конечности;
- заболевания ЖКТ. Нарушение пищеварения, заболевания тонкого кишечника, появление тяжести в желудке – все это может сказаться на появлении сакродинии. Другие побочные симптомы таких патологий — нарушения стула (запор или диарея), повышенное газообразование, кишечные колики.
Способы профилактики болей в пояснице
Чтобы не болела поясница, необходимо:
- Обеспечить себе адекватную нагрузку – делать зарядку по утрам, простые упражнения на растяжку мышц и позвоночника.
- Периодически проходить курсы массажа – классического, баночного на триггерные точки.
- Делать прогревания или проходить курсы криотерапии по назначению врача.
- Правильно питаться, чтобы исключить патологии ЖКТ. Необходимо соблюдать баланс белков, жиров, углеводов, употреблять достаточно растительной клетчатки. Из рациона следует исключить алкоголь, жирное, жареное, соленое и острое. Не злоупотреблять копченостями и консервами, фастфудом. Еще один важный момент – питьевой режим: в день нужно выпивать 1,5-2 литра жидкости (вместе с супами, чаем и т. д.).
- При первых же признаках заболевания надо обращаться к врачу. На ранних стадиях практически любую болезнь можно вылечить быстро и легко, без каких-либо последствий. При предрасположенности к проблемам с поясницей врача-невролога нужно посещать для профилактики хотя бы раз в год.
Адрес нашей клиники: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская
Причины появления острой боли
Прежде, чем определяться, что делать, когда сильно болит поясница, любой серьезный врач сперва установит причину появившейся боли. Причины могут быть разные, но большинство из них так или иначе связаны с позвоночником.
Одна из самых простых и безобидных причин боли – остро протекающее растяжение мышц. В этом случае источником боли являются спазмированные длинные мышцы. При этой проблеме боль редко «отдает» в другие части тела, но достаточно сильно ограничивает подвижность человека. Эта причина является очень распространенной, часто с ней сталкиваются спортсмены и люди, работа которых связана с различными физическими нагрузками.
Травмы позвоночника могут быть причиной болей в пояснице
Другим часто встречающимся, но гораздо более серьезным по последствиям источником боли является перелом позвоночника, особенно если речь идет о компрессионных переломах позвонков. Чаще всего такое случается при неудачных падениях и прочих травмах спины. Но если человек болен гиперпаратиреозом, остеопорозом, болезнью Педжета или есть опухоли в позвоночной области, то перелом может произойти и незаметно для больного, как говорится «на ровном месте». Причем человек даже не поймет, когда этот перелом произошел.
Не менее неприятная ситуация, при возникновении которой появляется острая боль в пояснице – это смещение межпозвоночных дисков в поясничном отделе позвоночника. Симптомами такой проблемы являются сильные острые боли в пояснице, которые сильно ограничивают подвижность. Чаще всего боль возникает из-за компрессии нервных корешков. Признаками такой компрессии являются:
- расстройства чувствительности;
- исчезновение или значительное снижение ахиллова рефлекса;
- отсутствие или снижение интенсивности коленного рефлекса;
- односторонние корешковые боли.
Одной из неприятных тенденций это проблемы является то, что такое смещение может вызывать патологию находящихся ниже позвонков. В результате появляются боли ниже поясницы, могут нарушиться функции прямой кишки и мочевого пузыря. Локализация боли выше поясницы тоже возможна в некоторых случаях.
Острая боль в спине может появиться и в результате фасеточного синдрома. В этом случае причиной боли служит компрессия корешка на выходе из позвоночного канала, сам же межпозвоночный диск остается неповрежденным. Этот синдром обычно возникает в результате увеличения верхней и нижней фасеток межпозвоночного сустава, в результате чего сужается межпозвоночное отверстие.
Эпидуральный абсцесс является одним из тяжелых заболеваний, провоцирующих сильные боли в пояснице. Эта болезнь требует срочной диагностики и немедленного лечения, причем рекомендуются любые высокоэффективные меры, вплоть до хирургического вмешательства, главное – быстро устранить сдавливание спинного мозга.
Заболевания тазобедренного сустава также нередко становятся причиной острых болей в пояснице. Для них характерны боли, отдающие в нижнюю часть поясницы, в ноги до уровня колен.
Внематочная беременность
Это опасное состояние, при котором эмбрион не может спуститься в матку и застревает в яйцеводе. Такая беременность называется трубной. Иногда оплодотворенная половая клетка не может выйти из яичника. В этом случае развивается яичниковая беременность.
Оба варианта очень опасны, поскольку грозят разрывами органов, не предназначенных для вынашивания ребенка. При внематочной беременности боль в пояснице наблюдается на фоне задержки менструаций. Это сочетание должно послужить поводом для обращения к врачу и проведения УЗИ.
Внематочная беременность, сопровождающаяся разрывом трубы, вызывает обильное внутреннее кровотечение. Поэтому, вовремя не обратившись к врачу, можно погибнуть из-за потери крови.