Рак мочевого пузыря у мужчин
Содержание:
Симптомы и течение
Начальные проявления рака данной локализации в одних случаях могут быть слабы и выражаться незначительными учащениями мочеиспускания, небольшой болезненности и иногда незначительной гематурией в конце акта мочеиспускания. В других случаях злокачественные новообразования в течение некоторого времени могут совсем не проявляться субъективными и объективными явлениями, пока, по большей части без всякой видимой причины, не появится кровотечение, которое, продержавшись некоторое время, также внезапно и беспричинно не прекратится. В дальнейшем течении развиваются общие и местные расстройства.
Гематурия является также одним из главных клинических проявлений рака мочевого пузыря, как и папиллом, но при карциномах она редко бывает очень обильной. Напротив, при злокачественных опухолях, особенно при инфильтрирующих раках, гематурия зачастую невелика, иногда даже незначительна и в начале болезни имеет терминальный характер. Кровотечение, при злокачественных новообразованиях всегда упорное, держится дольше, возвращается чаще и в дальнейшем течении болезни принимает постоянный характер, иногда бывают свободные от крови промежутки, но и в эти промежутки микроскоп указывает присутствие крови.
Кровь при карциноме мочевого пузыря редко бывает ярко-красного цвета, последнее наблюдается чаще при папиллярной форме рака, при других формах рака кровь томно-коричневая вследствие растворения красящих веществ крови.
Расстройства мочеиспускания и боли в зависимости от формы рака мочевого пузыря могут отсутствовать или, напротив, быть резко выраженными. Первое наблюдается при папиллярной форме рака, второе – при узловатой и инфильтрирующей форме. Эта разница зависит от большей распространенности раковой инфильтрации при второй и третьей формах сравнительно с первой. Особенно резко выражены расстройства мочеиспускания и боли при раковой инфильтрации в области шейки. Вначале боль сопровождают только акт мочеиспускания, в дальнейшем течении, но мере распространения новообразования, боли становятся постоянными, не ограничивающимися областью пузыря, но иррадиируют в головку полового члена, в промежность, в мошонку или в нижние конечности. Расстройства мочеиспускания могут выражаться не только в учащении позывов, но и в задержке мочи. Последнее наблюдается при распространении раковой инфильтрации на значительную часть стенки пузыря, которая вследствие этого неспособна нормально сокращаться и изгонять содержимое пузыря.
Расстройства мочеиспускания и боли могут существовать и при асептическом состоянии пузыря, но они становятся особенно упорными и мучительными при присоединении инфекции, которая в позднейших стадиях болезни, когда раковое новообразование изъязвляется, почти никогда не отсутствует. Воспаление пузыря при карциноме его, помимо интенсивности субъективных явлений, характеризуется кровянисто-гнойной, часто гнилостной мочой и чрезвычайным упорством, не уступающим никакому местному лечению.
Если новообразование захватывает область одного или обоих устий мочеточников, закладывая устья или сдавливая мочеточники, то к описанным пузырным припадкам присоединяются еще соответствующие осложнения со стороны почек – гидро- или пионефроз.
В случаях неосложненных инфекцией, общее состояние может долго оставаться удовлетворительным и раковая кахексия развивается поздно. Длительность удовлетворительного общего состояния при карциноме заставляет думать, что в подобных случаях опухоль была доброкачественная, принявшая только впоследствии злокачественный характер. Осложнение инфекцией значительно ускоряет течение болезни, и больные часто погибают от осложнений со стороны почек или общей инфекции.
Рак мочевого пузыря долгое время ограничивается областью пузыря и не обнаруживает большой склонности переходить на соседние органы. В итоге развиваются метастазы в паховых и тазовых железах и в отдаленных органах и непосредственный переход новообразования на предстательную железу, на околопузырную клетчатку или на мочеточники.
Частые кровопотери, вызывающие нередко анемию, расстройства мочеиспускания, лишающие больного покоя днем и ночью, часто присоединяющаяся инфекция, ухудшающая и без того тяжелое состояние больного, кахексия в зависимости от новообразования, появление метастазов и трудность оперативного пособия – делают рак мочевого пузыря одной из наиболее тяжелых болезней.
Причины рака мочевого пузыря, факторы риска
Известно, что существуют факторы, которые повышают риск онкологии мочевого пузыря. На некоторые из них можно повлиять, на другие (такие как наследственность и возраст) нельзя:
- Самый значимый фактор риска — курение. У курильщиков заболевание возникает в три раза чаще, чем у некурящих людей. Считается, что примерно половина случаев рака мочевого пузыря у мужчин и женщин связана с курением. Табачный дым содержит токсичные вещества, которые попадают в кровь и выделяются вместе с мочой. Они задерживаются в мочевом пузыре и вызывают злокачественное перерождение клеток слизистой оболочки.
- Некоторые профессии предполагают контакт с вредными веществами, которые повышают вероятность возникновения злокачественных опухолей мочевого пузыря. В группе повышенного риска работники предприятий, которые занимаются производством красителей (воздействие бензидина и бета-нафтиламина), резиновой, кожевенной, текстильной, лакокрасочной продукции, художники, машинисты, парикмахеры (воздействие веществ, которые входят в состав красок для волос), водители грузовиков (воздействие продуктов сгорания дизельного топлива).
- Было замечено, что раком мочевого пузыря реже страдают люди, которые пьют много жидкости. Вероятно, причина в том, что мочевой пузырь у них регулярно очищается.
- Чаще всего заболевание диагностируют в старшем возрасте. Более 90% пациентов с раком мочевого пузыря — люди старше 55 лет.
- У мужчин риски выше, чем у женщин.
Как избежать рака мочевого пузыря? На что обратить внимание?
- Извечный совет всех врачей — не курите. Не курите вообще.
- Частный совет онкоуролога: убедитесь, что вы не используете бензидиновых красителей в творчестве.
- Не задерживайте мочу, лучше посетить туалет каждые 2-3 часа, чем мочиться раз в день.
- И если вдруг в моче показалась кровь, даже капелька, то срочно, в этот же день — к урологу.
Особенно опасно появление крови в моче без боли, жжения и учащения мочеиспускания. Чаще всего это означает, что кровотечение происходит из опухоли мочевого пузыря. Также важным является ежегодная диспансеризация у уролога: УЗИ почек и мочевого пузыря, особенно для тех, у кого родственники болели раком мочевого пузыря.
Что делать, если у близкого человека выявили опухоль мочевого пузыря?
На приём к онкоурологу. Максимально возможно – быстро. Онкоуролог выполнит ряд диагностических процедур и предложит тот или иной вариант лечения
Важно понимать, что способы лечения рака мочевого пузыря разных стадий имеют кардинальные отличия. И чем раньше опухоль выявлена, тем больше шансов, что лечение будет радикальным
Не относитесь равнодушно к появлению даже слабого красного окрашивания в моче, это может иметь самые печальные последствия.
Диагностика
Диагностированием отклонений в работе мочевого пузыря занимается специальный раздел медицины – онкоурология.
 Для прохождения полноценного обследования каждая женщина может обратиться к следующим специалистам:
Для прохождения полноценного обследования каждая женщина может обратиться к следующим специалистам:
- гинекологу;
- онкологу;
- урологу;
- онкоурологу.
Чтобы точно определить диагноз и назначить необходимое лечение или даже хирургическое вмешательство, пациентка должна пройти необходимое обследование и сдать анализы:
- анализ урины на микрофлору и чувствительностью организма к антибиотикам;
- биопсию и цистоскопию пораженных органов;
- общий анализ мочи, в том числе исследование по Нечипоренко;
- ультразвуковое исследование пузыря и почек с допплерографией, благодаря чему можно увидеть не только опухоль, но и ее размеры;
- анализ урины на онкологические маркеры (CYFRA 21.1, UBC);
- общий анализ крови;
- КТ или же МРТ мочевыводящих путей;
- биохимию крови для полноценной оценки работы почек.
В процессе диагностирования опухолевого образования чаще всего используется биопсия и цистоскопия, где специалист с помощью цистоскопа может визуально обследовать стенки мочевого пузыря. Аппарат постепенно вводится через уретру пациентки под местным наркозом.
Диагностика рака мочевого пузыря
Важным этапом при постановке диагноза является урологический осмотр, к которому нужно подготовиться:
- Поскольку на приеме врач будет проверять состояние предстательной железы через прямую кишку, перед посещением уролога нужно сделать очистительную клизму.
- Примерно за полтора-два часа до приема нужно выпить пол-литра чистой негазированной воды. Тогда мочевой пузырь наполнится, и его можно будет прощупать.
На приеме врач спрашивает больного о времени возникновения неприятных симптомов и особенностях их проявления. Обязательно уточняется наличие болей, примеси крови в моче, неприятных ощущений при мочеиспускании.
Поскольку заболевание часто возникает на фоне патологий мочевыделительной системы, врачу нужно рассказать об имеющихся и перенесенных болезнях. В клинику желательно взять медицинскую книжку, врачебные эпикризы и выписки, данные обследований и анализов. Это позволит быстрее поставить диагноз.
Во время приема врач пальпирует (прощупывает) область мочевыделительных органов. При затруднении мочеиспускания мочевой пузырь может значительно выступать над лобком. После первого осмотра уролог может попросить сходить в туалет. После этого пустой орган определяться не должен.
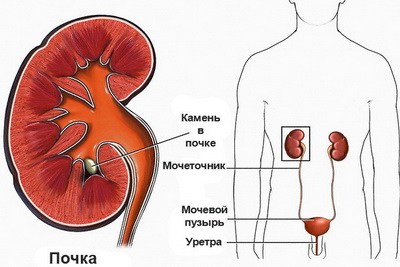
Оценивается состояние почек. При скоплении урины, вызванном пережатием опухолью мочеточника, развивается гидронефроз – задержка урины в чашечно-лоханочной системе. Почки увеличиваются, а постукивание по пояснице вызывает боль.
Проводится цистоскопия – осмотр слизистой, выстилающей мочевой пузырь, с помощью прибора – цистоскопа, вводимого через уретру. Устройство снабжено источником света и оптической системой, позволяющей врачу разглядеть внутреннюю поверхность органа. Злокачественное новообразование выглядит как нарост, полип или язва на слизистой.
Цистоскопия
Чтобы убедиться в злокачественности образования и выявить тип онкопатологии, с подозрительных очагов берут образцы ткани на гистологию – клеточный анализ. Чем больше опухолевые клетки похожи на здоровые, тем выше их дифференцированность и ниже агрессивность ракового процесса.
Клетки самых агрессивных и быстрорастущих новообразований настолько изменены, что определить их принадлежность к определённому виду тканей невозможно. Такие опухоли, называемые недифференцированными, наиболее опасны.
При подозрении на поражение кишечника больного направляют на консультацию к проктологу. В этих случаях проводится ректоскопия – осмотр прямой кишки с помощью ректоскопа.
Женщин направляют на гинекологический осмотр, чтобы исключить переход злокачественного процесса на влагалище и шейку матки.
Больным назначается УЗИ малого таза, которое может проводиться:
- Трансабдоминально – через кожу живота и переднюю брюшную стенку.
- Трансвагинально – через влагалище.
- Трансректально – через прямую кишку. Такой метод применяется у мужчин, девственниц и женщин, которым по каким-либо причинам нельзя ввести ультразвуковой датчик во влагалище.
В некоторых случаях трансабдоминальный метод сочетается с трансвагинальным или трансректальным УЗИ. Это позволяет рассмотреть тазовые органы со всех сторон.
При подозрении на наличие отдаленных метастаз больного дополнительно направляют на УЗИ брюшной полости и почек.
УЗИ почек
Назначаются лабораторные исследования:
- Общее исследование крови, при котором обнаруживаются увеличение СОЭ, повышение количества лейкоцитов и анемия – уменьшение концентрации красных кровяных телец и гемоглобина.
- Анализ мочи с микроскопией осадка – в урине выявляются примеси крови, клетки эпителия, покрывающего мочевыделительные пути, а при присоединении инфекции – болезнетворные микроорганизмы. В 40% случаев в моче определяются раковые клетки.
- При подозрении на поражение почек назначается биохимический анализ крови с определением уровня креатинина, мочевины, общего белка, калия, натрия, кальция, хлора.
- Проводится тест на онкомаркеры – вещества, концентрация которых в крови повышается при раке мочевого пузыря. Превышение предельных показателей указывает на возможное развитие онкологии, а у пролеченных больных – на рецидив опухоли.
К каким докторам обращаться, если у Вас рак мочевого пузыря
- Нефролог
- Онколог
- Онколог-хирург
- Уролог
Диагностика опухолей мочевого пузыря предполагает проведение комплексного обследования, начало которого состоит в ознакомлении врача с жалобами больного и сборе общего анамнеза патологии. В дальнейшем назначаются клинико-лабораторные обследования, рентгенологические и радионуклидные исследования, УЗИ, цистоскопия, биопсия стенки мочевого пузыря с новообразованием и морфологический анализ удаленной ткани.
Диагностика проводится не только с целью обнаружить опухоль, но и установить ее локализацию, степень поражения и дифференцировки, оценить состояние макроскопически неизмененных участков слизистой оболочки. Тогда же проводится оценка состояния регионарных лимфатических узлов и почек, уродинамики верхних и нижних мочевых путей, устанавливается вероятность метастазов.
Специфическим методом обследования при подозрениях на рак мочевого пузыря является бимануальная его пальпация. Производится она под наркозом при опорожненном мочевом пузыре. Одна рука диагнозиста в данном случае располагает на животе больного, а вторая пальпирует мочевик через прямую кишку у мужчин и через влагалище у женщин. Инвазивное новообразование при таком обследовании сообщит о себе наличием плотного инфильтрата в области мочевого пузыря, а местное распространения рака в паравезикальную клетчатку и органы малого таза — неподвижным инфильтратом.
Опухолевые клетки с высокой долей вероятности (до 80%) обнаруживаются посредством цитологического исследования осадка мочи при подозрениях на рак мочевого пузыря. Цитологическая интерпретация изменений клеток уротелия может быть затруднена при развитии воспалительного процесса и как следствие иммуно-, химио- или лучевой терапии. Наряду с тем развитие сегодня обретают специфичные и информативные диагностические методы: BTA-тест, NMP22-тест, проточная цитометрия, что позволяет обнаружить в моче характерные для новообразований клетки.
УЗИ мочевого пузыря — способ установить локализацию и размеры новообразований, определить расширение верхних мочевых путей, а при ректальном и внутрипузырном расположении датчика ультразвук позволяет визуализировать верхушку и шейку мочевого пузыря, оценить состояние соседних органов, а также ориентировочно судить о глубине инвазии рака.
Рентгенология позволяет определить функциональную способность почек и проходимость мочевых путей, динамику опорожнения лоханок и мочеточников, исключить распространение рака в мочевых путях. Заполнение рентгеноконтрастным веществом мочевого пузыряпозволяет иметь дело с четким изображением новообразования.
Компьютерная томография — подходящий метод визуализации регионарных лимфатических узлов и распространения рака вне мочевого пузыря, в том числе отдаленных метастазов. Информативность МРТ у больных раком мочевого пузыря примерно соответствует информативности КТ.
Заключительным этапом диагностики для больных с подозрение на онкологию мочевого пузыря оказывается цистоскопия с трансуретральной биопсией стенки мочевого пузыря вместе с опухолью новообразованием. Осмотр мочевого пузыря позволяет определить количество новообразований, их размер и локализацию, расположение по отношению к устьям мочеточников, вероятный характер роста, состояние уротелия вокруг опухоли.
Биопсия с гистологическим исследованием удаленной ткани позволяет уточнить диагноз и дифференцировать рак от схожих по симптоматике заболеваний — в мочевой пузырь могут прорастать опухоли соседних органов, а хронические воспаления геморрагический или гранулематозный цистит, эндометриоз мочевого пузыря, туберкулез должны быть поводом для дифференциальной диагностики.
Лечение
Врачи применяют два метода ликвидации патологии: лечение медикаментозными препаратами и удаление хирургическим путём. На данном этапе пациентом посещается специализированная клиника, в которой больной остаётся для прохождения терапевтического курса и подготовки к операции. При выборе терапии уролог или онколог учитывают стадию развития, размеры, число метастазов и разновидность образования.
Медикаментозная терапия
Указанный вид лечения предполагает прохождение химической, иммунной и лучевой терапии.
- Иммунная терапия нацелена на ликвидацию и блокирование размножения раковых клеток. Данная методика базируется на применении натуральных или химических веществ, которые пополняют армию здоровых клеточных структур и подавляют количество злокачественных придатков.
- Химическая терапия показана при распространении раковых структур на близлежащие внутренние органы или при метастатическом раке. Данный метод применяется при запущенных случаях, к примеру, при распространении образований на лимфу.
- Лучевая терапия осуществляется посредством воздействия радиационных лучей на внутренние органы малого таза. Выделяют поверхностное и внутреннее облучение. Поверхностное лучевое воздействие заключается в наружном применении устройства для облучения. Данная разновидность показана при невозможности провёсти оперативное вмешательство или до удаления опухоли хирургическим путём в целях упрощения проведения операции и ликвидации раковых придатков. Облучение у взрослых проходит с меньшим уроном для организма, чем у детей, по причине крепкого иммунитета.
Во время терапевтического курса пациенту назначают приём антисептических стимуляторов, к примеру, АСД2. Данный стимулятор применяется при онкологических болезнях не только мочевого пузыря, но и желудочно-кишечного тракта, кожных наростов и репродуктивных органов.
Хирургическое вмешательство
Операция по удалению проводится в случае злокачественности опухоли. Врач выбирает способ проникновения в брюшную полость и удаления патологи в зависимости от разновидности и стадии прогрессирования заболевания. Хирург может выбрать один из следующих способов:
- При трансуретральной резекции удаляются новообразования, локализующиеся на слизистой прослойке мочевой полости и которые не успели внедриться в здоровые ткани репродуктивных органов. Для ликвидации раковых придатков в уретру вводится проволочная петля, удаляющая поражённые очаги электрическим током. После операции пациент страдает от болезненных ощущений во время мочеиспускания, которое воспроизводится с кровянистыми выделениями.
- При частичной и сегментарной цистэктомии предполагается удаление частей тканевых структур пузыря, при этом не нарушая его функционирования.
- При радикальной цистэктомии проводится ликвидация органа вместе с поражёнными метастазами лимфоузлами и близлежащими тканевыми структурами. В случае широкой зоны распространения удаляются также репродуктивные органы малого таза. Так как мочевой пузырь является жизненно необходимым органом, на месте удаления формируют искусственный накопитель для урины.
Во время прохождения терапевтического курса создаётся история болезни пациента, позволяющая проследить течение и излечение болезни.
Хирургическое удаление опухоли
Методика оперативного вмешательства определяется хирургом с учетом стадии недуга и того, как он проявляется. Наиболее щадящим способом удаления опухоли считается ТУР (трансуретральная резекция). На теле больной после операции не останется разрезов, так как все манипуляции выполняются с помощью резектоскопа и цитоскопа, которые помещают в мочевой пузырь через отверстие в уретре. Чтобы быстро остановить кровотечение, место, где была опухоль, прижигается. Операция эффективна только при поверхностном поражении органа.
Среди нерадикальных методов борьбы с патологией выделяют трансуретральную электрокоагуляцию. Методика схожа с резекцией, но не включает в себя прижигания кровеносных сосудов, поэтому после процедуры возможно обильное кровотечение.
Еще один хирургический способ удаления опухоли – криохирургия. На пораженный участок воздействуют через зонд жидким азотом. Под воздействием низкой температуры клетки ракового образования отмирают.
При новообразованиях больших размеров пациенткам женского пола назначается резекция органа. Врач вскрывает мочевой пузырь и удаляет опухоль. Процедура позволяет сохранить орган и его функциональность, но имеет множество побочных эффектов, одним из которых является кровопотеря.
Запущенные стадии патологии лечатся при помощи цистэктомии, когда происходит полное удаление органа. Эта процедура назначается при проникновении раковых клеток в мышечный слой. Операция может быть назначена в случае неэффективности вышеописанных методов лечения патологии. После операции возможны побочные явления: недержание мочи, инфицирование почек и т.д.
Процедура представляет собой операцию, заключающуюся в удалении мочевого пузыря, любых лимфатических узлов и наиболее близких органов, которые уже заражены
Методы терапии
Если подозрение на рак уротелия было подтверждено во время предварительного обследования, сначала выполняется трансуретральная резекция. Врач использует эндоскоп для взятия образцов ткани. У некоторых пациентов опухоль может быть полностью удалена путем трансуретральной резекции, и опухолевые клетки не могут быть обнаружены на краях удаленной ткани.
Чтобы свести к минимуму риск рецидива опухоли, резекция должна выполнять через 2-6 недель после операции. Также после операции назначается местная химиотерапия и инстилляционная терапия.
Выбор подходящего варианта лечения в дополнение к точной локализации и стадии опухолевого заболевания зависит от индивидуального состояния пациента и согласовывается с лечащим врачом.
Системная химиотерапия
Некоторые цитотоксические вещества проявляют активность в отношении карциномы уротелия. Цисплатин, метотрексат и доксорубицин/адриамицин оказались эффективными при полной клинической ремиссии в исследованиях. Только комбинированная терапия с несколькими цитостатиками показала дальнейший прогресс.
Системная химиотерапия – метод терапии уротелиальной карциномы
Объективная частота ремиссии выросла до 70% (в среднем 53%). В настоящее время можно ожидать появления полных ремиссий у значительной части пациентов. Сочетание метотрексата, винбластина, адриамицина и цисплатина оказались многообещающими, что было подтверждено в дальнейших исследованиях. Результаты нескольких недавних исследований показывают, что в настоящее время полная ремиссия может быть достигнута в среднем у 22% пациентов.
Вероятность того, что пациент отреагирует на химиотерапию, может быть предсказана в определенных пределах. Метастазы различной локализации по-разному реагируют на химиотерапию M-VAC.
Даже с метастазами в кости, о которых обычно говорят, что у них плохой ответ, полная ремиссия была зарегистрирована более чем у 20%. Таким образом пациенты с исключительно легочным ветвлением имеют относительно благоприятную стартовую ситуацию для системной химиотерапии.
Адъювантная терапия
Пациенты с с метастазами в лимфатические узлы представляют собой прогностически крайне неблагоприятный вариант рака. В недавних исследованиях пациенты были рандомизированы в группу лечения, которую в основном лечили и лечили только тогда, когда произошли метастазы.
Исследования имели разные критерии лечения и показали неоднородные результаты. Только в небольшом числе случаев недавнее исследование показало более длительное время прогрессирования в группе пациентов, получавших химиотерапевтическое лечение. Это исследование было прекращено досрочно, так что еще одно подтверждение этих данных, полученных в двух больницах, необходимо в многоцентровом исследовании.
Побочные эффекты и риски
Цена успеха системной химиотерапии высока: все методы демонстрируют сравнительно высокий уровень побочных эффектов. Тошнота, миелосупрессия и другие типичные проблемы с системным цитостазом встречаются почти всегда.
Частота сепсиса составляет около 2%, время госпитализации пациентов составляет чуть менее недели на цикл лечения. Это неизбежно поднимает вопрос о соотношении риск-польза для пациентов. В каждом конкретном случае необходимо решить, подходит ли пациент для системной химиотерапии.
Если биологические резервы достаточны, и пациент соглашается, показания должны быть довольно щедрыми, поскольку нет никаких терапевтических альтернатив системной химиотерапии. Это приводит к задаче улучшения отношения риск-польза для клинического исследования терапии.
Один из немногих доступных вариантов заключается в поиске комбинаций веществ одинаковой эффективности, но с более низкой частотой побочных эффектов, что снижает нагрузку на пациента и улучшает качество жизни. На этом фоне комбинация этопозид-ифосфамид, по-видимому, имеет более благоприятный профиль побочных эффектов с той же терапевтической эффективностью по сравнению с предыдущими исследованиями фазы II.
Тошнота – побочный эффект
Системная комбинированная химиотерапия является единственным вариантом лечения у пациентов с метастатической уротелиальной карциномой мочевого пузыря, хотя и с меньшей вероятностью выздоровления.
Только пациенты, у которых может быть достигнута полная ремиссия, смогут получить пользу от терапии. Эту возможность не следует отнимать у подходящих пациентов. На оба вопроса об общей пользе адъювантной терапии и об улучшенных вариантах лечения с уменьшенной частотой побочных эффектов можно ответить только в многоцентровых исследованиях.