Симптомы пневмонии у детей
Содержание:
Лечение пневмонии
В основу лечения пневмонии у детей ложится использование антибиотиков. Народные методы и самолечение при пневмонии не помогут. Необходимо незамедлительно обратиться к специалисту. Больному рекомендован постельный режим. Помещение, в котором находится ребенок, необходимо проветривать. Свежий воздух способствует улучшению дыхания. Это окажет положительное воздействие на течение заболевания. Дополнительно назначается диета. Основой рациона должна стать легко усваиваемая пища. Необходимо отдавать предпочтение продуктам, обладающим низким аллергенным индексом. Количество белковой пищи в рационе стоит увеличить. Ребёнку нужно много пить. Родители могут дать больному не только воду, но и чай. Врач может назначить прием следующих антибиотиков:
- Амоксициллин;
- Ампициллин;
- Оксациллин.
В качестве альтернативы используется Цефазолин или Цефуроксим. Одновременно проводится симптоматическая терапия.
Лечение может проводится амбулаторно или стационарно. Если врач решил, что ребёнок может остаться дома, родители должны строго соблюдать все рекомендации
Эксперты советуют принять во внимание следующие правила:
- Антибиотики необходимо давать ребенку в соответствии с установленным графиком. Если врач назначил прием лекарственных препаратов 2 раза в сутки, между их употреблением должно пройти 12:00. Если необходимо употреблять лекарство 3 раза, продолжительность перерыва составляет 8:00.
- Необходимо соблюдать и период употребления лекарственного средства.
- Если назначены макролиды, их нужно пить не более 5 суток, а антибиотики пенициллинового и цефалоспоринового ряда употребляют не дольше 1 недели.
- Родители должны самостоятельно контролировать состояние ребенка. Улучшение должно наступить после 3 дней с момента начала терапии. Если этого не происходит, необходимо незамедлительно повторно обратиться специалисту и скорректировать лечение. Резкие изменения в состоянии ребенка также могут стать поводом для беспокойства.
- Использовать жаропонижающие препараты стоит только в случае, если температура у ребенка до года повысилась выше 38 градусов, а у детей старше этого возраста выше 39 градусов. Высокая температура свидетельствует о том, что иммунитет малыша самостоятельно борется с проблемой. Если снизить температуру, то процесс избавления от возбудителя пневмонии замедлится. Однако если у ребенка наблюдались судороги на фоне повышения температуры, применять жаропонижающие необходимо уже в случае, если значение показателя возросло до 37,5%.
- Во время пневмонии происходит снижение аппетита. Это является естественной реакцией. Кормить ребенка насильно не нужно. Во время болезни стоит давать легкие блюда. Оптимальным питанием станут котлеты из нежирного мяса, приготовленные на пару жидкие каши, вареный картофель или пюре, супы, свежие овощи и фрукты.
- Стоит следить за режимом питья. Во время болезни ребенок должен употреблять в большом количестве чистую негазированную воду. Ее можно частично заменить зеленым чаем с малиной или натуральными соками. Если ребёнок отказывается пить жидкость в нужном количестве, можно давать ему специальный раствор для восстановления водно-солевого баланса, приобретенный в аптеках.
- В комнате ребенка ежедневно должна проводиться влажная уборка. Родители должны следить за влажностью воздуха. Для этого рекомендуется ставить в комнате емкости с горячей водой или воспользоваться специальными увлажнителями.
- Во время лечения нельзя применять иммуномодуляторы и антигистаминные препараты. Они не помогут в борьбе с проблемой, однако способны привести к возникновению побочных эффектов и усугублению состояния заболевшего.
- Во время пневмонии стоит применять пробиотики. Использование антибиотиков вызывает нарушение функционирования кишечника. Чтобы вывести токсины, появившиеся в результате жизнедеятельности патогенных организмов, врач назначит прием сорбентов.
Если родители соблюдают все предписания, ребёнка переведут на обычный режим и разрешат прогулки на свежем воздухе с 6 — 10 дня терапии. Если ребенок перенес не осложненную пневмонию, его освободят от физических нагрузок на 1,5 — 2 месяца. Если заболевание протекало в тяжелой форме, заниматься спортом нельзя в течение 12 или 14 недель.
Пневмония: симптомы у детей с учетом возраста
Каждая мама должна знать, как определить пневмонию у ребенка. Распознать воспаление достаточно просто – нужно лишь тщательно следить за малышом. Но стоит учитывать, что возраст ребенка определяет особенности проявлений.
Для начала стоит рассмотреть признаки пневмонии у ребенка до 1 года. В первую очередь это касается поведения новорожденного. Если он все время желает спать, состояние вялое или апатичное, то следует начать беспокоиться. Кроме того, возможна и обратная ситуация: малыш, напротив, начинает больше капризничать и плакать, отказываться от приема пищи. Также стоит учитывать тот факт, что первые признаки воспаления заключаются в изменении температуры тела.
Но для детей до 1 года данный симптом не является определяющим. Это обуславливается определенными особенностями организма – в такой возрастной период температура не повышается выше 37,6 градуса. Кроме того, она не является определяющей в степени тяжести состояния.
Итак, первые симптомы воспаления легких у детей таковы:
- Без всякой адекватной причины возможно возникновение беспокойства, вялости, снижение аппетита и отказ от груди.
- Сон становится тревожным, коротким.
- Стул становится жидким.
- Постоянное чувство тошноты с рвотой.
- Заложенный нос и кашель, который может перейти в приступ при плаче или кормлении.
Основные проявления при воспалении легких заключаются в изменении дыхания и сопровождающих процессах:
- Болевые ощущения в грудной клетке. Усиливаются при кашле.
- Выделяемая мокрота имеет гнойный и слизисто-гнойный тип – имеет характерный желтовато-зеленый оттенок.
- Сильная одышка. При этом ребенок кивает головой в соответствии с дыханием.
- Течение пневмонии у детей может сопровождаться выделениями пены из ротовой или носовой полости.
- Увеличение частоты дыхательных движений. Подозрение на пневмонию возникает в случае нарушение нормы числа вдохов в минуту: до 2 месяцев: 50 в/м. Если более 60, то повод обратиться к врачу, от 2 до 12 месяцев: 30-45 в/м. Более 50 считается превышением нормальной частоты, более 1 года. Выше 40 вдохов – это уже отдышка.
Это можно наблюдать, если рассматривать кожу на ребрах малыша: как она втягивается при вдохе. Если имеет место наличие асимметрии между двумя сторонами грудной клетки, то это может свидетельствовать о рассматриваемом заболевании. В некоторых ситуациях можно отметить беспричинные сбои в дыхании и частоте процесса, его остановку на короткий промежуток времени. Из-за поражения одной половинки легкого ребенок стремится расположиться на определенный бок.
При визуальном рассмотрении заболевание, поражающее легочный орган, может проявляться в цианозе носогубного треугольника. Он позволяет установить нарушения в нормальном обеспечении кислородом организма. Выглядит как посинение между губами и носом ребенка. Его просто заметить в тот момент, когда малыш кормится грудью. Если заболевание оказало значительное воздействие на организм, то посинение можно наблюдать не только на лицевой части, но и на других участках тела.
Отдельно стоит рассмотреть признаки воспаления легких у детей старше 4 лет. Это обуславливается тем, что в 4 года у ребенка рассматриваемый орган сформировывается в достаточной степени. Наличие следующих симптомов является достаточным поводом для обращения к врачу для проведения детальной диагностики:
- После острой респираторной вирусной инфекции на протяжении 5 дней не наблюдается улучшение состояние организма. Или же после небольшого восстановления организма внезапно повышается температура, возникает сильный кашель.
- Плохой аппетит и сон или же их полное отсутствие.
- Также стоит отметить бледность кожных покровов.
- Температура тела может достигать 38 градусов. При этом большинство жаропонижающих средств не могут справиться со своим назначением.
- Возникает одышка. Опять же, нужно знать норму вдохов в минуту, чтобы определить наличие нарушения в дыхательном процессе: от 4 до 6 лет: 25 в/м; у подростков от 10 лет норма почти достигает взрослую: 15-20 в/м.
Очевидно, если реальные показатели превышают данные цифры, то это является признаком воспаления легких.
Нужно понимать, что это достаточно серьезное заболевание – воспаление легких. Симптомы у детей имеют некоторые особенности – возраст определяет основные нюансы.
https://youtube.com/watch?v=_QyjDeIP66E
Причины пневмонии
Пневмония – полиэтиологичное заболевание: для разных возрастных групп более характерны различные возбудители этой инфекции. Зависит вид возбудителя и от состояния иммунной системы ребенка, и от условий и местонахождения детей при развитии пневмонии (в стационаре или дома).
Возбудителями пневмонии могут быть:
- пневмококк – в 25% случаев;
- микоплазма – до 30%;
- хламидии – до 30%;
- стафилококк (золотистый и эпидермальный);
- кишечная палочка;
- грибки;
- микобактерия туберкулеза;
- гемофильная палочка;
- синегнойная палочка;
- пневмоцисты;
- легионелла;
- вирусы (краснухи, гриппа, парагриппа, цитомегаловирус, ветряной оспы, простого герпеса, аденовирус).
Так, у малышей в возрасте со второго полугодия жизни и до 5 лет, заболевших дома, чаще всего пневмонию вызывают гемофильная палочка и пневмококк. У ребятишек дошкольного и младшего школьного возраста пневмонию может вызвать микоплазма, особенно в переходный летне-осенний период. В подростковом возрасте причиной пневмонии может стать хламидия.
При развитии пневмонии вне стационара чаще активируется собственная (эндогенная) бактериальная флора, находящаяся в носоглотке. Но может возбудитель поступать также и извне.
Факторами, способствующими активации собственных микроорганизмов, являются:
- развитие ОРВИ;
- переохлаждение;
- аспирация (попадание в дыхательные пути) рвотных масс при срыгивании, пищи, инородного тела;
- недостаток витаминов в организме ребенка;
- иммунодефицитное состояние;
- врожденный порок сердца;
- рахит;
- стрессовые ситуации.
Хотя пневмония в основном является бактериальной инфекцией, ее могут вызывать и вирусы. Особенно это характерно для деток на первом году жизни.
При частом срыгивании у детей и возможном попадании рвотных масс в дыхательные пути пневмонию может вызвать и золотистый стафилококк, и кишечная палочка. Причиной пневмонии может также стать микобактерия туберкулеза, грибки, в редких случаях – легионелла.
Возбудители попадают в дыхательные пути и извне, воздушно-капельным путем (с вдыхаемым воздухом). При этом пневмония может развиться как первичный патологический процесс (крупозная пневмония), а может быть вторичной, возникать как осложнение воспалительного процесса в верхних дыхательных путях (бронхопневмония) или в других органах. В настоящее время чаще регистрируются вторичные пневмонии у детей.
При проникновении инфекции в легочную ткань развивается отек слизистой мелкого бронха, в результате чего затрудняется подача воздуха в альвеолы, они спадаются, нарушается газообмен, развивается кислородное голодание во всех органах.
Выделяют еще госпитальные (внутрибольничные) пневмонии, которые развиваются в условиях стационара во время лечения у ребенка другого какого-либо заболевания. Возбудителями таких пневмоний могут быть устойчивые к действию антибиотиков «госпитальные» штаммы (стафилококки, синегнойная палочка, протей, клебсиелла) или микроорганизмы самого ребенка.
Развитию госпитальной пневмонии способствует получаемая ребенком антибактериальная терапия: она губительно действует на обычную микрофлору в легких, и вместо нее в них заселяется чуждая для организма флора. Возникают больничные пневмонии через двое и более суток пребывания в стационаре.
Пневмонию у новорожденных в первые 3 суток жизни можно считать проявлением госпитальной пневмонии, хотя в этих случаях трудно исключить и внутриутробное инфицирование.
Пульмонологи выделяют еще крупозную пневмонию, вызванную пневмококком и захватывающую несколько сегментов или всю долю легкого с переходом на плевру. Чаще она развивается в дошкольном и школьном возрасте детей, редко до 2-3 лет. Типичным для крупозной пневмонии является поражение левой нижней доли, реже – правой нижней и правой верхней долей. В грудном возрасте она проявляется в большинстве случаев бронхопневмонией.
Интерстициальная пневмония проявляется тем, что воспалительный процесс преимущественно локализуется в межуточной соединительной ткани. Чаще встречается у детей первых 2 лет жизни. Отличается особой тяжестью у новорожденных и грудничков. Чаще встречается в осенне-зимний период. Вызывается она вирусами, микоплазмой, пневмоцистами, хламидиями.
Помимо бактериальной и вирусной, пневмония может быть:
- аллергической;
- возникать при глистной инвазии;
- связанной с действием химических и физических факторов.
Уход за ребенком в домашних условиях
Чаще всего ребенок получает необходимое лечение в домашних условиях. Однако помимо медицинских препаратов, необходимых для лечения пневмонии, для выздоровления ребенок также должен получать так необходимый ему правильный уход, питание, питьевой режим. Все эти меры помогут малышу стать на ноги как можно быстрее. Именно об этом и пойдет речь ниже.
Несмотря на то, что больной ребенок должен получать легкую пищу, не содержащую никаких сложно усваивающихся продуктов, она все-таки должна быть полноценной и достаточно калорийной. Целесообразно включить в рацион питания больного ребенка нежирное мясо, например, курицу или говядину, разнообразные фрукты и овощи.
Правильный питьевой режим очень важен для больного пневмонией ребенка. Во-первых, из-за высокой температуры очень вероятно развитие обезвоживания, которое в значительной степени ухудшит состояние ребенка и сделает течение заболевания гораздо более тяжелым. И, во-вторых, большое количество жидкости в организме повышает выделение мокроты и облегчает ее отхождение.
Ребенок старше трех лет, больной пневмонией, должен выпивать не меньше трех литров жидкости в сутки. В качестве питья очень полезны для ребенка всевозможные фруктовые соки, щелочная минеральная вода и обыкновенное молоко
Однако обратите внимание, что минеральная вода, предназначенная для маленьких деток, должна быть негазированной, в противном случае очень высок риск развития кишечных колик
Тот факт, что ребенок, больной пневмонией, должен как можно больше пить, справедливо и по отношению к малышам. Деткам, не достигшим годовалого возраста, необходимо выпивать не меньше 150 миллилитров жидкости в сутки на каждый килограмма веса ребенка. Хотя, справедливости ради, необходимо сказать, что отследить количество выпиваемой жидкости могут только мамы детей, которые находятся на искусственном вскармливании.
Маме, кормящий кроху грудью, практически невозможно отследить то количество молока, которое выпивает ее ребенок. Единственным способом может стать контрольное взвешивание, однако вряд ли больному крохе, самочувствие которого и так оставляет желать лучшего, понравится постоянное выкладывание на весы.
Поэтому в отношении грудничков действует другой принцип определения того, хватает ли ему жидкости. Если ребенок активно сосет, у него нет одышки, а мочеиспускание в норме, значит, кроха получает достаточное количество молока. Если же ребенок вял, апатичен, сосать не хочет, значит, маме необходимо допаивать крошечку из ложечки. Однако, учитывая то, что такие крошечные дети проходят лечение в стационаре, врач будет строго контролировать состояние ребенка, а при необходимости жидкость будет введена путем внутривенного дыхания.
Также для успешного лечения очень важно, чтобы ребенок на протяжении всего периода болезни соблюдал постельный режим. Конечно же, удержать ребенка в постели не так уж и просто, однако стоит постараться это сделать
Кроме того, следите за чистотой как постельного, так и нательного белья – ведь больной малыш достаточно много потеет. Также следите за тем, чтобы в комнате температура была достаточно комфортна для ребенка – примерно 20 градусов. Регулярно проветривайте комнату, в которой находится больной ребенок, однако избегайте сквозняков.
Симптомы заболевания атипичной пневмонией у детей
Прежде чем рассказать о симптомах воспаления легких, хотелось бы напомнить нашим читателям, что они разнятся в зависимости от того, каким был возбудитель и от возраста ребенка. Так, у детей первого года жизни сильнее всего проявляют себя симптомы сильнейшей интоксикации организма:
К особенностям пневмонии относится тот факт, что все попытки снизить температуру приносят либо очень кратковременный результат, либо вовсе оказываются бесполезными. Хотя пневмония у детей без температуры также бывает.
При воспалении легких практически все детки отказываются от еды. Малыш может часто проситься к груди, однако вряд ли он будет кушать, грудь нужна ему только как средство успокоения. Отсутствие аппетита у самых маленьких детишек должно стать для мамы сигналом серьезных проблем со здоровьем и поводом для незамедлительного обращения за медицинской помощью.
Поведение ребенка, заболевшего пневмонией, меняется очень сильно. Ребенок может стать вялым, спать гораздо больше, чем обычно. Но может и напротив, стать очень возбужденным, много плакать и капризничать.
А вот типичные для воспаления легких симптомы, такие как кашель и боль в грудной клетке, у маленьких детишек отсутствуют почти полностью. Более того – даже самый опытный врач – пульмонолог в первые 48 часов заболевания просто-напросто не услышит хрипов в легких ребенка, да и проведение рентгенологического обследования также не позволит выявить очаг воспаления. Из-за этого ранняя диагностика заболевания не представляется возможной, что в последствие негативным образом сказывается на течении заболевания и в значительной мере усложняет лечение ребенка.
Однако, несмотря на все это, заподозрить наличие пневмонии у маленьких крох все же возможно. Внимательная мама обязательно заметит изменения в состоянии своего малыша. Если ваш ребенок стал вести себя необычно – постоянно спит, либо, напротив, капризничает, у него поднялась температура без видимых на то причин, вам стоит насторожиться. Признаки пневмонии у ребенка у маленького ребенка:
1. Дыхание ребенка. Увеличение количества дыхательных движений или, проще говоря, одышка у маленьких детей является одним из главных признаков наличия воспалительных процессов легких. Существуют определенные нормы дыхания, превышение которых может свидетельствовать о том, что у ребенка воспаление легких: У детей, не достигших двухмесячного возраста – 60 и более вдохов в минуту. У детей в возрасте от двух месяцев до одного года – 50 и более вдохов в минуту. У детишек старше одного года – 40 и более вдохов в минуту.2. Гипертермия тела. Выше мы уже рассказывали о том, что повышение температуры тела, вызванное пневмонией, очень сложно устранить даже фармакологическими препаратами. Любое лекарство понижает температуру лишь на совсем непродолжительное время, после чего она снова поднимается. При гипертермии, вызванной обыкновенным острым респираторным заболеванием или даже гриппом, подобного явления не наблюдается, температуру сбить достаточно просто.3. Цианоз носогубного треугольника. Очень часто у маленьких деток, заболевших пневмонией, можно наблюдать посинение участка кожи между носиком и губами – носогубного треугольника. Особенно ярко выражено посинение в тот момент, когда малыш сосет грудь.4. Втяжение кожи. Этот симптом является практически стопроцентным показателем того, что у крохи воспалительный процесс легких. Для того чтобы определить, есть ли у вашего крохи симптом втягивания кожи в промежутки между ребер, разденьте кроху и внимательно понаблюдайте за ним, как он дышит и меняется ли рельеф кожных покровов между ребрами.
О заболевании
Пневмония (именно так врачи называют то, что в народе принято именовать воспалением легких) — это очень распространенное заболевание, воспаление тканей легких. Под одним понятием медики подразумевают сразу несколько недугов. Если воспаление не носит инфекционного характера, доктор напишет в карточке «пневмонит». Если поражены альвеолы, диагноз будет звучать иначе – «альвеолит», если поражена слизистая легких – «плеврит».
Недуги, входящие в понятие «пневмония» все медицинские справочники относят к разряду довольно опасных, так как из 450 миллионов человек со всего мира, которые заболевают ими в год, около 7 миллионов умирают из-за неправильной постановки диагноза, неверного или запоздалого лечения, а также от стремительности и тяжести протекания болезни. Среди умерших около 30% – это дети до 3 лет.
По месту расположения очага воспаления все пневмонии делятся на:
- Очаговые;
- Сегментарные;
- Долевые;
- Сливные;
- Тотальные.
Также воспаление может быть двусторонним или односторонним, если поражено только одно легкое или его часть. Довольно редко пневмония бывает самостоятельным заболеванием, чаще она является осложнением другого заболевания — вирусного или бактериального.
Наиболее опасной пневмония считается для детей до 5 лет и пожилых людей, среди таких заболевших последствия непредсказуемы. По статистике, у них самый высокий процент смертности.
Если иммунитет малыша ослаблен, если экологические условия в местности, где он проживает, неблагоприятные, если микроб или вирус очень агрессивен, то воспаление не задерживается только в носу или гортани, а опускается ниже — в бронхи. Такое заболевание называется бронхитом. Если его не удается остановить, инфекцию распространяется еще ниже — в легкие. Возникает пневмония.
Однако воздушно-капельный путь инфицирования не является единственным. Если учесть, что легкие кроме газообмена выполняют еще несколько важных функций, то становится понятно, почему иногда недуг появляется в отсутствии вирусной инфекции. Природа возложила на легкие человека миссию увлажнять и согревать вдыхаемый воздух, очищать его от разных вредных примесей (легкие выполняют функцию фильтра), а также аналогичным образом фильтруют циркулирующую кровь, выделяя из нее многие вредные вещества и нейтрализуя их.
Если малыш перенес операцию, сломал ногу, что-то не то скушал и получил сильное пищевое отравление, обжегся, порезался, в кровь в различных концентрациях попадает то или иное количество токсинов, тромбов и т. д. Легкие это терпеливо обезвреживают или выводят наружу с помощью защитного механизма — кашля. Однако, в отличие от бытовых фильтров, которые можно почистить, помыть или выбросить, легкие ни помыть, ни заменить нельзя. И если однажды какая-то часть этого «фильтра» выходит из строя, засоряется, начинается то самое заболевание, которое родители называют воспалением легких.
Возбудителями пневмонии могут быть самые разнообразные бактерии и вирусы. Если ребенок заболел, находясь в больнице с другим недугом, то в огромной долей вероятности у него будет бактериальная пневмония, которую еще называют госпитальной или больничной. Это самая тяжелая из пневмоний, так как в условиях больничной стерильности, применения антисептиков и антибиотиков, выживают только самые крепкие и агрессивные микробы, которые уничтожить не так-то просто.
Наиболее часто у детей встречается пневмония, которая возникла в качестве осложнения какой-либо вирусной инфекции (ОРВИ, грипп и т. д.). На такие случаи воспаления легкие приходится около 90% соответствующих детских диагнозов. Это связано даже не с тем, что вирусные инфекции «страшны», а с тем, что они чрезвычайно широко распространены, и некоторые дети болеют ими до 10 раз в год и даже больше.
Осложнения
До открытия антибиотиков воспаление легких было основным фактором детской смертности. Сейчас ситуация значительно лучше, но осложнения после пневмонии все еще продолжают оставаться серьезной угрозой здоровью.
У дошкольников частым осложнением является гнойный или катаральный отит. Поэтому при пневмонических заболеваниях у малышей нужно обязательно контролировать состояние ушек. При постоянном —сильном кашле у ребенка— иногда случается такое осложнение как спонтанный пневмоторакс – попадание воздуха в плевральную полость. Это редкое, но опасное осложнение, характеризуется внезапным ухудшением состояния, сильной одышкой, бледностью лица и губ, острой колющей болью с одной стороны.
Как осложнение бактериальной пневмонии может возникнуть плеврит – воспаление выстилающей грудную клетку ткани (плевры). В свою очередь, осложнением плеврита могут стать легочные спайки, мешающие свободно дышать.
Очень опасны септические состояния, когда инфекция через кровь попадает в другие органы, вызывая менингит, воспаление почек, гайморит.
Диагностика пневмонии у детей
При наличии одного или нескольких вышеперечисленных симптомов следует незамедлительно обратиться к терапевту, так как эффективное лечение пневмонии зависит от ее ранней диагностики.
Физикальное обследование
При наличии одного из симптомов пневмонии задача терапевта определить поражение нижних дыхательных путей. Сделать это можно при фискальном осмотре и выявлении определенных признаков.
Симптомы пневмонии у грудного ребенка и детей других возрастов:
- учащенное дыхание (чем обширнее поражение, тем чаще дыхание);
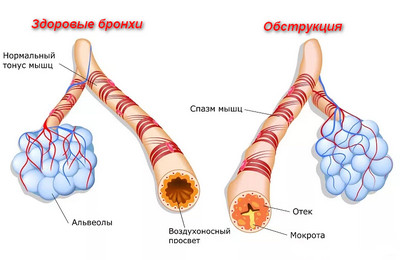
- обструкция или затрудненное дыхание;
- укорочение перкуторного звука;
- наличие хрипов.
Физикальный осмотр не даёт 100% подтверждения диагноза
Но физикальный осмотр не может дать 100% подтверждение диагноза, так как эти признаки могут свидетельствовать и о наличии других заболеваний. Например, учащенное дыхание характерно для обструктивного бронхита, а укорочение перкуторного звука встречается только в половине случаев пневмонии, соответственно, его отсутствие не говорит об отсутствии воспаления.
Лабораторные исследования
Далее для подтверждения диагноза применяют лабораторную диагностику.
Таблица № 2. Лабораторные показатели при пневмонии.
| Лабораторный показатель | Количественное содержание | Вероятные заболевания |
| Лейкоцитоз | 10-15*109/л |
|
| Лейкоцитоз | 10*109/л |
|
| Лейкоцитоз | 15*109/л | Признаки пневмонии у грудных детей, дошкольников, подростков |
| СОЭ | Выше 30мм/ч |
|
| С-реактивный белок (СРБ) | Менее 30мг/л | Исключает вирусную инфекцию и свидетельствует о типичной форме пневмонии |
Изменение уровня лейкоцитов в крови – признак пневмонии
Рентгенография легких
Как видно из таблицы, и лабораторные исследования не дают спорные результаты, поэтому для установки окончательного диагноза используют рентгенографию легких. Рентгеновский снимок легких показывает признаки пневмонии у грудничков и старших детей — участки инфильтрации легочной ткани и их размер.
На фото участок легкого пораженный воспалительным процессом
Исходя из области поражения легкого, врач определяет тип пневмонии:
- долевая – поражена доля легкого;
- сегментарная – сегмент легкого;
- полисегментарная – несколько сегментов;
- очаговая – группы альвеол;
- бронхопневмония – затронута часть легочной ткани и бронхи;
- интерстициальная – интерстициальная ткань.
Показания к госпитализации
Пневмония опасное заболевание, которое может грозить серьезными осложнениями:
- инфекционно-токсическим шоком;
- полиорганной недостаточностью;
- деструкцией легочной перенхимы;
- плевритом;
- пневмотораксом.
Поэтому, решение о лечении ребенка дома или в стационаре принимает лечащий врач исходя из нескольких факторов.
По тяжести течения пневмонии, выделяют:
- тяжелые;
- нетяжелые.
Наличие осложнений
По течению заболевания:
- осложненные, признаки пневмонии у грудничка и детей старшего возраста – сильная дыхательная недостаточность, нарушение сознания, резкие скачки артериального давления, сепсис, инфекционно-токсический шок.
- не осложненные.
Размер области поражения
При обширном поражении легочной ткани (воспалительный процесс в нескольких долях легкого)рекомендуется производить лечение только в условиях стационара. Например, при крупозной пневмонии (поражение доли легкого и плевры) наблюдается очень тяжелое состояние с температурой до 41°С, резким ухудшением самочувствия и абдоминальным синдромом.
Возраст
На окончательное решение о госпитализации ребенка оказывает возраст:
- Признаки пневмонии у грудного ребенка до года – однозначная госпитализация, так как заболевание в этом возрасте несет серьезную угрозу для жизни.
- Ребенок до 3х лет – рекомендуется лечение в стационаре, но при неосложненной пневмонии терапия может проводиться и в домашних условиях.
- Ребенок старше 3х лет – лечение в домашних условиях, если пневмония не носит осложненный характер и не имеет осложнений.
Наличие хронических заболеваний.
При наличии одного или нескольких хронических заболеваний, ослабленном иммунитете вне зависимости от остальных факторов производится госпитализация и лечение в условиях стационара.
Видео в этой статье – дифференциальная диагностика пневмонии и бронхита:
https://youtube.com/watch?v=D1tuDHsa14s
https://youtube.com/watch?v=AN3SjD4Udb4
Причины пневмонии у детей
Если рассматривать вопрос этиопатогенетических механизмов развития какой-либо клинической формы пневмонии у детей, то следует заметить, что в приоритете ситуаций возбудители относятся к особям, вегетирующим в дыхательном тракте, а идентификация их в мокроте пациента не всегда должна расцениваться как провокаторный механизм развития инфильтрации в легких. В этом отношении большей информативностью обладает так называемый полуколичественный метод посева мокроты, с помощью которого определяется основной тип возбудителя, как главный этиологический фактор, без которого недопустимо развитие пневмонии у ребенка. В практической деятельности педиатра и пульмонолога чаще всего прибегают к определению типа возбудителя пневмонической инфильтрации у детей, основанного на анализе патогномоничной клинической симптоматики и отнесения к какой-либо возрастной группе.
Наибольшую атипичность в отношении этиопатогенеза развития представляет пневмония у новорожденного ребенка, провокаторами которой в большинстве являются хламидии и пневмоцисты, которые относятся к категории перинатальных инфекций. Вирусное происхождение пневмонии у детей наблюдается менее чем в 12% случаев, хотя педиатрами достаточно часто регистрируются случае развития бактериальной пневмонии в качестве осложнения гриппа.
В возрастном диапазоне от одного до шести лет преобладают случаи заболеваемости пневмонией, спровоцированной специфическим возбудителем пневмококком, в то время как атипичные клинические формы заболевания, спровоцированного M. Pneumoniae регистрируются крайне редко. В старшей детской возрастной категории также превалирует пневмококковая этиология пневмонии, хотя не редкими случаями являются и заболевания, спровоцированные пиогенным стрептококком, хламидиями и микоплазмами, обладающими тропностью и патогенностью в отношении легочной паренхимы.
Патогенез развития бактериальной пневмонии у ребенка на фоне вирусного повреждения дыхательного тракта чаще всего развивается в младшем возрасте, что обусловлено низкой степенью адаптации иммунологических возможностей детского организма. Изолированная вирусная очаговая пневмония у детей представляется возможной не более чем в 25% случаев от общего числа заболевших. В эпоху бурного внедрения метода кондиционирования воздуха с помощью сплит-систем все чаще среди детского населения стали проявляться признаки заболевания легионеллезной пневмонией.
Обособленно в отношении этиопатогенетических механизмов развития стоит внутрибольничная форма пневмонии у детей, которая провоцируется широким спектром возбудителей, отличающихся повышенной резистентностью к большинству антибактериальных средств. Если рассматривать спектр возможных возбудителей внутрибольничной пневмонии у детей, то следует отметить превалирование стафилококковой, клебсиеллезной, псевдомонадной флоры. При появлении маркеров пневмонии у ребенка, находящегося на терапии в реанимационной палате с применением ИВЛ, следует в первую очередь подразумевать активизацию собственной флоры ребенка, которая приобретает в этой ситуации патогенные свойства. Когда пневмония развивается позднее третьих суток от ИВЛ, устанавливается внутрибольничная природа заболевания.