Парез
Содержание:
- Меры профилактики
- Лекарства
- Терапия
- Классификация
- Симптомы и причины возникновения
- Профилактика
- Паралич нижних конечностей, парализация ног, виды и симптомы, как вылечить
- Парез нижних конечностей лечение в домашних условиях | Портал о народной медицине
- Лечение пареза лицевого нерва
- Как ставится диагноз?
- Типы патологии
- Методы лечения
- Описание
Меры профилактики
К сожалению, полностью защититься от паралича ног невозможно. Можно постараться снизить вероятность его возникновения, придерживаясь следующих рекомендаций:
Своевременно пролечивать все возникающие болезни. Заболевания, оставленные без должного лечения, впоследствии могут спровоцировать возникновение паралича нижних конечностей.
Соблюдать правила безопасности при вождении автотранспорта, занятиях спортом, выполнении повседневных задач, на рабочем месте. Травмы спины, полученные в результате несчастного случая, часто приводят к возникновению паралича ног.
Придерживаться здорового образа жизни: отказаться от употребления алкогольных напитков, курения, нездоровой пищи
Все эти факторы влияют на состояние здоровья и могут стать одной из причин, вызвавшей паралич ног.
Важно проводить как можно больше времени на свежем воздухе, придерживаться принципов здорового питания, заниматься необременительными видами спорта. Это поможет укрепить защитные силы организма и снизит вероятность возникновения болезни
Кроме этого, улучшится питание тканей и состояние сердечно-сосудистой системы.
Регулярно отдыхать, так как повышенная нагрузка на опорно-двигательный аппарат может негативным образом сказаться на способности человека передвигаться самостоятельно.
Избегать стрессовых ситуаций и волнений. При невозможности справиться самостоятельно нелишним будет проконсультироваться с психологом или психотерапевтом.
Указанные выше рекомендации работают не только как профилактика паралича, но и благотворно воздействуют на организм, помогая защититься от возникновения большого количества болезней. В любом случае, выполнять профилактические меры гораздо проще, чем впоследствии пролечивать паралич ног, который может так до конца и не исчезнуть.
Паралич ног – тяжелое заболевание, которое зачастую непросто поддается пролечиванию. Оно значительно влияет на качество жизни больного, сильно ограничивая его возможности не только в работе, но и в быту. Чтобы избавиться от недуга, понадобится не только высококлассная помощь врачей, но и желание самого пациента, так как лечение часто занимает большое количество времени, а двигательная активность может так до конца и не восстановиться.
Лекарства
Фото: polsha24.com
В лечении паралича используются так называемые нейропротекторы. Данные лекарственные средства улучшают обмен веществ нервной ткани, замедляют процесс разрушения миелина, а также оказывают влияние на регенерацию оболочки нервного волокна. Как известно, витамины группы В также обладают перечисленными свойствами, именно поэтому можно встретить изолированное назначение какого-либо витамина (например, В1 (тиамин), В6 (пиридоксин) или В12 (цианокобаламин)) или их комбинацию. Примером такого комбинированного препарата является Мильгамма, которая в своем составе содержит пиридоксин, тиамин, цианокобаламин и лидокаин. Назначение препарата осуществляется в два этапа. На первом этапе используется инъекционная форма препарата, на втором этапе назначается поддерживающая доза препарата в таблетированной форме.
Также зачастую назначается Ипигрикс, который относится к группе антихолинэстеразных средств. Данный препарат стимулирует проведение импульсов в ЦНС и нервно-мышечных синапсах. При доклинических исследованиях было выяснено, что препарат не оказывает тератогенное, мутагенное, канцерогенное и эмбриотоксическое действие, однако применение средства у детей не имеет обоснованности, так как отсутствуют достаточные данные о безопасном влияние на детский организм.
Для улучшения мозгового кровообращения используются сосудистые препараты. Их действие заключается в расширении церебральных сосудов. Помимо этого, большинство представителей данной группы оказывают антиагрегантное и антигипоксическое действия.
При нейроинфекции бактериальной этиологии используются антибактериальные средства, выбор которых осуществляется на основании полученных данных о чувствительности микроорганизма, явившегося причиной развития инфекции. Зачастую лечение начинается до получения результатов анализа, при этом используются антибиотики широкого спектра действия, эффективность которых распространяется на грамположительную и грамотрицательную микрофлору
Кроме того, при борьбе с нейроинфекцией важно использовать антибактериальные средства, способные проникать через гематоэнцефалический барьер
Терапия
Лечение разделяют на два этапа – сначала устраняют причины парализации, а затем проводят реабилитационные мероприятия, улучшающие качество жизни больного. Цель лечения – восстановить или компенсировать утраченные функции.
Виды лечения
Терапия зависит от поставленного диагноза и причин поражения, нанесенных нервной системе. Различают три направления:
- Хирургическое. Если обнаружена доброкачественная или злокачественная опухоль проводят удаление с последующей установкой имплантатов. При наличии тромба восстанавливают проходимость сосудов.
- Медикаментозное. При наличии туберкулеза, миелита или гнойных воспалений, назначают инъекции антибактериальных средств. Индивидуально могут прописывать витамины группы В.
- Симптоматическое. Направлено на устранение последствий поражения ЦНС.
Лечение после инсульта
Паралич – одно из самых негативных последствий инсульта. Успех лечения зависит от своевременности оказанной помощи. После инсульта образуется некротический очаг. Не все из выживших нейронов способны функционировать.
Как только спадет воспаление, окружающее очаг некроза, становится возможным восстановление. Если лечение пойдет успешно, можно не только уменьшить выраженность патологии, но и полностью устранить ее, вернув человеку способность активно двигаться.
Постинсультное лечение парализованных больных проводят в санаториях, специальных центрах или на дому. Если не начать реабилитацию, суставы и мышцы могут навсегда потерять способность к движению.
Для каждого больного разрабатывают отдельный курс, который учитывает:
- возраст;
- особенности и сложность случая;
- хронические заболевания.
Стандартные реабилитационные процедуры:
Массаж. Процедура разогревает мышцы и разгоняет кровь по организму, насыщает ее кислородом, предотвращает атрофию суставов и формирование тромбов. Сначала делают 1-2 массажа в день, через 1-2 недели достаточного одного сеанса в сутки. Массажи полезно сочетать с растиранием и компрессами. Рекомендуется массировать больного перед ЛФК.
ЛФК. Направлена на разработку суставов, выполнение движений, расслабляющих и напрягающих мышцы. Минимальная длительность и частота занятий – 1 раз в день.
Диета. Питание корректируется с учетом состояния больного и сопутствующих заболеваний. Обычно назначают диету № 10. Она ограничивает прием соли, а также запрещает жирное, жареное, острое, копченое, сладкое.
Медикаментозное лечение. В первые 30 дней препараты, направленные на восстановление, вводят через капельницы. Это ускоряет выздоровление пострадавшей части мозга и помогает побыстрее разработать поврежденные мышцы. Затем пациенты принимают лекарства в таблетированной форме. Больным могут понадобиться прием коагулянтов, кровоостанавливающих препаратов, ноотропов, нейростимуляторов и нейропротекторов. Часто в состав медикаментозного курса включают витамины, микроэлементы, антибиотики, антидепрессанты.
Психологическая помощь
Больному крайне важно для выздоровления пребывать в хорошем психоэмоциональном состоянии. Чтобы человек чувствовал себя комфортнее, его переводят из больницы домой, а если позволяют средства – в специализированные санатории
Находясь среди красивой природы. На морском побережье, человек заряжается позитивом, что ускоряет восстановление. Врачи утверждают, что компьютер, телефон и телевизор не должны занимать слишком много места в жизни пострадавшего. Ему больше необходимо живое общение.
Физиотерапия и плавание. Помогают восстановить нервные связи и разработать поврежденную мускулатуру.
Внимание! Курс по восстановлению двигательной активности после инсульта необходимо начать не позднее, чем через неделю после приступа
Классификация
-
- центральные
- периферические
- смешанные
- психогенные
По степени выраженности:
-
- Лёгкий
- Умеренный
- Глубокий
- Паралич
- По распространенности в пределах одной конечности:
- Слабость одной мышцы
- Слабость группы мышц (сгибатели, разгибатели)
- Части конечности (дистальный или проксимальный)
- По количеству вовлечённых конечностей
- Одной конечности (монопарез)
- Двух конечностей (бипарез):
- Гемипарез, когда поражены рука и нога с одной стороны;
- Парапарез, когда поражены либо обе руки, либо обе ноги
- Трёх конечностей (трипарез)
- Тетрапарез (четырёх конечностей)
Помимо парезов скелетной мускулатуры, термин применим и к мышечным оболочкам внутренних органов: парез кишечника, мочевого пузыря.
Существуют две шкалы оценки выраженности пареза — по степени снижения силы мышц и по степени выраженности пареза, являющиеся обратными друг другу:
- 0 баллов «силы мышц» — нет произвольных движений. Паралич.
- 1 балл — едва заметные сокращения мышц, без движений в суставах
- 2 балла — объём движений в суставе значительно снижен, движения возможны без преодоления силы тяжести по плоскости
- 3 балла — значительное сокращение объёма движений в суставе, мышцы способны преодолеть силу тяжести, трения (возможность отрыва конечности от поверхности)
- 4 балла — лёгкое снижение силы мышц, при полном объёме движения
- 5 баллов — нормальная сила мышц, полный объём движений
По локализации поражения различают две группы параличей, существенно отличающихся клиническими проявлениями:
- вялые (периферические) парезы и параличи
- спастические (центральные) парезы и параличи
- Смешанные, имеющие признаки как вялого, так и спастического пареза.
Наиболее значимыми особенностями периферических парезов и параличей является:
- Гипотония вплоть до атонии (снижение тонуса) мышц;
- Гипотрофия вплоть до атрофии мышц вследствие прекращения вегетативной иннервации;
- Гипорефлексия вплоть до арефлексии — снижение выраженности рефлексов с пораженной конечности;
- Отсутствие патологических знаков;
- Гораздо реже, при некоторых заболеваниях, встречаются фасцикуляции — непроизвольные сокращения отдельных волокон мышцы, которые являются одним из симптомов поражения больших альфа-мотонейронов передних рогов спинного мозга.
Для центральных парезов характерно:
- Гипертонус (повышение тонуса мышц) по спастическому (или пирамидному) типу, феномен «складного ножа»;
- Отсутствие гипотрофии;
- Гиперрефлексия (повышение интенсивности глубоких рефлексов), вплоть до появления клонусов, а также снижение поверхностных рефлексов;
- Патологические рефлексы (разгибательные: Бабинского, Оппенгейма, Шеффера, Гордона, Чаддока, Пусссепа; сгибательные: Россолимо, Жуковского, Бехтерева, Менделя и др.);
- Появление патологических синкинезий (содружественных движений), например, когда больной, произвольно сжимая здоровую кисть в кулак, непроизвольно повторяет это движение больной рукой, но с меньшей силой;
Симптомы и причины возникновения
Поражения нервов и последующий паралич ног имеют следующую симптоматику:
- Первое подозрение на начало заболевания – потеря чувствительности конечностями. При прикосновениях, изменении температуры больной ничего не чувствует. В это же время начинает ухудшаться подвижность некоторых мышц.
- Следующая стадия характеризуется тем, парализованные конечности никак не реагируют на болевые ощущения.
- После этого нарушается кровоснабжение мышц, появляются симптомы трофики в пораженных конечностях. Все это приводит к медленной атрофии сосудов, что в конечном счете негативно влияет на всю сердечно-сосудистую систему.
- Если поражение затронуло значительное количество нервных центров, то у больного теряется контроль при совершении актов дефекации и мочеиспускания.
- Когда паралич ног носит временный характер, то пострадавший может ощущать как легкую слабость в мышцах, так и полностью потерять способность к самостоятельному передвижению.
Могут возникать параличи только одной из конечностей. Как правило, такое состояние характерно для больных, перенесших инсульт.
Помимо вышеописанных проявлений, симптомы паралича нижних конечностей могут различаться в зависимости от первопричины, их спровоцировавшей:
- Спастический паралич. Возникает в тех случаях, когда поражен центральный двигательный нейрон. В таком случае мышцы находятся в гипертонусе, возникают новые рефлексы в сухожилиях.
- Вялый паралич ног. В этом случае мышцы пострадавшего чересчур расслаблены. Данное поражение является более глубоким, чем спастическое, и чаще всего возникает, когда поражен спинной мозг в поясничном отделе позвоночника.
Привести к возникновению патологии могут следующие неблагоприятные факторы и заболевания:
- Травмы позвоночника, головного и спинного мозга, полученные механическим путем, а также их переломы различной степен тяжести.
- Нарушение кровообращения как в головном, так и в спинном мозге.
- Если имеются нарушения в работе обменных процессов организма. Нередко это происходит в мышечных волокнах.
- Болезни, которые негативно влияют на способность к проводимости у нервных волокон. Как правило, это болезнь Альцгеймера.
- Воспалительные процессы гнойного характера, возникающие в головном и спинном мозге после травм и повреждений, а также неквалифицированно оказанной медпомощи.
- Поражение нервной системы тяжело переносимыми заболеваниями. Самый яркий пример – ботулизм, возникающий после употребления некачественно простерилизованных консервов.
- Болезни, которые поражают моторные нейроны. Это может быть рассеянный и атрофический склероз, атрофия мышечных волокон.
- Эпилептические припадки и инсульты различной степени тяжести.
- Воспалительные заболевания, которые поражают именно мозг. Как правило, это энцефалит или менингит.
- Если у больного имеются опухоли любого характера как в головном, так и в спинном мозге.
- Перенесенные психологические травмы и сильный стресс, которые также могут вызвать временный паралич ног.
Вышеописанные причины и их обилие могут вызвать некоторые затруднения в диагностике и потребовать проведения обширных исследований. Когда причина установлена, врачами-неврологами разрабатывается схема лечения, которая является строго индивидуальной в каждом конкретном случае.
Профилактика
Парез конечностей можно предотвратить. Для этого нужно всю жизнь заниматься физкультурой желать зарядку. Это будет способствовать общему укреплению здоровья. Но необходимо понимать, что сложные болезни могут спровоцировать парализацию рук и ног.
Поэтому после получения травм и перенесенных болезней нужно уделять большее время профилактическим мерам:
- Отказаться от вредных привычек.
- Следить за артериальным давление.
- Своевременно обращаться к врачу, при любых изменениях в работе опорно-двигательного аппарата.
- Контролировать работу сердечно-сосудистой системы. Особенно это касается людей после лет.
- Регулярно проходить медицинские осмотры.
Застраховать себя полностью от парализации невозможно, но есть реальная возможность такие шансы свести к минимуму.
Паралич нижних конечностей, парализация ног, виды и симптомы, как вылечить
Паралич представляет собой состояние, при котором мышцы не способны выполнять своих функций, т.к. сокращаться. Паралич сам по себе лишь признак (симптом). Это заболевание не независимое, а лишь развивается вторично вследствие какого-то недуга или составляющая состояния, нарушения, новообразования и т.п.
Классификация и виды паралича
С точки зрения происхождения существует два вида паралича:
- периферический (еще одно его название вялый);
- центральный (он же спастический).
Периферический выражается разрушением нейронов моторики, иннервирующих мышцы, или нервов соединенных с мышцами. В ходе развития периферического разрушения снижается тонус парализованных мышц, они истончаются и истощаются, что создает полную атрофию.
Центральный имеют свою отличительную способность — повышение активности мышц в парализованных областях и поражение области, находящейся выше моторики нейронов.
https://youtube.com/watch?v=vsaucV4SJaQ
Существует еще одна классификация паралича – с точки зрения количества пораженных конечностей:
- моноплегия – парализация одной из конечностей;
- гемиплегия – поражение только с одной стороны;
- параплегия – это частичный паралич ног или рук (страдают только верхние или нижние конечности);
- тетраплегия затрагивает все конечности, это паралич ног и рук.
Патогенез
Парализованный человек должен тщательно подвергаться исследованиям, чтобы заметить даже малейшие изменения в организме.
Если есть признаки изменений в рефлексах, то, скорее всего недуг вызван органическими причинами. В этом случае бывает риск развития атрофии и полного расстройства тонуса мышц.
Если паралич временного характера, не происходит никаких изменений в сухожильных рефлексах и мышечном тонусе.
Симптомы центрального паралича
Симптоматика центрального паралича очень разнообразна: одни признаки выявляются сразу в чистом виде, другие запутывают своим сочетанием с некоторыми признаками периферического паралича. Но те и другие сопровождаются изменениями сенсорики и атрофии, патологиями сосудистого тонуса.
При генезисе недуга такого типа организм подвергается страданиям полностью, а не отдельные части опорно-двигательной системы, например, мышцы.
Абсолютные сухожильные рефлексы сохраняются и даже могут усиливаться, отмечается ускоренный спазм мышц парализованных конечностей. Брюшные рефлексы — напротив: снижены или пропадают на парализованной стороне.
Симптомы периферического паралича
Паралич данной формы образуется при разрушении корешков нерва, ослаблении мышц, повреждении сплетений или самого нерва. Такая форма обычно характеризуется уязвимостью.
Симптоматика паралича нижних конечностей
В процессе диагностики паралича нижних конечностей может происходить явление – патологический рефлекс Бабинского, при котором на штриховое раздражение наружного края подошвы поступает ответная реакция – 1 палец стопы разгибается. В парализованной конечности наблюдается полное снижение глубоких рефлексов, есть вероятность их полного отсутствия. В таком же случае не выявляются клонусы. Зато можно отметить брюшные рефлексы, которые остаются нетронутыми.
Профилактика паралича
- Проходить регулярные медицинские осмотры раз в год.
- Полное исключение алкоголя и наркотических веществ.
- Ведение здорового спортивного образа жизни (умеренные физические нагрузки, ежедневная утренняя зарядка, прогулки на свежем воздухе, здоровый 8-ми часовой сон).
- Следование правилам правильного питания (исключение жаренного и копченого, употребление фруктов и овощей, которые богаты витаминами, умеренное потребление сладкого).
- Контроль АД.
Парез нижних конечностей лечение в домашних условиях | Портал о народной медицине
Парез конечностей — причины, симптомы и лечение.
Нижние конечности – это очень важная часть организма человека, благодаря им люди могут ходить, жить активной жизнью и развиваться. Если ноги начинают болеть, то человек сильно страдает, а парез конечности приводит к нетрудоспособности и делает пациента инвалидом.
Парапарез нижних конечностей является серьезным заболеванием, которое требует срочного обращения к врачу и своевременного лечения. Затянувшийся парез конечностей может стать необратимым, тогда пациент навсегда останется прикованным к инвалидному креслу.
Определение
Многих интересует что это такое парез конечностей, и вследствие чего он возникает. Парез нижних конечностей – это слабость мышц ног, которая возникает из-за нарушения связи тканей с нервной системой, что в свою очередь происходит из-за патологических состояний позвоночника и головного мозга. Также парез может возникнуть из-за травмирования периферических нервов.
https://youtube.com/watch?v=V2NS28HI8rs
Болезнь разделяют на вялый и спастический парез. Вялый является более опасным, в такой ситуации мышцы не только перестают работать из-за отсутствия нервных импульсов, но и постоянно слабеют, атрофируются. При спастическом парезе наблюдается повышенный тонус мышц, но ткани при этом не атрофируются.
В зависимости от пораженной области парез разделяют на следующие виды:
- При парапарезе происходит симметричное поражение различных частей тела, например, двух ног или двух рук.
- Для монопареза характерно поражение одной конечности;
- При гимепарезе происходит нарушение работы в одной половине тела;
- Для тетрапареза характерно повреждение всех конечностей в теле человека;
- При трипарезе парализует три конечности.
Также, в зависимости от тяжести пареза, его разделяют на легкий, умеренный и глубокий.
Причин возникновения заболеваний несколько. Если поражается одна нога, то скорее всего причиной патологии является повреждение периферического нерва, но при нарушении работы обоих конечностей заболевание наверняка связано с нарушением в спинном или головном мозге.
Спровоцировать патологию могут следующие ситуации:
- Травмы ноги, спины, головы;
- Грыжа межпозвоночного диска;
- Различные опухоли, которые увеличиваясь сдавливают нерв;
- Рассеянный склероз;
- Абсцесс в позвоночнике;
- Повреждения спинного мозга: иммунные, инфекционные, токсические;
- Гематомы;
- Стеноз позвоночника;
- Закупорка артерии, питающей позвоночник;
- Авитаминоз, недостаток витаминов группы В и фолиевой кислоты, которые питают нервы.
Парез мышц нижних конечностей сопровождается следующими симптомами:
- Нарушение чувствительности кожи;
- Со временем пациент не может чувствовать боль, горячее и холодное;
- Ноги отекают;
- Пациента беспокоят боли;
- Спастический парапарез характеризуется напряжением мышц ног;
- При вялой форме наблюдается слабость мышц;
- Нарушаются коленные рефлексы;
- Пациент не может нормально ходить, прихрамывает, старается идти аккуратно и медленно.
- В тяжелых случаях наблюдается нарушение мочеиспускания, дефекации.
Симптомы обычно развиваются довольно быстро, в одних случаях наступает временное облегчение, а в других конечности слабеют все сильнее. Часто парез конечностей сопровождается и тяжелым моральным состоянием, пациент ничего не хочет, отказывается от еды.
Может наблюдаться и ухудшение общего состояния, например, слабость, тошнота, головокружения, повышение температуры, проблемы с артериальным давлением. При этом происходит и нарушение работы иммунной системы, организм становится подвержен инфекционным заболеваниям.
Парез может встречаться и в детском возрасте, в таком случае болезнь бывает врожденной и приобретенной. Приобретенные детские парезы связаны обычно с родовой травмой, а врожденные с патологией развития костного и головного мозга. В обоих случаях ребенку необходимо пройти курс лечения у невропатолога, иначе он начнет отставать в развитии.
Родителям нужно как можно скорее показать ребенка неврологу, если малыш делает первые шаги на носочках, он очень беспокоен, плохо спит и ест, а также наблюдается тремор подбородка. Не всегда эти симптомы являются признаком пареза, но пройти обследование нужно обязательно.
Лечение пареза лицевого нерва
Задачи лечения направлены на скорейшее восстановление функции нерва и паретичных мышц, а также профилактику осложнений. Лечение должно начинаться как можно раньше.
При идиопатической невропатии в лечении традиционно используют короткий курс глюкокортикоидов в высоких дозах, например, приём преднизолона перорально по 1 мг/кг в сутки на протяжении семи дней с последующей быстрой отменой. Своевременно проведённое лечение глюкокортикоидами увеличивает частоту полного функционального восстановления на 17%.
При подозрении на герпетическую инфекцию, в том числе и на синдром Ханта, назначают противовирусные препараты: 200 мг ацикловира по 5 раз в сутки, или 500 мг валацикловира по 3 раза в день, или 500 мг фамацикловира по 3 раза в день. При гнойном отите и мастоидите назначается антибактериальная терапия.
Лечение пареза лицевых мышц при синдроме Гийена — Барре или рассеянном склерозе проводится в соответствии с рекомендациями по лечению этих заболеваний
При сахарном диабете важное значение имеет регуляция углеводного обмена и микроциркуляции
Из немедикаментозного лечения применяется мимическая гимнастика. Эффективность физиотерапевтических методов и рефлексотерапии не доказана. Но в ряде случаев при медленном восстановлении правильно проведённая рефлексотерапия ускоряет процесс восстановления.
При появлении первых признаков спазмопареза или синкинезий необходимо отменить антихолинэстеразные препараты и стимулирующие методы физиотерапии. В этой ситуации применяют тепловые процедуры на лицо и упражнения на релаксацию мышц, включая постизометрическую релаксацию мышц (ПИРМ) и биологическую обратную связь (БОС).
Оперативное лечение может быть использовано при врождённой узости фалопиевого канала и глубоком парезе мимических мышц лица в остром периоде. Эффективность операции выше при проведении её в первые две недели заболевания. Такие операции проводятся крайне редко в специализированных центрах. Оперативное лечение также проводится при невриноме VIII пары или гнойном мастоидите.
Как ставится диагноз?
Общеизвестно, что эффективность лечения зависит от того, насколько точно определено заболевание. Поэтому при обращении человека в медицинское учреждение для постановки диагноза ему предлагается пройти такие виды обследования:
- Магнитно-резонансная томография. Следует знать, что данный вид обследования обычно проводится платно. Он стоит недёшево, но если есть средства, то не стоит отказываться от него, так как МРТ даёт наиболее точные результаты состояния человеческого организма. Посредством данного исследования можно выявить патологические отклонения от нормы и понять область распространения недугов.
- Миелография.
- Обследование ликвора.
Также назначается сдача анализа крови пациента. Еще необходима моча в качестве материала для обследования. Также производится забор крови на ВИЧ. Помимо этого определяется, есть ли в организме такое заболевание, как сифилис. Также для постановки диагноза необходимо выявить, какое количество В12 присутствует в организме пациента. Важным показателем является уровень фолиевой кислоты.
Типы патологии
Основными типами недуга называют:
- парез нерва;
- парезы конечностей;
- дистальный парез;
- парез гортани.
Опасными считаются парезы нерва, что, как правило, сопровождаются определённой ограниченностью движений мускулатуры пациента, вызывая повреждения определённой её части, когда мышцы утрачивают способность функционировать. Зачастую такое относится к серьёзным нарушениям НС.
Иной тип – парез рук и ног нередко связывают с опасными кровоизлияниями в мозг. Это весьма распространённый недуг в разных странах. Статистика гласит, что по самым скромным подсчётам миллионы людей страдают от неполной утраты подвижности конечностей. Так, при обездвиженности одной конечности говорят о монопарезе, а если поражен только левосторонний либо правосторонний бок – патологию именуют гемипарезом. Если пострадали две верхние либо нижние конечности, то речь идёт о парапарезе, а в случае тетрапареза очень плохо функционируют все конечности.
При парапарезе (независимо от того, рассматривается нижний либо верхний парапарез) всегда имеет место поражение спинного мозга на том либо ином уровне, но в некоторых случаях он возникает из-за патологий мозга. Причиной, провоцирующей парапарез нижних конечностей, является миелопатия – патология, вызванная повреждением спинного мозга. При этом, как правило, страдает шейный отдел позвоночного столба. Миелопатия тоже имеет свои причины, главные из которых – травма, спондилез, остеохондроз, компрессия в силу развития опухоли. Как уже упоминалось, миелопатия с нижним парапарезом – неразлучные спутники.
Нижний парапарез обладает характерной симптоматикой, которая помогает в процессе выявления патологии. К признакам явления относят:
- слабость в мышцах;
- неуверенность походки;
- отёк, болезненность ног;
- снижение рефлекса колен;
- неспособность наступить на пятку;
- снижение чувствительности кожи ног;
- проблемы с разгибанием, сгибанием голени;
- сложности со сгибанием, разгибанием бедра.
В случае если врачи подозревают нижний спастический парапарез, пациент зачастую наблюдает полную утрату чувствительности в поражённых конечностях (почти как в случае параличей). Такие люди весьма часто ушибаются, обжигаются, но при этом ничего не ощущают. Такие пациенты нуждаются в наблюдении и особом уходе. Эта патология, как правило, проявляется из-за поражения грудного отдела позвоночника. Нижний вялый парапарез, в свою очередь, является следствием поражения не только грудного, но и поясничного отдела.
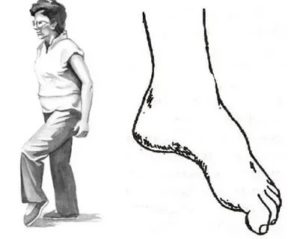
Следует сказать про парез стопы, что тоже является весьма распространенным отклонением. Парез стопы – сильная слабость в мышцах ног. Вследствие этой патологии, стопа не поднимается, «шлёпает» в процессе ходьбы. В народе парез стопы часто именуют «свисающей» либо «конской стопой».
Как правило, парез стопы начинается с боли в спине, но позже она опускается в область ниже колена. Далее, болезненность проходит, но стопа не движется, свисает в процессе ходьбы. Человек с такой патологией не может стоять либо ходить на пятках. Парез стопы, лечение которого не было проведено в срок, может перерасти в её паралич, а также вызвать ряд иных осложнений.
Если возвратиться к другим типам парезов, то следует сделать акцент на ещё одном, не менее опасном виде – парезе гортани. Эта патология подразделяется на 2 подвида. Миопатический парез, охватывающий гортань, возникает вследствие воспалений, что вероятны в мускулах. Вдобавок он возможен из-за определённых патологий нервов, как правило, нервного проводящего пути либо центров активности мозга. К ним относят ларингит, туберкулёз.
Невропатический парез проявляется в силу нарушений в ЦНС, периферической НС. Нередко серьёзные перемены в ЦНС отмечаются из-за истерий, в периферической – на фоне блуждающего нерва (точнее, возвратного гортанного нерва). В последнем случае патология нередко связана с травматизмом шейного либо грудного отдела позвоночника.
Последний тип – дистальный парез рук, лишает возможности осуществлять непринуждённые движения. Он тоже имеет свою классификацию, подразделяясь на 2 подтипа, – центральный и периферический. С такой патологией человек не способен сжать пальцы в кулак. К тому же его попытки сделать это, приводят к разгибанию в лучезапястном сочленении пациента.
Методы лечения
Необходимо незамедлительно обращаться в клинику для диагностики и начинать лечение пареза. Игнорирование симптомов может привести к полному параличу, а при заболеваниях гортани – к потере голоса. Восточные методики уже давно зарекомендовали себя, как эффективные и безопасные способы лечения этого заболевания. Среди процедур, помогающих преодолеть недуг и восстановить работоспособность, мы предлагаем наиболее результативны6:
- Иглоукалывание. Оказывает общее благоприятное воздействие на организм: устраняет боль, способствует возврату двигательных функций.
- Цзю-терапия. С помощью прижиганий улучшается кровоснабжение пораженных участков тела.
- Точечный массаж. Помогает восстановить функции мышц, способствует их укреплению.
- Мануальная терапия. Опытный врач уже после первого сеанса снимет боль в мышцах и суставах.
Лечение Пареза в клинике «Парамита»
Основное лечение пареза, в зависимости от стадии и причин возникновения недуга, мы осуществляем в соответствии с комплексным индивидуальным подходом к каждому пациенту. Основной упор делается не только на восстановление двигательной функции, но и на лечение заболевания, которое его вызвало. Наша задача не просто вылечить болезнь, но и простимулировать организм на борьбу с недугом в дальнейшем.
Опыт работы и эффективные методики, применяемые нашими специалистами, предоставляют уверенность в том, что такое заболевание, как парез, будет излечен быстро и без последствий. Сопутствующим благоприятным эффектом от лечения в нашей клинике станет повышение иммунитета и жизненных сил организма.
Описание
Парез – снижение мышечной силы. Данное состояние является следствием различных заболеваний и не зависит от принадлежности к определенному полу, поэтому можно сказать, что с одинаковой частотой встречается как среди женщин, так и среди мужчин. Возрастные рамки также различны и зависят от причины возникновения пареза. Снижение мышечной силы приводит к снижению трудоспособности, невозможности самостоятельно обходиться в быту, поэтому развитие пареза является серьезной социальной проблемой и требует своевременного оказания медицинской помощи.
Исходя из того, в какой области тела проявляется парез, принято выделять следующие виды:
- монопарез – симптомы проявляются только на одной руке или ноге;
- парапарез – признаки пареза присутствуют на обеих частях тела, которые располагаются симметрично по отношению друг к другу. При парезе рук его называют верхним, при парезе ног – нижним;
- гемипарез – парез поражает одну половину тела;
- тетрапарез – поражаются все конечности.
В зависимости от уровня повреждения нервной системы выделяют два вида пареза:
- Центральный (повреждение локализуется на уровне головного и спинного мозга);
- Периферический (повреждению подвергаются периферические нервы).
Основные причины центральных парезов:
- инсульт;
- черепно-мозговые травмы;
- травмы спинного мозга;
- опухоли головного и спинного мозга;
- межпозвоночные грыжи;
- рассеянный склероз;
- боковой амиотрофический склероз (БАС);
- детский церебральный паралич.
Среди причин периферического пареза выделяют следующие:
- радикулит;
- демиелинизирующие заболевания нервной системы;
- травмы периферических нервов;
- сдавления нервов, так называемые «туннельные синдромы»;
- поражения нервов при заболеваниях соединительной ткани и васкулитах;
- различные отравления, в том числе и алкоголем.