Паралич
Содержание:
- Разновидности симптома
- Диагностика
- Асимметрия лица после инсульта
- Клиническая картина паралича руки.
- Особенности
- Народные средства
- Лечение
- Парез – симптомы, лечение, причины болезни, первые признаки
- 1.Общие сведения
- Краткое описание
- Причины пареза у взрослых и детей
- Физиотерапевтические методы
- Симптомы
- Периферический парез
- Парез голосовых связок
- Клиническая картина ↑
- Оценочная шкала
- Что такое паралич?
- Подход к терапии
- Детский центральный паралич
Разновидности симптома
Тетрапарез бывает:
- Спастический. Проявляется повышенным мышечным тонусом в руках и ногах, что приводит к скованности движений. Такой механизм может происходить по причине повышенного внутричерепного давления, например при ДЦП или энцефалопатии. Вследствие этого может развиться истощение коры головного мозга, что способствует психическому недоразвитию.
- Центральный. Возникает при повреждении обоих полушарий, ствола мозга или верхнего отдела спинного мозга.
- Рефлекторный. Характеризуется гипертонусом и гиперрефлексией в конечностях при присутствии в них нормальной мышечной силы. Такое состояние, как правило, сопровождается патологическими рефлексами.
- Смешанный. Наблюдается разный по интенсивности мышечный тонус в руках и ногах. Иными словами, одновременно может возникать и гипотонус и гипертонус.
- Вялый. Возникает слабость и выраженная частичная потеря чувствительности в конечностях.
Диагностика
Основаниями для выставления диагноза становятся жалобы пациента, данные анамнеза, внешний осмотр. Врач оценивает амплитуду движений, сухожильные рефлексы, чувствительность, мышечную силу. При необходимости он назначает дополнительные инструментальные и лабораторные исследования. Диагноз подтверждается результатами таких мероприятий:
- рентгенографии;
- томографии;
- электронейромиографии.
При подозрении на инфекционный процесс выполняется люмбальная пункция с последующим биохимическим исследованием взятого образца. Для определения видовой принадлежности патогенов проводится бакпосев.
Парапарез нижних конечностей
Асимметрия лица после инсульта
При инсульте встречается периферический и центральный вариант поражения (ЛН). Зависит это от сосудистого бассейна, в котором произошел инсульт. Центральный прозопарез больше характерен для ОНМК в каротидном бассейне (внутренние сонные артерии и ветви.)
Периферический прозопарез характерен для расположения очага инсульта в области ствола головного мозга (к которому относится и Варолиев мост)- при стволовом инсульте.
Асимметрия лица при инсульте наблюдается часто, выраженная в той или иной степени.
Кроме косметического дефекта, ППЗ и ППГ приводят к подтеканию жидкости из угла рта во время питья или выпадению фрагментов пищи при кормлении.
По мере восстановления, фрагменты пищи меньше выпадают и жидкость меньше подтекает из угла рта. Эти положительные сдвиги проявляются уже на 2-3 недели после начала лечения. При тяжелых инсультах с выраженными неврологическими проявлениями подтекание жидкости из угла рта может сохраняться на месяцы и даже годы.
Снижение мышечного тонуса лицевых мышц замещается на спастическое сокращение, которое ощущается как “стягивание” половины лица. Больше характерно для периферического ППЗ.
Клиническая картина паралича руки.
С углублением пареза вариативность и динамический уровень моторики уменьшается, что легко определяется простым рукопожатием. Нередко нарушение мышечной моторики заявляет о себе без каких-нибудь определенных первопричин. Острое течение недуга сигнализирует о беде ярко выраженным болевым синдромом. Заболевания, при которых происходит разрыв нервных волокон, часто являются следствием травматического осложнения.
Сбой в дистальном отделе носит название «паралич Дежерин-Клюмпке». Вопросы подобного рода могут появиться из-за травмирования плечевого сустава ребенка в момент родов. При таком стрессе обездвиживание распространяется и на кисти. У пострадавшего не получается нормально сжимать кулак, складывать и открывать ладонь, т.к. распадаются мелкие мягкие структуры кисти.
При парезе из-за разрыва локтевых волокон беспокоят острые боли мышц, участвующих в распрямлении кисти и отведении в сторону локтя, теряется работоспособность. Обездвиживается мизинец.
Если лечение несвоевременно, это может привести к атрофии и гипотенару.
По внешнему виду кисть напоминает когтистую лапу. В основных фалангах пальцы находятся в разогнутом состоянии, а в других — согнуты, парализованные мышцы доминируют.
Проявление недуга сопровождается выраженным прогрессированием полинейропатии (поражением нервов).
Особенности
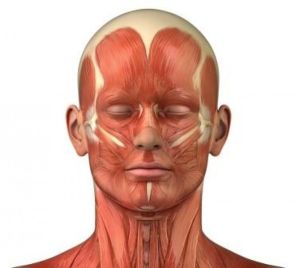
При травмировании лицевого нерва иннервация мимики нарушается или целиком прекращается — это особенность не только периферического, но и центрального паралича. Мышцы утрачивают свой тонус и перестают выполнять свои функции. Кроме нарушения мимики, при парезе появляются сбои, связанные с производством слюны и слез, вкусовым восприятием и чувствительностью эпителия.
Характерной особенностью аномалии считается тот факт, что, несмотря на невозможность управлять мышцами, больные не страдают от нестерпимой боли. Неприятные ощущения могут испытываться пациентом лишь в случае вовлечения в патологический процесс ушного нерва в заднеушной зоне. Чувствительность у больного также не меняется, а вот вкусовые ощущения претерпевают значительные перемены.
По сравнению с периферическим, центральный парез встречается гораздо реже — всего 2 случая на 100 тысяч человек. Течение этой болезни происходит намного тяжелее.
Народные средства
Фото: poleznenko.ru
Лечением паралича должен заниматься квалифицированный врач, который не только установит вероятную причину развития данного состояния, но также назначит наиболее рациональные методы лечения. Ни в коем случае не следует заниматься самолечением, необходимо сразу же после развития снижения мышечной силы обратиться в медицинское учреждение.
В домашних условиях важно ежедневно заниматься лечебной физкультурой, которая предотвращает появление контрактур и деформаций, а также способствует восстановлению движений. В первую очередь следует укладывать пораженную конечность в правильном положении, то есть необходимо предотвратить чрезмерное сгибание, разгибание или приведение парализованной конечности
Лечебная гимнастика должна начинаться с выполнения пассивных движений в полном объеме. В зависимости от локализации паралича выполняют следующие пассивные движения:
- отведение плеча вперед, вверх и сторону;
- сгибание и разгибание руки в локтевом суставе;
- отведение выпрямленной руки в сторону;
- пронация и супинация предплечья;
- вращение бедра в тазобедренном суставе;
- отведение бедра в сторону с последующим приведением;
- сгибание и разгибание ноги в коленном суставе.
Изначально занятия занимают 2-3 минуты, затем постепенно продолжительность занятий увеличивается.
Помимо этого, не следует забывать о массаже, с помощью которого восстанавливается работоспособность мышечной ткани и улучшается кровообращение в пораженной области. Необходимо начинать с пятиминутных растираний пораженной области и с каждым днем добавлять по несколько минут. К 12 – 14 дню длительность массажа должна составлять 30 минут и более. Как правило, курс массажа составляет 30 ежедневных процедур, после чего делается перерыв на 1 месяц, затем курс возобновляется. Чтобы достичь правильную технику выполнения массажа людям, имеющих паралич, необходимо предварительно побеседовать с врачом, который тщательно разъяснит все нюансы проведения данного массажа.
Лечение
Фото: saga.co.uk
Для успешного лечения необходимо предварительно установить причину, вызвавшую развитие пареза. При обнаружении опухоли, гематомы требуется хирургическое лечение. В случае инфекционного поражения головного или спинного мозга назначаются антибактериальные препараты, которые подбираются с учетом чувствительности микроорганизма, являющегося причиной развития инфекции. Также используются лекарственные средства, способствующие улучшению мозгового кровообращения и обмена веществ. Кроме того, назначаются препараты для улучшения нервной проводимости, так как именно нервные импульсы генерируют работу мышечной ткани.
С профилактической целью рекомендуется вести здоровый образ жизни, а именно отказаться от вредных привычек (курения, употребления спиртных напитков), разработать рациональное питание, не забывать о дозированных физических нагрузках, соблюдать режим дня и ночи (сон должен ежедневно составлять приблизительно 7,5 часов)
Важно контролировать уровень артериального давления, не забывать о приеме препаратов, способствующих снижению давления, своевременно лечить инфекционные заболевания. В случае появления соответствующих симптомов следует немедленно обратиться к врачу и ни в коем разе не откладывать поход к специалисту, так как раннее начало лечения способствуют улучшению прогноза заболевания
Парез – симптомы, лечение, причины болезни, первые признаки
Парез – снижение мышечной силы.
Данное состояние является следствием различных заболеваний и не зависит от принадлежности к определенному полу, поэтому можно сказать, что с одинаковой частотой встречается как среди женщин, так и среди мужчин.
Возрастные рамки также различны и зависят от причины возникновения пареза.
Снижение мышечной силы приводит к снижению трудоспособности, невозможности самостоятельно обходиться в быту, поэтому развитие пареза является серьезной социальной проблемой и требует своевременного оказания медицинской помощи.
Исходя из того, в какой области тела проявляется парез, принято выделять следующие виды:
- монопарез – симптомы проявляются только на одной руке или ноге;
- парапарез – признаки пареза присутствуют на обеих частях тела, которые располагаются симметрично по отношению друг к другу. При парезе рук его называют верхним, при парезе ног – нижним;
- гемипарез – парез поражает одну половину тела;
- тетрапарез – поражаются все конечности.
В зависимости от уровня повреждения нервной системы выделяют два вида пареза:
- Центральный (повреждение локализуется на уровне головного и спинного мозга);
- Периферический (повреждению подвергаются периферические нервы).
Основные причины центральных парезов:
- инсульт;
- черепно-мозговые травмы;
- травмы спинного мозга;
- опухоли головного и спинного мозга;
- межпозвоночные грыжи;
- рассеянный склероз;
- боковой амиотрофический склероз (БАС);
- детский церебральный паралич.
Среди причин периферического пареза выделяют следующие:
- радикулит;
- демиелинизирующие заболевания нервной системы;
- травмы периферических нервов;
- сдавления нервов, так называемые «туннельные синдромы»;
- поражения нервов при заболеваниях соединительной ткани и васкулитах;
- различные отравления, в том числе и алкоголем.
Лекарства
plastichno.com
В лечении пареза используются нейропротекторы – препараты, способствующие защите нервных волокон. С данной целью назначаются витамины группы В (В1, В6, В12), которые или используются по отдельности, или в комбинации. Примером такого комбинированного препарата является Мильгамма.
Данное лекарственное средство способно восстанавливать обмен веществ внутри клеток, что позволяет замедлить процесс разрушения миелина (оболочки нервного волокна), а также оказывает влияние на регенерацию миелина. Рекомендуется назначать в 2 этапа.
На первом этапе используется инъекционная форма препарата, на втором совершается переход на таблетки.
При нейроинфекции используются антибиотики, если имеется бактериальная этиология заболевания.
Выбор антибактериального препарата производится на основании анализа чувствительности микроорганизма, являющегося причиной развития инфекции, к тем или иным группах антибиотиков.
Зачастую лечение начинается до получения результатов анализа, при этом используются антибиотики широкого спектра действия. Например, могут назначаться цефалоспорины.
Важно понимать, что такое явление, как парез, может быть проявлением различных заболеваний, поэтому занимается лечением квалифицированный врач, который способен подобрать необходимое лечение с учетом каждого индивидуального случая
1.Общие сведения
Параличом в медицине называют полное, а парезом – частичное отключение моторной (двигательной) функции какой-либо структуры, ткани или органа. В соответствии с данным определением, парезы и параличи гортани представляют собой полное или частичное выпадение сократительной способности ее мышечных тканей; это отражается, прежде всего, на функционировании голосового аппарата.
Распространенность таких состояний исследована недостаточно, однако ряд авторитетных источников сообщает о том, что частота парезов и параличей гортани в последнее время возрастает. Вероятно, эта тенденция подпитывается тем, что рассматриваемая патология носит полиэтиологический (многопричинный) характер, и многие из потенциальных причин в настоящее время становятся все более актуальными.
Краткое описание
При тактильном контакте импульсы передаются через спинной мозг в головной при помощи нервных волокон, благодаря чему человек ощущает тепло, холод, боль и т. д. При СП мышцы постоянно пребывают в напряжении, в результате чего подаваемые сигналы не проходят по сухожилиям. Импульсы не доходят до ГМ. Концентрируясь в мышцах, они вызывают спазм и бесконтрольные движения.
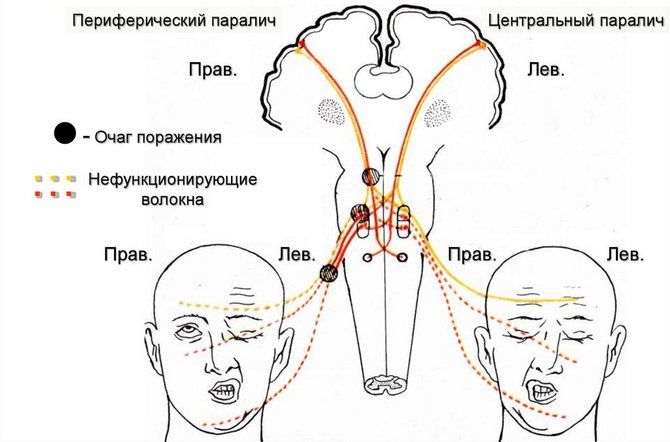
Спастический и периферический параличи
Иными словами, при СП поражаются двигательные нейроны ГМ. Т. к. пирамидальные пучки располагаются очень плотно друг к другу, паралич охватывает всю конечность (верхнюю или нижнюю) либо целиком одну сторон тела (правую или левую). В результате этого человек не может принимать определенные позы (тело ему просто не поддается). Но особенно тяжело больные переносят паралич лицевых мышц, потому что он доставляет им сильные моральные страдания.
Существует несколько разновидностей импульсов, повышающих мышечный тонус – внешние и внутренние. Со временем больной учится их определять и немного уменьшать проявления спастического (центрального) паралича. Некоторые люди даже умеют медленно передвигаться и пересаживаться с одного места на другое.
Нужно отметить, что паралич возникает на фоне поражения определенных очагов нервной системы. А т. к. таких очагов может быть несколько, проявляться СП может и другими симптомами. У некоторых пациентов болезнь вызывает трудности с дыханием, глотанием пищи, а иногда становится причиной резкого ухудшения зрения. Что касается тактильной чувствительности, то при спастическом параличе она притупляется либо исчезает полностью.
Снижению мышечного тонуса способствуют прогреваюшие процедуры, массажи, ЛФК. Но, к сожалению, все эти методы дают временный результат.
Причины пареза у взрослых и детей
У новорожденных и детей раннего возраста причинами парезов чаще всего становятся родовые травмы или несовершенства эмбрионального развития. К такому исход может привести внутриутробная гипоксия плода и повреждение нейронов во время прохождения плода по родовым путям.
Кроме того, у детей и взрослых к парезам часто приводят травмы головного и спинного мозга, а также отдельных нервных стволов. Еще одна распространенная причина – инфекции. Энцефалит различной этиологии может быть осложнением другого инфекционного процесса или иметь первичных характер, например, вследствие укуса клеща.
У взрослых поражением нервной системы сопровождается острое нарушение мозгового кровообращения (транзиторная ишемическая атака, ишемический инсульт, геморрагический инсульт). При этом чаще наблюдается центральная форма патологии.
У женщин причиной пареза может быть рассеянный склероз или миастения. Эти аутоиммунные заболевания могут встречаться и у мужчин, но гораздо реже. Для сильной половины человечества более характерно такое заболевание, как боковой амиотрофический склероз, также сопровождающийся парезом. Иногда к периферической форме патологии способен привести остеохондроз.
Физиотерапевтические методы
Наряду с медикаментозным лечением применяют физиотерапевтические методы. Как правило, при парезе показан электрофорез либо светолечение. Также применяют низкочастотные методы магнитотерапии.
Физиотерапевтические методы направлены на восстановление нормального кровотока. Они помогают улучшить обменные процессы в пораженном участке и снять спазм нервных волокон.
Помимо физиотерапии, применяют некоторые техники массажа и акупунктуру. Все это позволяет улучшить местное кровообращение и постепенно способствует восстановлению возможности управлять собственной мимикой.
Пациентам показана гимнастика для лица, которая помогает восстановить двигательную активность. Она включает следующие упражнения:
- «хмурые брови» — пациенту необходимо хмуриться и расслаблять надбровные дуги несколько раз в день;
- «полные щеки» — следует максимально надуть щеки, а затем расслабить их;
- «свист» — необходимо сложенные трубочкой губы максимально вытянуть вперед, имитируя свист.
Также помогают упражнения для разработки мимических мышц, отвечающих за движение века: глаза следует максимально широко распахнуть, сделав удивленное лицо, а затем расслабить. Гимнастика выполняет до 10 раз в день, в любую свободную минуту.
Тем не менее, одной только гимнастикой либо массажем вылечить парез не получится, поэтому необходимо совмещать эти методы с консервативным медикаментозным лечением.
Симптомы
Симптоматика паралича изменяется в широком диапазоне и зависит от типа патологии и от локализации поражения. Выявить эти подробности помогает осмотр и опрос больного – если он в состоянии говорить.
По симптомам паралича удается оперативно выявить локализацию поражения. По ней врач определяет причину возникновения проблемы.
В зависимости от локализации могут наблюдаться такие симптомы:
- Нет мышечной силы в руках. Человек не может брать в руки предметы. У него также не получается поднять, согнуть или разогнуть руки.
- Нет мышечной силы в ногах. Человек лишается возможности совершать активные движения нижними конечностями.
- Голова свисает вперед. Такой симптом характерен для паралича задней мускулатуры шеи.
- Нечленораздельная речь. Если человек высовывает язык, он отклоняется в бок. Пища во время еды западает.
- Нарушается движение глазных яблок. Больной не может координированно двигать глазами. Возникает косоглазие. Такую патологию называют «параличом взора».
- Нарушение функционирования органов таза. Наблюдается непроизвольное мочевыделение.
Симптомы зависят от типа парализации. Центральный тип:
- пропадает мышечная сила;
- снижается объем активных и пассивных движений;
- увеличивается мышечный тонус;
- усиливаются глубокие рефлексы;
- ухудшаются поверхностные рефлексы;
- появляются патологические рефлексы;
- отсутствуют фасцикулярные и/или фибриллярные подергивания.
Периферический тип:
- снижается мышечная сила в области иннервации;
- снижается объем активных движений;
- увеличивается объем пассивных движений;
- снижается мышечный тонус;
- сохраняются поверхностные рефлексы;
- развивается гипотрофия или атрофия мышц;
- присутствуют фибриллярные и/или фасцикулярные подергивания.
Периферический парез
Периферический парез развивается при непосредственном повреждении нерва. При этом нарушения развиваются в одной группе мышц, которые иннервирует данный нерв. Мышечная слабость может отмечаться только в одной ноге или руке. Чем более крупный нерв поврежден, тем большую часть тела охватывает парез или плегия (паралич).
Периферические парезы развиваются вследствие следующих причин:
- дегенеративных заболеваний позвоночника, радикулита;
- демиелинизирующие заболевания;
- поражений нервов при заболеваниях соединительной ткани и васкулитах;
- сдавления нервов («туннельные синдромы»);
- травм нервов;
- отравления алкоголем и другими токсическими веществами.
При наличии периферического пареза возникает мышечная слабость, ослабление рефлексов, снижение тонуса. Отмечаются непроизвольные подёргивания мышц. Со временем развивается мышечная атрофия (мышцы уменьшаются в объёме), возникают контрактуры.
Парез лица развивается при повреждении лицевого нерва. Он характеризуется нарушением функционирования мимических мышц. У большинства пациентов наблюдается одностороннее поражение, но бывает и тотальный парез. Основным симптомом, указывающим на прогрессирование пареза лицевого нерва, является асимметрия лица или полное отсутствие двигательной активности мышечных структур со стороны локализации поражения.
Парез голосовых связок
При патологии голосовые связки частично утрачивают свою основную функцию. Причина данного недуга – дисфункция нервного окончания, обеспечивающего верхние дыхательные пути, в частности голосовые связки.
Но деятельность голосовых связок не может прекратиться ни с того, ни с сего. Чаще всего такой дефект возникает при:
- проведения сложной операции на щитовидной железе;
- повреждении стенок кровеносных сосудов;
- травмах позвоночного столба;
- любых опухолях (злокачественных, доброкачественных);
- неестественном выпячивании стенок аорты;
- серьезных патологиях сердечно-сосудистой системы;
- повреждении позвонков шейного отдела;
- защемлении нервных окончаний, которые идут от ЖКТ.
Клиническая картина ↑
Паралич голосовых связок и гортани в целом имеет ряд симптомов, которые зависят от того какой объём органа был поражен. Для одностороннего поражения характерно:
- осиплость и хрипота в голосе;
- быстрая утомляемость при разговоре;
- одышка;
- частые поперхивания;
- болевые ощущения в глотке;
- чувство инородного тела в гортани;
- ухудшение подвижности языка.
В случае двустороннего поражения картина выглядит куда хуже:
- развивается афония;
- стеноз гортани;
- дыхательная недостаточность.
В некоторых случаях стеноз развивается крайне быстро и требует незамедлительного хирургического вмешательства. Стеноз является серьёзным осложнением пареза или паралича, так как на его фоне развивается гипоксия организма. Стадия стеноза характеризуется:
- поверхностным дыханием;
- пониженной дыхательной активностью;
- шумностью дыхания;
- замедлением пульса;
- бледностью кожных покровов и посинением носогубного треугольника.
Оценочная шкала
Выявить наличие спастического нижнего пареза, а также оценить его силу можно, воспользовавшись специально разработанной шкалой, в которой сила мышц определяется от 0 до 5 баллов.
Если это 0 баллов, то произвольных движений в ногах у человека нет. Такое состояние носит название паралич.
Если это 1 балл, то присутствуют едва заметные сокращения мышц, а вот движений в суставах нет.
Если это 2 балла, то объём движений в суставах минимален, и они возможны только в горизонтальной плоскости и без преодоления силы тяжести.
Если это 3 балла, движения в суставе ограничены не так сильно, как в предыдущем варианте, а мышцы могут преодолеть силу трения и силу тяжести. То есть пациент способен оторвать ногу от пола.
Если это 4 балла, то сила снижена минимально, а движения в суставах полностью сохранены.
5 баллов выставляется здоровому человеку при нормальной силе мышц и при полном объёме движений в суставах.
Что такое паралич?
Повреждение нижних мотонейронов приводит к полному параличу мышцы. Одним из примеров является моторная невропатия, которая вызывает дегенерацию нижних мотонейронов. В этом состоянии мышечный тонус значительно снижается, сокращения полностью прекращаются, и пораженная мышца становится вялой.
Паралич — это полная потеря мышечной функции одной или нескольких мышц. Тем не менее, термин паралич иногда используется даже для обозначения частичной слабости или слабости типа верхних мотонейронов. Однако при правильном применении парез немного отличается от паралича в зависимости от степени и типа слабости.
Ребенок с инфантильным параличом
Подход к терапии
Как правило, первичным появлением плегии считается дискомфорт мышц. При неверно выбранной терапии или ее отсутствии патология  может стать причиной появления полного паралича.
может стать причиной появления полного паралича.
Обычно при частичной обездвиженности проявляются сильные боли и острые заболевания, на основании чего назначается лечение. Основная терапия обычно направлена на изначальное выявление и устранение основной причины.
Существует несколько методов лечения патологий:
- хирургическая операция с удалением опухоли спинного или головного мозга, удаление гематом, гнойников и антибактериальное лечение;
- лечение антибиотиками при инфекционных повреждениях нервной системы;
- нормализация кровяного давления, назначение лекарств для улучшения кровотока в мозге, обмена веществ;
- для устранения отравлений назначаются витамины А, В, С и растворы;
- использование средств для улучшения нервно-мышечных реакций при миастении;
- при ботулизме может назначаться противоботулиническая сыворотка.
Кроме лекарственной терапии назначаются курсы массажа, повышающие тонус мышц. Важную роль в лечении различных типов патологии играет решительность и сила воли больного, который должен стремиться к выздоровлению для активизации внутренних жизненных сил.
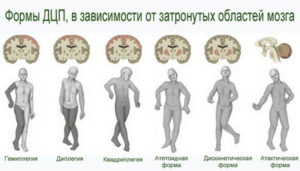
Детский центральный паралич
Также высок риск от родовых травм и акушерских манипуляций. Часто встречается у недоношенных детей, а также детей, родившихся в состоянии асфиксии.
С возрастом могут наблюдаться незначительные улучшения. Ребенок отстает в развитии. Это может выражаться как в физическом плане, так и в умственном.
Такие дети позже начинают сидеть и ходить. При ходьбе наблюдаются значительные затруднения. Руками пользуются неумело.
При возникновении внешних раздражителей спазм усиливается. Случаи детского ДЦП требуют длительной реабилитации водными процедурами, лечебной гимнастикой и массажем.