Паратонзиллярный абсцесс
Содержание:
- Способы лечения
- Профилактика паратонзиллярного абсцесса
- Диагностика
- Причины
- Как происходит диагностика
- Осложнения и последствия
- Характеристика проблемы
- Флегмоны как осложнения заболеваний ЛОР-органов
- Признаки и течение околоминдаликового абсцесса
- Формы заболевания
- Классификация
- Лечение паратонзиллярного абсцесса, препараты и вскрытие
- Паратонзиллит – основное лечение
- Можно ли самому заметить признаки паратонзиллита?
- Дополнительные лечебно-профилактические мероприятия
- Почему возникает флегмозная ангина, или паратонзиллярный абсцесс, у детей и взрослых?
Способы лечения
При своевременном и адекватном лечении воспаление тканей проходит в течение нескольких дней, не оставляя никаких признаков. Но в случае паратонзиллярного абсцесса специалисты рекомендуют провести операцию по удалению миндалин, чтобы избежать дальнейших рецидивов.
В зависимости от стадии развития заболевания проводится медикаментозное лечение или хирургическое вмешательство по вскрытию абсцесса. Терапия инфильтративного и отечного паратонзиллита проводится комплексно, включая в себя гигиенические, лечебные и общеукрепляющие мероприятия.
Изначально в период острого обострения паратонзиллита пациенту назначается постельный режим с частым приемом теплой пищи в измельченном виде и регулярным питьем. Для снятия острой боли рекомендуется проводить лечение полосканием ротовой полости Фурацилином, Хлорофиллиптом или Йодинолом.
В качестве основного лечения прописываются антибиотики и противомикробные средства: Эритромицин, Бисептол, Цефтриаксон. Дозировку и продолжительность лечения назначает врач исходя из формы патологии. Дополнительно назначается прием жаропонижающих, антигистаминных и иммуномодулирующих препаратов, они помогают снизить общую симптоматику и облегчить состояние больного.
https://youtube.com/watch?v=NCjmNsrqrlI
Профилактика паратонзиллярного абсцесса
Для профилактики возникновения гнойника в полости рта нужно своевременно лечить ангину, гингивит, воспаления аденоидов, санировать кариозные полости в зубах. Укрепление иммунитета в использованием физкультуры, адекватного закаливания, употреблении большого количества свежих фруктов и овощей помогут противостоять заболеванию.
Автор статьи:
Образование: В 2009 году получен диплом по специальности «Лечебное дело», в Петрозаводском государственном университете. После прохождения в интернатуры в Мурманской областной клинической больницы получен диплом по специальности «Оториноларингология» (2010 г.)
‹
Вся правда о жире на животе – 8 фактов!
7 запахов тела, говорящих о болезнях
›
Диагностика
Учитывая, что клиническая картина заболевания выражена ярко, то определить врачу предварительный диагноз не сложно. Чтобы подтвердить предположение ЛОР-врачу может хватить анамнеза и результатов визуального исследования слизистой горла (процедура называется фаронгоскопия). Полноценное диагностирование выглядит следующим образом:
- Сбор сведений об истории болезни и прошлых заболеваний (анамнез) и жалоб. В основном образование абсцесса происходит на 3 или 5 сутки после выздоровления ангиной. Также доктор исследует ротоглотку на наличие травм и инфекций.
- Общий осмотр — некоторые больные обращаются ко врачу из-за болевых ощущений в области шеи, в частности с затруднением поворота головы в какую-либо сторону. Врач определяет причины затрудения подвижности шеи, увеличение лимфаузлов, а также присутствует ли запах изо рта и общую температуру тела.
- Исследование слизистой горла — эта методика является самой информативной. Врач определяет наличие выпячивание клетчатки в области миндалин. Обычно на их поверхности присутствует желтоватая область, зона возможного гнойного прорыва. В результате происходит смещение язычка, оттесняется небная миндалина.
- Лабораторные тесты — у пациента берут общий анализ крови, где определяют изменения, связанные с воспалительным процессом — увеличение скорости оседания эритроцитов (СОЭ), уровень нейтрофильного лейкоцитоза. Чтобы выявить возбудителя и узнать чувствительность к антибиотикам проводится бактериальный посев.
- Аппаратная диагностика — для исключения неподходящих по симптомам болезни и сведения диагноза к одному заболеванию специалист проводит компьютерную томографию шеи, УЗИ, рентгенографию шеи и мягких тканей.
Диагностика помогает выявить возможное онкологическое заболевание (характерно незначительное изменение или же нормальная температура тела, отсутствие боли, постепенное развитие симптомов), дифтерию (находят налет сероватого цвета на слизистой, а из данных бактериологического посева — наличие палочек Леффлера), аневризмы (прощупыванием или визуально определяют пульс). При скарлатине находят высыпания на коже, а в сборе сведений об истории болезни наличествует контакт с больным.
Причины
Почему возникает паратонзиллярный абсцесс, и что это такое? Основными возбудителями паратонзиллита и паратонзиллярного абсцесса являются Streptococcus pyogenes группы А и Staphylococcus aureus; большое значение имеют также анаэробные микроорганизмы. Кроме того, паратонзиллярный абсцесс может иметь полимикробную этиологию.
Обычно проходит несколько дней после ангины, больной даже может чувствовать некоторое облегчение, но потом опять внезапно повышается температура тела до достаточно высоких цифр (38-39) градусов за Цельсием, он ощущает резкую боль в горле при глотании. Часто боль локализуется только с одной стороны. В дальнейшем возможны два исхода ситуации, или это воспаление уходит самостоятельно под влиянием лечения, или через 3-4 дня образовывается так называемый паратонзиллярный абсцесс.
Как происходит диагностика
В ходе его проведения необходимо выяснить наличие других заболеваний, диагностированных на данный момент, а также определить, когда именно и какие симптомы начали проявляться у пациента.
Также специалисту необходимо узнать, есть ли у пациента хронические патологии и нет ли аллергии на какие-либо медикаментозные препараты.
Далее выполняется первичный визуальный осмотр глотки (в том числе и методом гипофарингоскопии, при котором применяется специальное гортанное зеркало). После этого врач проводит пальпацию лимфоузлов и прослушивает сердце и легкие.
Помните! Пациенту необходимо сдать общий анализ крови, повышенное количество лейкоцитов и лимфоцитов в которой позволяет точно установить наличие болезни.
Также необходимо выполнить следующие диагностические процедуры:
- мазок из зева с целью определения конкретного возбудителя;
- взятие мазка для бактериологического посева;
- антибиотикограмма;
- рентгенография костей и суставов (для исключения развития осложнений ревматического характера).
Помимо этого выполняется эхокардиограмма, которая позволяет выяснить, не дало ли заболевание осложнений на сердце.
Осложнения и последствия
Осложнения флегмонозной ангины очень опасны, так как они поражают не только горло и близлежащие ткани, но и внутренние органы. Инфекция способна распространяться вместе с кровью и лимфатической жидкостью по всему организму. Особенно опасно заражение стрептококком, который вызывает ревматические заболевания – остеомиелит, эндокардит, полиартрит, системную склеродермию.
Другие последствия паратонзиллярного абсцесса:
- Гайморит.
- Нефрит.
- Тромбофлебит.
- Стеноз гортани.
- Некроз.
- Рожистое воспаление.
- Инфекционно-токсический шок.
- Лимфаденит.
При проникновении бактериальных возбудителей в артериальные сосуды существует риск развития тромбоза кавернозного синуса и гнойного менингита. При попадании патогенной микрофлоры в системный кровоток может развиться сепсис, опасный для жизни пациента.
Паратонзиллярный абсцесс горла, симптомы и лечение которого будут детально рассмотрены в статье, обычно заканчивается выздоровлением при своевременной эффективной терапии. В противном случае гнойное воспаление распространяется в глотку, что может стать причиной повреждения ее стенок при хирургическом вмешательстве по вскрытию гнойника. Также иногда наблюдается вскрытие паратонзиллярного абсцесса, при котором гной попадает в здоровые ткани, что располагаются рядом.
Эти явления могут спровоцировать ряд осложнений:
- флегмона шеи и тканей глотки;
- развитие сепсиса;
- стеноз гортани, приводящий к удушью;
- гнойное поражение сердца, аорты и вен;
- тромбофлебит, абсцесс головного мозга;
- менингит, энцефалит;
- ангина Людвига;
- некроз тканей;
- тромбоз яремной вены;
- развитие токсического шока;
- появление кровотечений из крупных сосудов шеи.
Характеристика проблемы
Паратонзиллярный абсцесс – воспаление клетчатки миндалин гнойного характера, последняя стадия паратонзиллита, что выступает одной из самых тяжелых форм поражения глотки. В 80 % случаев причиной развития заболевания выступает хронический тонзиллит. Болезнь чаще всего развивается осенью или весной. При отсутствии лечения она провоцирует развитие таких осложнений, как флегмона шеи, медиастинит, сепсис.
Возбудителями болезни выступают стрептококки, пневмококки или грибы Candida. При поражении миндалин их углубления наполняются гноем, обычно очаг воспаления односторонний. После регулярных острых воспалений ткань миндалин покрывается рубцами, которые способствуют нарушению оттока гнойного отделяемого из больших углублений, поэтому она полностью не очищается.
Абсцесс имеет вид круглого образования красного цвета, через поверхность которого просвечивается желтое содержимое. При пальпации некоторый участок образования будет мягким из-за содержания в нем гноя. Зев при этом смещен в противоположную абсцессу сторону.
Флегмоны как осложнения заболеваний ЛОР-органов
Флегмона – это неограниченное диффузное гнойное воспаление тканей. При ЛОР-патологии флегмона может быть осложнением течения таких заболеваний, как фурункулы и абсцессы носа, гнойные ангины, хронический тонзиллит, абсцессы глотки, гнойный синусит, гнойный отит.
При флегмонах гнойное воспаление не ограничено капсулой, гной распространяется по клетчатке, переходя по сосудисто-нервным пучкам из одного фасциального кармана в другой, в процесс вовлекаются окружающие ткани-сосуды, мышцы, сухожилия, происходит гнойное расплавление тканей.
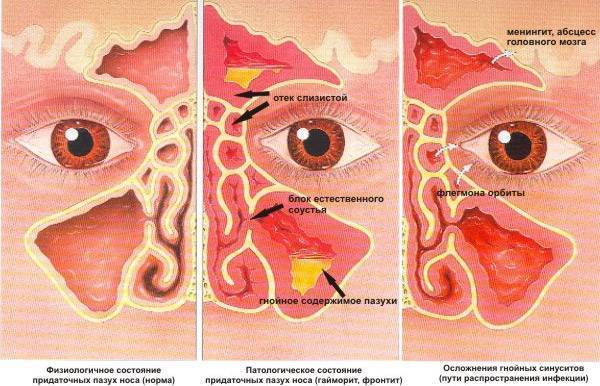
Возбудителями флегмоны обычно являются стрептококки и стафилококки, синегнойная палочка. В более тяжелых случаях флегмону вызывает анаэробная флора.
Флегмоны характеризуются :
- Разлитой болезненностью,
- Покраснением,
- Выраженной отечностью окружающих тканей,
- Нарушением функции близлежащих органов.
- Регионарным лимфаденитом.
- Общей интоксикацией организма – температура, слабость, головная боль, тошнота.
- Рразвитием осложнений:
- тромбоза сосудов,
- изъязвления сосудов с развитием кровотечения,
- прогрессированием тромбофлебита с тромбозом венозных синусов,
- распространением процесса на мозговые оболочки с развитием гнойного менингита.
- сепсиса.
При глубокорасположенных вялотекущих флегмонах шеи симптомы могут быть не так ярко выраженными, что затрудняет диагностику.
Флегмоны при ЛОР-патологии можно разделить на следующие группы:
Флегмоны лица
При ЛОР-патологии флегмоны лица возникают как осложнение течения фурункулов носа, при попадании инфекции после операций на полости носа, а также при прогрессировании риноорбитальных осложнений.
Флегмоны лица чаще располагаются в области носа, в области нижней челюсти.
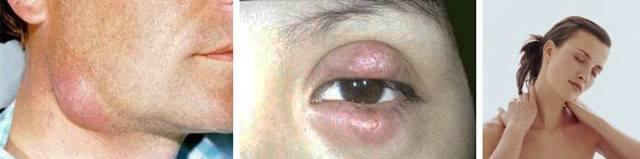
Флегмоны орбиты
Этот вид флегмон является в основном осложнением гнойных синуситов (чаще всего воспаления клеток решетчатого лабиринта, реже – других придаточных пазух носа).
- С переходом на ретробульбарную клетчатку.
- Без перехода на ретробульбарную клетчатку.
Флегмоны шеи
1) Локализованные:
- Подбородочная;
- Подчелюстная;
- Передней области шеи;
- Боковой области шеи.
2) Распространенные:
- C переходом на околопищеводную клетчатку.
- Осложненная медиастенитом.
- С переходом на клетчаточные пространства спины.
Лечение флегмон лица и шеи проводится в сециализированном отделении гнойной хирургии. Необходима экстренная операция, цель которой:
- Вскрытие гнойной полости,
- Максимальное и щадящее удаление некротизированных тканей,
- Промывание раны растворами антисептиков и антибиотиков,
- Налаживание дренажа для оттока воспалительного экссудата.
- В послеоперационном периоде назначается массивная антибиотикотерапия, дезинтоксикационные мероприятия.
Признаки и течение околоминдаликового абсцесса
Потеря голоса и боль в горле.
Перитонзиллярное нагноение, как правило, является осложнением ангины, и возникает на 4 -5 день после ее начала. Симптомы патологии оказывают гнетущее воздействие на заболевших и тяжело ими переносятся.
Клиническая картина имеет следующие признаки:
- односторонняя боль в горле, реже двухсторонняя;
- температурные рефлексы;
- невозможно полностью отрыть рот;
- припухлость региональных лимфоузлов;
- изменения в голосе;
- неприятный запах изо рта.
Припухлость лимфатических узлов.
Первым маркером, сигнализирующим о начале абсцесса околоминдаликовой клетчатки, является односторонняя боль в горле. Боль возникает во время глотания, а может резко усилиться настолько, что приобретает постоянный характер, и начинает беспокоит человека даже в покое.
Поворот головы, прием пищи или глотание слюны усиливают болевой синдром. Больной отказывается от пищи и лишается сна. Одновременно с дискомфортом в глотке, развиваются симптомы интоксикации: повышается температура до 38,0-38,5°, появляется озноб, головная боль, гипертермия, слабость.
Мучительные ощущения при глотании слюны приводят к развитию саливации. Больному, чтобы слюна стекла из полости рта, приходится находиться в полусидящем положении и наклонять голову вперед.
Воспаления затрагивает мягкое небо, что приводит к нарушению его подвижности. При этом происходят изменения в голосе – речь невнятная, с гнусавым оттенком.
Обязательно наблюдается припухание подчелюстных регионарных лимфатических узлов, появление болей в районе шеи. Больной начинает наклонять голову в больную сторону, и пытается сохранить подобное положение. Чтобы выполнить поворот головы, он разворачивает туловище.
Прогрессирование заболевания приводит к спазму жевательной мускулатуры – тризму. Этот характерный признак перитонзиллярного нагноения отличает его от абсцесса миндалин.
Тризм выражается в затрудненном открывании рта, что значительно усложняет визуализацию врачом носоглотки. Возникает по причине воспаление регионарных лимфатических узлов и челюстного сустава.
У больных проявляется достаточно деликатный симптом – неприятный гнилостный запах изо рта. Это оказывает отталкивающее воздействие на окружающих, что и без того усиливает гнетущее состояние заболевших.
В целом состояние людей, страдающих от перитонзиллярного абсцесса, постоянно ухудшается от постоянных болей, недосыпания и голодания. Любое движение головой или процесс глотания выражается мучительной гримасой на лице.
Средняя продолжительность болезни составляет 10-12 дней. Если хирург не производит вскрытие нагноения, то на 6-7 день происходит самопроизвольный прорыв гнойных масс. В целом это приводит к резкому улучшению состояния.
У больного температура приходит в норму, ему становится легче глотать, а в слюне появляются гнойные вкрапления. Иногда болезнь сопровождается бурными осложнениями, в виде некротических изменений рядом лежащих тканей. В этом случае она носит затяжной характер, и может достичь 16-18 дней.
Формы заболевания
Паратонзиллярное пространство может быть поражено в разных областях. Локализация воспаления послужило основанием для следующей классификации абсцессов. Выделяют:
- передневерхний – скопления гноя находятся за передней дужкой и мягким небом в районе верхнего полюса миндалины (данная форма заболевания самая распространенная);
- наружный, или боковой, – гнойное содержимое находится за глоточной фасцией и капсулой миндалины;
- задний– гной образуется в районе задней дужки;
- нижний – инфильтрация нижнего отдела вызывает смещение небной дужки вниз.
Флегмонозная ангина может быть классифицирована и по форме отека.
- Отечный паратонзиллит – это отек мягких тканей неба, небных дужек, маленького язычка. Слизистая оболочка изменяет цвет на бледный или прозрачный. Эта форма заболевания редкая, встречается частотой 1:10.
- Инфильтративный абсцесс миндалин характеризуется наличием инфильтрата, вокруг которого развивается отек через 4–5 суток от начала болезни. Осмотр показывает несимметричную форму мягкого неба.
- Абсцедирующий перитонзиллярный абсцесс характеризуется тем, что вместо инфильтрата образуется углубление, заполненное гноем. По сути именно это и есть самый настоящий абсцесс. Слизистая оболочка сильно натянута с просвечивающимся под ней гноем, который перемещается при нажатии.
Классификация
Существует три разновидности паратонзиллярного абсцесса, каждый из которых имеет собственные отличительные черты:
- Передне-верхний – встречается в 90% случаев. Это связано с плохим оттоком гноя с верхнего полюса миндалины, что приводит к накоплению его и дальнейшему распространению на клетчатку.
- Задний – выявляется у каждого десятого заболевшего. Он может осложниться отеком гортани и, как следствие, нарушением дыхания.
- Нижний – встречается довольно редко. Его развитие связано, как правило, с одонтогенной причиной. Абсцесс располагается в клетчатке за нижней третью небной дужки между небной и язычной миндалинами.
Лечение паратонзиллярного абсцесса, препараты и вскрытие
Лечение паратонзиллярного абсцесса должно начинаться уже тогда, когда вы только заподозрили слабую, но одностороннюю боль в горле. У вас будет как минимум, 2-3 дня до наступления инфильтрации, и 3 дня течения инфильтрации до нагноения. Почти целая неделя, за которую можно не допустить появления гнойника. Итак, следует:
- Часто полоскать горло (5-6 раз в день), желательно соленой горячей водой. Соль будет «вытягивать отек»;
- Полоскания солью нужно чередовать с полосканиями фурациллином, хлоргексидином, мирамистином, другими местными антисептиками;
- Можно употреблять сосательные антисептические пастилки;
- Назначается обильное витаминное питье, жидкая пища, которая механически щадит зев;
- При наличии дома физиоаппаратов, можно прогревать зев, например, ультрафиолетом или синей лампой;
- Нужно показаться врачу и, если в течение 2-3 дней боль прогрессирует – то нужно начинать прием антибиотиков. На ранних стадиях применяются пероральные препараты широкого спектра действия, например, амоксиклав или амоксициллин, а для воздействия на анаэробную флору можно применять стоматологические гели с метронидазолом местно, либо применять его внутрь.
Вся антибактериальная терапия должна быть согласована с ЛОРом, или с участковым терапевтом. В том случае, если консервативная терапия не дала результата, то нужно приступать к оперативному лечению: проводится вскрытие паратонзиллярного абсцесса.
Оперативное лечение (вскрытие абсцесса)
Обычно это происходит на стадии нагноения, «в расцвете» клинической картины. Но целесообразно также проводить операцию и в конце стадии инфильтрации, поскольку это предупреждает нагноение.
Операция проводится после госпитализации в ЛОР – отделение, то есть в стационарных условиях.
Вначале в месте наибольшего выпячивания проводят анестезию слизистой оболочки (орошением из пульверизатора, или простым смазыванием раствором анестетика), а затем проводят инфильтрационную анестезию новокаином, тримекаином. В результате тризм ликвидируется, и рот хорошо открывается.
Затем проводят разрез скальпелем, обычно в месте флюктуации гнойника, или в области наибольшего выпячивания, с таким расчетом, чтобы не повредить сравнительно крупные сосуды. Обычно глубина разреза составляет 1,5 – 2 см, а его длина — до 3 см.
Это позволит уверенно ориентироваться в полости абсцесса, выпустить весь гной, а также ввести в рану специальные глоточные щипцы и хорошо ее расширить: ведь абсцесс может быть многокамерным и содержать перемычки.
При этом опорожниться может только часть гнойника, а больший объем останется в глубине раны, что вызовет прогрессирование болезни.
Радикальный вариант
В том случае, если при поступлении пациента выясняется, что ангины – это его постоянный спутник жизни, то при операции «одним выстрелом убивают трех зайцев», а именно:
- проводится вскрытие абсцесса;
- выполняется тонзилэктомия с этой стороны, то есть удаление миндалины;
- выполняется тонзилэктомия с противоположной стороны.
Все. Теперь повторение абсцедирующего паратонзиллита у пациента исключается. Этот способ лечения не вызывает существенного удлинения времени операции, и не очень-то усложняет ее. Зато отдаленные исходы при таких радикальных вмешательствах значительно более благоприятные, чем при простом дренировании абсцесса.
После этого пациенту назначают внутримышечные инъекции антибактериальных препаратов, полоскания, и при нормализации общего самочувствия отпускают домой, прописав полоскания и щадящую, теплую, кашицеобразную пищу.
Осложнения и прогноз лечения
Мы уже говорили о том, какие осложнения могут возникнуть при развитии паратонзиллярного абсцесса горла. К ним относятся заглоточный и окологлоточный абсцессы.
Но инфекция может прорваться еще глубже. Может возникнуть флегмона дна полости рта при затеке гноя вниз, развиться гнойный медиастинит, в том случае, если гнойные затеки попадут в средостение, где находится сердце, корни легких, крупные сосуды и нервы.
При этих состояниях до сих пор высока госпитальная летальность.
Поэтому, чтобы справиться с паратонзиллитом и абсцессом своими силами – начинайте энергичные действия уже тогда, когда вы почувствовали навязчивую боль в горле при глотании с одной стороны.
голос
Article Rating
Паратонзиллит – основное лечение
Лечение паратонзиллита начинают с выявления формы и локализации воспаления. При паратонзиллярном абсцессе пациенту обычно предлагают госпитализацию в стационар для вскрытия гнойника и проведения антибактериальной терапии.
- Если паратонзиллит выявлен в отечной или инфильтративной форме, когда острый процесс продолжается не более трех дней и нет данных за образования гнойника, врач назначает антибиотики и чаще всего в инъекциях. Используют Пенициллин, Олеандомицин, Эритромицин. Необходимо полоскание и санация горла антисептическими растворами. Таблетки с антигистаминным эффектом помогают снять отечность тканей. При повышении температуры используют жаропонижающие препараты, для обезболивания назначают анальгетики.
- До образования гнойника назначают и физиотерапевтические процедуры.
-
Если паратонзиллит перешел в абсцесс, то его необходимо вскрыть. Хирургическое вмешательство проводят под местным обезболиванием и затем в течение нескольких дней лечение продолжают промыванием дезинфицирующими растворами вскрытой полости.
Хирургическое лечение проводится по показаниям, чаще всего назначают абсцесстонзиллэктомию, то есть удаление гнойника вместе с миндалиной. Такое лечение проводится при выявлении следующих показаний:
- Боковом расположении абсцесса, когда затруднительно его вскрыть без осложнений.
- При отсутствии улучшения самочувствия больного после вскрытия абсцесса.
- Разлитом воспалении, когда отмечается вовлечение в патологический процесс тканей горла, шеи, грудной клетки.
- Повторных паратонзиллитах и неоднократных тяжело протекающих ангинах.
В стадию восстановления лечение необходимо продолжить при помощи физиопроцедур, средств, восстанавливающих работу иммунной системы.
Паратонзиллит опасен и из-за возможности развития серьезных осложнений, к их числу относят:
- Флегмону мягких тканей шеи. Проявляется это осложнение ухудшением общего самочувствия, повышением температуры до высоких цифр.
- Медиастинит – воспаление пространства в отделах грудной клетки, соприкасающихся с легкими и сердцем.
- Сепсис возникает, когда инфекция проникает в общий кровоток.
- Сильная отечность может охватывать все ткани гортани, что приводит к ее стенозу и ухудшению дыхания вплоть до удушья.
Отсутствие лечения и распространение инфекции на обширном участке не редко приводит к смертельному исходу. Вылеченный паратонзиллит при сопутствующих условиях может развиться вновь. Чтобы этого не допустить необходимо закаляться, всегда лечить хронические очаги инфекции и принимать на протяжении восстановительного периода иммуномодуляторы и витаминные комплексы.
Можно ли самому заметить признаки паратонзиллита?
О том, что такое ангина, то есть воспаление нёбных миндалин глотки, или острый тонзиллит, большинство из нас имеет представление: боль в горле, озноб, температура. Примерно через пару дней состояние улучшается, и кажется, что ангина отступила.
Однако внезапно температура повышается, возникает односторонняя боль в горле, отдающая в ухо, а подчелюстные лимфатические узлы увеличиваются. За этой отечной стадией в зеве следует формирование гнойника.
Температура достигает 39-40°С, появляется дурной запах изо рта , гнусавость, усиливается боль. С ощущением кома в горле глотать становится все труднее. Да и спазм жевательных мышц (тризм) не позволяет полностью открыть рот.
Окружающие миндалину ткани приобретают ярко- красный цвет, а в месте воспаления образуется нарыв — паратонзиллярный абсцесс. Оправдывая свое название «ангина», что по- латински значит «сжимать, душить», запущенное воспаление миндалин может завершиться сужением дыхательных путей (стеноз гортани), распространением инфекции по мягким тканям шеи и развитием гнойного расплавления клетчатки (флегмона шеи), а также поражением грудной полости рядом с сердцем и легкими (медиастинит) или всего организма (сепсисом), включая летальный исход.
Дополнительные лечебно-профилактические мероприятия
Если паратонзиллит достиг стадии абсцесса, нужно освободить миндалины от гноя и дренировать созревший нарыв. Иначе он может самопроизвольно прорваться и заразить соседние органы и ткани, в том числе глубоко расположенные. Зловредные микробы с током крови распространятся по всему организму, вызывая сепсис.
Поэтому под местной анестезией проводят вскрытие абсцесса. Действуя скальпелем, раздвигают края разреза, вводят в полость нарыва зонд. Затем отсасывают гной, промывают дезинфицирующим раствором вскрытое место абсцесса, смазывают его лекарственной пастой, гелем. Хотя после чистки состояние заметно улучшается, через сутки процедуру повторяют.
Швы накладывать не надо, полость заживет самостоятельно, а прием препаратов против инфекции, воспаления, боли и жара продолжают. Отек спадает, самочувствие улучшается. Однако врачу предстоит позаботиться об укреплении иммунитета своего пациента, ведь лимфоидная ткань миндалин является иммунным органом.
А при хроническом тонзиллите очаг инфекции сохраняется, ангины продолжают преследовать человека (не менее 4 раз в год), и неизбежны осложнения, затрагивающие гортань, грудную клетку или другие органы, то есть паратонзиллярный абсцесс через 3-4 месяца может повториться.
При тонзиллогенной интоксикации миндалины уже не выполняют свою защитную функцию, поэтому целесообразно гланды удалять, то есть проводить тонзиллэктомию.
Почему возникает флегмозная ангина, или паратонзиллярный абсцесс, у детей и взрослых?
Это – редкая болезнь. Но названий у нее много. Как только это воспаление ни называют: и флегмонозная ангина, паратонзиллярный абсцесс, и перитонзиллит, и острый паратонзиллит, и просто абсцесс миндалин.
Суть патологи заключается в остром воспалении, локализующимся в окружающих миндалины мягких тканях. На пораженном участке возникает гнойная полость – абсцесс.
В подавляющем большинстве случаев паратонзиллярный абсцесс бывает лево-или правосторонним, то есть поражает только одну гланду. Лишь иногда воспаление настолько сильное, что распространяется на обе стороны горла.
Флегмозной ангиной чаще всего заболевают молодые люди в возрасте 20-35 лет, с равной вероятность лица мужского и женского пола. После 40 лет данная патология практически не встречается.