Проявления катарального ларингита: диагностика, лечение и прогноз
Содержание:
Диагностика
Пациенту нужно прийти на первичный осмотр к врачу. Это первый этап диагностики, результатом которого становится клиническая картина: текущее состояние больного, сопутствующие заболевания, образ жизни, принимаемые препараты
Важно проанализировать эти данные, чтобы на их основе составить схему подходящей терапии
Далее врач определяет ряд исследований, необходимых для идентификации заболевания и его распространения.
Анализ крови — это универсальный метод определения наличия воспаления, благодаря соответствующим изменениям в биохимическом составе. Как правило, основными методиками являются ПЦР – полимеразная цепная реакция, а также общий анализ крови.
Кроме этого, в лабораторные исследования включается исследование мокроты. Оно необходимо для определения возбудителя заболевания и его устойчивости к определенным антибиотикам.
В качестве инструментального исследования применяют ларингоскопию. Она позволяет оценить состояние слизистых гортани и выявить гиперемию, утончение стенок, их цвет и наличие наростов.
Рентген используется для уточнения распространения воспаления и определения его стадии. В отдельных случаях требуется компьютерная томография гортани и трахеи.
Для исключения патологий пищеварительного тракта необходима эзофагоскопия. Она позволяет оценить состояние желудка и пищеводного сфинктера.
https://youtube.com/watch?v=tHa3oi9R2pQ
Дифференциальный диагноз
Дифференциальная диагностика
— При ОРВИ, в том числе гриппе, помимо глотки поражены другие отделы дыхательной системы. Воспалительный процесс имеет нисходящий характер, наблюдается региональный лимфоаденит. — В ряде случаев неспецифический ринофарингит надо дифференцировать с дифтериным процессом, иногда острый фарингит сочетается с катаральной ангиной. — Ринофарингит может сопровождать сфеноидит и этмоидит. Диагностику проводят с помощью эндоскопии и рентгенологического исследования ППН. — У детей острый фарингит нужно дифференцировать от гонорейного ринофарингита. Учитывается, что гонококковая инфекция вызывает специфическое поражение глаз уже в период новорожденности. — При хроническом фарингите: першение, щекотание, саднение, ощущения инородного тела, при гипертрофическом фарингите – эти явления выражены в большой степени, чем при катаральном фарингите. — Атрофический фарингит – ощущения сухости в глотке, нередко затруднение глотания, и часто неприятный запах изо рта. — Гиперкератоз (лептотрихоз) – на поверхности лимфоидных образований (втом числе небных миндалин) образуются пирамидоподобные остроконечные выросты ороговевшего эпителия размером около 2-3 мм. Микроскопическое исследование – нитчатые бактерии В.lepotrix. — Упорные односторонние боли в горле могут быть вызваны удлинением шиловидного отростка, может пальпироваться над верхним полюсом нёбной миндалины. Невралгия языко-глоточного и блуждающего нервов могут быть причиной болей в горле, особенно у пожилых людей.
Пройти лечение в Корее, Израиле, Германии, США
Получить консультацию по медтуризму
Цели лечения Основная цель лечения – добиться купирования неприятных субъективных ощущений в глотке и нормализации фарингоскопической картины.
Тактика лечения
Немедикаментозное лечение: — диета; — исключение курения, приема алкоголя.
Медикаментозное лечение: — местные антисептики в виде растворов для полоскания, таблеток, леденцов или драже для рассасывания во рту; — системная антибиотикотерапия с целью предупреждения гнойных осложнений, нисходящей инфекции в случаях выраженной общей реакции с высокой температурой; — местные иммуномодуляторы: лизатов бактерий смесь и др.; — при аллергической природе фарингита назначают антигистаминные препараты; — при хроническом фарингите лечение начинают с санации хронических очагов инфекции в области верхних дыхательных путей; — при гипертрофических формах применяют полоскание изо — и гипертоническим растворами. Этими же растворами можно производить ингаляции и пульверизацию глотки; — уменьшение отёчности слизистой оболочки — смазывание задней стенки глотки 3-5% раствором нитрата серебра, 3-5% раствором протеина серебра, 5-10% раствором танин-глицерина. Крупные гранулы на задней и боковых стенках глотки эффективно удалять с помощью криовоздействия, выпаривания лазером, ультразвуковой дезинтеграции, прижигания концентрированным 10-30% раствором нитрата серебра; — лечение атрофического фарингита включает ежедневное удаление с поверхности слизистой оболочки глотки слизисто-гнойного отделяемого и корок. Для этой цели используют полоскания 0,9-1% раствором натрия хлорида с добавлением 4-5 капель 5% спиртового раствора йода на 200 мл жидкости. Эффективно применение препаратов морской воды. При обилии сухих корок проводят ингаляции протеолитическими ферментами (6-10 раз в день), в последующем назначают ингаляции растительных масел, содержащих ретинол, токоферола ацетат, аскорбиновую кислоту.
Другие виды лечения Среди методов физиотерапии применяют электрофорез на подчелюстную область с 3-5% раствором калия йодида, воздействие инфракрасным лазером на слизистую оболочку задней стенки глотки и подчелюстные лимфатические узлы, грязевые или парафиновые аппликации на подчелюстную область. При лечении хронического атрофического фарингита показан электрофорез 0,5% раствором никотиновой кислоты на подчелюстную область (продолжительность процедуры 15-20 мин, на курс лечения 20 процедур).
Хирургическое вмешательство: нет
Профилактические мероприятия: — санация хронических очагов инфекции в полости рта и ВДП; — лечение больных хроническим фарингитом, развившимся на фоне желудочно-пищеводного рефлюкса, проводят под наблюдением врача-гастроэнтеролога.
Дальнейшее ведение — наблюдение у ЛОР-врача и ВОП, педиатра по месту жительства.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе: — купирование неприятных субъективных ощущений в глотке; — нормализация фарингоскопической картины.
Специфика лечения в период беременности
Заболевание у беременных лечится амбулаторно, за исключением случаев, когда возникают осложнения. Пациенткам рекомендуется обильное питье, для уменьшения боли в горле рекомендуется полоскание травяными отварами. В качестве медикаментов назначают отхаркивающие фитосредства на основе термопсиса или корня алтея. Для поддержания иммунитета рекомендуется пить по 1 г аскорбинки в день. Также желательно отказаться и от употребления кофеина, который содержится в чае, кофе и даже в пепси.
Разрешается также использование средств народной медицины, однако перед их применением необходимо проконсультироваться с лечащим врачом.
Развитие патологии и клинические проявления
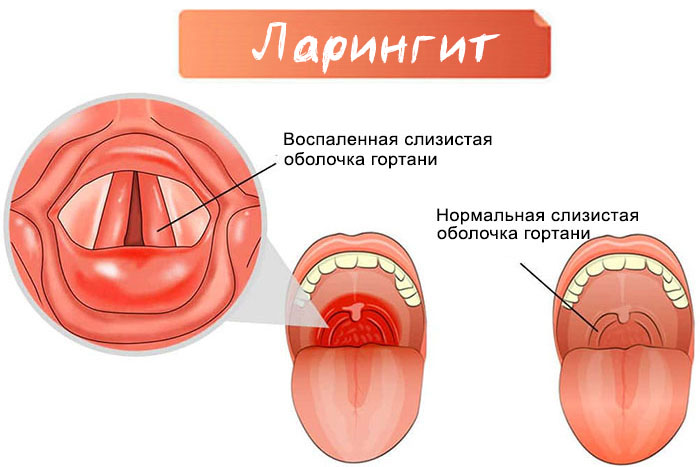
 Острый катаральный ларингит начинается с покраснения слизистой оболочки, которое развивается на фоне расширения кровеносных сосудов. Затем выделяется подслизистая жидкость и в эпителии накапливается много лейкоцитов и клеток слизистой. В тяжелых случаях появляются небольшие кровоизлияния, которые встречаются при вирусной инфекции. Затем появляется экссудат, содержащий слизь и гной. Воспаление приобретает токсический характер и может вызвать сильный отек горла.
Острый катаральный ларингит начинается с покраснения слизистой оболочки, которое развивается на фоне расширения кровеносных сосудов. Затем выделяется подслизистая жидкость и в эпителии накапливается много лейкоцитов и клеток слизистой. В тяжелых случаях появляются небольшие кровоизлияния, которые встречаются при вирусной инфекции. Затем появляется экссудат, содержащий слизь и гной. Воспаление приобретает токсический характер и может вызвать сильный отек горла.
При остром ларингите у пациентов бывает воспаление мышечного слоя гортани с последующим поражением голосовых связок.
При осложненной тяжелой форме развивается артрит суставов гортани. Его симптомы – охриплость, частичная или полная потеря голоса.
Заболевание сопровождается сильным кашлем, который приводит к перегрузкам и появлению на слизистой эрозий в районе голосовых складок. Кашель и разговор вызывают у пациента сильную боль.
В начале болезни ее признаки проявляются на местном уровне:
- чувство першения из-за пересыхания слизистой, жжение в горле;
- боль при разговоре из-за частичного паралича голосовых складок;
- кашель громкий, лающий с интенсивными болями.
На 2-3 день сухой кашель сменяется влажным, появляется мокрота, а болевые симптомы и чувствительность резко снижаются.
Общее состояние человека в общем удовлетворительное. Температура тела незначительно повышается, в острый период она может достигать отметки 38°C.
В разгар болезни наблюдается выраженная краснота слизистой горла, отечностью, скоплением серозно-гнойной мокроты. Голосовые складки не смыкаются.
На 5-6 день голос восстанавливается. Полностью все симптомы проходят к концу второй недели с момента заболевания. Если ларингит развился на фоне хронической патологии верхних отделов дыхательной системы, он носит более затяжной характер.
Диагностика
Симптомы катарального ларингита повторяют симптоматику многих других разновидностей воспалительного поражения глотки. Поэтому чтобы постановить точный диагноз, необходимо, кроме жалоб пациента, изучить данные анамнеза (истории заболевания) и результаты дополнительных методов исследования.
При выяснении деталей анамнеза обращают внимание на следующие детали:
- как развивалась клиническая симптоматика;
- наблюдалось ли раньше возникновение болезней органов дыхания.
При физикальном обследовании определяется следующие:
- при осмотре – отмечается, что пациент старается откашляться;
- при пальпации (прощупывании) – обнаруживают увеличенные и болезненные региональные лимфоузлы на шее.
Если имеется подозрение на развитие катарального ларингита, то применяют такие инструментальные методы исследования, как:
- непрямая ларингоскопия – во время нее проводят осмотр гортани, используя ларингоскоп (разновидности эндоскопического инструментария). Обнаруживают расширение просвета гортани, сухость слизистых оболочек (в других случаях – повышение количества слизистых выделений), бледность, инъецирование сосудами;
- осмотр голосовых складок – его проводят при непрямой ларингоскопии. Обнаруживают их отечность, покраснение, в ряде случаев – мелкие точечные кровоизлияния;
- компьютерная томография шеи (КТ) – привлекается в спорных случаях при низкой эффективности ларингоскопия. Компьютерные срезы позволяют «заглянуть» вглубь слизистой оболочки гортани;
- мультиспиральная компьютерная томография (МСКТ) – это разновидность КТ, которая отличается более высокой информативностью;
- магнитно-резонансная томография (МРТ) – цели и задач те же, что и при проведении компьютерных методов исследования, но информативность выше при изучении мягких тканей;
- биопсия – проводят забор участков слизистой оболочки, выстилающей изнутри гортань, отправляют в лабораторию для последующего изучения под микроскопом.
Лабораторные методы исследования, которые применяются в изучении данной патологии, это:
- общий анализ крови – обнаруживают повышение количества лейкоцитов (лейкоцитоз) со сдвигом лейкоцитарной формулы влево, а также повышение СОЭ;
- гистологическое исследование – под микроскопом изучают тканевую структуру биоптата. Гистологическое исследование проводят для дифференциальной диагностики описываемого заболевания со злокачественной патологией;
- цитологическое исследованиеата – под микроскопом изучают клеточную структуру биоптата. Цель проведения метода та же, что и проведения тканевого исследования4
- бактериоскопическое исследование – под микроскопом изучают мазок со слизистой гортани, в нем идентифицируют инфекционного возбудителя патологии;
- бактериологическое исследование – проводят посев мазка слизистой оболочки гортани на питательные среды, ожидают рост колоний, по ним идентифицируют возбудителя патологии. С помощью данного метода исследования также определяют чувствительность возбудителей к антибактериальным препаратам – для этого посев делают на среды с антибиотиками.
Особенности заболевания
Данное патологическое состояние глотки является начальной стадией развивающегося в ней воспаления, которое было спровоцировано попаданием инфекционного агента (возбудителя) в организм. В результате чего поражаются голосовые связки.
У взрослых
У взрослой категории населения катаральный ларингит наблюдается чаще всего на фоне простудных и инфекционных болезней, а также способствуют его прогрессированию загрязненный воздух, употребление алкогольных напитков, курение, чрезмерное напряжение гортани. Воспаление органа может проявляться при работе в запыленных помещениях, при сбоях в сердечно-сосудистой системе, при патологиях в пищеварительном тракте.
У детей
У маленьких пациентов воспалительное поражение органа связано с анатомическими особенностями дыхательных каналов, в частности, с узким просветом голосовой щели и формой органа схожей на песочные часы. Из-за рыхлой структуры слизистых оболочек, выстилающих орган, у детей часто отмечаются отеки во время усиленного притока крови к горлу. Поскольку кислород поступает в недостаточном количестве, горло постоянно спазмируется и происходит развитие специфического клинического синдрома, который ограничивает поступление воздуха в легкие. Вследствие чего появляется одышка.
Особенно выражены проявления катарального ларингита у детей ночью. Это связано с изменением циркуляции крови в организме и оттоком лимфатической жидкости в области шеи. А также этому способствует урежение частоты дыхания в период сна.
Основные методы лечения
 При первых симптомах следует обратиться к врачу-оториноларингологу, который соберет анамнез, направит на необходимые анализы и назначит соответствующую терапию. К сожалению, лечение хронического ларингита не приведет к полному избавлению от недуга, но может значительно уменьшить его проявления и улучшить качество жизни человека.
При первых симптомах следует обратиться к врачу-оториноларингологу, который соберет анамнез, направит на необходимые анализы и назначит соответствующую терапию. К сожалению, лечение хронического ларингита не приведет к полному избавлению от недуга, но может значительно уменьшить его проявления и улучшить качество жизни человека.
Катаральный вид заболевания хорошо поддается терапии, которая включает:
- прием противовирусных препаратов и антибиотиков широкого спектра (при необходимости)
- местное лечение противовоспалительными, антибактериальными и обезболивающими средствами
- прием противокашлевых, отхаркивающих и муколитических препаратов
- использование сосудосужающих капель в случае затруднения носового дыхания
- проведение ингаляций (щелочных или масляных) и инстилляций – вливаний в гортань средств с помощью специального шприца
- прием поливитаминов и иммуномодуляторов
- использование средств, содержащих лизаты бактерий (продукты расщепления бактериальных клеток)
При обострении симптомов также проводятся физиотерапевтические процедуры: УВЧ, ДДТ, электрофорез новокаина.
Атрофический хронический ларингит можно лечить так же, как и катаральный, дополнив терапию аэрозольными ингаляциями протеолитическими ферментами.
Вариант лечения хронического гипертрофического ларингита подбирается в зависимости от степени тяжести состояния больного. При гипертрофировании слизистой оно может быть консервативным или хирургическим. Первый вариант практически полностью аналогичен медикаментозному лечению катарального и атрофического видов заболевания.
Что касается хирургического способа борьбы с ларингитом, то он применяется в случае, когда постоянная терапия перестает давать результаты. Вмешательство проводится под местной анестезией. ЛОР-хирург под микроскопом удаляет гиперплазированные ткани гортани, а также наросты, образовавшиеся на голосовых связках (при помощи луча холодной плазмы).
Послеоперационный уход имеет некоторые нюансы:
в течение 2 часов после проведения хирургических манипуляций нельзя принимать пищу, а также кашлять
Эти меры помогают избежать механического травмирования прооперированных зон.
пациент должен как минимум на неделю ограничить голосовые и физические нагрузки
необходимо соблюдать щадящую диету и размягчать пищу
питье должно быть обильным и теплым (не горячим!)
очень важно отказаться от табакокурения (в том числе пассивного)
в помещении, где находится больной, нужно поддерживать комфортный температурный режим и уровень влажности. Данным рекомендациям необходимо следовать не только в случае хирургического вмешательства, но также при острой форме хронического ларингита
Чтобы ускорить процесс выздоровления и не спровоцировать развитие осложнений
Данным рекомендациям необходимо следовать не только в случае хирургического вмешательства, но также при острой форме хронического ларингита. Чтобы ускорить процесс выздоровления и не спровоцировать развитие осложнений.
 Помимо лекарственных препаратов в борьбе с ларингитом и для восстановления голоса широко используются традиционные народные средства. Проверенными способами лечения являются:
Помимо лекарственных препаратов в борьбе с ларингитом и для восстановления голоса широко используются традиционные народные средства. Проверенными способами лечения являются:
- полоскания содовым раствором, настоем аира и лапчатки
- ингаляции с ромашкой, шалфеем, аиром, коровяком, эфирными маслами (особенно эффективно эвкалиптовое)
- употребление в небольших количествах смеси меда с соком лимона, морковного сока или ромашкового чая с медом. Также эффективно работают: сок алоэ, теплое пиво, гоголь-моголь.
Процесс выздоровления наступает быстрее, если проводятся ножные ванны и согревающие компрессы.
Диагностика
Постановка диагноза не вызывает трудностей у специалистов. Диагностикой и лечением хронического ларингита занимается оториноларинголог. Он осматривает пациента, собирает анамнез, изучает клиническую картину патологии, пальпаторно определяет увеличенные шейные лимфоузлы, исследует звучность голоса. Чтобы поставить диагноз и назначить лечение, доктору необходимы результаты инструментально-лабораторных исследований.

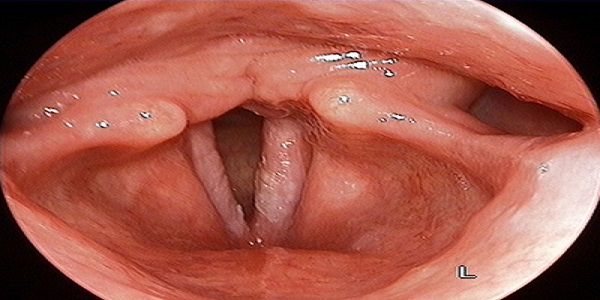
- Ларингоскопия — осмотр внутренней поверхности гортани с помощью специальных зеркал и гибкого эндоскопа, позволяющий обнаружить утолщение голосовых складок, выраженную гиперемию и расширение кровеносных сосудов, суховатую слизистую оболочку или скопление слизи, истончение стенок органа, их цвет и наличие наростов.
- Осмотр других ЛОР-органов для определения признаков поражения — носа, глотки, миндалин.
- Гемограмма — неспецифические симптомы воспаления: нейтрофильный лейкоцитоз, увеличение СОЭ.
- Иммунограмма — оценка состояния иммунного статуса: обнаружение в крови больного иммуноглобулинов класса G, являющихся признаком хронического воспаления.
- Гистологическое исследование узелков и очагов гипертрофии проводится с целью исключения злокачественных новообразований.
- Микробиологический анализ отделяемого секрета — выделение возбудителя инфекции и определение его чувствительности к антибиотикам.
- ПЦР-диагностика — экспресс-метод, позволяющий быстро и качественно обнаружить в исследуемом образе генетический материал возбудителя.
- Рентгенография – уточнение распространения воспаления и определение его стадии.
- Эзофагоскопия – исключение патологии ЖКТ, оценка состояния желудка и пищеводного сфинктера.
- КТ или МРТ — определение признаков хронического воспаления гортани: утолщение мягких тканей или истончение слизистой оболочки.
- Видеоларингостробоскопия – изучение вибрации голосовых связок.
Инфекционный ларингит
Первичные или вторичные заболевания гортани инфекционного характера возникают по причине респираторного вирусного поражения носоглотки.
Инфекционный ларингит подразделяют на следующие формы:
- гриппозную – в данном случае часто наблюдаются абсцессы, флегмоны преимущественно в надгортанной или черпалонадгортанной складке. В роли возбудителя выступают стрептококки. Заболевание по местной симптоматике мало отличается от течения ларингита. Общее состояние пациента выражено головной болью, слабостью, болезненностью суставов и мышечных структур, температурой;
- дифтерийную (гортанный круп) – встречается у детей до пяти лет на фоне частых инфекций, авитаминоза и т.п. Воспалительная реакция начинается стандартно. Однако позже на слизистой гортани проявляются язвенные элементы, покрытые желтовато-зелеными пленками и содержащие возбудителя – дифтерийную палочку. Заболевание начинается, как обычная простуда, что затрудняет его диагностирование.
Вирусный ларингит
Поражение верхних и нижних дыхательных путей вирусной инфекцией провоцирует вирусный ларингит, как частный случай заболевания гортани.
Ларингит развивается вследствие следующих болезней:
- корь – наряду с характерным кожным высыпанием, вирус распространяется на слизистую оболочку в виде диссеменированных пятен, оставляющих после себя поверхностную эрозию. Помимо налета пациенты отмечают охриплость голоса, боли при «лающем» кашле и появление слизисто-гнойной мокроты;
- ветряная оспа – высыпания на коже редко распространяются на гортань, но если это происходит, то образуются язвочки в сопровождении с отечностью горла;
- скарлатина – на ее фоне появление ларингита часто остается незамеченным;
- коклюш – опасное вирусное состояние, которому свойственны приступы кашля спазматического вида и изменения со стороны тканей гортани. Болезнь протекает с кислородной недостаточностью, большой нагрузкой на голосовые складки, нарушением кровообращения в горле.
Заболевания диагностируют на основании специфического бактериологического исследования методом выделения возбудителя из капельки слизи, взятой со стенки гортани.
Бактериальный ларингит
Вирусный и бактериальный ларингит относят к инфекционному процессу. Следует выделить особо опасные формы заболевания:
- сибиреязвенную – возбудитель палочка Вас. Anthracis, поражающая животных и людей в различных странах мира. В этой форме болезни преобладает отечность слизистой гортани и глотки, явления септического характера;
- в результате сапа – болезнь наблюдается как у животных, так и у человека с проявлениями на кожном покрове, слизистых. Провокатором является – Pseudomonas mallei. Основным носителем палочки считаются домашние животные (лошадь, верблюд, осел), у которых наличие заболевания обнаруживается гноящимися язвами на слизистой носа. Человек может заразиться путем попадания слизи животного на дыхательные пути, через кожные ранки. Передача инфекции от человека к человеку маловероятна.
Лечение сапа приносит результаты только на ранней стадии заболевания. Эффективных антибиотиков против данного патологического процесса до сих пор не изобретено.
[], [], []
Симптоматика заболевания
Каждая форма хронического ларингита обладает не только своими особенностями, но и по-разному протекает. Именно поэтому рассматривать клинические проявления недуга необходимо для каждого вида отдельно.
Признаки катарального ларингита
Катаральный вид, протекающий в хронической форме, обладет наименее выраженными симптомами.

Для катаральной формы характерно першение в горле, ощущение «комка», отёчность гортани
Для такой патологии характерно:
- сухой кашель, иногда выделяется слизь;
- першение в районе глотки;
- частое чувство «комка» либо инородного тела в горле;
- хрипота в голосе, появляется после длительного разговора, чаще всего к вечеру;
- краснота горла, отёчность;
- патология часто сопровождается трахеитом;
- на задней поверхности глотки видны расширенные сосуды;
- гортань приобретает серовато-бордовый оттенок.
Катаральный хронический недуг обладает длительными периодами ремиссии. Однако время от времени возникают рецидивы. Как правило, такие обострения осложняются трахеитами либо бронхитами.
Симптомы атрофической патологии
Данная патология даёт знать о себе следующими проявлениями:
- постоянное чувство сухости в горле;
- постоянный сухой кашель;
- ухудшение работоспособности;
- наличие субфебрильной температуры (не всегда);
- болевой дискомфорт в гортани;
- периодически из глотки выделяется вязкая слизь, из которой формируются характерные корки на слизистой;
- отхождение корочек может сопровождаться выделением крови, гноя;
- отхаркивание слизи очень затруднительно;
- глотка отличается красно-серым оттенком;
- на слизистой видны зеленовато-жёлтые корочки;
- отторжение корок оставляет после себя небольшие кровоизлияния и эрозии.

При атрофическом ларингите появляется сухой кашель, который сопровождается выделением гноя, крови
Симптомы гиперпластической формы
Клинические проявления данного недуга немного сходны с катаральным видом.
Характерные признаки патологии:
- постоянное покашливание;
- голос всё время хриплый, иногда он полностью меняется;
- кашель усиливается в сухом помещении;
- сильная боль в горле;
- может наблюдаться афония (полное отсутствие голоса);
- першение в горле;
- чувство «комка» в гортани;
- оттенок слизистой приобретает сине-красный цвет либо серо-бордовый;
- голосовые связки красные, уплотнённые, по внешнему виду напоминают валики;
- постоянное ощущение раздражения глотки;
- на гортани просматриваются отдельные бугорки, узелки либо крупные белые образования;
- трение узелков приводит к появлению эрозий и язвочек на слизистой.
Особенности недуга у взрослых
Наиболее подвержены развитию хронического ларингита курильщики, труженики вредных предприятий.

Чаще всего хронический ларингит диагностируется именно у курильщиков
Для таких категорий пациентов свойственны следующие особенности:
- Периодически появляется кашель, при помощи которого больной старается откашлять слизь. Такая симптоматика особенно ярко проявляется утром.
- После сна нередко наблюдается потеря голоса или осиплость. Возникает необходимость «разговориться». Подобные симптомы характерны и для вечера, если днём пришлось много разговаривать.
- Усугубление осиплости, потери голоса наблюдается у женщин во время беременности, климакса.
Особенности ларингита у детей
К счастью, хроническая форма патологии у малышей до 4 лет встречается крайне редко. Однако полностью исключить развитие заболевания невозможно. У детей чаще всего ларингит сопровождается такими воспалительными процессами, как тонзиллит, синусит, аденоидит, ринит.
Заподозрить развитие ларингита у новорождённых и грудничков можно по следующим признакам:
- беспокойство, повышенная капризность, сильная вялость;
- кашель;
- выделения из носовой полости;
- сиплый крик;
- дыхание сопровождается хрипами;
- носогубный треугольник начинает приобретать синеватый оттенок;
- высокая температура.

У детей ларингит протекает более выраженно, с высокой температурой, сильным кашлем и болью в горле
Старший ребёнок может жаловаться на:
- боль в горле;
- появление зуда;
- дискомфорт, першение, невозможность откашлять слизь;
- сиплый, более низкий голос.
У детей симптоматика протекает более выражено, чем у взрослых пациентов.
Симптомы ларингита
Общие симптомы ларингита
Начало заболевания внезапное при общем хорошем состоянии или небольшом недомогании. Температура тела остается нормальной или немного повышается. Появляется ощущение сухости, жжения, царапанья, щекотания, инородного тела в гортани, изредка отмечается болезненность при глотании, как при ангине, иногда – частый мучительный судорожный кашель. Также заболевание может сопровождаться головной болью. Голос вначале быстро утомляется, затем становится хриплым, сиплым, иногда возникает афония — расстройство, когда у голоса отсутствует звучность, но при этом сохраняется шепотная речь. Сухой кашель сменяется влажным, происходит отделение большого количества вначале слизистой, затем слизисто-гнойной мокроты.
Слизистая оболочка гортани гиперемирована и отечна, выглядит резко покрасневшей. Из воспалённых сосудов может просачиваться кровь, образуя на слизистой оболочке багрово-красные точки (что чаще встречается при осложнённом гриппе). Отмечаются утолщение и неполное смыкание голосовых связок (голосовых складок).
У детей раннего возраста маленьких детей воспаление может протекать так бурно, что отек слизистой оболочки перекрывает доступ воздуха в гортань (ложный круп). В этих случаях нарушается вдох: дыхание становится шумным, ребенок плачет, беспокоится. В тяжелых случаях недостаток кислорода может вызвать нарушение работы мозга, вплоть до комы.
Безусловно, такое состояние требует срочной госпитализации в ЛОР или педиатрический стационар.
Симптомы различных форм ларингита
Атрофический ларингит. Проявляется истончением внутренней — слизистой — оболочки гортани. Больные жалуются на сухость во рту, мучительный кашель, голос у них почти всегда хриплый. При сильном кашле могут отходить корки с прожилками крови. К счастью, у детей этот недуг практически не встречается. Причиной такого ларингита медики считают чрезмерное увлечение острой пищей, богатой приправами и пряностями. Обычно при этом, кроме гортани, поражается также и задняя стенка глотки. Недуг часто встречается у горцев, у жителей Кавказа.
Профессиональный ларингит. Этим недугом обычно болеют преподаватели, учителя и другие люди, которым по роду службы приходится часто напрягать голос. На связках нередко образуются своеобразные утолщения — «узелки певца». Со временем голос становится хрипловатым.
Геморрагический ларингит. Характеризуется кровоизлияниями в слизистую оболочку гортани при гриппе.
Гипертрофический ларингит. Выражается более сильной охриплостью голоса, кашлем и першением. При этом на связках образуются небольшие, величиной с булавочную головку, разрастания, так называемые «узелки певца», которые и придают голосу хрипоту. У некоторых детей, страдающих ларингитом в детстве, в подростковом возрасте охриплость голоса проходит. Врачи объясняют это гормональными изменениями. Лечение проводится такое же, как и при других видах ларингита. В крайнем случае, бугорки на связках прижигают раствором нитрата серебра. Если связки изменены очень сильно, иногда доходит дело и до операции — пораженные участки связок удаляются хирургическим путем.
Дифтерийный ларингит. При дифтерии ларингит вызван распространением инфекции с миндалин вниз, в гортань. Слизистая оболочка покрывается белой мембраной, которая может отделиться и вызвать закупорку дыхательных путей на уровне голосовых связок. Похожая мембрана может образоваться и при стрептококковой инфекции.
Катаральный ларингит. Проявляется охриплостью, саднением и болью в горле, ощущением першения, периодически возникает кашель. Катаральный ларингит — это самая легкая форма заболевания.
Ларинготрахеит. Вариант развития заболевания характеризующийся воспалением гортани и начальных отделов трахеи.
Сифилитический ларингит. Ларингит – одно из множественных осложнений сифилиса. На второй стадии сифилиса могут формироваться язвы и слизистые бляшки. На третьей стадии болезни образуются рубцы, которые могут деформировать гортань и голосовые связки, что может привести к необратимой хрипоте.
Туберкулезный ларингит. Туберкулезный ларингит, как правило, вторичный и возникает при распространении туберкулеза из легких. При туберкулезном ларингите в тканях гортани формируются бугорчатые узелковые утолщения. Также возможно разрушение гортанного хряща и надгортанника.