Все про то, что такое менингит: что за болезнь головы?
Содержание:
Патогенез менингита
Проникновение возбудителей в субарахноидальное пространство может происходить различными путями, каждый из которых имеет свои патогенетические особенности. В большинстве случаев точно установить механизм проникновения бактерий в ЦНС не удается. В отношении бактериальных менингитов принято их условное деление на первичные (бактерии попадают в субарахноидальное пространство со слизистых оболочек) и вторичные (распространяющиеся контактно из близко расположенных локусов инфекции, например ЛОР-органов, или гематогенно, например из легких или других отдаленных очагов инфекции). После проникновения возбудителей в подслизистый слой они с током лимфы или крови попадают в субарахноидальное пространство, которое является идеальной средой для их развития из-за стабильной температуры, влажности, наличия питательных веществ, отсутствия гуморальных и клеточных систем противоинфекционной защиты вследствие наличия ГЭБ. Размножение бактерий в субарахноидальном пространстве ничего не ограничивает до момента их фагоцитоза микроглиальными клетками, играющими в ЦНС роль тканевых макрофагов и запускающими воспалительную реакцию. В результате воспаления резко увеличивается проницаемость капилляров ЦНС, происходит экссудация белков и клеток, наличие которых в СМЖ, в совокупности с клиническими признаками, подтверждает наличие менингита.
Основные механизмы инвазии возбудителей в ЦНС
- Колонизация патогенной или условно патогенной флорой слизистых оболочек верхних дыхательных путей. Выбор момента инвазии связан с неблагоприятными условиями для микроорганизма (переохлаждение, перенапряжение, дезадаптация), когда возбудители используют неизвестный механизм для попадания в подслизистый слой. С током лимфы и крови возбудители попадают в субарахноидальное пространство.
- Дефекты целостности тканей и ликворея в результате врожденных (фистула твердой мозговой оболочки) или приобретенных (перелом основания черепа) нарушений (преимущественно Streptococcus pneumoniae). Как правило, заболеванию предшествует усиление назальной или ушной ликвореи.
- Гематогенная диссеминация Обычно происходит после формирования первичного очага инфекции в различных органах и тканях. Наиболее часто возникает на фоне пневмонии, вызванной пневмококками, имеющими генетическое сродство к структурам оболочек мозга. При массивной гематогенной диссеминации, кроме того, могут возникать ишемические очаги в результате эмболии с формированием микроабсцессов в терминальных отделах артериол и капилляров, несущие в себе опасность вовлечения в воспалительный процесс ткани мозга и формирования энцефалитических очагов.
- Контактная диссеминация. Обычно возникает в результате распространения инфекций ЛОР-органов, после проведения нейрохирургических операций, в результате инфицирования тканей при открытой ЧМТ.
- Нейрональное распространение. Характерно для некоторых вирусов HSV (вируса простого герпеса) 1-го и 6-го типов, VZV (вирус опоясывающего лишая).
Механизм поражения ЦНС при вирусных инфекциях
Проникновение вирусов в ЦНС происходит гематогенно (виремия) и нейронально. Вирус должен преодолеть эпителий, чтобы попасть в кровь, также вирус попадает при укусах кровососущих насекомых. Из крови он попадает в регионарные лимфатические узлы и другие органы, в том числе и в ЦНС. В большинстве случаев вирус активно реплицируется в печени и селезёнке, создавая условия для массивной вторичной виремии, что обычно и приводит к инфекции ЦНС. Поражение ЦНС сопровождает дисфункция корковых и стволовых структур в результате комбинации прямого цитопатического действия вирусов и иммунной реакции организма. Однако вирусную инвазию считают важнейшим пусковым моментом заболевания. В паренхиме мозга можно выявить нейронофагию, наличие вирусных антигенов и нуклеиновых кислот. После перенесённого энцефалита некоторые симптомы могут оставаться навсегда, хотя вирусная инвазия отсутствует. При микроскопическом исследовании выявляют демиелинизацию и периваскулярную агрегацию иммунных клеток, при этом вирусы и вирусные антигены отсутствуют. Менингит и энцефалит — разные инфекционные заболевания, однако иногда их очень сложно разделить. Все нейротропные вирусы, за исключением вируса бешенства, способны вызвать менингит, энцефалит и их комбинацию — менингоэнцефалит Изменение клинической картины заболевания отражает вовлечение в инфекционный процесс различных отделов головного мозга. Именно поэтому во многих случаях первоначально очень сложно определить форму, течение, объём поражения ЦНС и предположить исход заболевания.
Клинические проявления и виды менингита
Характер течения заболевания и клинические проявления во многом зависят от возбудителя, вызвавшего заболевание. Поэтому отдельно выделяют следующие виды менингита:
- менингококковый вид – самый быстроразвивающийся тяжело протекающий вид;
- пневмококкоый вид менингита;
- гемофильный вид;
- стафилококковый вид;
- паротитный вид;
- туберкулезный вид;
- энтеровирусные виды менингита;
- другие виды менингита.
Несмотря на разные виды возбудителей, у всех видов менингита имеются общие клинические признаки. Для них характерны менингеальный синдром, воспалительные изменения в спинномозговой жидкости и общие симптомы инфекции.
Начальные признаки менингита у взрослых проявляются таким образом:
- резко поднимается температура тела
- больные жалуются на сильную головную боль по всей голове
- наблюдается ригидность мышц затылка (боли при наклонах головы, невозможно наклонить голову вперед);
- тошнота, чаще всего бывает рвота, которая не приносит облегчения;
- потеря аппетита;
- может быть диарея;
- в некоторых случаях появляется розовая или красноватая сыпь, при надавливании на высыпания наблюдается их исчезновение, но через несколько часов они проявляются в виде маленьких синяков;
- пациенты испытывают слабость;
- иногда возникают галлюцинации, возбужденное состояние или напротив – вялость.
Инфекционный процесс развивается очень быстро, и клиническая картина ухудшается. Только хронический менингит развивается постепенно, характеризуется размытым началом. Общие основные клинические симптомы менингита у взрослых характеризуются следующим образом.
Головная боль при менингите – основной клинический синдром. Она имеет нарастающий характер и локализуется по всей голове. Голова болит настолько сильно, что даже взрослый человек ее не может вытерпеть. Головная боль при менингите имеет свои отличительные черты от головных болей другой этиологии.
Боли постоянные, возникает чувство распирания внутри черепной коробки. Они усиливаются при наклонах головы в стороны. Яркий свет и громкие звуки вызывают усиление болей. Это происходит вследствие раздражения мозговых оболочек, действия токсических веществ, возрастания внутричерепного давления.
Проявляются такие симптомы как: лихорадка, повышение температуры тела до 40С°, озноб, мышечные боли, светобоязнь, боязнь звуков, боязнь тактильных прикосновений. Все это вызывает усиление мышечных и головных болей, спутанность сознания, бред, вялость, может наступить кома.
Из-за сильного воспалительного процесса наблюдается увеличение лимфатических узлов, при пальпации они болезненные. Может наблюдаться косоглазие при вовлечении в воспалительный процесс глазных нервов. Пальпация междубровного участка под глазами дает болезненные ощущения. Этот участок – место выхода тройничного нерва.
Положительные симптомы Брудзинского. Приведение головы к грудной клетке вызывает непроизвольное, рефлекторное сгибание нижних конечностей в коленях и тазобедренных суставах. Надавливание на лонное сочленение (лобковый симфиз) так же вызывает рефлекторное сгибание нижних конечностей в коленях и тазобедренных суставах.
Положительный симптом Кернига. При сгибании одной нижней конечности происходит рефлекторное сгибание второй нижней конечности из-за сильного напряжения мышц конечностей.
Положительная реакция при проверке симптома Пулатова. Постукивание по волосистой части головы вызывает болезненные ощущения.
Положительная реакция при проверке симптома Менделя. Болезненные ощущения при надавливании на область наружного слухового прохода.
В случаях, когда патологический процесс располагается у основания головного мозга, могут повредиться черепно-мозговые нервы. Рассмотрим, как проявляется менингит в таких случаях. Дополнительно к основным симптомам присоединяются жалобы:
- больные наблюдают, что у них резко ухудшилось зрение;
- вместе с этим может снизиться и слух;
- наблюдается нистагм – колебательные движения глазных яблок, колебания происходят непроизвольно;
- наблюдается опущение век – птоз;
- косоглазие;
- больные могут предъявлять жалобы на то, что у них двоится в глазах.
Далее воспалительный процесс может настигнуть само вещество головного мозга. Тогда у больных появляются парезы и параличи мимических мышц, путается сознание. Больные находятся в состоянии возбуждения, появляются галлюцинации.
Лечение менингита у взрослых
Тактика лечения менингита определяется характером инфекции, степенью распространенности и тяжестью патологического процесса, наличие осложнений и сопутствующих заболеваний. Лишь пациенты с легким течением заболевания могут проходить лечение в амбулаторных условиях. Всем другим больным менингитом требуется квалифицированная медицинская помощь и круглосуточное наблюдение специалистов.
Лечебная программа при менингите включает несколько пунктов:
- борьба с возбудителем – этиотропная терапия менингита в зависимости от причины развития заболевания проводится антибактериальными, противовирусными и противогрибковыми препаратами. Подбор лекарственной терапии проводится в соответствии с чувствительностью микроорганизмов к лекарственным препаратам. Антибактериальные препараты могут вводиться не только внутривенно, но и непосредственно в спинномозговой канал;
- снижение внутричерепного давления – применение диуретиков, гормональных лекарственных препаратов позволяет бороться с отеком тканей и способствует снижению давления в ликворной системе головного мозга;
- борьба с интоксикацией – для облегчения состояния пациента и ускорения выведение возбудителя и его токсинов из организма проводится инфузионная терапия. Она заключается во внутривенном вливании специальных коллоидных и кристаллоидных растворов в определенном объеме;
- симптоматическая терапия – возможно применение обезболивающих, жаропонижающих препаратов, лекарственных средств для борьбы с судорожным синдромом и т.д.
При нетяжелом течении менингита ответ на лекарственную терапию удается получить в течение нескольких дней. После перенесенного заболевания в течение 2-3 месяцев могут сохраняться остаточные явления, например, вегето-сосудистая дистония, периодические приступы головной боли, колебания внутричерепного давления. Поэтому пациенты, перенесшие данное заболевание, должны находиться на диспансерном учете.
Симптомы менингита у взрослых
Обычно при развитии менингита появляются следующие патологические признаки:
- немотивированная общая слабость;
- миалгия и артралгия;
- звон в ушах;
- лихорадка – температура может подниматься до 39оС и выше;
- снижение аппетита;
- головная боль – боль при менингите характеризуется высокой интенсивностью и распространенной локализацией. Сильный болевой синдром в некоторых случаях может вызвать наступление рвоты, не приносящей облегчения. Боль распирающего характера может усиливаться при смене положения тела, воздействии яркого света, громких звуков;
- кожные высыпания – для менингококковой инфекции характерно появление мелких высыпаний темно-красного цвета геморрагического характера. При тяжелом течении появляются крупные геморрагии, склонные к некротизации;
- нарушение сознания – отмечается сонливость, спутанность речи, помутнение сознания, переходящие в сопор или кому;
- многократная рвота, не приносящая облегчения;
- повышенная чувствительность кожных покровов;
- появление судорог;
- ригидность мышц шеи и затылочной области, особенно явно проявляющаяся при попытках согнуть голову книзу, дотянувшись подбородком к грудной клетке.
Клиническая картина менингитов различной этиологии имеет свои отличительные особенности. Для заболевания, вызванного бактериальными возбудителями, характерно внезапное начало с быстрым нарастанием клинической симптоматики. Симптомы вирусного менингита могут нарастать в течение нескольких дней. Обычно начало заболевания ничем не отличается от банальной простуды, однако клиническая картина менингита с течением времени становится все более характерной. Такое течение патологического процесса может затягивать диагностику заболевания и приводить к постановке неверных диагнозов.
Бактериальные менингиты, вызванные различными микроорганизмами, могут иметь следующие особенности:
- при менингококковом менингите – характерными являются высокая лихорадка, озноб и яркие кожные высыпания. Возможны кровоизлияния в конъюнктиву глаза, маточные, носовые и желудочно-кишечные кровотечения, некрозы ушных раковин;
- при пневмококковом менингите – воспаление мозговых оболочек часто сочетается с синуситами, отитами и воспалительными процессами верхних дыхательных путей и легких. Для такого вида менингита характерно стремительное развитие с появлением признаков расстройства сознания и судорог;
- при туберкулезном менингите – заболевание начинается с повышения температуры тела, а спустя 3-5 дней присоединяется головная боль и рвота. Характерно сочетание данных симптомов с признаками поражения туберкулезной инфекцией легких и других органов.
Менингит является тяжелым заболеванием, приводящим к развитию ряда осложнений. Наиболее часто у пациентов с таким диагнозом появляется очаговая неврологическая симптоматика, например, парезы, нарушения движения глазных яблок, слуховые расстройства. Сдавливание и воспаление сосудов головного мозга может становиться причиной развития инсульта. Кроме того в роли осложнений менингита могут выступать бактериальный шок, ДВС-синдром, тромбоз глубоких вен, ТЭЛА, эндокардит, респираторный дистресс-синдром.
Осложнения менингита
Бактериальный менингит оказывает крайне тяжелое влияние на тело и нервную систему человека. Считается, что у четверти людей с менингококковой инфекцией (сочетание менингита и заражения крови) в дальнейшем наблюдаются осложнения.
Тяжесть осложнений и их продолжительность у разных пациентов могут отличаться. Обычно, чем тяжелее инфекция, тем выше вероятность осложнений. Осложнения более распространены после бактериального менингита и редки после вирусного менингита.
Возможные осложнения включают:
- частичную или полную потерю слуха;
- проблемы с памятью и концентрацией внимания;
- проблемы с координацией и равновесием;
- затруднения в учебе, которые могут быть временными или постоянными;
- эпилепсию — состояние, сопровождающееся повторяющими судорогами;
- церебральный паралич — общий термин для ряда синдромов, которые затрагивают движение и координацию;
- проблемы с речью;
- частичную или полную потерю зрения.
Потеря слуха
Поскольку потеря слуха — наиболее распространенное осложнение менингита, людям, выздоравливающим после болезни, как правило, делают проверку, позволяющую оценить остроту слуха. Такой тест должен быть выполнен до выписки из больницы или в течение 4-х недель после выздоровления.
Дети и молодые люди должны предоставить результаты своей проверки слуха педиатру. Это должно произойти в течение 4–6 недель после выписки из больницы. Если качество слуха сильно пострадало, то вам, возможно, понадобятся кохлеарные имплантаты (маленькие приборы, вставляемые в уши для улучшения слуха).
Гангрена
Если бактерии попадают в кровяное русло, они могут выделять токсины, которые разрушают здоровую ткань. Если повреждение тканей значительно, то они отмирают, и развивается гангрена. Мертвая ткань должна быть удалена при хирургической обработке. В самых серьезных случаях может возникнуть необходимость ампутировать целую часть тела, например:
- палец руки или ноги;
- конечность.
Интенсивная терапия (реанимация)
Само по себе лечение в условиях реанимации в течение нескольких недель может также иногда вызывать осложнения. Наиболее распространенные проблемы, наблюдаемые у выписанных из реанимационного отделения пациентов, включают:
- ощущение слабости и усталости;
- ослабление голоса;
- чувство подавленности.
Прочитайте больше о восстановлении после интенсивной терапии для получения дополнительной информации о проблемах, с которыми вы можете столкнуться, и возможных методах их решения.
Психологические эффекты
Наличие менингита может стать тяжелым психологическим испытанием, особенно для маленьких детей. Поведение и эмоции многих людей после болезни могут измениться. Возможны следующие психологические эффекты:
- появление навязчивости и потребность в опеке и излишнем внимании со стороны близких (например, ребёнок может проявлять беспокойство если рядом не оказалось мамы);
- энурез (ночное недержание мочи);
- нарушение сна;
- кошмары;
- капризность;
- агрессия или раздражительность;
- чувство удрученности и подавленности;
- приступы гнева;
- развитие страха перед врачами и больницами.
Эти эффекты должны пройти со временем, по ходу выздоровления, но некоторым людям, возможно, понадобится дополнительное лечение, чтобы справиться с психологическими последствиями менингита. Обязательно обратитесь к врачу, если поведение вашего ребенка после болезни вызывает беспокойство, или если у вас есть психологические сложности.
Признаки и симптомы менингита у взрослых и детей
простуды
- Общая слабость
- Болевые ощущения в области мышц и суставов
- Повышение температуры тела более тридцати девяти градусов
- Отсутствие аппетита
- Сильную головную боль. В данном случае болевые ощущения носят диффузный характер, то есть боль ощущается в области всей головы. Постепенно она становится до такой степени сильной, что начинает, как будто распирать. Через некоторое время ее вообще становится невозможно терпеть. Взрослые люди из-за такой боли стонут, а вот дети кричат и плачут. Как правило, такие болевые ощущения вызывают рвоту и тошноту. В большинстве случаев головной боли при наличии данной патологии свойственно усиливаться в моменты, когда человек пытается изменить положение своего тела, а также при воздействии раздражителей внешней среды.
- Сыпь отмечается в данном случае всегда. Если на лицо легкая форма данного недуга, тогда на теле больного появляются мелкие высыпания темно вишневого цвета. В случае менингококкового менингита она проходит уже на третий – четвертый день. Если же форма тяжелая, тогда на теле больного возникают крупные пятна и кровоподтеки. Такая сыпь исчезает только через десять дней.
- Спутанность сознания.
- Частая рвота, не приносящая больному облегчения.
- Менингиальные признаки: чрезмерное напряжение затылочных мышц, сильные болевые ощущения при попытке разогнуть ноги в коленях либо пригнуть голову к груди.
- Косоглазие возникает только в том случае, если поражению подверглись нервы черепа.
- Понос
- Судороги
- Повторяющиеся срыгивания и рвота
- Апатия, беспокойство, сонливость, отказ от пищи, постоянный сильный плач
- Пульсация и выбухание большого родничка
Симптомы и признаки
Симптомы и признаки менингита могут меняться в зависимости от возраста пациента, формы болезни, степени выраженности патологического процесса. Считается, что симптомы у взрослых проявляются слабее, а у детей, особенно малышей до года, чаще развивается фульминантная (молниеносная) картина заболевания, которая почти всегда заканчивается летальным исходом.
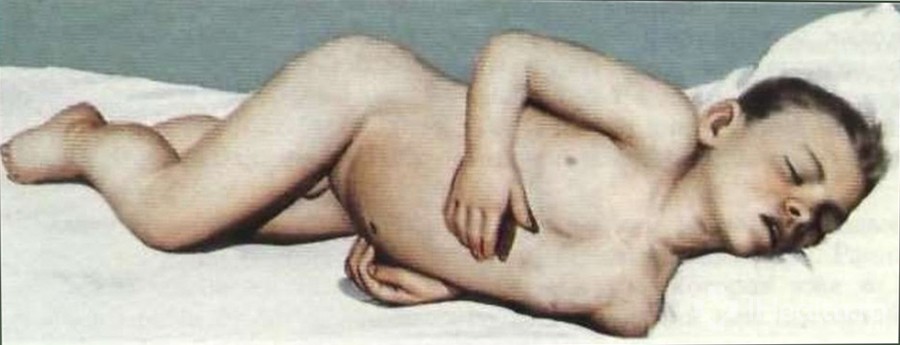
Поза легавой собаки при менингите
Серозный менингит
Энтеровирусный тип начинается с кишечных признаков, обычно его принимают на ранних стадиях за пищевое отравление.
Однако болезнь развивается быстро, характеризуясь следующими признаками:
- резкий подъем температуры до 40 градусов и выше;
- рвота, которая не приносит облегчения;
- интенсивная головная боль;
- гиперстезия — повышенная тактильная чувствительность;
- миалгия.
Бактериальный менингит
Симптомы менингита при поражении специфическими кокками отличаются, хотя и не слишком значительно. Для болезни характерна:
- высокая температура — также до 40 градусов;
- помутнение сознание, вплоть до сопора;
- судороги;
- рвота;
- невыносимая головная боль;
- светобоязнь.
Вторичный инфекционный
Симптомы у взрослых появляются чаще, чем у детей, как правило, связаны с недостаточно эффективным лечением. Признаки менингита вторичного течения:
- острая головная боль;
- высокая температура;
- судороги;
- ригидность затылочных мышц.
Токсоплазмоз или протозойная форма, в отличие от остальных, может оставаться незамеченной годами
Симптомы менингита практически отсутствуют за исключением эпизодических головных болей, на которые пациент не обращает внимания, зато меняется характер человека, он становится невротичным, легкомысленным, нарушается внимание и способность к концентрации
Посмотрите видео, что важно в первую очередь знать о менингите:
Признаки и симптомы
Менингококковый менингит является одним из трех наиболее распространенных видов бактериального менингита. Инкубационный период составляет в среднем 3-4 дня (в диапазоне 1-10 дней), что является периодом коммуникабельности. Он прогрессирует быстрее, чем любая острая форма бактериального менингита. Менингококковый менингит поражает центральную нервную систему. У взрослых и детей этому часто предшествуют респираторное заболевание или боль в горле. В острой форме расстройство характеризуется лихорадкой, головной болью, ригидностью затылочных мышц, тошнотой, рвотой и измененным психическим состоянием, таким как спутанность сознания или кома. Взрослые могут серьезно заболеть в течение нескольких часов. У детей течение инфекции может быть еще короче.
Менингококковый менингит развивается, когда бактерии Neisseria meningitidis (N.meningitidis) прогрессируют от первоначального присоединения к слизистой оболочке носоглотки (носа и горла) до проникновения в более глубокие слои слизистой оболочки (подслизистый слой). Эти бактерии быстро размножаются и могут привести к легкой (субклинической) инфекции. Однако примерно в 10-20% случаев N.meningitidis попадает в кровоток, вызывая менингококкемию. Такая системная форма заболевания, менингококккемия, обычно предшествует развитию менингококкового менингита через 24-48 часов.
Менингококкемия характеризуется тяжелым, широко распространенным повреждением сосудов, с признаками нарушения кровообращения и диссеминированного внутрисосудистого свертывания (ДВС). Кожная сыпь встречается примерно у половины всех людей с менингококковым менингитом. Сыпь является петехиальной (крошечные, не поднятые, пурпурно-красноватые поражения, которые не бледнеют при надавливании и возникают в результате внутрисосудистого кровотечения).
Также может возникнуть отек или воспаление головного мозга (отек мозга или вентрикулит) или гидроцефалия (скопление жидкости в полости мозга). Дополнительные симптомы могут включать:
- озноб;
- повышенное потоотделение;
- слабость;
- потеря аппетита;
- мышечная боль (миалгия) нижней части спины или ног;
- неспособность переносить яркий свет (светобоязнь).
Обезвоживание организма часто встречается у людей с менингококковым менингитом. В некоторых случаях коллапс кровеносных сосудов может привести к шоку (синдром Уотерхауса-Фридрихсена), когда бактерии менингококка распространяются в крови (септицемия). Более поздние симптомы могут включать в себя паралич одной стороны тела (гемипарез), потерю слуха или дополнительные неврологические нарушения.
Течение менингококкового менингита менее предсказуемо среди детей в возрасте от трех месяцев до двух лет. Обычно наблюдается лихорадка, отказ от кормления, рвота, раздражительность и эпилепсия. Высокий-пронзительный крик и выпуклое или тугое мягкое место (родничок) на макушке головы (где соединяются части еще не затвердевших костей черепа) также могут возникнуть. Поскольку заболеваемость большинством видов менингита является самой высокой среди детской возрастной группы, необходимо внимательно следить за любой необъяснимой лихорадкой. В течение нескольких дней непосредственно внутри жесткой наружной мембраны, покрывающей мозг (субдуральный выпот) может накапливаться церебральная жидкость. Предупреждающие признаки могут включать судороги, постоянную лихорадку и увеличение размера головы. Также может возникнуть абсцесс мозга или накопление субдурального гноя.
Возможными последствиями менингита являются накопление воды в мозге (гидроцефалия), глухота и замедление умственного и физического развития.