Что показывает узи омт и что туда входит: показания, подготовка и понятная расшифровка
Содержание:
- Особенности процедуры
- УЗИ во время беременности
- Подготовка и проведение УЗ-исследования
- Органы малого таза и их заболевания
- Нормы и патологии внутренней части матки
- Преимущества и недостатки трансабдоминального метода
- Виды УЗИ малого таза
- Подготовка
- Как проходит процедура исследования
- Нормальная эхографическая картина
Особенности процедуры
Особенности проведения ультразвукового исследования органов малого таза тоже зависят от выбранного метода. Если применяется самый распространенный вид – трансабдоминальный, женщина укладывается на кушетку лицом вверх.
Оголенный низ живота смазывается специальным гелем, который служит проводником для волн, улучшая их проходимость. Врач водит датчиком по обработанной области, рассматривает изображение на экране, фиксируя все параметры. После процедуры живот вытирается полотенцем или одноразовой салфеткой.
При трансвагинальном гинекологическом УЗИ продолговатый датчик вводится во влагалище, приближается вплотную к матке. Предварительно на него надевается специальный презерватив. Женщина при этом лежит на спине, слегка раздвинув ноги. Гинекологическое кресло не требуется.
Трансректальное УЗИ предусматривает введение тоненького датчика через анус. В этом случае тоже используется презерватив. Пациентка укладывается на бок спиной к доктору. Ноги должны быть согнуты в коленях. Процедура при любом из выбранных способов абсолютно безболезненна. Длится от пяти до пятнадцати минут.
УЗИ во время беременности
Каждая будущая мама проходит несколько УЗ исследований на разных сроках — осуществляется контроль над течением беременности и внутриутробным развитием малыша.
Также проводится допплерография — измерение скорости кровотока в сосудах плаценты и матки (начиная с 32 недели).
И УЗИ, и доплерометрия могут назначаться довольно часто (исследования безвредны) при наличии показаний (вне скрининга). Например, со стороны малыша — задержка в развитии или недостаточное поступление кислорода (гипоксии плода), будущей матери — гестоз беременных или преждевременная отслойка плаценты.
УЗИ лонного сочленения
Во время беременности под воздействием некоторых факторов и гормона релаксина расслабляются связки лонного сочленения (область лобка) — кости таза готовятся к родам.
При этом иногда местно возникает воспаление, отёк и размягчение, сочленение излишне «разбалтывается» и кости расходятся — развивается симфизит.
Насторожить должно:
* появление стреляющей и тянущей боли в области лобка, боли во время полового акта;
* усиление боли во время движения, особенно при отведении бедра в сторону;
* уменьшение или исчезновение боли в покое;
* изменение походки — «утиная» или «вразвалочку».
Проводится УЗИ лонного сочленения как во время беременности, так и после родов.
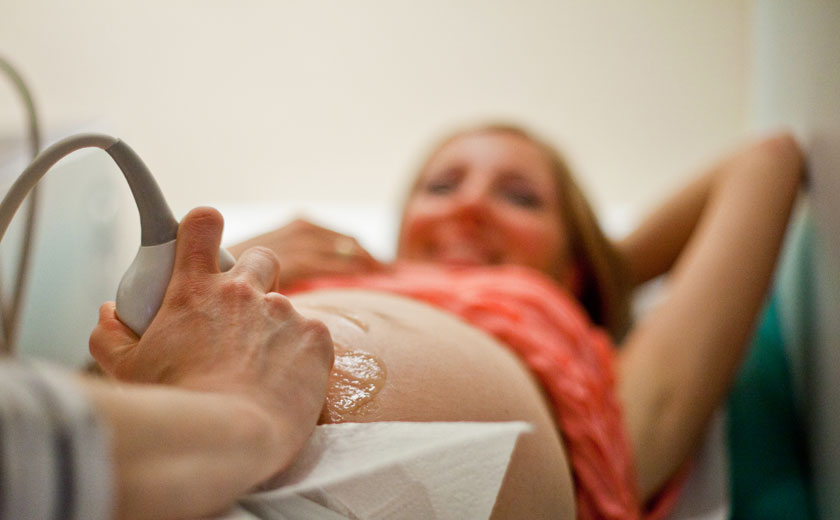
Подготовка и проведение УЗ-исследования
Особой подготовки УЗИ не требует – достаточно очистить кишечник или выполнить дополнительные рекомендации. Например, трансабдоминальный метод требует полного мочевого пузыря, поэтому за час-два до сканирования женщина должна выпить 500-700 мл воды. Чтобы очистить кишечник, достаточно за 2 суток до обследования из рациона исключить всю пищу и напитки, вызывающие метеоризм (бобовые, сдоба, капуста, квас, лимонады и т.д.). Перед исследованием делается клизма.
Дата проведения УЗИ выбирается от цели обследования, при:
- маточной миоме – сразу после месячных и на 16-20 день;
- дисфункции придатков – в любое время;
- подозрении (или наличии) кисты либо опухоли – после завершения выделений;
- эндометриозе – на 16-20 день;
- профосмотре – в 1-й половине цикла;
- проверке яичников либо фолликулов – за 3 раза – после месячных, на 14-16 день и на 20-24 сутки.
При абдоминальном УЗИ живот женщины покрывается специальным гелем, по которому скользит датчик. Трансвагинальное или ректальное отличается тем, что на прибор надевается презерватив и устройство вводится внутрь влагалища либо прямой кишки. Иногда женщине предлагают опорожнить мочевой пузырь, и затем сканирование делается заново. Длительность УЗИ – от 5 до 20 мин.
Органы малого таза и их заболевания
Таз — часть скелета, которая обеспечивает прикрепление к туловищу нижних конечностей и служит вместилищем и защитой для ряда важных внутренних органов. Мужской и женский таз по строению схожи, но у женщин он позволяет вынашивать и защищать плод во время беременности. Проблемы у слабого пола возникают гораздо чаще, органы малого таза то и дело дают о себе знать. Это связано с особенностями строения женского организма, в который легче проникают инфекции и вирусы.
Органы малого таза
1. Половые органы (матка, придатки, маточные трубы, влагалище).
2. Органы мочевыводящей системы (мочеточники, мочевой пузырь, мочеиспускательный канал).
Основные заболевания органов малого таза
Чаще всего это проблемы, связанные с мочеполовой системой. К заболеваниям относятся:
1. Воспалительные явления во влагалище.
2. Половые инфекции.
3. Заболевания матки (эрозия, эндометриоз и т.д.).
4. Воспаление придатков.
5. Киста яичника.
6. Заболевания мочевого пузыря (например, цистит).
У женщин в организме все взаимосвязано, поэтому заболевание одного органа часто отражается на другом.
Эндометриоз и эндометрит
Органы малого таза играют первостепенную роль для беременности и рождения ребенка. Некоторые женщины сталкиваются с проблемой воспаления слизистой оболочки матки (эндометрит). Он является следствием запущенных инфекционных заболеваний, выкидышей или абортов. Также воспаление может возникнуть при использовании местных средств контрацепции (например, при установке спирали)
Обращайте внимание на свое здоровье, следите за выделениями и иногда прощупывайте органы малого таза, чтобы убедиться, что все в порядке. Эндометриоз проявляется в разрастании тканей матки на другие органы
Он может привести к бесплодию, поэтому выявлять его следует на ранних стадиях. Основной признак эндометриоза — болезненные ощущения в нижней части живота, нарушение менструации. Выделения при эндометриозе представляют собой сгустки крови. В некоторых случаях требуется оперативное вмешательство. Для исключения заболеваний или выявления их на ранних стадиях следует регулярно посещать гинеколога. Органы малого таза — это вещь, с которой шутить нельзя. Так как даже незначительная боль может быть признаком тяжелого заболевания.
Вагиниты и другие заболевания влагалища
Воспаления влагалища возникают при наличии каких-либо вредных факторов. Например, плохая гигиена вашего мужчины, постоянная аллергия на презервативы. Также вагинит возникает при недолеченной или игнорируемой молочнице, хламидиозе. Ни в коем случае нельзя заниматься сексом при наличии этих проблем, так как физическое воздействие на раздраженные стенки влагалища приводит к появлению ранок и микротрещин, в итоге все перерастает в вагинит. При рецидивирующей молочнице следует обращаться к врачу, так как самолечение может привести только к ухудшению состояния. Часто молочница переходит и на матку, и на другие органы малого таза. Тогда избавиться от нее будет очень трудно. Если молочница появляется редко и всегда связана с переохлаждением, неправильным питанием или принятием антибиотиков, то паниковать не стоит. Самый простой вариант лечения — 1 капсула флуконазола. Из народных методов борьбы — спринцевания и подмывания содовым раствором, отваром ромашки или подорожника.
Нормы и патологии внутренней части матки
Обязательно оценивается внутренняя часть, записи о которой выносятся в отдельный блок протокола. Состояние слизистой матки зависит от того, на какой день цикла проведено исследование. Особенно неустойчива толщина эндометрия. Во многом показатели зависят от состояния здоровья женщины.
- В первые 5 дней это значение составляет до 4 мм. Эндометрий плохо просматривается.
- До 7 дня структура остается однородной, а толщина увеличивается на 2 мм.
- На 10 день происходит утолщение, при УЗИ определяется эндометрий 9 мм.
- Перед овуляцией слизистая оболочка становится эхогенной, ее толщина в норме составляет 1.5 см.
- К 18-му дню скорость роста снижается. В этот период можно обнаружить эндометрий толщиной 16 мм.
- Примерно на 23 день это значение определяется максимальным за весь цикл. Толщина составляет до 2 см.
- К завершению цикла слизистая оболочка претерпевает обратные изменения, принимая толщину 1.6 см. Если зачатия не происходит, то в течение нескольких суток начинается менструация.
- Внутренняя полость матки во все дни цикла должна оставаться ровной и четкой. Если в ней присутствуют какие-то новообразования, то это говорит о патологии.
Ниже будут рассмотрены основные расшифровки отклонения от нормы.
Придатки
Придатками матки можно назвать яичники и фаллопиевы трубы. Последние нельзя разглядеть при помощи УЗИ. Расшифровать это можно следующим образом: если врач-сонолог делает запись о том, что фаллопиевы трубы не визуализируются, то это норма. Хуже, когда они видны.
Яичники, как и эндометрий, претерпевают изменения в течение цикла. Среднее нормальное значение, полученное в начале менструального цикла составляет 3/2/3 см. Когда в них начинаю расти фолликулы, то придатки увеличиваются.
Если сделать УЗИ перед овуляцией, то можно отследить количество доминантных фолликулов. Оно всегда вносится в заключение. По состоянию и количеству второстепенных фолликулов можно судить о фертильности женщины.
В день овуляции доминантное образование, готовое выпустить яйцеклетку, составляет около 2,5 сантиметров. После часа «икс» в яичнике на УЗИ видно желтое тело.
Нередко специалисты делают запись «киста желтого тела». Не стоит пугаться, это нормально. С приходом менструации это образование исчезнет. Большое желтое тело косвенно может свидетельствовать о зачатии.
Дополнительно
Кишечник и мочевой пузырь, входящий в органы малого таза, на УЗИ обычно не осматривается. Сканирование этих органов требует дополнительной подготовки, которой нет при классическом исследовании женщин.
Во время беременности
На ранних сроках гестации при помощи УЗИ отслеживаются важные показатели: размер плодного яйца, место его прикрепления, срок беременности, состояние эндометрия и шейки матки, наличие желтого тела. Нормы имеют широкий разброс вариаций.
Во время вынашивания ребенка значения меняются каждый день. Если вы делаете УЗИ во время беременности, то расшифровать его не представляется трудным. Обычно все стандартные показатели прописываются в листе-протоколе. Рядом с ними вы можете обнаружить свои значения и сверить их.
Со второго триместра состояние органов малого таза обычно не учитывается. Для специалиста важнее оценить срок беременности, размеры эмбриона, его органы, системы и состоятельность конечностей.
Такое обследование позволяет выявить возможные отклонения в развитии плода, а также дать врачу обнаружить признаки отслоения плаценты или риска самопроизвольного аборта
Преимущества и недостатки трансабдоминального метода
Среди способов исследования наибольшим спросом пользуется трансабдоминальный тип проверки. Специалисты назначают в первую очередь внешний ультразвук, так как он обладает целым рядом существенных преимуществ.
Плюсы:
- Подходит для большинства пациентов, в том числе — девственниц.
- Способен показать наличие крупных образований, в отличие от трансвагинального метода.
- Не предполагает риска.
- Не доставляет боли и неудобств больному.
- Несложен в подготовке.
- Широкая область обследования позволяет узнать состояние не только органов предстательной железы, но и всего малого таза. Благодаря полной картине заболевания доктор поставит точный диагноз, назначит правильное лечение и даст практические рекомендации по образу жизни.
Однако наружная диагностика имеет некоторые недостатки:
- способ имеет менее четкую эхографию, чем УЗИ внутреннего типа (из-за поглощения волн стенкой брюшины);
- датчик трансабдоминального аппарата уступает глубокой диагностике в частоте.
Поэтому нередко после внешнего ультразвука лечащий врач назначает дополнительные процедуры для уточнения диагноза.
Такие, как:
- УЗИ трансвагинального типа;
- лапароскопия;
- бимануальная пальпация;
- магнитно-резонансная терапия.
Виды УЗИ малого таза
Каждый из видов имеет свою специфику, способы подготовки и условия проведения.
Существует несколько способов проведения УЗИ брюшной полости:
- трансвагинальный;
- трансабдоминальный;
- трансректальный.
Выбор метода зависит от возраста, физиологических особенностей пациентки и цели обследования. Для получения полной картины типы могут совмещаться между собой.
УЗИ матки и придатков делают с помощью разных типов в зависимости от симптомов и состояния организма.
Трансвагинальный
Этот способ осуществляется с помощью внутренних ультразвуковых волн. Суть метода заключается в том, что специалист вводит датчик через влагалище, предварительно надев на него презерватив.
Трансвагинальное УЗИ предполагает глубокое информативное исследование, которое не требует особой подготовки. Нередко проводится, когда через брюшную стенку плод еще не заметен. Однако он не подходит девушкам, не живущим половой жизнью, и при наличии новообразований в большом количестве.
При неаккуратном обращении во время процедуры можно спровоцировать выкидыш.
Трансабдоминальный
Используется внешний ультразвук при прохождении сквозь брюшную стенку.
Наружное сканирование происходит следующим образом. На низ живота наносится гель, проводящий звуковые сигналы. Затем врач сканирует датчиком зону малого таза.
Трансабдоминальное обследование чаще всего назначают в таких случаях:
- у беременных пациенток с 6-го месяца;
- у женщин с маточным кровотечением;
- во время менструаций;
- девственницам;
- при общем осмотре.
Если на зоне сканирования имеются повреждения (ожог, гнойное поражение, раны, царапины, швы после операции), а также при избыточном весе абдоминальный способ не подходит. Кожные дефекты препятствуют прохождению импульсов и искажают изображение.
Трансректальный
Применяется внутренняя эхография, при которой сканирование проводится небольшим тоненьким датчиком, введенным через анальное отверстие.
Трансректальный способ подходит мужчинам и молодым девушкам, не имеющим половых отношений, но противопоказан при наличии воспалительных процессов, а также если прямая кишка отсутствует.
Назначается, когда нет возможности провести трансабдоминальное исследование, или в дополнение к внешнему сканированию для получения более информативного и точного результата.
Подготовка
УЗИ внутренних женских половых органов будет эффективным, если его проведут в правильное время. Как правило, врач в индивидуальном порядке назначает женщине день проведения процедуры. В общем порядке УЗИ лучше проводить с 3 по 7 день после окончания менструации.
Если у женщины присутствуют экстренные симптомы, например, сильное кровотечение, резкие боли, инородное тело внутри, подозрение на внематочную беременность, то процедура будет проведена в любой день цикла в срочном порядке.
Чтобы получить максимально точные результаты, врачи рекомендуют освободить кишечник от каловых масс и газов. Если этого не сделать, то раздутые кишечник будет мешать сонологу рассматривать матку и яичники. Чтобы освободить кишечник, необходимо:
- перед УЗИ сходить в туалет;
- не есть за 8-10 часов до начала процедуры;
- отказаться в течение 3-5 дней от газообразующих продуктов, жирной и вредной пищи.
Если у женщины есть проблемы с газообразованием, можно в течение нескольких дней перед УЗИ органов малого таза попить Эспумизан или аналогичное средство, выводящие из кишечник лишние газы.
Если назначено трансабдоминальное УЗИ, то перед процедурой необходимо наполнить мочевой пузырь. Для этого женщине рекомендуется прийти к кабинету за полчаса до начала процедуры и взять с собой бутылку чистой воды без газа. Нужно выпить воду, а на УЗИ можно идти, когда появится сильное желание посетить уборную.
При трансвагинальном и трансректальном УЗИ воду пить не нужно, достаточно соблюдать диету и опорожнить кишечник перед процедурой.
На УЗИ нужно взять с собой пеленку, чтобы постелить на кушетку, полотенце для удаления с кожи остатков геля. Если назначено трансвагинальное УЗИ, рекомендуется приобрести специальный одноразовый презерватив для исследования. Также необходимо выключить мобильный, чтобы не мешать исследованию.
Как проходит процедура исследования
В современных условиях эта процедура происходит с максимальным комфортом для всех пациентов. Однако методика их проведения отличается в зависимости от пола. Небольшая боль может быть в случае, если датчик затрагивает болезненное место. Иногда неприятные ощущения появляются в момент введения датчика в прямой кишечник.
Если же проводится биопсия (например, предстательной железы), то у пациента появляются дополнительные неприятные ощущения, связанные с введением в орган тонкой иглы. Однако такие ощущения минимальны, так как врач вводит иглу в место, где количество нервных окончаний минимально.
Проведение процедуры у женщин
У женщин врач проводит обследование трансабдоминально, трансвагинально или трансректально.
При трансабдоминальном исследовании пациентка ложится на кушетку, которая может свободно изменять угол наклона и прочие параметры. На кожу наносится специальный безвредный гель (для более плотного прикосновения датчика с кожей).
Мочевой пузырь при этом должен быть наполнен. Специалист водит датчиком по участкам кожи пациентки, прижимая его к коже. Так он может более подробно рассмотреть исследуемый орган.
Данный вид обследования удобен тем, что он не инвазивен, т.е. при обследовании датчик не проникает в естественные среды организма
Трансвагинальное исследование состоит в том, что врач вводит ультразвуковый датчик в вагину. На датчик надевается кондом, на который наносится гель. Положение пациентки при этом такое же, как и на обыкновенном осмотре врача-гинеколога.
При трансвагинальном методе не требуется наполненный мочевой пузырь, а также информативность процедуры гораздо выше, чем при трансабдоминальном виде обследования
Ректальное исследование состоит в том, что УЗ-датчик вводится в прямую кишку. Такой вид процедуры назначают девушкам. Пациентка лежит в положении на боку, с согнутыми в коленях ногами.
Особенности процедуры у мужчин
Врач выбирает один из указанных ниже способов проведения УЗИ малого таза.
Трансабдоминальное исследование органов малого таза происходит с помощью обыкновенного датчика, излучающего УЗ-волны. Он перемещается по брюшной стенке (мочевой пузырь при этом должен быть наполненным).
Таким образом, специалист может увидеть состояние всех исследуемых органов, толщина и структура их стенок и прочие параметры. Такая же диагностика проводится и после мочеиспускания (в ходе такого обследования врач определяет и количество оставшейся урины).
Ректальное обследование проводится с помощью специально сконструированного датчика, который вводится в анальное отверстие. Это исследование делается в тех случаях, когда пациент не может длительное время удерживать мочу в пузыре (это бывает во время воспаления органа, а также при недержании мочи).
Таким образом можно обнаружить патологии, не визуализирующиеся обычным трансабдоминальным обследованием. Врач хорошо видит камни, абсцессы, кисты и другие посторонние объекты. Иногда в ходе трансректального обследования проводится биопсия простаты (эта процедура проводится обязательно под контролем ультразвука).
Этот вид обследования сочетает в себе высокую информативность и доступность, а также позволяет диагностировать большинство возможных патологий
Допплеровское исследование – это дополнительная уточняющая диагностика. Она дает возможность увидеть причины нарушения кровообращения в органах малого таза, обнаружить другие поражения сосудов.
Нормальная эхографическая картина
Расшифровка УЗИ органов малого таза у женщин начинается с измерения размеров матки. Длина, определяемая как расстояние от дна матки до внутреннего зева шейки, должна составлять 5–8 см. Средняя длина у здоровых нерожавших женщин, должна находиться в пределах 6,0–7,1 см. У женщин, родивших одного ребенка, наблюдается незначительное увеличение тела матки, более выраженное после нескольких родов.
Переднее-задний размер (толщина) матки в норме должен находиться в пределах 3–4 см, а поперечный размер (ширина) – 4,5–6,0 см. По прошествии нескольких лет после угасания репродуктивной функции, допустимо уменьшение размеров матки до 4–5 см
Немаловажным фактором, принимаемым во внимание, при оценке состояния женских репродуктивных органов, является положение матки
В норме, она находится в центральной части малого таза, отклоняясь к передней брюшной стенке. Такое положение в протоколе обследования обозначают термином «антефлексио». Термином «ретрофлексио» обозначают физиологическое нарушение положения тела матки, вызванное ее отклонением назад, то есть «загибом», а «латерофлексио» означает смещение матки относительно центральной оси тела.
Важно! При оценке положения матки следует учитывать, что наполненный мочевой пузырь вызывает некоторое отклонение от ее нормального положения. На УЗ-снимке: матка на 19 день менструального цикла
Длина тела матки (цифра 1) составляет 57,6 мм, ширина (цифра 2) – 42,9 мм, ширина полости матки (цифра 3) – 7,1 мм
На УЗ-снимке: матка на 19 день менструального цикла. Длина тела матки (цифра 1) составляет 57,6 мм, ширина (цифра 2) – 42,9 мм, ширина полости матки (цифра 3) – 7,1 мм
Шейка матки на эхограмме определяется как 2–3-сантиметровое образование, цилиндрической формы, с неотличимой от матки эхогенностью. Ширина цервикального канала должна находиться в пределах 3–4 мм. Яичники при ультразвуковом исследовании выглядят как овальные образования, расположенные по обеим сторонам от матки. Длина яичников в норме должна составлять 2,7–3,7 см, ширина 2,1–2,9 см, а переднее-задний размер – 1,7–2,1 см.
Вообще, величина яичников может варьироваться в довольно широких пределах, поскольку во время роста фолликулов происходит увеличение яичника. После выделения доминантного фолликула, определяющегося в первой фазе цикла в виде небольшого образования (0,5–1,3 см), продолжающего активно расти, до 12–14 дня менструального цикла, остальные вновь уменьшаются, и яичник приобретает нормальные размеры.
Ко дню овуляции, фолликул может достигать в размере 1,5–2,9 см и хорошо определяться на УЗИ. При визуальной оценке, размер одного яичника не должен превышать половины ширины тела матки. Маточные трубы в норме на УЗИ не определяются. Сразу после овуляции, начинается формирование желтого тела, временной гормонопродуцирующей железы, основное предназначение которой, обеспечение имплантации эмбриона и сохранение беременности.
Желтое тело представляется небольшим образованием с неоднородными толстыми стенками и жидкостным содержимым. Запись в протоколе ультразвукового обследования «киста желтого тела» оценивается исходя из сроков проведения диагностики, так как обнаружение кисты после овуляции, свидетельствует о нормальной работе репродуктивной системы, а до овуляции – о патологическом образовании.
Эндометриальный слой в полости матки в первые дни менструального цикла определяется как неоднородная структура различной толщины (от 0,3 до 0,8 см). К моменту окончания менструального кровотечения (4–5 день цикла), толщина эндометриального слоя составляет всего 0,2–0,4 см и на эхограмме практически не видна. В раннюю фазу пролиферации (6–7 день цикла) можно заметить незначительное утолщение эндометрия до 0,6–0,9 см, с одновременным снижением эхогенности.
В те же сроки хорошо определяется его слоистость в виде появления тонкого эхонегативного контура толщиной 1 мм. К 10 дню толщина эндометриального слоя составляет около 1 см. В секреторную фазу (15–27 день цикла), а также в период менструального кровотечения, происходит значительное утолщение эндометрия (иногда до 1,5 см), отмечающееся на эхограмме в виде утолщенной отражающей поверхности внутренней полости матки.
Важно! Обнаружение желтого тела и утолщенного эндометрия в начале менструального цикла, при отсутствии плодного яйца в полости матки, может служить косвенным признаком внематочной беременности. На УЗ-снимке: матка на 25 день менструального цикла
Толщина эндометриального слоя составляет 1,0 см
На УЗ-снимке: матка на 25 день менструального цикла. Толщина эндометриального слоя составляет 1,0 см