Как нормализовать учащенный пульс
Содержание:
- В чем опасность?
- Причины учащенного сердцебиения
- Лечение тахикардии
- Сердечные — интракардиальные причины
- Тахикардия: первая помощь и лечение
- Основные симптомы учащенного сердцебиения
- Как быстрее снять приступ тахикардии в домашних условиях: первая помощь и полезные советы
- Что такое тахикардия сердца
- Лекарства
- Виды тахикардии
- Прогноз и профилактика
- Почему бывает высокий пульс при низком давлении
- Клинические проявления
В чем опасность?
Тахикардия, особенно стойкая, может ухудшить состояние больного.
Если не бороться с тахикардией при ВСД, то последствия могут быть достаточно серьезными. Учащение пульса негативно отражается на качестве жизни человека, вызывает одышку и головокружение. Отсутствие лечения приведет к гипертрофическим изменениям в миокарде. Со временем сердце износится, его сократительные способности снизятся, и возникнет сердечная недостаточность.
Тахикардия, сопровождающая вегето-сосудистую дистонию, опасна развитием:
- недостаточного кровоснабжения головного мозга;
- сердечной астмой или отеком легких, что связано с недостаточностью левого желудочка;
- аритмического шока.
Поэтому так важно своевременно устранить проблему
Причины учащенного сердцебиения
Причины тахикардии могут быть:
- Физиологическими. В этом случае тахикардия носит временный характер. При исключении действия на организм того или иного фактора ЧСС возвращается к показателям нормы самостоятельно.
- Патологическими. Они связаны с нарушением деятельности отдельных органов, желез или целых систем. При таких обстоятельствах пациенту требуется квалифицированная медицинская помощь.
Остановимся на каждой группе факторов детальнее.
Физиологические причины
Учащение сердцебиения может стать результатом:
- интенсивных физических нагрузок;
- внезапного пробуждения;
- резкого изменения положения тела;
- сильного эмоционального всплеска (радости, удовольствия, гнева, страха);
- переедания.
Обычно человек даже не замечает учащения сердцебиения. Если же оно проявляется, то сопровождается незначительным дискомфортом в области грудной клетки. Отметить его можно также в том случае, если человек измерить свой пульс. Такая тахикардия не является опасной для здоровья, но лишь при условии отсутствия кардиологических болезней.
Помимо всего прочего, приступ тахикардии может возникнуть на фоне:
- курения;
- неправильного питания с доминированием вредной пищи;
- эмоционального или физического перенапряжения;
- недосыпания;
- злоупотребления кофе или другими энергетическими напитками.
Если на фоне этих факторов тахикардия возникает регулярно, то пациенту рекомендуется обратиться к врачу, чтобы пройти обследование для выявления кардиологических заболеваний.
Патологические состояния
Есть несколько патологических причин развития тахикардии, которые можно разделить на группы:
1) Функциональные нарушения сердечно-сосудистой системы. К этой категории можно отнести:
- нейроциркуляторную дистонию;
- дисфункцию синусового узла, для которой характерно возникновение синусовой тахикардии;
- резкие скачки артериального давления (особенно часто наблюдается тахикардия при сниженном АД, поскольку таким способом сердце пытается «выровнять» ситуацию).
2) Органические поражения миокарда. Причиной тахикардии могут послужить:
- инфаркты (острые или присутствующие в анамнезе пациента);
- врожденные или приобретенные пороки сердца;
- артериальная гипертензия 3 – 4 степени (особенно злокачественного течения);
- кардиосклероз – патологическое состояние, при котором происходит замещение рубцовой тканью нормальной, здоровой ткани миокарда;
- кардиомиопатия – болезнь, при которой происходит либо увеличение массы миокарда, либо ее истончение с сопутствующим расширением сердечных полостей.
3) Поражения других органов и систем:
- заболевания щитовидной железы, сопровождающиеся гипертиреозом (тиреотоксикозом);
- патологические поражения ЖКТ – язва, гастрит, диафрагмальная грыжа и пр.;
- пульмонологические болезни: бронхиты, астма, ХОБЛ (тахикардия часто наблюдается у пациентов, которые пользуются бронходилататорами или гормональными бронхорасширяющими ингаляторами);
- лихорадка;
- любые воспалительно-инфекционные заболевания;
- разные виды анемии;
- острая или интоксикация организма, вызванная алкогольным, токсическим, радиологическим, наркотическим отравлением;
- острое отравление;
- дистрофия, вызванная неправильным питанием;
- опухолевые процессы, поразившие ткани головного мозга, средостения;
- терминальная стадия онкологии;
- разные виды шоковых состояний.
Также тахикардия часто сопутствует коллапсу – состоянию, которое сопровождается резким и значительным падением АД.
Лечение тахикардии
Как лечить тахикардию? Лечение тахикардии начинается прежде всего с тщательной диагностики пациента и выявления причины учащенного сердцебиения.
Лечение тахикардии обычно включает в себя следующие пункты терапии:
1. Устранение внешних факторов повышенного сердцебиения (см. «Причины тахикардии»); 2. Медикаментозное лечение (лекарства от тахикардии); 3. Хирургическое лечение.
Первая помощь при аритмии
1. Устранение внешних факторов повышенного сердцебиения
Во многих случаях, особенно при синусовой тахикардии, удаление первопричины нормализует ЧСС и применение консервативной терапии остается невостребованным. Первопричиной учащенного сердцебиения могут употребление кофе, крепкого чая, алкоголя, шоколада, некоторых лекарственных препаратов, или же частые стрессы, страхи, большие физические нагрузки и другие причины, о которых мы писали в начале статьи, в соответствующем пункте.
2. Медикаментозное лечение (лекарства от тахикардии)
Важно! Перед применением лекарственных препаратов обязательно проконсультируйтесь с лечащим врачом!
При неврологических расстройствах назначают седативные (успокаивающие нервную систему) препараты — «Валериана», «Диазепам», «Люминал», «Персен», «Седуксен», «Тенотен», а также транквилизаторы — «Транквилан», «Реланиум».
При расстройствах психической системы (психозы и др.) назначают нейролептики: «Промазин», «Левомепромазин».
Во многих случаях лечения тахикардии применяется антиаритмическое средство – «Лидокаин», которое вводится в виде инъекций (1 мг на 1 кг массы тела больного) и капельниц. Если лидокаин не понизил ЧСС, при желудочковой тахикардии применяются «Новокаинамид» или «Аймалин».
При синусовой тахикардии на фоне тиреотоксикоза назначают β-адреноблокаторы: «Тразикор», «Практолол», «Приндолол».
При противопоказаниях к приему β-адреноблокаторов, применяются антагонисты кальция негидропиридинового ряда: «Дилтиазем», «Верапамил».
При синусовой тахикардии на фоне сердечной недостаточности, совместно с β-адреноблокаторами назначают дополнительный прием сердечных гликозидов: «Дигоксин».
При параксизмальной тахикардии на фоне повышенного тонуса блуждающего нерва применяется специальный массаж, основанный на надавливании на глазные яблоки. Если этот метод терапии не привел к успеху, тогда назначают внутривенное введение антиаритмического средства: «Верапамил, «Кордарон».
При параксизмальной желудочковой тахикардии пациента необходимо срочно доставить в медицинское учреждение, а также провести противорецидивную антиаритмическую терапию.
При падении артериального давления до низких отметок, его необходимо поднять до 100-110 мм рт. ст., для чего внутривенно вводят норадреналин или другие прессорные амины. Если результат не достигнут, и артериальное давление по-прежнему очень низкое, применяется электроимпульсная терапия.
3. Хирургическое лечение тахикардии
Хирургический метод терапии применяют в исключительных случаях:
Радиочастотная аблация (РЧА) – является малоинвазивным рентгенохирургическим методом лечения аритмий с помощью установки эндоваскулярного катетера, который проводит токи высокой частоты. С помощью тока нормализуется сердечный ритм работы сердца.
Установка электрокардиостимулятора (ЭКС), который искусственно поддерживает ритм частоты сердечных сокращений.
Прогноз
Наиболее благоприятным прогнозом на полное выздоровление является синусовая тахикардия, но при условии своевременного обращения к кардиологу и соблюдения всех предписаний врача.
Тахикардия на фоне заболеваний сердца менее благоприятна, но тем не менее, шансы на выздоровление есть всегда.
Прогноз на выздоровление больных с желудочковым типом тахикардии на фоне инфаркта миокарда считается неблагоприятным, что связано с тяжелым поражением сердечной мышцы. Ситуация усугубляется, если параллельно развиваются сердечная недостаточность и артериальная гипотония.
Прогноз на выздоровление при идиопатической тахикардии (неизвестной этиологии) также может быть весьма положителен, т.к. обращение человека в молитве к Богу часто приводит к исцелению и в более серьезных ситуациях, например, при раке. Свидетельства по этому поводу можно посмотреть на форуме.
Сердечные — интракардиальные причины
Ранним симптомом нарушения функций левого желудочка или сердечной недостаточности является синусовая тахикардия. К причинам тахикардии интракардиального характера следует относить:
- Застойную и острую сердечную недостаточность — помимо тахикардии человека беспокоит одышка, повышенная утомляемость, потливость, отечность нижних конечностей, бледность кожных покровов. Чаще всего тахикардия бывает при левосторонней сердечной недостаточности.
- Тяжелая стенокардия
- Инфаркт миокарда — при этом может быть как брадикардия, так и тахикардия, характерным симптомом инфаркта является боль, отдающая в левую руку, челюсть, плечо, боль за грудиной.
- Пороки сердца
- Кардиосклероз
- Бактериальный эндокардит
- Миокардиты инфекционного, ревматического, токсического и прочего происхождения
- Кардиомиопатии
- Экссудативный и адгезивный перикардит
- Эмболия легочной артерии — перед этим опасным состоянием, как правило,- возникает боль в груди, одышка.
Такой болезни как тахикардия нет — это лишь симптом массы заболеваний. Когда следует обращаться к врачу? Когда без видимых на то причин, после еды или ночью возникает учащенное сердцебиение, или в случаях, когда после пробежки, подъема по лестнице, эмоционального напряжения прошло 20-30 минут, а сердцебиение не восстанавливается. Очень удобно для своевременного выявления проблемы регулярно замерять АД электронным тонометром, который указывает и сердцебиение.
Тахикардия: первая помощь и лечение
Разумеется, если человек почувствовал себя плохо, при учащённом сердцебиении необходимо обязательно вызвать врача.
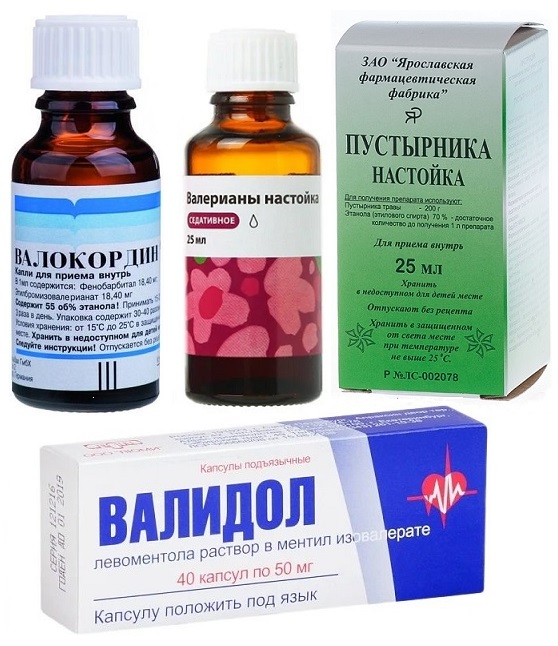
- До его приезда больного следует уложить на кровати в удобной позе. Облегчить его состояние могут сердечные препараты вроде Валидола или Корвалола.
- Помогут успокоить сердце также дыхательные упражнения: больному необходимо сделать глубокий вдох и постараться задержать дыхание.
- Полезно также закрыть глаза и надавливать на глазные яблоки, потом ослаблять давление. Повторять такое чередование действий нужно несколько раз.
- Чтобы привести в норму пульс, можно также погрузить лицо в таз с холодной водой.
- Облегчение приносит кашель. Если есть ощущение тошноты, можно вызвать рвоту – станет легче.
При появлении приступа необходимо обязательно пройти обследование в поликлинике, чтобы понять конкретную причину, вызвавшую такое состояние и принять меры по её устранению.
Надо учитывать, что причины тахикардии у женщин после 50 лет могут быть как физиологическими, так и патологическими. Если проблема лежит в физиологии, особого лечения с использованием лекарственных препаратов состояние не потребует. Если же причины тахикардии заключаются в какой-то патологии, то лечение будет зависеть напрямую от вида расстройства. Патологии, не связанные с работой сердца и сосудов, необходимо лечить в кабинете специалиста. Как правило, при устранении основной причины исчезает и неприятный симптом.
Лечение тахикардии, вызванной заболеваниями сердца, тоже может варьироваться в зависимости от конкретного вида болезни. Определить его может помочь ЭКГ.
Синусовая тахикардия сердца. При данном типе тахикардии скорость сердцебиения может нарастать постепенно, достигая уровня 120 ударов в минуту, а ритм работы синусового угла остаётся правильным. Этот вид расстройства чаще встречается у молодых людей, женщинам старше 40 лет, как правило, заболевание не грозит. Для лечения синусовой тахикардии сердца кардиологи обычно рекомендуют откорректировать режим дня, сна и питания, а также при необходимости назначают специальные препараты.
Наджелудочковая тахикардия. Болезнь имеет свойство развиваться резко: количество сердечных сокращений в короткие сроки может достичь уровня 150-250 ударов в минуту. Характерными симптомами наджелудочковой тахикардии являются частые головокружения и боли в области сердца. Приступ тахикардии при данном заболевании опасен, если его вовремя не купировать, он может привести к обмороку, снижению АД и к развитию коллапса, то есть острой сосудистой недостаточности
Поэтому очень важно оказать первую помощь при таком приступе вовремя. Лечение заболевания может назначать только врач
Кардиологи, как правило, применяют для терапии подобной патологии сердечные гликозиды, а также препараты против аритмии.
Желудочковая тахикардия. Учащение пульса при данном заболевании может начаться внезапно, а потом так же резко закончиться. Помимо данного симптома при желудочковой тахикардии могут отмечаться:
- Ощущение «кома» в области горла.
- Жгучая боль в области сердца.
- Резкая слабость.
- Тошнота и чувство страха.
- Побледнение кожи.
Именно такая форма нередко относится к причинам тахикардии у женщин после 50 лет. Данное заболевание является очень опасным, поскольку порой приводит к инфаркту миокарда.
Во время приступа чрезвычайно важно оказать больному первую помощь и вовремя вызвать врача. Лечить желудочковую тахикардию может только врач-кардиолог, который предварительно обязательно должен провести ряд исследований для постановки точного диагноза и выяснения причин заболевания
В особо сложных случаях больному предлагают хирургическое лечение.
Таким образом, тахикардия сердца – это очень серьёзное и опасное заболевание. Независимо от того, сколько вам лет, дорогие читательницы, не игнорируйте его симптомы. Обязательно систематически проходите ЭКГ, старайтесь не принимать слишком близко к сердцу жизненных мелочей, питайтесь правильно, будьте здоровы и живите долго.
Сайт www.sympaty.net – Красивая и Успешная. Автор – Рыбак Елена Николаевна. Статья проверена практикующим семейным врачом Крижановской Елизаветой Анатольевной, стаж работы — 5 лет. Подробнее про авторов сайта
Копирование этой статьи запрещено!
Основные симптомы учащенного сердцебиения
При частом повышении ЧСС могут появляться также симптомы, характерные для заболевания, вызывающего тахикардию. Именно они являются решающими в определении патологии.
Среди симптомов, часто сопровождающих ускоренные сердечные сокращения, следует выделить:
- Ускорение пульса (иногда количество ударов сердца может не соответствовать пульсу, сообщите о наличии отклонений доктору, чтобы ускорить процесс поиска патологии);
- «пляска каротид» — термин, означающий сильную пульсацию сонных артерий, которая часто видна даже невооруженным взглядом;
- Одышка даже при обычных физических усилиях;
- Головокружение, спутанность сознания;
- Тревожность;
- Давящая боль в области сердца, в грудной клетке;
- Потемнение или «мушки» перед глазами;
- Ощущение сухости во рту;
- Общее недомогание;
- Отеки ног;
- Кашель без выделения мокроты;
- Повышенное артериальное давление.
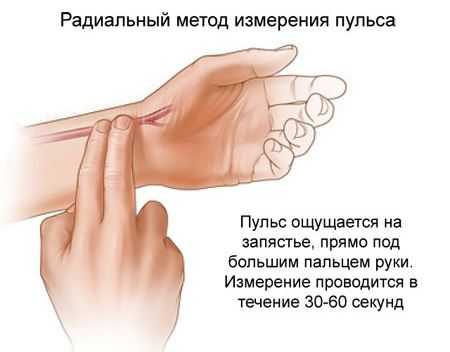
Статья из которой можно узнать: как найти сонную артерию и померить пульс
Учащенное сердцебиение у беременных
Сердце женщин во время беременности бьется учащенно даже в обычном режиме. ЧСС в этот период выходит за рамки нормы на 20-25 ударов в минуту. Этому есть множество объяснений.
Если ЧСС у беременной повышен незначительно, ей не стоит принимать каких-либо препаратов без консультации доктора. Чаще всего даже после консультации бывает достаточно витаминотерапии и коррекции образа жизни.
Женщинам в этот период рекомендуется чаще бывать на свежем воздухе, а также выполнять специальную гимнастику для беременных.
Учащенное сердцебиение у детей
Нормальный сердечный ритм детей отличается от взрослого человека. Сердце ребенка бьется быстро, ЧСС может достигать отметки в 160 ударов у новорождённых.
Со временем показатель снижается до 140 (дети в год). До семи лет норма опускается до 80 – 100 ударов/мин.
Чтобы вовремя обнаружить патологию у грудных детей, которые еще не могут высказать жалоб на свое состояние, обратите внимание на следующую симптоматику:
- Повышенная температура;
- Усиленное потоотделение;
- Бледность кожных покровов;
- Нехарактерный режим дыхания;
- Рвота и тошнота;
- Нарушения стула.
Как быстрее снять приступ тахикардии в домашних условиях: первая помощь и полезные советы
При этой проблеме рекомендуется употреблять не вмещающие кофеин напитки, а отвары трав:
- Из ягод шиповника – 6 ч. л. боярышника, листьев пустырника, зеленого чая смешать с 2 л воды, кипятить 5 мин., пить ежедневно, в частности в начале приступов, возможно небольшими глотками.
- Отвар цветков синих васильков (4 ст. л. цветков надо залить 2 л воды, настаивать 10 часов), пить его следует по 150 мл в сутки 1-2 месяца, рекомендовано употреблять при частом сердцебиении.
- 2 стакана овса (зерна) залейте 2 л воды, вскипятите, варите на небольшом огне 15 мин. Затем отвар нужно настоять сутки, затем процедить, пить по 200 г 5 раз в сутки до еды, беречь в темном прохладном месте.
- Из овса возможно выдавить сок, пить его по 120 г 4 раза в сутки, в особенности актуально такое средство при высоком артериальном давлении.
- При тахикардии необходимо пить к тому же заваренную мяту либо мелиссу.
- Разжижать кровь с густой структурой, снимать частое сердцебиение помогает состав из донника, ромашки, толокнянки: их надо заварить в одинаковой пропорции, пить 300 г отвара ежедневно полгода.
- Мед – 2 стакана, сок 3-х лимонов, миндаль – 9 шт., герань – 8 листов, 5 г валерианы, 5 г боярышника (настойка), 3 зернышка камфоры. Составляющие, помимо настоек, зерен, надо измельчить, перемешать, затем употреблять натощак по утрам за 40 мин до еды протяжении полугода.
Превосходное средство, которое поможет убрать приступы, – 1 ст. л. меда, 1 ст. л. сока лимона, грецкие орехи. Пить можно отдельно либо соединить ингредиенты в равных пропорциях. Мед можно есть вместе с орехами, сухофруктами.
Что такое тахикардия сердца
Тахикардия сердца — увеличение частоты сердечных сокращений (ЧСС). Тахикардия означает, что сердце бьется быстрее, тем самым увеличивая частоту сердечных сокращений.
Человеческое сердце бьется от 60 до 90 ударов в минуту. При физической нагрузке пульс может вырасти до 100 ударов в минуту. Также сердечный ритм может ускориться при психическом напряжение, стрессе, употребление определенных веществ и различных заболеваний.
Обычными причинами тахикардии являются, например:
- стрессе или нервные расстройства;
- употребление кофеина;
- эмоциональные нагрузки;
- тяжелые физические нагрузки;
- употреблении алкоголя, курении;
- заболевания сердца, такие как ишемическая болезнь сердца, , гипертония или недостаточность митрального клапана;
- гипертиреоз;
- низкий уровень сахара в крови;
- малокровие (анемия).
Во всех этих случаях сердцебиение превышает 90 ударов в минуту.
Также, существуют эктопическая и синусовая тахикардия (форма наджелудочковой тахиаритмии), и каждая из них требуют отдельного внимания и лечения.
Лекарства
Фото: healthy2life.com
Для лечения синусовой тахикардии используются β-адреноблокаторы. К наиболее распространенным представителям данной группы относятся:
бисопролол. Обычно назначается однократно в утреннее время. В большинстве случаев подбор дозы препарата осуществляется с помощью назначения минимальной дозы, которая постепенно увеличивается до появления необходимого результата терапии. Максимальная суточная доза составляет 20 мг. При необходимости отмена препарата производится постепенно, поскольку резкая отмена может привести к обострению состояния;
метопролол
Препарат оказывает действие не только в виде уменьшения частоты сердечных сокращений, но также способствует снижению артериального давления, что немаловажно для пациентов, страдающих артериальной гипертензией. Клинический эффект метопролола развивается спустя 1.5 – 2 часа после приема
Максимальная суточная доза препарата составляет 200 мг;
карведилол. Помимо основного действия, карведилол обладает антигипертензивным эффектом, уменьшает гипертрофию левого желудочка, имеет антиоксидантные и кардиопротективные свойства. Максимальная концентрация препарата в плазме крови достигается спустя 1 – 2 часа от приема.
Перечисленные препараты следует принимать под контролем ЧСС (частоты сердечных сокращений)
Важно ежедневно измерять ЧСС (как минимум утром и вечером), чтобы следить за эффективностью лекарственного средства. Снижение ЧСС ниже 55 ударов в минуту является показанием для снижения дозировки препарата или его отмены
При сохранении тахикардии на фоне приема какого-либо представителя β-адреноблокаторов производится увеличение дозы или кратности приема препарата, при отсутствии эффекта после выполненных действий производится замена препарата.
Наиболее встречаемые побочные эффекты, развивающиеся на фоне приема β-адреноблокаторов, следующие:
- со стороны центральной нервной системы (общая слабость, повышенная утомляемость, головная боль, расстройство сна);
- со стороны сердечно-сосудистой системы (ощущение боли или дискомфорта в области сердца, снижение артериального давления, брадикардия);
- со стороны желудочно-кишечного тракта (тошнота, рвота, боль в животе, расстройство стула в виде запора или диареи);
- со стороны дыхательной системы (прием высоких доз приводит к развитию бронхообструкции, что вызывает появление одышки);
- со стороны эндокринной системы (гипер- или гипогликемия, гипотиреоидное состояние);
- при наличии аллергии на препарат появляются кожные проявления аллергии (зуд, крапивница) или развивается анафилактический шок.
Противопоказания к применению:
- индивидуальная непереносимость;
- артериальная гипотензия;
- атриовентрикулярная блокада 2 или 3 степени;
- бронхиальная астма, хроническая обструктивная болезнь легких;
- беременность и период лактации.
Виды тахикардии
Классификация тахикардии включает в себя следующие виды данного состояния:
По этиологии:
Физиологическая тахикардия. Частота сердечных сокращений (ЧСС) увеличивается в следствии воздействия на организм определенного фактора. Является адекватной реакцией организма на раздражитель (страх, стресс, прием некоторых веществ, попадание организма в определенные климатические условия и т.д.);
Патологическая тахикардия. Основная причина ЧСС заключается в наличии приобретенной или наследственной патологии сердца и других органов во время пребывания тела в состоянии покоя. Является опасным состоянием, длительное пребывание в котором способствует развитию таких заболеваний сердца, как ишемическая болезнь сердца (ИБС) или инфаркт миокарда. Патологическая тахикардия сопровождается уменьшением наполнения желудочков кровью, что приводит к недостаточному кровоснабжению всех органов, и соответственно их питанию. При этом, у человека падает артериальное давление, а длительный период этого патологического состояния приводит к развитию гипоксии и аритмогенной кардиопатии, при которых эффективность работы сердца существенно понижается. Чем длительнее человек находится в этом состоянии, тем хуже прогноз на полное выздоровление.
Идиопатическая тахикардия. Причину учащенного сердцебиения у медицинских работников выявить не удается.
По источнику, генерирующему электрические импульсы в сердце:
Синусовая тахикардия – развивается в последствии увеличения активности синусового, или синоатриального узла, который собственно и является основным источником электрических импульсов, который задает ритм работы сердца (ЧСС) в состоянии покоя. Характеризуется постепенным началом, ЧСС до 120–220 ударов/минуту и правильным ритмом сердцебиения.
Эктопическая (пароксизмальная) тахикардия – источник электрических импульсов берет свое начало в предсердиях (наджелудочковая) или желудочках (желудочковая). Характеризуется приступообразным течением, которые как появляются внезапно, так и исчезают, однако их продолжительность может составлять от нескольких минут, до нескольких десятков часов, во время которых ЧСС остается неизменно высокой – от 140 до 250 ударов/минуту, с правильным ритмом сердцебиения. Такие приступы называются – пароксизмы.
Пароксизмальная тахикардия включает в себя 3 формы:
- Предсердная (наджелудочковая, или суправентрикулярная) тахикардия — чаще всего, причиной учащенного сердцебиения является активизация деятельности симпатической нервной системы, что обычно происходит при – страхах, стрессах, шоковых состояниях и т.д.;
- Желудочковая тахикардия (ЖТ) – наиболее частой причиной являются дистрофические изменения сердечной мышцы, например — около 85-95% этой формы ЧСС наблюдается у пациентов с ишемической болезнью сердца или миокардитом;
- Узловая тахикардия.
Фибрилляция желудочков (ФЖ). Часто является осложнением обширного трансмурального инфаркта миокарда или продолжением развития пароксизмальной желудочковой тахикардии, хотя некоторые ученые рассматривают фибрилляцию желудочков и желудочковую тахикардию как одно явление. Характеризуется хаотичным и нерегулярным сокращением сердечной мышцы на уровне от 250 до 600 ударов в минуту, что в некоторых случаях приводит к полной остановке сердца. Кроме того, уже через 15-20 секунд больной может испытать сильное головокружение и потерять сознание, а через 40 секунд у него может произойти однократная тоническая судорога скелетных мышц, сопровождающаяся непроизвольным мочеиспусканием и дефекацией. В это же время, у пострадавшего увеличиваются в размерах зрачки, которые через полторы-две минуты расширены до максимального уровня. Больной начинает быстро дышать, но после дыхание замедляется, и через 2 минуты наступает клиническая смерть.
В медицинском мире фибрилляцию желудочков условно разделяют на 3 типа:
Первичная ФЖ. Развитие происходит в первые 4-48 ч. с появления инфаркта миокарда, но до появления левожелудочковой недостаточности и других осложнений приступа. Характеризуется высокой смертностью больных.
Вторичная ФЖ. Развитие происходит у больных инфарктом на фоне недостаточного кровообращения в левом желудочке и кардиогенного шока.
Поздняя ФЖ. Развитие происходит спустя 48 часов (в большинстве случаев на 2-6 неделе) с момента появления инфаркта миокарда и характеризуется 40-60% летальных исходов.
Прогноз и профилактика
Учащенное сердцебиение у сердечников, как правило, является проявлением сердечной недостаточности или дисфункции левого желудочка. Прогноз – достаточно серьезен, поскольку тахикардия – это следствие уменьшения выброса крови, расстройство внутрисердечной гемодинамики. Физиологический частый пульс даже при выраженных субъективных проявлениях имеет благоприятный прогноз.
Профилактика учащенного сердцебиения – это своевременная диагностика и терапия патологии сердца, сосудов, устранение внесердечных триггеров, провоцирующих нарушение частоты сердечных сокращений и функции синусового узла, здоровый образ жизни.
https://youtube.com/watch?v=9MpweycR1yU
Редакция сайта
Коллектив авторов с высшим и средним медицинским образованием, имеющих многолетний опыт работы в практической медицине, узкопрофильные специалисты и врачи общей практики.
Почему бывает высокий пульс при низком давлении
Основными характеристиками, по которым определяется общее состояние здоровья человека, является частота пульса и артериальное давление. При врачебном осмотре первое, что делает врач, это измеряет два этих параметра
Особенно уделяется внимание, если у больного высокий пульс при низком давлении
От чего зависит частота пульса
Частота пульса в первую очередь зависит от возраста пациента, его общего состояния здоровья, психоэмоционального здоровья и окружающей обстановки. У взрослого человека в здоровом состоянии частота пульса от 70 до 85 ударов/минуту. Учащение числа сердечных сокращений, т.е. высокий пульс, больше чем на 20% имеет название тахикардия. Вариантом нормы считается пульс в 80 ударов/минуту, свыше 100 ударов – проявление тахикардии.
Жалобы на высокий пульс при низком давлении
У любого врача существует много примеров, когда у пациента низкое давление сопровождается высоким пульсом. Такое состояние наблюдается при:
- Обильной кровопотере.
- По причине геморрагического, травматического, анафилактического, инфекционно-токсического и кардиогенного шока, то есть шока различного генеза.
- Вегето-сосудистой дистонии по смешанному или гипотоническому типу – зачастую высокий пульс при низком давлении наблюдается у людей, болеющих вегето-сосудистой дистонией. При данном заболевании у пациентов возникают кризы, сопровождающиеся резкой слабостью, сильным головокружением, снижением артериального давления, бледностью слизистых оболочек и кожных покровов, развитии тахикардии.
- У беременных женщин часто бывает низкое давление, а пульс учащенный. Такое состояние связано с влиянием на сосудистую систему прогестерона, уменьшением тонуса кровяных сосудов. Высокий пульс при низком давлении у беременных женщин может быть из-за увеличенного объема крови, совершающей циркуляцию, эта причина развивает тахикардию и железодефицитную анемию.
Симптомы низкого давления и высокого пульса
Симптомы тахикардии из-за пониженного артериального давления:
- ощущение и даже слышимость сердцебиения;
- в области сердца появляется боль разной степени ощущения;
- в желудке чувствуется присутствие «комка»;
- головная боль и головокружение, слабость;
- постоянное чувство тревоги и страха.
Все эти симптомы достаточно серьезные и о них надо говорить врачу, стесняться не стоит.
Причины повышения артериального давления
Повышенное давление называется медицинскими специалистами артериальной гипертензией или гипертонией. Шум в ушах, головные боли, тяжесть в затылке зачастую списываются на скачок давления, не подразумев.
Как снизить нижнее давление
Артериальное давление обозначает общее давление в кровеносных сосудах. В каждом сосуде оно различное, но самое большое давление в аорте сердца. Показатель артериального давления состоит из двух цифр.
https://youtube.com/watch?v=9MpweycR1yU
Клинические проявления
Учащение пульса при пароксизмальной и синусовой форме дает разные клинические проявления. О возможном сердцебиении предупреждает и общая симптоматика:
- диспноэ: пациенту становится тяжело дышать;
- вертиго;
- начинает шуметь в голове, ушах;
- темнеет в глазах;
- возникает предобморочное состояние или обморок;
- появляются загрудинные боли.
При этом симптомы, которые сопровождают учащенное сердцебиение, зависят от формы и степени тяжести основной патологии. При синусовой тахикардии субъективные ощущения могут быть незначительными: сердцебиение, неприятные ощущения, загрудинный дискомфорт или отсутствовать, но могут проявляться несоразмерно возникшей тахикардии:
- стойким сердцебиением;
- нехваткой воздуха;
- сильной одышкой;
- вертиго;
- слабостью;
- хронической усталостью;
- бессонницей;
- отсутствием аппетита;
- ухудшением настроения;
- снижением работоспособности.
Особенностью симптоматики при синусовой форме сердцебиения является ее постепенное начало и конец. Выраженный учащенный пульс может сопровождать нарушение питания и кислородоснабжения внутренних органов, тканей из-за уменьшения сердечного вброса. Это проявляется в предобмороках, вертиго, судорогах. При длительно существующей патологии развивается гипотония, уменьшается диурез, конечности становятся холодными.
Пароксизмальная тахикардия дает иную клинику. Учащенный пульс начинается внезапно, приступ длится от нескольких секунд до нескольких суток. Пациент ощущает сильные толчки сердца, сердцебиение нарастает, иногда частота пульса достигает 240 ударов/минуту, возникает головокружение, потливость, подташнивание, метеоризм, начинает шуметь голова. Страдают пароксизмами, как правило, молодые люди или среднего возраста.
У новорожденных и маленьких детей может эпизодически наступать одышка, нарушения питания, или быстрая прекардиальная пульсация. Затяжное течение пароксизма провоцирует сердечную недостаточность.