Размеры фолликулов по дням цикла. каким должен быть размер фолликула в норме
Содержание:
Немного теории
Фолликулами называют особые образования в яичниках, состоящие из ооцита 1 порядка (незрелой яйцеклетки) и окружающих его нескольких слоев специальных клеток. Они являются основными структурными образованиями женских половых желез, выполняя эндокринную и репродуктивную функции.
Фолликулы закладываются еще внутриутробно. Их основой являются оогонии – первичные зародышевые половые клетки, которые мигрируют в зародышевый яичник примерно на 6 неделе беременности. После мейотического деления и пролиферации из этих предшественников образуются ооциты первого порядка. Эти незрелые половые клетки покрываются кубическим эпителием и формируют так называемые примордиальные фолликулы. Они будут пребывать в дремлющем состоянии до начала полового развития девочки.
В последующем примордиальные фолликулы последовательно преобразуются в преантральные, антральные и преовуляторные. Этот процесс называют фолликулогенезом. В норме он завершается овуляцией – выходом созревшей и готовой к оплодотворению яйцеклетки. На месте фолликула при этом образуется эндокринно активное желтое тело.
При наступлении зачатия оно сохраняется под действием хорионического гонадотропина. Вырабатываемый им прогестерон способствует пролонгации беременности. Во всех остальных случаях желтое тело редуцируется, что происходит перед месячными. Сопутствующее этому резкое падение уровня прогестерона и провоцирует начало менструации с отторжением разросшегося железистого (функционального) слоя эндометрия.
Возможна ситуация, когда созревший фолликул не овулирует. При этом он может продолжать увеличиваться в размерах, преобразуясь в фолликулярную кисту с редуцированной яйцеклеткой. Такие образования могут быть единичными и постепенно рассасывающимися. Но иногда кисты сохраняются на длительное время, деформируя поверхность органа. В этом случае говорят о синдроме поликистозных яичников. Такой диагноз является прогностически неблагоприятным для зачатия, он обычно сопровождается стойкими дисгормональными нарушениями и бесплодием.
Сколько фолликулов в яичниках?
Далеко не все изначально заложенные внутриутробно фолликулы в яичниках сохраняются к моменту полового созревания и в последующем развиваются. Около 2/3 из них гибнут и рассасываются. Этот естественный процесс называется апоптозом или атрезией. Он начинается сразу после закладки половых желез и продолжается всю жизнь. Девочка рождается примерно с 1-2 млн. примордиальных фолликулов. К началу полового созревания их среднее количество составляет 270-500 тыс. А в течение всего репродуктивного периода у женщины овулируют всего примерно 300-500 фолликулов.
Сумму всех фолликулов, способных к дальнейшему развитию, называют овариальным резервом. От него зависит продолжительность репродуктивного периода женщины и срок наступления менопаузы, количество продуктивных (протекающих с овуляцией) менструальных циклов и в целом способность к повторным зачатиям.
Процесс прогрессивного истощения овариального резерва в яичниках отмечается в среднем после 37-38 лет. Это означает не только снижение способности женщины к естественному зачатию, но и начало естественного снижения уровня основных половых гормонов. Прекращение развития фолликулов в яичниках означает наступление менопаузы. Она может быть естественной, ранней и ятрогенной.
Преждевременному истощению яичников способствуют курение и алкоголизация, работа на вредных производствах, облучение органов малого таза (в том числе проведенная лучевая терапия), химиотерапия. Большое значение имеют также воспалительные заболевания с поражением ткани яичников.
Определение овариального резерва – важнейшее исследование при диагностированном женском бесплодии. Оно необходимо для оценки перспективности проводимого консервативного лечения, вероятности естественного наступления беременности, целесообразности включения женщины в протокол со стимуляцией гиперовуляции.
Количество
Измерить количество антральных фолликулов важно при оценке способности женщины к зачатию. Это обычно нужно при лечении от бесплодия, при приеме гормональных средств, для , нормализации менструального цикла, при вступлении в протокол ЭКО, чтобы понять, на какое количество яйцеклеток могут рассчитывать репродуктологи
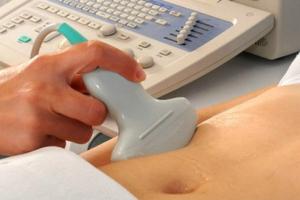
Измеряются антральные фолликулы при проведении УЗИ яичников (фолликулометрии).
Сразу после окончания менструации врач может оценить овариальный резерв и сделать соответствующие прогнозы. Для этого подсчитывают в яичниках (правом и левом) общее количество антральных фолликулов, которые начали увеличиваться под действием гормона ФСГ в наступившем цикле. Результаты этих подсчетов о многом могут сообщить специалистам в области репродуктивного здоровья.
- Если таких пузырьков на два яичника насчитывается более 26 — говорят об избыточном количестве антральных фолликулов. Такое явление имеет место при поликистозе яичников, при тяжелых гормональных нарушениях, которые являются препятствием для наступления беременности.
- 11-25 антральных пузырьков в двух яичников после менструации — нормальный показатель, свидетельствующий о том, что женщина имеет все шансы стать мамой в этом цикле. Последующие УЗИ-обследования указывают на размеры и место расположения доминантного фолликула, если цикл естественный, без гормональной стимуляции.
- 6-10 фолликулов антрального типа в двух яичниках говорят о сниженном овариальном резерве. В некоторых случаях при таком количестве рекомендуется гормональная стимуляция овуляции.
- Менее 5 антральных фолликулов — бесплодие, при котором даже в стимуляции овуляции нет смысла. Проводят ЭКО с донорскими яйцеклетками.
Если обнаруживается единичный антральный фолликул в одном яичнике или не обнаруживается ни одного, то говорят о наступлении раннего (либо своевременного) климакса. Факторы, которые уменьшают овариальный резерв, приводя к тому, что антральных пузырьков становится мало, довольно многочисленны:
- перенесенная химиотерапия и лучевая терапия в ходе лечения онкологического заболевания;
- операции на яичниках;
- серьезные длительные гормональные сбои (например, при множественных абортах, при приеме гормональных средств, антидепрессантов, антикоагулянтов).
На состояние яичников и количество антральных фолликулов влияет и образ жизни.
Количество
Узнать точное количество в придатках можно при помощи ультразвукового исследования и вагинального датчика. Так врач определяет не только количество, но и их рост. Их степень размножения позволит понять готовность яйцеклетки к оплодотворению.
Иногда важно знать, сколько фолликул в яичнике
Число описывается следующим образом:
- 16-30 — оптимальное состояние.
- 7-16 — низкое количество.
- 4-6 — шанс зачатия 50/50.
- меньше 4 — вероятность бесплодия 90%.
При подготовке к ЭКО женщина должна самостоятельно простимулировать созревание путем приема гормональных препаратов. Поэтому по ходу обследования может выявиться 4-6 созревших объекта. Определяется созревший фолликул по дням и величине, если существует отклонение, то производится экстракорпоральное оплодотворение.
Забор фолликулов при эко
Немного разберемся, а как же происходит забор фолликулов при эко, так как успешная пункция влияет на положительный исход и увеличивает шансы на оплодотворение и вынашивание беременности. Для этого женщина должна обратится в клинику экстракорпорального оплодотворения в определенное время, так как эта процедура проводится при созревании фолликула до определенного размера после предварительных подготовительных материалов. После опорожнения мочевого пузыря и после подготовки кишечника женщину подают в операционную, где под наркозом проводится пункция фолликулов под контролем узи трансвагинально с использованием определенного насоса для получения фолликулярной жидкости.Также можно больше узнать как влияет гиперстимуляция яичников при ЭКО и беременность на организм женщины.
Какое количество фолликулов при эко берут во время пункции Согласно стандартным программам эко необходимо брать около 10-20 фолликулов, так как эмбрионы, полученные при пункции, могут остановиться в своем развитии. Поэтому для получения такого количества фолликулов первым этапом в проведении оплодотворения врач назначает стимуляцию суперовуляции.
Затем, в строго индивидуальном порядке репродуктолог определяет день цикла для проведения пункции фолликулярного аппарата женщины со строгим контролем за циклом. Для этого он рассчитывает точное время от первой инъекции хорионического гонадотропина человека до времени пункции, которое не должно превышать 1.5 суток, что увеличивает вероятность овуляция и тогда яйцеклетки достать из брюшной полости будет невозможно. Поэтому опаздывать на процедуру не стоить и строго прибыть в клинику в назначенное время с мужем для сдачи спермы.
Во многих случаях женщина интересуется, а как же подготовиться к пункции? Для этого за 5 дней до пункции необходимо полностью отказаться от интимных отношений, отказаться от спиртного, соленого и острого, а также от посещения бани, сауны и принятия горячей ванны. Накануне пункции ужин должен быть легкий и не пить жидкости за 12 часов до процедуры. В день манипуляции не пить, не есть и не чистить зубы, макияж и лак для ногтей не использовать, а также соблюдать строгий прием препаратов для стимуляции овуляции и своевременно явиться в клинику на процедуру.
После пункции в первый день показан отдых, так как нагрузка уменьшает шансы на благоприятный исход оплодотворения, легкий рацион питания, а также строгий прием всех препаратов по программе оплодотворения, необходимо отказаться от управления автомобилем и техникой, требующей строго внимания, избегать лишних эмоциональных нагрузок, половых контактов, посещения бани и сауны.
Размер фолликулов для пункции при эко должен быть 18-22 мм, но бывают случаи, когда фолликул. Даже если они не доросли 10 — 22 мм дают положительные результаты и в них есть яйцеклетка. Поэтому размер фолликула не всегда указывает на наличие в нем яйцеклетки. Иногда большой размер фолликулов для эко может не содержать яйцеклетку, а вот в мелких фолликулах она есть.
Искусственная инсеминация
Внутриматочная инсеминация по сути мало чем отличается от естественного оплодотворения. Разница только в том, что вместо оплодотворяющего полового контакта сперма вводится в матку при помощи катетера.
Причины, почему это может потребоваться:
- недостаточная эрекция у мужчины для проведения полового акта;
- вагинизм у женщины или другие заболевания, делающие половой контакт невозможным;
- субфертильная сперма (искусственная инсеминация дает возможность накопить её количество, провести очистку, добиться более высокой концентрации сперматозоидов);
- цервикальный фактор бесплодия (шейка матки не пропускает сперматозоиды).
Обычно процедура проводится в естественном цикле. Препараты не назначают. Рост доминантного фолликула отслеживают по УЗИ. Определяются фертильные дни. Затем выполняется внутриматочное введение спермы. Иногда процедура выполняется дважды для повышения шансов беременности в отдельно взятом цикле.
ЭКО
Для ЭКО фолликулометрия имеет колоссальное значение. Процедура помогает определить, когда нужно проводить пункцию фолликулов. Их рост врач отслеживает 1 раз в 2-3 дня. При достижении достаточной степени зрелости вводится гормон ХГЧ в дозе 5-10 тысяч ЕД. После этого через 36 часов делают пункцию. Из яичников берут яйцеклетки. Впоследствии их оплодотворяют, выращивают эмбрионы в лабораторных условиях и переносят в матку.
Фолликулометрия является «облегченным» вариантом гинекологического УЗИ
Исследование проводится быстрее, так как врач уделяет внимание лишь росту фолликулов. Эта процедура незаменима для женщин, которые стремятся забеременеть самостоятельно или с помощью репродуктивных технологий
Она позволяет определить оптимальные для зачатия (фертильные) дни или выбрать дату для пункции фолликулов в программе ЭКО.
Нормы фолликулогенеза
Фолликулометрия проводится в определенные дни цикла, соответствующие ключевым этапам фолликулогенеза. Полученные во время повторных исследований данные сравниваются со среднестатистическими нормами. Какой размер фолликула должен быть в различные дни овариально-менструального цикла? Какие колебания считаются допустимыми?
Нормальный размер фолликула в разные дни цикла для женщины в возрасте 30 лет с 28-дневным циклом, не принимающей оральные контрацептивы и не проходящей лечение с гормональной стимуляцией овуляции:
- В 1-4 дни цикла обнаруживают несколько антральных фолликулов, каждый из которых не превышает 4 мм в диаметре. Они могут располагаться в одном или в обоих яичниках. Их количество зависит от возраста женщины и имеющегося у нее овариального резерва. Норма, если в обоих яичниках суммарно созревает одновременно не более 9 антральных фолликулов.
- На 5 день цикла антральные фолликулы достигают размера 5-6 мм. Их развитие достаточно равномерное, но уже на этом этапе возможна атрезия некоторых пузырьков.
- На 7 день определяется доминантный фолликул, его размер в среднем 9-10 мм. Именно он начинает активно развиваться. Остальные пузырьки будут постепенно редуцироваться, при этом они могут определяться в яичниках и во время овуляции.
- На 8 день цикла размер доминантного фолликула достигает 12 мм.
- На 9 день пузырек вырастает до 14 мм. В нем явно определяется фолликулярная полость.
- 10 день – размер достигает 16 мм. Остальные пузырьки продолжают уменьшаться.
- На 11 день фолликул увеличивается до 18 мм.
- 12 день – размер продолжает нарастать за счет фолликулярной полости и достигает 20 мм.
- 13 день – Граафов пузырек диаметром 22 мм (это минимальный размер фолликула для овуляции в естественном цикле). На одном его полюсе видна стигма.
- 14 день – овуляция. Обычно лопается фолликул, достигнувший 24 мм в диаметре.
Отклонения от этих нормативных показателей в сторону уменьшения являются прогностически неблагоприятными. Но при оценке полученных результатов фолликулометрии следует учитывать продолжительность естественного цикла женщины. Иногда встречается ранняя овуляция. При этом фолликул достигает необходимого размера на 8-12 дни цикла.
Размер фолликулов при ЭКО
При протоколах ЭКО овуляция является медикаментозно индуцированной и заранее спланированной.
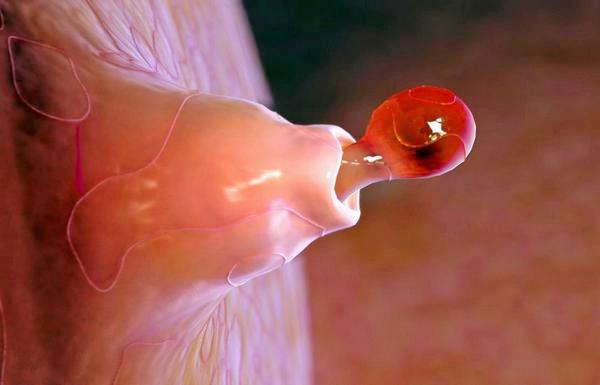
Фолликул — это компонент яичника, который окружен соединительными тканями и состоит из яйцеклетки. Фолликул содержит ядро ооцита — «зародышевый пузырек». Ооцит находится внутри гликопротеинового слоя, окруженного гранулёзными клетками. Сами гранулезные клетки окружены базальной мембраной, вокруг нее находятся клетки — тека.
Стимуляция овуляции
Под стимуляцией принято понимать комплекс гормональной терапии, которая помогает достичь оплодотворение. Назначается женщинам с диагнозом бесплодие для проведения ЭКО. Бесплодие обычно ставят, если не наступает беременность в течение года при регулярной половой жизни (без предохранения). Но так же есть противопоказания для проведения стимуляции: нарушение проходимости маточных труб, их отсутствие (кроме процедуры ЭКО), если нет возможности провести полноценное УЗИ, низкий фолликулярный показатель, мужское бесплодие.
Сама стимуляция происходит с помощью двух схем (их принято называть протоколами).
Первый протокол: повышение минимальных доз. Цель данного протокола — созревание одного фолликула, что исключает многоплодную беременность. Он считается щадящим, так как при его использовании практически исключена гиперстимуляция яичников. При стимуляции препаратами по этой схеме размер фолликула обычно достигает 18 — 20 мм. При достижении данного размера вводят гормон ХГЧ, что позволяет наступить овуляции в течении 2-х суток.
Второй протокол: понижение высоких доз. Данный протокол назначают женщинам с низким фолликулярным запасом. Но так же к нему есть требования, которые считаются обязательными показаниями: возраст более 35, перенесенные операции на яичниках, вторичная аменорея, ФСГ выше 12 МЕ/л, объем яичников до 8 куб. При стимуляции данного протокола результат уже виден на 6 — 7 сутки. При данном протоколе высок риск гиперстимуляции яичников.
Контрольное ультразвуковое исследование. Данное исследование проводят обычно трансвагинально. Цель исследования — подтверждение овуляции. Данное УЗИ в норме должно показать, что доминантного фолликула нет, но есть желтое тело. Может наблюдаться немного свободной жидкости позади матки. УЗИ проводится строго через 2 — 3 дня после предполагаемой овуляции, так как, если опоздать, то желтого тела можно не увидеть, и жидкости то же.
В ранней фолликулярной фазе обычно начинают развиваться одновременно несколько фолликулов. Вскоре только один из них (очень редко – два или больше) опережает в развитии другие – это “доминантный” фолликул. В этот момент его размеры превышают 15 мм, а все остальные – подвергаются обратному развитию (атрезии, регрессии). Доминантный фолликул продолжает увеличиваться в среднем на 2-3 мм в день и к моменту овуляции его диаметр достигает 18-24 мм.
Сроки проведения фолликулометрии зависят от продолжительности менструального цикла. При “идеальном” 28-дневном цикле первое УЗИ можно сделать на 8-10 день цикла или сразу после окончания менструации (при более длинном цикле – соответственно позже). Далее УЗИ проводятся через каждые 1-2 дня. В зависимости от результатов очередного исследования УЗ-специалист может назначить следующий осмотр раньше или позже. До того дня, пока не будет установлен факт произошедшей овуляции, либо – пока не начнется менструация, если овуляция по каким-либо причинам так и не произошла.
ДФ – доминантный фолликул
DF – dominant follicle
Специальный калькулятор поможет рассчитать, с какого дня делать фолликулометрию с учетом длины вашего цикла.
Как в норме изменяются размеры фолликулов в ходе цикла
В начале каждого менструального цикла, если все нормально, под воздействием ФСГ начинается развитие в яичниках новых фолликулов (фолликулогенез). Процесс развивается следующим образом:
- С 1 по 4 день цикла (средней продолжительностью 28 дней) размеры антральных фолликулов увеличиваются в среднем до 4 мм.
- С 5 по 7 день они растут со скоростью 1 мм/сутки.
- На 8 день один из них становится главным, продолжает увеличиваться со скоростью 2 мм/сутки, а остальные регрессируют и исчезают.
- К 14 дню (моменту овуляции) размер доминантного фолликула составляет 24 мм.
Что такое фолликулометрия, для чего она проводится
Для определения количества и размеров фолликулов, контролирования их развития используется трансвагинальное УЗИ (с помощью вагинального датчика). Этот метод называют фолликулометрией. В первой половине цикла изучается состояние эндометрия и яйцеклеток, а во второй ведутся наблюдения за тем, как развиваются фолликулы в яичниках после овуляции.
Метод используется для обследования женщин, страдающих различными менструальными расстройствами или бесплодием. С его помощью можно точно определить дату овуляции, установить, в какой день наиболее вероятно зачатие, контролировать многоплодную беременность, определить причину нарушений цикла и характер гормонального сбоя, следить за ходом лечения заболеваний яичников.
Для получения полной картины исследование проводят неоднократно, в разные дни цикла.
Одновременно используются и другие методы диагностики, такие как анализ крови на содержание гомонов (ФСГ, ЛГ, эстрадиола, прогестерона, антимюллерова гормона), УЗИ органов малого таза для определения размеров яичников и обнаружения различных заболеваний матки и придатков. При необходимости осуществляется пункция для отбора и исследования жидкости, содержащейся в капсуле.
Примечание: Таким же путем извлекается яйцеклетка перед проведением процедуры ЭКО. Предварительно проводится стимуляция работы яичников для получения нескольких качественных яйцеклеток.
Нарушения при неправильном развитии доминантного фолликула
Причиной бесплодия женщины нередко является отсутствие овуляции в цикле, когда фолликул вырастает до определенного размера, а затем не разрывается. В дальнейшем могут происходить следующие процессы:
- Атрезия – замирание роста и последующее уменьшение доминантного фолликула в яичнике. Если у женщины это происходит постоянно, то она бесплодна, при этом у нее менструации могут отсутствовать, но 2-3 раза в год появляются подобные им кровотечения.
- Персистенция. Фолликул вырастает, но не лопается, сохраняется в яичнике до конца цикла в неизменном виде, затем погибает.
- Образование фолликулярной кисты. Неразорвавшийся фолликул переполняется секреторной жидкостью, стенка его растягивается, образует пузырь размером 8-25 см. В течение нескольких циклов киста может рассосаться, так как фолликул постепенно уменьшается и погибает.
- Лютеинизация – образование желтого тела в неразорвавшемся фолликуле яичника. Это происходит, если в гипофизе вырабатывается слишком много ЛГ. Причиной является нарушение работы гипоталамо-гипофизарной системы головного мозга. При таком состоянии у женщины, имеющей нормальный цикл и месячные, наблюдается бесплодие.
Причинами возникновения нарушений могут быть заболевания щитовидной железы и других органов эндокринной системы, использование гормональных контрацептивов. Ановуляторные циклы нередко наблюдаются у подростков в начале полового созревания, а также у женщин в период пременопаузы при резком колебании в состоянии гормонального фона.
Предупреждение: Для устранения такой патологии ни в коем случае нельзя применять народные средства. Не следует пытаться вызвать разрыв фолликула искусственно с помощью гимнастики или повышенной физической нагрузки. Все эти меры не только бесполезны, но и могут нанести большой вред организму, вызвать полное расстройство цикла, способствовать образованию кист.
Причины нарушения фолликулогенеза
Процессы фолликулогенеза протекают под руководством гормонального фона и зависят от концентрации и соотношения гормонов ФСГ, эстрадиола, лютеинизирующего гормона, прогестерона, тестостерона, пролактина. А потому любое отклонение в эндокринной сопровождающей может стать причиной нарушения процесса созревания фолликулов, что приведет к тому, что созревание будет протекать либо слишком медленно, либо стремительно. В первом случае возможна поздняя овуляция, во втором — ранняя. Любое из них не слишком благоприятно для нормального зачатия.
Нарушения фолликулогенеза бывают разнообразными. Например, при персистенции не происходит разрыва фолликулярной оболочки. Такое явление обычно связано с недостаточным уровнем гормона ЛГ. При этом яйцеклетка перезревает, погибает, а фолликул продолжает присутствовать на поверхности половой железы еще несколько недель. Это вызывает сбой менструального цикла, зачатие в этот период невозможно.
При лютеинизации фолликула желтое тело начинает развиваться раньше, чем происходит разрыв, поэтому овуляции также не происходит. А если фолликул не созревает до нужных размеров, прекращая своё развитие внезапно, то говорят об атрезии фолликула. Во всех случаях процесс овуляции оказывается нарушенным — женщина не может зачать малыша.
Причины, по которым развитие фолликулов нарушается, многочисленны. Есть временные факторы, после устранения которых цикл восстанавливается, а женщина может стать мамой и без помощи врачей.
Временные нарушения могут вызвать:
- чрезмерные физические нагрузки, занятия профессиональным спортом;
- увлечение монодиетами, резкое похудение или набор большого веса за короткий временной промежуток;
- хронические стрессы, эмоциональная нестабильность, переживания;
- работа на предприятии с высоким уровнем профессиональной вредности (с красками, лаками, нитратами, в ночную смену, в условиях сильной вибрации и усиленного электромагнитного излучения);
- поездки и авиаперелеты, если они связаны со сменой климата и часовых поясов;
- отмена оральных контрацептивов;
- перенесенные в текущем месяцев заболевания с повышением температуры тела.
Среди патологических причин нарушения созревания фолликулов можно отметить различные болезни и состояния, при которых нарушается эндокринный фон:
- патологии гипофиза, гипоталамуса;
- нарушение функций яичников;
- воспалительные и инфекционные заболевания половых путей и органов малого таза;
- травмы яичниковой ткани, последствия хирургического вмешательства;
- нарушение работы щитовидной железы, коры надпочечников.
Гормональным сбоям часто предшествуют роды и аборты, вредные привычки, длительный прием антибиотиков, антидепрессантов, антикоагулянтов.
Еще интересней:
Пункция фолликулов позади. Чего ожидать?
После того, как оба партнера пройдут успешную сдачу генетического материала, ближайшие несколько дней они могут отдохнуть – теперь за дело берутся эмбриологи. Лучшее время для оплодотворения яйцеклетки наступает через 4-6 часов после пункции. Пригодный ооцит и некоторое количество семенной жидкости помещают в специальную среду и ожидают, пока самый активный сперматозоид не пробьется сквозь защитные слои, окружающее яйцеклетку.
После того, как это произойдет, еще несколько дней нужны для того, чтобы понаблюдать за полученными эмбрионами в условиях лаборатории и отобрать лучшие из лучших для подсадки. На 2-3 или 5-6 день (все зависит от индивидуального плана ЭКО) женщине вновь нужно будет прийти в клинику. На этот раз для того, чтобы репродуктолог мог перенести оплодотворенные яйцеклетки из пробирки в ее матку. Теперь остается только ждать. Прижились эмбрионы в материнском эндометрии или нет можно будет узнать не раньше, чем через полторы-две недели, сдав анализ крови на уровень ХГЧ.
Все это время женщине рекомендуется стараться сохранять спокойствие и ограничить любые нагрузки – как психо-эмоциональные, так и физические. Неспешные прогулки на свежем воздухе полезны, но от чрезмерно активных занятий лучше отказаться. Точно так же, как и от половых контактов, горячих ванн, бань и саун.
В случае наступления долгожданной беременности, все последующие рекомендации даст гинеколог. При отрицательном результате, гормональные препараты, как правило, отменяются, а следующий прием лечащего врача назначается сразу после окончания очередной менструации. Стимуляция и последующая пункция яичников – серьезный стресс для организма, после которого ему потребуется некоторое время на восстановление. Первые 2-3 менструальных цикла могут происходить со значительными задержками и сбоями – это вариант нормы. В некоторых случаях в качестве компенсаторной терапии может понадобиться прием эстроген-гестагенных препаратов.
Время чтения: мин.
Экстракорпоральное оплодотворение – это программа вспомогательной репродуктивной технологии, которая проводится вне организма женщины, но затем беременность развивается в ее организме под строгим контролем репродуктологов, что позволяет семейной паре приобрести настоящее семейное счастье. Еще несколько десятков лет назад, никто даже и не мог предположить, что оплодотворение возможно вне женского организма. Сейчас, это достаточно широко используемая процедура, которая позволяет почувствовать многим мужчинам и женщинам смысл настоящего счастья.
Вся процедура эко проходит в несколько этапов: стимуляция суперовуляции, трансвагинальная суперовуляция, эмбриоперенос и поддержание лютеиновой фазы. Женщину часто интересует как проходит пункция фолликулов, чем она опасна и какие ее последствия?
Созревание фолликула
Фолликулогенез – процесс роста и созревания фолликула при благоприятных условиях заканчивается овуляцией и оплодотворением. Не всегда дела обстоят благополучно. При нарушениях развития проводится наблюдение и анализ при помощи УЗИ. Начиная с 10 дня цикла отслеживается рост доминантного элемента. Если наблюдается медленное созревание, не наступает овуляция, назначают лечение. Во время следующего цикла отслеживают результаты. Так можно увеличить скорость созревания, добиться наступления долгожданной беременности.
Размер фолликулов по дням цикла
Каждый месяц во время менструации происходит постепенный рост фолликулов по дням. Наблюдается такой процесс:
- до седьмого дня габарит пузырька находится в пределах от 2 до 6 миллиметров;
- начиная с восьмого, идет активизация роста доминантного образования до 15 мм;
- остальные уменьшают размеры и отмирают;
- с 11 по 14 день цикла наблюдается ежедневный прирост;
- созревший элемент может иметь размер до 25 мм.
Много фолликулов в яичнике — что это значит
Отклонение от нормы в сторону увеличения считается патологией. Большое количество фолликулов в яичниках – более 10 штук именуют мультифолликулярными. При УЗИ наблюдают огромное число мелких пузырьков, что носит название фолликулярные яичники или полифоликулярность. Когда их количество увеличивается в несколько раз, ставят диагноз поликистоз.
Такая ситуация не означает образование кисты, характеризуется наличием множественных фолликулярных элементов по периферии. Это может помешать развитию доминантного образования, овуляции и зачатию. Такие проблемы могут быть вызваны стрессом или нервными расстройствами, могут быстро прийти к норме. Требует лечения положение, вызванное:
- неправильным подбором оральных контрацептивов;
- эндокринными проблемами;
- набором веса;
- резким похудением.
Мало фолликулов в яичниках
Женщина не может забеременеть, для выяснения причины ей назначают делать УЗИ. Происходит такое исследование при антральной фазе деятельности фолликулярного аппарата – на седьмой день цикла менструации. Когда при этом обнаруживают, что очень мало фолликулов в яичниках, – возможно, ситуацию спровоцировало снижение уровня гормонов. Проводится анализ с помощью вагинального датчика. Если при обследовании фолликулы в яичниках находятся в количестве:
- от 7 до 16 – есть вероятность зачатия;
- от 4 до 6 – возможность забеременеть мала;
- менее 4 – шансов зачатия нет.
Два доминантных фолликула в одном яичнике
При процессе лечения бесплодия гормонами, происходит увеличение их концентрации, вместо одного созревают два доминантных фолликула в одном яичнике. Реже это происходит с левой стороны. Те элементы, которые должны были прекратить свое развитие под действием гормонов, начинают рост. Может произойти одновременное или с небольшим промежутком по времени оплодотворение двух яйцеклеток. Это приведет к рождению двойни. Если у женщины за короткий период имелись половые контакты с разными мужчинами – возможно, у детей будут отличаться отцы.
Почему не созревает фолликул — причины
Нарушение развития имеет очень серьезные проблемы – приводит к бесплодию. Почему фолликул не растет? Этому может быть много причин:
- рано наступивший климакс – естественный или хирургический;
- нарушение работы яичников;
- наличие проблем с овуляцией;
- низкая выработка эстрогена;
- эндокринные нарушения;
- воспаления в органах малого таза;
- патологии гипофиза.
Перебои созревания вызывают: стрессовые ситуации, наличие депрессии, нервное перенапряжение. Немаловажную роль играет состояние самого фолликулярного компонента, он может:
- отсутствовать;
- иметь остановку при развитии;
- не достичь необходимых габаритов;
- запоздать с созреванием;
- не развиться совсем;
- задержаться с моментом формирования.
Узнайте подробнее, что такое овуляция.
Как определить остаток?
Каков ваш овариальный резерв, нужно выяснять в определенных ситуациях: если есть жалобы на бесплодие, если женщина прошла лечение от онкологии с применением химиотерапии, а теперь планирует зачать малыша, при подготовке к ЭКО.
Впрочем, и из простого любопытства женщина вполне может отправиться в клинику и оценить свой овариальный резерв. В этом помогает фолликулометрия – разновидность УЗИ, при которой оценивается в динамике состояние и количество, размеры и число фолликулов в разные дни менструального цикла, начиная с окончания месячных.
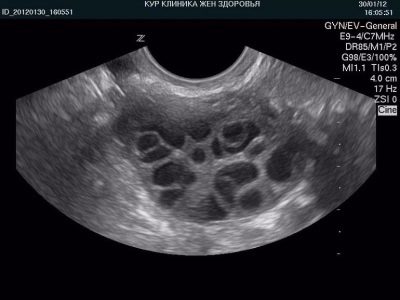
Также показано сдать кровь на гормоны:
-
на 2-3 день цикла делают анализ крови на ФСГ;
-
в это же время – на ингибин В;
-
в любой день цикла – на АМГ.