Опухоль шейки матки
Содержание:
- Технологии
- Подготовка шейки матки к родам в домашних условиях
- Послеоперационный период
- Чем опасна миома?
- Профилактика карциномы шейки матки
- Приготовление гистологических препаратов
- Сосуды и нервы матки
- Миома в перешейке матки
- Какие патологии может обнаружить врач во время осмотра шейки
- Матка при беременности
Технологии
При дисплазии шейки матки иссекается конусовидный фрагмент с патологической тканью. Процедура может быть выполнена в 3 техниках, каждая из которых имеет как недостатки, так и достоинства.
Ножевая конизация
Устаревшая методика, которая при высоком уровне современной медицины практически не применяется. Процедуру проводят под общей анестезией. С учетом времени на обезболивание она отнимает у пациентки не более 20 минут. Для удаления пораженного участка маточной шейки используется скальпель.
Извлеченный фрагмент тканей определяют в емкость с раствором на основе формалина. Полученный образец потребуется в лаборатории для дальнейшего гистологического исследования. Избавление от дисплазии шейки матки данным способом позволяет получить идеальный материал для диагностики, но технология имеет и недостатки:
- возникает риск обильных кровотечений и проникновения инфекций (до 1-2% случаев);
- после конизации шейки матки сужается цервикальный канал, что ведет к бесплодию;
- выявляется ИЦН (истмико-цервикальная недостаточность), чреватая выкидышами.
Процедура отличается высокой травматичностью. Лечение после конизации предполагает прием антибактериальных препаратов и отсутствие физических нагрузок в первые 3-7 дней. Послеоперационный период при ножевом иссечении половых органов длится дольше, чем при петлевом или лазерном.
Конизация шейки матки при дисплазии 3 степени часто сопровождается формированием рубцовой ткани. Для будущих матерей это негативно сказывается на возможности естественного родоразрешения. В самый ответственный момент матка может не раскрыться, что потребует выполнения кесарева сечения.
Электроконизация (петлевая)
Дисплазия шейки матки 2 степени или более глубокое поражение устраняется за 1 сеанс и при помощи метода электроконизации. Предполагается использование специализированного ножа с тонкой петлей вместо лезвия. При подаче электрического тока проволочный элемент нагревается и приобретает свойства обычного хирургического скальпеля. Форма петли подбираются в зависимости от уровня запущенности заболевания.
Однако конизация шейки матки при дисплазии 3 степени выполняется иным электродом-парусом. Его конструкция отличается от описанного электроножа и позволяет устранить более глубокое поражение матки. Сеанс длится не дольше 15 минут, по истечении которых за пациенткой наблюдает медперсонал на протяжении 3-4 часов. Для процедуры не характерны послеоперационные кровотечения, т.к. под воздействием тока сосуды буквально запаиваются.
Методика проста и доступна, но также имеет и «слабые» стороны:
- стеноз (или сужение) цервикального канала;
- риск образования рубцовой поверхности шейки матки;
- невозможность точного контроля глубины конизации.
Электроконизация шейки матки при дисплазии имеет недостатки, аналогичные и для иссечения хирургическим скальпелем. Но при петлевой методике они выявляются лишь в единичных случаях – при ножевом способе осложнения возникают гораздо чаще. Стоимость процедуры определяется величиной поражения. В крупных городах нижняя планка начинается от 10 тыс. рублей за курс лечения. Затраты на диагностику оплачиваются дополнительно.
Лазерная конизация
При дисплазии шейки матки оптимально использовать лазерную технологию, цена на которую значительно выше. Для устранения измененного эпителия применяются мощные CO2 лучи, буквально испаряющие пораженные клетки. На время процедуры пациенток погружают в кратковременный медикаментозный сон. На облучение пораженной поверхности специалисту может потребоваться от 2 до 7 минут.
Лазерный скальпель
Лазерная конизация шейки матки выполняется в двух режимах:
- лучом, не превышающим 1 мм в диаметре, что позволяет получить качественный образец для гистологии практически без обугленных краев;
- лучом с диаметром от 2 до 3 мм, испаряющим клетки эпителиальной ткани. Подобный деструктивный процесс называют вапоризацией.
По ходу процедуры раневая поверхность не контактирует с медицинским инструментом. Под воздействием лазерного луча сосуды коагулируются, что препятствует кровотечениям. Методика обеспечивает максимальный уровень безопасности и отсутствие осложнений, чем оправдывает свою высокую стоимость.
Дисплазию шейки матки 1 степени можно устранить при помощи лазера, но не посредством конизации, а путем поверхностного прижигания тканей.
Подготовка шейки матки к родам в домашних условиях
Противопоказания:
- анатомически узкий таз,
- неправильное расположение плода,
- тазовое предлежание,
- предлежание плаценты.
Применять любой метод можно только, посоветовавшись с врачом.
На последних неделях начинать .
Весьма известным способом подготовки организма, в том числе шейки матки, к родам является секс без презерватива. Заниматься им врачи советуют примерно с 37 недели беременности. Помимо механической стимуляции (по сути, массажа), мужская сперма содержит много простагландинов, помогающих созреванию шейки. А оргазм провоцирует сокращение матки, то есть родовую деятельность. Разумеется, оба партнера должны быть здоровы.
Другой распространенный способ подготовки шейки матки к родам – употребление отваров различных растений: листьев малины, ягод шиповника, ягод и листьев земляники, травы зверобоя, пустырника, боярышника.
Однако к этому методу следует отнестись осторожно: в больших количествах отвары трав могут спровоцировать преждевременные роды, а также вызвать аллергическую реакцию. При стимуляции сосков и ареолы усиленно вырабатывается окситоцин, помогая созревать шейке матки и стимулируя схватки. Поэтому неторопливый, умеренный и обязательно комфортный по ощущениям массаж сосков при доношенной беременности 1-2 раза в сутки вполне допустим.
Выполнять массаж можно только кончиками пальцев или с помощью контрастного душа (гидромассаж)
Растирать же соски полотенцем или жесткой мочалкой, хотя такой совет можно услышать нередко, не следует. Это может привести к травмированию груди и даже к ее инфицированию
При стимуляции сосков и ареолы усиленно вырабатывается окситоцин, помогая созревать шейке матки и стимулируя схватки. Поэтому неторопливый, умеренный и обязательно комфортный по ощущениям массаж сосков при доношенной беременности 1-2 раза в сутки вполне допустим.
Выполнять массаж можно только кончиками пальцев или с помощью контрастного душа (гидромассаж). Растирать же соски полотенцем или жесткой мочалкой, хотя такой совет можно услышать нередко, не следует. Это может привести к травмированию груди и даже к ее инфицированию.
Хорошим средством подготовки шейки к родам является масло вечерней примулы. Ее принимают перед едой, с 36 недели по одной капсуле, а с 38 – по две. Жирные кислоты, содержащиеся в масле, увеличивают выработку простагландинов, однако перед его применением следует проконсультироваться с врачом!
Похожим действием обладает рыбий жир и растительные масла – оливковое, подсолнечное. Хорошо есть жирную рыбу, салаты, заправленные растительным маслом, можно понемногу пить оливковое масло (до 1 ст. л.). В оливковом масле присутствует арахидоновая кислота — предшественница простогландинов: в рыбе содержатсят жирные кислоты, влияющие на организм так же, как и масло примулы.
Для подготовки шейки матки к родам также хорошо использовать занятия специальной гимнастикой.
Наши сибмамы тоже знают немало способов ускорить созревание шейки матки.
Вот некоторые из них:
- побольше ходить и плавать,
- делать массаж уха и мизинца;
- пить чай с лимоном, горьким шоколадом и медом.
Послеоперационный период
На следующий день после проведенного вмешательства пациентка может быть выписана. Исключение распространяется на ножевой метод. Если конизация шейки матки проведена радиоволновым методом или лазером, пациентку выписывают в день операции. Но, несмотря на это, женщине придется посещать специалиста для дальнейшего наблюдения.
Пациенток закономерно интересует, как проходит заживление шейки матки после конизации в послеоперационный период.
Постоперационные симптомы бывают следующими:
- боль в животе;
- кровотечения в течение 3 недель после процедуры;
- мажущие коричневые выделения в течение месяца после операции.
Период заживления после конизации шейки матки продолжается до 3 месяцев. Все зависит от вида вмешательства и особенностей организма пациентки.
Выделения после конизации шейки матки считаются естественным явлением. Во время заживления после вмешательства в тканях формируется так называемый струп, который начинает выходить со второй недели после манипуляции. С этого момента количество выделений из половых путей может увеличиться.
Многие пациентки утверждают, что ощущали, как отходит струп после конизации шейки матки, и даже видели, как он выглядит, при чем вслед за ним выделения в короткие сроки приходили в норму. Одновременно с этим другие женщины, перенесшие операцию, отмечали, что у них не возникло каких-то особенных ощущений по отхождению струпа и усиления выделений из половых путей.
Поводом для тревоги может стать повышенная температура после конизации шейки матки, общая слабость и ухудшение самочувствия.
Чтобы восстановительный период после вмешательства прошел успешно, пациентка должна выполнять следующие рекомендации на протяжении последующих 6 недель:
- избегать половой жизни;
- отказаться от спринцеваний, ванны и сауны;
- исключить физические нагрузки, не поднимать тяжелые вещи;
- не пользоваться тампонами;
- не принимать препараты, усиливающие кровотечения.
Чем опасна миома?
Несмотря на то, что миома матки считается патологическим состоянием, в подавляющем большинстве случаев она не опасна. Более того: как правило, участок гипертрофированной ткани миометрия даже не обнаруживается в течение жизни. Если у женщины нет симптомов, то она не обращается к врачу и не обследуется.
По данным аутопсий (вскрытий) миомы выявляют у 80% всех женщин. То есть, у всех есть гипертрофированные участки миометрия. Но не всегда появляются симптомы. Они возникают только у каждой третьей пациентки. Клинически значимые формы чаще всего развиваются после 35 лет.
Факторы, снижающие риск патологической гипертрофии матки:
- частые роды;
- оральная контрацепция;
- отсутствие абортов или диагностических выскабливаний маточной полости в анамнезе;
- отсутствие половых инфекций, в том числе перенесенных в прошлом.
Иногда даже небольшая миома вызывает массу проблем. Она может сдавить расположенные рядом сосуды и нарушит кровоток. В результате плохо кровоснабжается эндометрий, а отдельные его участки отмирают. У многих женщин появляются кровотечения, развивается бесплодие, возникают хронические тазовые боли.
Диагностика
УЗИ – основной способ диагностики. При помощи ультразвука может быть выявлен гипертрофированный участок миометрия (миоматозный узел). Используется трансвагинальный датчик. Оценивается структура узла, его размеры
Эти показатели оцениваются в динамике, что важно для своевременной коррекции терапевтической тактики
Гидросонография – особая разновидность УЗИ, предполагающая введение в матку жидкости. Дополнительно можно установить тип субмукозной миомы, расположение относительно внутреннего зева и углов матки. Чувствительность исследования в первичной диагностике пролифератов миометрия достигает 100%. Одновременно выявляются и патологические процессы эндометрия.
Допплерография – метод оценки кровотока. Используется для планирования и оценки результатов эмболизации маточной артерии. Это один из способов лечения. Он перекрывает кровоток к патологическому очагу, в результате чего тот уменьшается в размерах
Гистероскопия – внутриматочная эндоскопическая диагностическая процедура. В полость матки вводится тонкая трубка с камерой. Сразу же может быть выполнено удаление узла, если в нём есть необходимость.
МРТ – применяется для диагностики гигантских узлов, которые не может охватить полностью ультразвуковой датчик.
Лечение
Существует консервативное и хирургическое лечение.
Консервативное лечение – проводится при наличии узлов до 3 см в диаметре. Назначают агонисты ГнРГ на 6 циклов. Раз в 3 месяца делают УЗИ, чтобы понять, уменьшился ли гипертрофированный участок матки. Далее следует стабилизационный этап с использованием гормональной контрацепции.
Консервативнопластическое лечение – выполняется при размере узлов до 10 см. Если узел меньше 5 см, вначале выполняется лазерная вапоризация или электрокоагуляция узла. Затем назначаются препараты. Если размер 5-10 см, последовательность обратная: препаратами узел уменьшают, а затем проводят процедуру его деструкции.
Стабильнорегрессионное лечение – предполагает выполнение эмболизации маточных артерий. Когда к миоматозному узлу перекрывается доступ крови, он постепенно уменьшается и со временем исчезает.
Хирургическое лечение – удаляется либо сам узел, либо матка. Операции выполняются в основном гистероскопическим или лапароскопическим способом. У удалению матки прибегают лишь в крайних случаях, если размеры пролиферата превышают 14-16 недель беременности, либо он увеличивается на 4 недели в год. Другими показаниями являются шеечная миома, нарушение трофики узла, сдавление окружающих органов, рост узла в менопаузе.
Профилактика карциномы шейки матки
Здоровый образ жизни — важный момент в профилактике заболевания. Отсутствие активной сексуальной жизни до наступления совершеннолетия, ранних беременностей и родов, множество абортов существенно снижают возникновения рака.
Вакцинация против ВПЧ позволит сократить вероятность возникновения патологии.
Основным методом предотвращения развития патологии — регулярное посещение врача и своевременное коррекция дефектов, способствующих развитию карциномы.
Используемая литература:
Гинекология. Иллюстрированное клиническое руководство. Харт Дж.М., Норман Дж. 2009 г. Издательство: Бином.
Гинекология: руководство для врачей, Серов В.Н., Кира Е.Ф., Аполихина И.А., Антонова И.Б. 2008 г. Издательство: Литтерра.
Лекции по онкогинекологии, 2007 г.Бохман Я.В. Издательство: МИА
Профилактические осмотры и цитологический скрининг шейки матки. Полонская Н.Ю., Юрасова И.В., Егорова О.В. 2008г. Издательский центр «Академия».
Комплексное лечение рака шейки матки. Методические рекомендации / С.Я. Максимов и др. – М.: Н-Л
Генри, С. Китченера Вакцины для профилактики рака шейки матки / Под редакцией Питера Л. Стерна, Генри С. Китченера. – М.: МЕДпресс-информ.
Онкогинекология Руководство для врачей Гилязутдинова З.Ш., Михайлов М.К., МЕДпресс-информ, 2002 г.
Приготовление гистологических препаратов
Процесс изготовления гистологических препаратов сложный, многоступенчатый. Состоит из нескольких последовательных действий:
- Фиксация. Применяется для сохранения прижизненной структуры клеток и тканей, предотвращает их бактериальное разложение и переваривание клеточными ферментами. Достигается путем применения фиксирующих жидкостей. Наиболее распространенные фиксаторы — формалин и спирт.
- Проводка. Подразумевает дегидратацию исследуемых тканей для подготовки к следующему этапу – заливке. Из препарата необходимо удалить тканевую и фиксирующую жидкость, чтобы пропитать его парафином и сделать твердым. Это необходимо для качественной нарезки препарата. Если кусочек ткани будет мягким, то при нарезке он сомнется и станет неинформативным или исказит реальную картину патологического процесса. Раньше проводка осуществлялась поэтапно и вручную в спиртах восходящей плотности, в настоящее время процесс усовершенствовали, и проводка идет автоматизировано в гистопроцессорах, работающих на изопропаноле.
- Заливка. Необходима для создания твердого блока, который в дальнейшем будет подвергаться нарезке. Кусочек ткани заливают парафином или специальной средой для заливки в небольшие кассеты. Таким образом, получается небольшой парафиновый блок прямоугольной или квадратной формы.
- Резка. Далее, необходимо сделать тонкие срезы для последующего изучения под микроскопом. Срезы делаются на микротомах. Это специальные приборы, оснащенные тонкими острыми лезвиями. Толщина среза должна быть очень тонкой — всего лишь 4-5 мкм.
- Окрашивание. Чтобы произвести микроскопию препарата, его нужно окрасить. Перед окрашиванием тонкий срез помещают на предметное стекло и распрямляют. В гистологии много методов окраски, делятся они на рутинные и дополнительные. Для рутинных (ежедневных) исследований применяется окраска гематоксилин-эозином. Для дополнительных исследований разработано множество методов окрашивания, которые выбирает врач в зависимости от цели исследования. Окрашивание можно проводить вручную или в специальных автоматах.
- Заключение. Последним этапом является заключение окрашенного среза под покровное стекло. Производят это с помощью специально созданных сред для заключения, которые имеют прозрачную структуру и хорошо преломляют свет. Заключение позволяет сохранять препарат несколько лет в неизменном виде. Это необходимо, например, при возобновлении расследования спустя какое-то время.
Гистологический метод исследования является доступным и высокоинформативным, позволяет выявлять множество заболеваний, определять их природу и степень тяжести, что позволяет лечащему врачу назначать адекватное лечение.
Сосуды и нервы матки
Кровоснабжение матки осуществляется за счет аа. et w. uterinae et ovaricae. Каждая а. uterinae обычно отходит от передней ветви внутренней подвздошной артерии, чаще всего вместе с пупочной артерией. Начало маточной артерии обычно проецируется на боковой край таза, на уровне 14-16 см ниже безымянной линии. Далее маточная артерия направляется медиально и вперед под брюшиной над покрытой фасцией мышцей, поднимающей задний проход, в основание широкой связки матки, где от нее обычно отходят ветви к мочевому пузырю (rami vesicales). Они участвуют в кровоснабжении не только соответствующих отделов стенки мочевого пузыря, но и области пузырно-маточной складки. Далее маточная артерия пересекает мочеточник, располагаясь над ним и отдавая ему маленькую веточку, и затем подходит вплотную к боковой стенке матки, чаще на уровне перешейка. Здесь a. uterinae отдает нисходящую, или влагалищную (одну или несколько), артерию (a. vaginalis). Продолжаясь далее вверх по боковой стенке матки к ее углу, маточная артерия на всем протяжении отдает от 2 до 14 ветвей к передней и задней стенкам матки. В области отхождения собственной связки яичника a. uterina иногда отдает крупную ветвь ко дну матки (от которой часто отходит трубная ветвь) и веточки к круглой маточной связке, после чего маточная артерия меняет свое направление из вертикального на горизонтальное и идет к воротам яичника, где делится на яичниковые ветви, анастомозирующие с яичниковой артерией.
Вены матки имеют тонкие стенки и образуют маточное венозное сплетение, располагающееся преимущественно в области боковых стенок шейки матки и околоматочной клетчатке. Оно широко анастомозирует с венами влагалища, наружных половых органов, моче-пузырными и прямокишечными венозными сплетениями, а также гроздевидным сплетением яичника. Маточное венозное сплетение собирает кровь преимущественно из матки, влагалища, маточных труб и широкой связки матки. Посредством вен круглой связки маточное венозное сплетение сообщается с венами передней брюшной стенки. Кровь от матки оттекает по маточной вене во внутреннюю подвздошную вену. Маточные вены в своих нижних отделах чаще всего состоят из двух стволов
Важно отметить, что из двух маточных вен одна (меньшая) обычно располагается впереди мочеточника, другая — позади него. Кровь от дна и верхнего отдела матки оттекает, кроме того, и через вены круглой и широкой связок матки в гроздевидное сплетение яичника и далее — через v
ovarica в нижнюю полую вену (справа) и почечную (слева); от нижнего отдела тела матки и верхней части шейки матки отток крови осуществляется непосредственно в v. iliaca interna; от нижней части шейки матки и влагалища — в систему v. iliaca interna через внутреннюю полую вену.
Иннервация матки осуществляется из нижних подчревных сплетений (симпатическая) и по тазовым внутренностным нервам (парасимпатическая).
Лимфатическая система матки условно делится на внутриорганную и внеорганную, причем первая постепенно переходит во вторую.
Лимфатические сосуды первой группы, отводящие лимфу примерно от двух верхних третей влагалища и нижней трети матки (преимущественно шейки) располагаются в основании широкой связки матки и вливаются во внутренние подвздошные, наружные и общие подвздошные, поясничные крестцовые и заднепроходно-прямокишечные лимфатические узлы.
Лимфатические сосуды второй (верхней) группы отводят лимфу от тела матки, яичников и маточных труб; они начинаются преимущественно от крупных подсерозных лимфатических синусов и проходят главным образом в верхнем отделе широкой связки матки, направляясь к поясничным и крестцовым лимфоузлам, а частично (в основном от дна матки) — по ходу круглой маточной связки к паховым лимфатическим узлам. Регионарные лимфатические узлы матки располагаются в различных отделах полости таза и брюшной полости: от подвздошных артерий (обшей, наружной, внутренней) и их ветвей до места отхождения брыжеечной артерии от аорты.
Миома в перешейке матки
Миома на перешейке матки – это разновидность миоматозного образования, которое локализуется в перешейке матки.
Перешеек – это условное образование женского репродуктивного органа, которое расположено между телом матки и шейкой. Из перешейка матки в последующем формируется нижний сегмент матки, который разворачивается при росте матки при беременности.
Патогенез миоматозных образований основан на увеличении чувствительности клеток миометрия к гормону прогестерону.
Симптоматика таких узловых образований зависит от места локализации миоматозного узла. При субсерозном расположении узла по передней стенке могут возникать дизурические расстройства, по задней – запоры.
При субмукозном расположении узлового новообразования могут быть симптомы обильных кровотечений в менструальный период, а также межменструальные кровотечения ациклического характера.
Появление альгодисменореи – это довольно частый симптом данного заболевания. Альгодисменорея – это менструации, которые сопровождаются значительными болезненными ощущениями.
Иногда, такие подслизистые образования могут располагаться на ножке и вызывать клиническую картину рождающегося миоматозного узла, которая проявляется как резко-болезненные схваткообразные боли внизу живота.
Миома в перешейке матки: обязательно ли удалять?
Решение вопроса об объеме лечения принимается в соответствии с размерами опухоли и локализацией процесса. При незначительной миоме врач может назначить консервативное лечение гормональными препаратами. Если же эффект отсутствует от проводимой терапии либо же размеры новообразования достигают значительных величин, то врач принимает решение о проведение оперативного вмешательства, которое может заключаться в удаление только лишь опухоли – консервативная миомэктомия. Также с учетом наличия показаний техника оперативного вмешательства может быть направлена на удаление опухоли вместе с репродуктивным органом – гистерэктомия с придатками или без них.
Какие патологии может обнаружить врач во время осмотра шейки
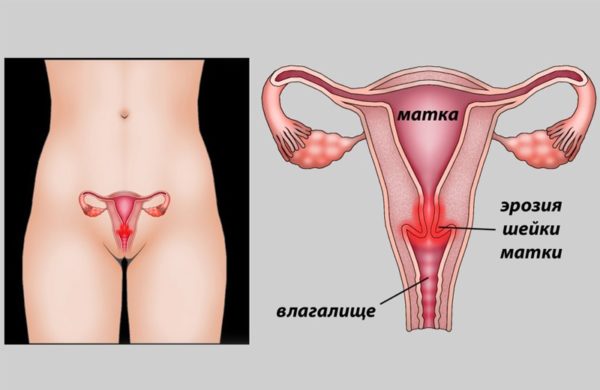
- Истинную эрозию, возникающую из-за раздражения вагинальными выделениями и травматизации.
- Псевдоэрозию (эктопию). При этой патологии цилиндрический эпителий, который должен находиться внутри цервикального канала, выходит на поверхность эктоцервикса, образуя красно-розовый участок вокруг маточного зева.
- Воспаление шейки – цервицит, наружной слизистой – экзоцервицит, цервикального канала – эндоцервицит.
- Эктропион – выворот тканей, при котором снаружи оказывается та, что должна находиться внутри. Патология часто сопровождается рубцовой деформацией.
- Рубцы, возникшие на шейке матки после тяжелых родов или прижигания эрозии электрическим током, которое практиковалось 20-30 лет назад. Теперь для этих целей применяются современные методы, не приводящие к таким последствиям.
- Элонгацию и гипертрофию – увеличение и удлинение шейки, вызванное воспалительными процессами и новообразованиями.
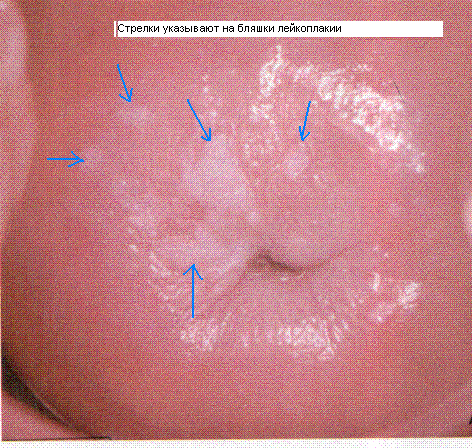
- Дисплазию – предраковое состояние, вызванное вирусом папилломы, при котором на эктоцервиксе образуются светловатые пятна. Патологический процесс склонен к проникновению в глубь тканей. Без своевременного лечения дисплазия приводит к раку.
- Лейкоплакию и эритроплакию – участки на слизистой, имеющие белый или ярко-красный цвет.
- Генитальные бородавки – кондиломы, представляющие собой наросты в виде бугорков или образования, напоминающие цветную капусту.
- Полипы – выросты слизистой, которые могут кровоточить.
- Кисты, имеющие светлый или темный цвет.
- Доброкачественные опухоли, выглядящие как уплотнения на шейке.
- Злокачественные новообразования, напоминающие наросты или выглядящие, как язвы. При тяжелом поражении злокачественная опухоль может распространяться на половые пути и другие отделы матки. Во время осмотра такие образования часто кровоточат.
Смотреть шейку матки безопасно и не больно. Появляющиеся после осмотра незначительные кровянистые выделения вызваны взятием мазка на цитологию. В этом случае врач специально царапает поверхность, чтобы получить более глубокие клетки. После йодной пробы могут наблюдаться желтоватые выделения. Все эти явления быстро проходят и не требуют лечения.
Матка при беременности
Наиболее весомые изменения претерпевает женский орган в период вынашивания ребенка.
На начальном этапе вид матки остается прежним, но уже на втором месяце она становится шарообразной формы, размер и масса увеличиваются в несколько раз. К концу беременности средний вес составляет примерно 1 килограмм.
Во это время возрастает объем эндометрия и миометрия, усиливается кровоснабжение, связки при беременности растягиваются и иногда даже болят.
Показателем здоровья и правильного развития плода является высота дна матки, в зависимости от срока. Нормы приведены в таблице.
Также важным показателем является длина шейки матки. Ее оценивают во избежание развития осложнений вынашивания и преждевременных родов. Нормы длины шейки по неделям беременности указаны в таблице.
К концу периода вынашивания матка стоит высоко, достигает уровня пупка, имеет форму шаровидного мышечного образования с тонкими стенками, возможна небольшая асимметрия — это не является патологией. Однако из-за продвижения плода к родовым путям орган постепенно начинает опускаться.
Мышечные сокращения матки возможны и в период беременности. Причинами выступают тонус органа (гипертонус при угрозе выкидыша), тренировочные схватки.
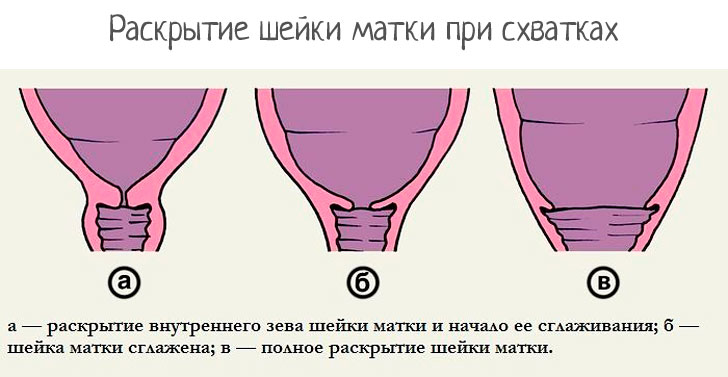
Сильные сокращения происходят в период родов для изгнания из полости матки плода. Постепенное раскрытие шейки выпускает ребенка наружу. Следом выходит плацента. Шейка рожавшей женщины после растяжения не возвращается к первоначальной форме.