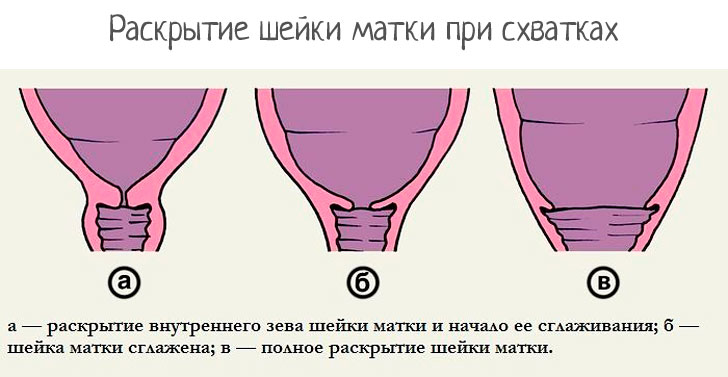
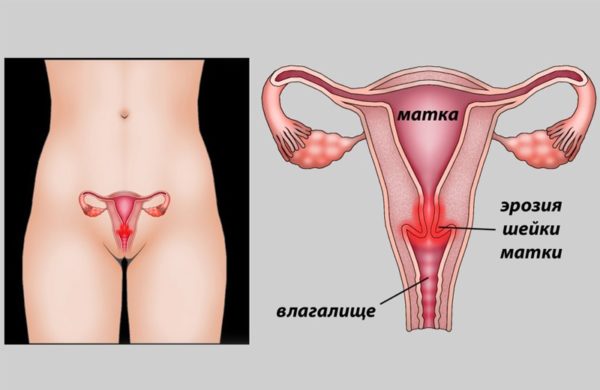
Санация шейки матки
Содержание:
- Виды эксцизий
- Биологические функции жиров в клетке
- Классификация
- Симптомы атрезии цервикального канала
- Как избежать осложнений после диатермоконизации
- Диагностика
- Методики, используемые для прижигания эрозии
- Разновидности методов эксцизии полости шейки матки
- Как проводится процедура
- Классификация опухолей шейки матки по МКБ-10
Виды эксцизий
Вмешательство, хотя и преследует одну и ту же цель, и имеет всегда один и тот же смысл (удалить пораженные ткани таким образом, чтобы их можно было использовать для дальнейшего исследования), может, тем не менее, выполняться разными способами и методами. Порой, они отличаются настолько, что имеют разные показания и противопоказания и разный по длительности и характеристикам реабилитационный период. Наиболее оптимальный метод в каждом конкретном случае подбирает специалист.
Электроэксцизия (диатермоэксцизия)
Вмешательство выполняется с помощью специальной петли, которая разогревается до высоких температур. Она достаточно тонкая, потому ткани на шейки матки ею буквально срезаются. Принцип действия в одновременном разрезе тканей и коагуляции кровеносных сосудов.
Радиоволновая эксцизия
Радиоволновым ножом можно делать разрезы любого характера и модификации. И, как и у лазера, его плюсы в задействовании бесконтактного метода, отсутствии рубца и спаек, одновременной коагуляции сосудов и обеззараживании поверхности. С технической точки зрения он действует иначе – радиоволны разрушают структуру клеток, вызывая их распад. В некоторых случаях существуют ограничения к применению такого метода у больных с онкологией.
Биологические функции жиров в клетке
В организме липиды представлены практически во всех клетках. В силу своих химических свойств они главным образом являются частью каких-либо структур и практически не циркулируют по крови в свободном виде.
Перечень основных функций липидов:
- участвуют в построении и обеспечивают защиту клетки;
- служат основным источником энергии;
- несут в себе запас питательных веществ;
- переносят все виды жирорастворимых витаминов — А, D, Е, К;
- участвуют в регулировании разных функций в организме.
Данные соединения образуют «каркас» каждой клетки или защитную мембрану, которая представлена двойным слоем фосфолипидов. Каждая такая молекула содержит нерастворимую в воде «головку» и растворимый «хвост». В двойном слое головки фосфолипидов обращены в разные стороны, так что снаружи клетка покрыта нерастворимой оболочкой, а в нижележащем слое находятся растворимые «хвосты». Это называется билипидный слой.
Такая структура необходима как для поддержания структуры самой клетки, так и для транспорта различных веществ через мембрану. Также эти молекулы находятся в постоянном колебательном движении и придают клетке устойчивость к температурным изменениям.
Жировые молекулы являются основным источником энергии. При расщеплении одного грамма жира выделяется почти 39 кДж энергии, это в несколько раз больше, чем при расщеплении одной молекулы углеводов. Энергия из жировых запасов может быть экстренно использована при больших затратах, а также при нехватке липидов. Это так называемый энергетический «буфер» организма.
Липидные соединения содержат запас питательных веществ. При расщеплении жира образуется множество других компонентов, которые могут быть использованы для построения углеводов и белков, кроме этого выделяется также и вода. В организме все обменные процессы (белковый, углеводный, липидный, минеральных веществ) не только взаимосвязаны, но и взаимозаменяемы.
Большое значение соединения имеют при регулировании функций, поскольку гормоны и сигнальные молекулы в основном состоят из липидных молекул. Они являются непосредственным участником эндокринной регуляции, при снижении запасов липидных фракций могут развиться серьезные нарушения.
Сложные соединения — сфинголипиды — включаются в оболочку нервных клеток — миелин, и участвуют в проведении сигналов. Без миелина нервное волокно не может передавать импульс, и развивается тяжелейшее заболевание — рассеянный склероз.
Также все соединения, которые имеют жир или ему подобные молекулы, являются хорошими термоизоляторами и предохраняют клетку от замерзания или, наоборот, перегревания. Это обеспечивает поддержку нормальной температуры тела и не позволяет человеку замерзнуть в холодную погоду, если у него имеется достаточный запас жира. Кожа человека, стенки сосудов и внутренних органов состоят в основном из липидов, которые делают их эластичными.
Кроме создания структуры клеток, липиды участвуют в формировании целых органов. К примеру, образуют «жировое тело» почки, которое как одеяло окутывает ее сзади и фиксирует на одном месте. Подобные прослойки из липидов есть практически в любом органе.
Классификация
По происхождению можно различить врожденную и приобретенную эктопию. По характеру течения она может быть рецидивирующей, по клинической форме – неосложненной и осложненной.
Здесь наблюдается только перемещение цилиндрических клеток в зону плоских, без осложнений. Лечения такая форма не требует, рекомендуется лишь проведение периодических гинекологических осмотров.
Осложненная форма связана с кольпитами и хроническим цервицитом (воспалением), которые вызваны инфекцией, в зоне перемещения клеток. Из-за этого зона эктопии становится отечной, повреждается и возникает истинная эрозия или воспалительные заболевания прочих органов репродуктивной системы.
По гистологии эктопию разделяют на:
- Железистую, которая имеет большое число воспаленных желез эпителия цилиндрического строения;
- Папиллярную (сосочковую), которая диагностируется, когда цилиндрические клетки группируются в сосочки;
- Эпидермизирующую, при которой между цилиндрическими клетками могут внедриться клетки плоского эпителия, который вытесняет их. Необходимость в лечении отсутствует, так как может произойти самовосстановление покрытия зева шейки матки.
Также заболевание подразделяют на врожденное и приобретенное:
- Врожденная эктопия может пройти сама к 20 годам без врачебного вмешательства. Болезненные симптомы при таком виде эктопии не наблюдаются, так как она определена генетическими нюансами развития половых органов. И такая аномалия относится к нормальным состояниям физиологического характера;
- Приобретенная может возникнуть в репродуктивном возрасте и нуждается в лечении.
Симптомы атрезии цервикального канала
Ведущий симптом болезни — боли внизу живота, вызванные скоплением выделений и крови внутри матки. Боль постепенно усиливается, становится приступообразной, может сопровождаться тошнотой, рвотой, ухудшением общего состояния.
Матка, наполненная кровью, начинает давить на кишечник, приводя к запорам, и на мочевой пузырь, вызывая задержку мочеиспускания.
В тяжелых случаях, например при сочетании полной атрезии цервикального канала и кровотечения, кровянистое содержимое может наполнять не только матку, но и маточные трубы и придатки. Такое состояние называется гематосальпинксом. В этом случае возникает разлитая боль в животе, которая может сопровождаться тошнотой и рвотой.
При присоединении вторичной инфекции кровянистое содержимое в матке нагнаивается и возникает пиосальпинкс – тяжелейшее осложнение, грозящее перитонитом (воспалением брюшины) и заражением крови.
При частичной атрезии цервикального канала симптомы проявляются не столь остро. Больные жалуются на боли внизу живота во время менструаций, которые могут отдавать в крестец, копчик, паховую область, прямую кишку.
Как избежать осложнений после диатермоконизации
В послеоперационный период могут возникнуть следующие осложнения:
- Кровотечение, проявляющееся резким увеличением количества выделяемой крови. У женщины наблюдаются слабость, головокружение, бледность кожи, обмороки.
- Воспалительные процессы, вызванные попаданием микробов на незажившую слизистую. Сопровождаются гнойными выделениями с неприятным запахом, температурой, ухудшением самочувствия.
- Затянувшееся заживление. Ткани после диатермоконизации плохо заживают при несоблюдении пациенткой врачебных рекомендаций.
- Образование рубцов, которые могут вызывать сужение цервикального канала. Такое осложнение чаще всего возникает при индивидуальной склонности организма пациентки к формированию рубцовой ткани.
Чтобы избежать возникновения этих осложнений, после операции нельзя:
- Поднимать тяжести, подвергать организм физическим нагрузкам, заниматься спортом.
- Иметь интимные контакты.
- Вводить вагинальные свечи, спринцеваться.
- Принимать препараты, не рекомендованные врачом.
- Перегреваться – под запрет попадают баня, сауна, пляж.
- Купаться в бассейне, водоемах, принимать ванну. Из гигиенических процедур в этот период разрешен только душ.
При соблюдении этих правил заживление практически всегда проходит успешно. Правильно проведенная диатермоконизация почти не влияет на репродуктивную функцию. После операции большинство женщин могут выносить и родить ребёнка.
Диагностика
Фото: medaboutme.ru
Врач-гинеколог может диагностировать цервицит не только при обращении пациентки с характерными жалобами, но также во время профилактического осмотра, когда пациентку ничего не беспокоило.
Обследование начинается с осмотра шейки матки с помощью гинекологического зеркала. В зависимости от возбудителя заболевания шейка матки имеет следующий вид:
- при цервиците гонорейной этиологии влагалищная часть шейка матки имеет ярко красный цвет, она отечная, рыхлая, с участками изъязвления (симптом «сплошной эрозии»);
- при цервиците, причиной которого явилась трихомонада, шейка матки гиперемирована, отечная, рыхлая, выявляются небольшие кровоизлияния («земляничный цервикс»);
- при хламидийной инфекции, которая также может стать причиной развития цервицита, слизистая оболочка влагалищной части шейки матки незначительно гиперемирована, отечная.
Далее выполняется кольпоскопия – метод диагностики, позволяющий оценить состояние слизистой оболочки влагалищной части шейки матки с помощью специального оптического прибора (кольпоскопа). В ходе данного исследования уточняется характер патологического изменения шейки матки. Кроме того, кольпоскопия позволяет определить расположение патологического очага, что необходимо для прицельной биопсии шейки матки. Существует 2 вида кольпоскопии:
- Простая кольпоскопия, в ходе которой производится осмотр шейки матки с помощью кольпоскопа без проведения медикаментозных тестов.
- Расширенная кольпоскопия, при которой производится предварительная обработка слизистой оболочки шейки матки 3%-ным раствором уксусной кислоты (или 0,5%-ным раствором салициловой кислоты) и водным раствором Люголя (так называемый тест Шиллера), после чего шейка матки осматривается с помощью кольпоскопа.
Процедура абсолютно безболезненная и не требует предварительной подготовки со стороны пациентки. Считается, что кольпоскопия обязательно должна выполняться лишь при обнаружении каких-либо изменений слизистой шейки матки во время осмотра с помощью гинекологического зеркала. Однако в настоящее время рекомендуется выполнять данное исследование женщинам, живущим половой жизнью, хотя бы 1 раз в год с профилактической целью.
Далее берется мазок из цервикального канала, который отправляется на микроскопическое и бактериологическое исследования. Микроскопическое исследование позволяет определить количество и соотношение нормальных, патогенных и условно-патогенных микроорганизмов, а также клеточных элементов, что позволяет сделать вывод о наличии воспалительного процесса, степени его выраженности и характере микрофлоры, заселяющей влагалищную часть шейки матки. При остром цервиците обнаруживается большое число лейкоцитов (30 и более), лимфоциты и патогенные микроорганизмы. Бактериологическое исследование позволяет выявить вид возбудителя, явившегося причиной развития цервицита, а также определить чувствительность микроорганизма к спектру антибиотиков, что поможет в выборе конкретного антибиотика при лечении. Далеко не всегда получается выявить возбудителя заболевания с помощью бактериологического исследования мазка, в таких случаях выполняется ПЦР-диагностика. Это, безусловно, достаточно мощный и эффективный современный метод диагностики, позволяющий довольно быстро и точно определить возбудителя инфекционного заболевания. Также стоит отметить, что ПЦР-диагностика обладает высокой специфичностью и чувствительностью. Благодаря многочисленным преимуществам данного метода диагностики имеющееся заболевание у человека можно выявить даже на стадии инкубационного периода, когда еще нет клинических и лабораторных признаков заболевания.
Методики, используемые для прижигания эрозии
Чтобы понять, когда прижигают эрозию шейки матки, нужно знать, какой метод используется при данной процедуре. Существует не один способ, с помощью которого удаляется эрозия на шейке матки.
Например, пациенту могут обработать поверхность полового органа, существует метод бесконтактного удаления.
Большинство женщин волнует вопрос, когда прижигают эрозию — до или после месячных?
Более точную информацию дает лечащий врач, так как в каждом конкретном случае свои особенности. Однако существует норма, когда проводится операция.
Чаще всего, доктор делает процедуру перед началом следующих месячных за 5-9 дней. Это обусловлено тем, что требуется время, чтобы часть органа зажила к началу следующих месячных.
Чаще всего, эрозия прижигается с помощью диатермокоагуляции. При процедуре используется высокочастотный ток, но пациентка боли не чувствует, так как операция проводится под местной анестезией.
Длительность составляет всего полчаса, а полностью орган заживает в течение 10 недель. Однако случается, что процесс заживления происходит уже через 1,5 месяца.
На протяжении 30 дней у больного может выделяться прозрачная жидкость в значительном количестве, не стоит переживать, если появляются сгустки крови. После процедуры это является вполне нормальным явлением.
Данный метод имеет множество достоинств, стоимость его относительно невысокая, при этом методика доступна и достаточно эффективна.
Однако имеет она некоторые недостатки — после нее остаются рубцы. Впоследствии они влияют на размер матки, она значительно сужается, что приводит к тому, что забеременеть достаточно проблематично.
По этой причине данный вариант хирургического вмешательства не выполняется, если девушка еще не рожала детей или хочет сохранить репродуктивную функцию.
Кроме того, возникает немало осложнения:
- проявление кровотечения;
- у женщины возникает эндометриоз;
- сильные приступы воспаления.
Чтобы предотвратить развитие серьезных осложнений после операции, требуется наблюдаться у гинеколога каждые 5 дней.
Самый эффективный метод — это прижигание лазером. Такой способ хирургического вмешательства один из самых безопасных. В зависимости от зоны поражения выстраивается интенсивность луча.
При этом лучи лазера не затрагивают здоровые мягкие ткани органа. Кроме этого, проводится обеззараживание, а это помогает предотвратить развитие патологических процессов после операции.
Стоит отметить, что при этом виде хирургического вмешательства не остается рубцов, а значит, шейка матки сохраняет свои репродуктивные функции.
На какой день цикла прижигают эрозию с помощью лазера. Как правило, это делается на 5-7 день цикла, чтобы поверхность смогла немного зажить. Полное выздоровление наступает уже через 30 дней.
Редко используется криодеструкция, которая подразумевает использование жидкого азота. Операция выполняется при помощи зонда, в который помещается вещество и производится заморозка поврежденной поверхности.
Длительность проведения операции составляет всего 5-7 минут, при этом используется местное обезболивание. Полное восстановление поврежденного органа происходит через 2-3 месяца, этого времени вполне достаточно, чтобы произошла регенерация мягких тканей.
Большим достоинством является то, что прижигание можно делать людям, которые еще не рожали детей.
Единственный минус — выздоровление занимает достаточно много времени. Также стоит сказать, что такая методика является не очень эффективной, если поражение глубокое.
В такой ситуации пациентке назначают повторное проведение процедуры, чтобы устранить рецидив.
Одной из безопасных методик является радиоволновая коагуляция. При помощи данной процедуры эрозия испаряется.
Пораженные участки нагреваются до высокой температуры. Это препятствует образованию новых рецидивов, а также невозможно возникновение воспалительного процесса.
Такое лечение длится более 15-20 минут, при этом полное восстановление органа наблюдается уже спустя 30 дней. Главный недостаток данной методики, что она не дешевая.
Аппаратура, которая используется при проведении процедуры, крайне дорогая. Противопоказаниями к радиоволновой коагуляции является наличие у женщины кардиостимулятора.
Также процедура не проводится, когда возникает обострение хронических заболеваний. Это обусловлено тем, что патологии тяжелой формы могут спровоцировать различные негативные последствия.
Разновидности методов эксцизии полости шейки матки
Сегодня существует несколько разновидностей данного метода:
- Петлевая электроэксцизия;
- Радиоволновая или радиоэксцизия;
- Диатермоэлектроэксцизия;
- Диатермоэксцизия шейки матки.
Нужно отметить, что самыми безопасными в медицине считаются лазерная и радиоволновая методика, поскольку она позволяет не прибегать к прямому хирургическому вмешательству, тем самым значительно уменьшает риск послеоперационных осложнений и срок реабилитационного периода.
Как проводится процедура петлевой эксцизии?
Петлевая электроэксцизия представляет собой электрохирургическое вмешательство, то есть влияние высокочастотного тока на поражённые ткани. При проведении данной разновидности процедуры используют тонкую проволоку, загнутую в виде петли, которая позволяет довольно точно вырезать патологические ткани в полости матки. Такой метод довольно прост, при его применении используют местный наркоз в виде геля или инъекции. Проводится такая операция на гинекологическом кресле и по длительности занимает около десяти – пятнадцати минут.
Проведение петлевой электроэксцизии шейки матки
Петлевая электроэксцизия имеет ряд недостатков. Главным из которых является то, что врачу достаточно сложно определить глубину иссечения патологической ткани, а это существенно усложняет проведение операции.
Процедура диатермоэлектроэксцизии шейки матки
Диатермоэлектроэксцизия – это процедура по удалению поражённых тканей при помощи электроножа и последующим отправлением удалённых фрагментов на гистологическое исследование.
Проводится данная процедура накануне месячных под местным наркозом, поскольку считается малоболезненной. Но недостатками этого метода считаются образования рубцов в полости шейки матки, что может вызвать осложнения во время родов, вероятность кровотечений. Бывали случаи развития эндометриоза матки после лечения таким методом.
Подробней о таком заболевании как эндометриоз матки можно узнать с этого видео:
Преимущества и недостатки радиоволновой эксцизии
Радиоволновая эксцизия, пожалуй, самая щадящая технология, поскольку она позволяет сохранить слизистые оболочки и предотвратить образование послеоперационных шрамов и рубцов. К такому выводу позволяют прийти и отзывы пациенток, которым была назначена именно эта разновидность операции. Как раз по этим причинам для лечения эрозии нерожавшим женщинам рекомендуют применение радиоволновой эксцизии. Кроме того, радиоволновая эксцизия имеет ещё целый ряд преимуществ:
- Быстрое заживление тканей;
- Отсутствие рубцов;
- Безболезненность при проведении операции и в послеоперационный период;
- Непродолжительность проведения операции;
- Отсутствие кровотечений.
После такой малотравматичной процедуры практически не нарушается привычный способ жизни, и что немаловажно, возможны нормальные роды и беременность
Как проводится процедура
Лечение патологий шейки матки с помощью радионожа проводится в первую половину менструального цикла – чаще сразу после окончания критических дней. В этом случае гораздо ниже риск возникновения очагов эндометриоза, а слизистая сможет зажить до следующей менструации.
Выбор метода и объёма вмешательства зависит от заболевания и размера очага. Радиоволновые аппараты снабжены различными электродами, что позволяет выбрать оптимальный вариант для каждого клинического случая.
Поскольку шейка матки не имеет нервных окончаний, в большинстве случаев удается обойтись без анестезии. Однако при удалении больших патологических очагов или появившихся болевых ощущениях пациентке проводится анестезия. В большинстве случаев это местное обезболивание с помощью наружных средств или анестетиков, вводимых в шеечные ткани.
Широкую конизацию с удалением большого количества тканей часто проводят под общим внутривенным обезболиванием. Для этого применяются лекарства, не вызывающие постнаркозного состояния – тошноты, рвоты, плохого самочувствия.
Процедура проводится на гинекологическом кресле. Пассивный электрод помещают под ягодицу пациентке, а активным служит инструмент, с помощью которого осуществляется радиоволновое воздействие. Каждое заболевание имеет свои особенности проведения процедуры.
При лечении эктопии (псевдоэрозии) шейку обнажают и фиксируют пулевыми щипцами. Подбирается электрод, который входит в тканевые структуры, как нож в теплое масло. Глубину воздействия можно регулировать.
При проведении биопсии кусочек ткани отрезают с помощью петлевого электрода, позволяющего получать фрагменты, не изменившие структуру из-за нагрева и других воздействий. Одновременно радионож запаивает сосуды. Это позволяет избежать кровотечений и максимально сократить время процедуры.
Кисты шейки матки удаляют с помощью электродов, напоминающих иглу. Они прокалывают кистозную оболочку и выпаривают находящуюся внутри жидкость. Крупные кистозные образования вырезают. Электронож оставляет аккуратные разрезы, которые срастаются без образования рубцов.
При лечении лейкоплакии врач выскабливает цервикальный канал, а затем аккуратно срезает измененную слизистую с захватом небольшого объема здоровой ткани. Полученные образцы отправляют на гистологию для исключения рака.
Участки эндометриоза удаляют с одновременным запаиванием (коагуляцией) сосудов. Тканевый образец отправляется на гистологию для подтверждения диагноза.
Эктропион – выворот слизистой цервикального канала лечится с помощью расширенной конизации – конусообразного срезания большого объема тканей. После заживления на шейке появляется чистый плоский эпителий. При обнаружении рубцов проводится их иссечение с запаиванием кровоточащих сосудов.
С помощью радионожа лечат дисплазию – поражение шейки матки, вызванное папилломавирусом. При этом заболевании на шеечной ткани образуются беловатые очаги, содержащие измененные клетки. Лечение зависит от степени дисплазии. При легких формах достаточно удаления очагов, а при тяжелых – проводится конизация – радиоволновое иссечение большого объема тканей вокруг цервикального канала.
Продолжительность радиоволновых процедур небольшая – примерно 5-6 минут. После этого пациентка уходит домой.
Классификация опухолей шейки матки по МКБ-10
В международном классификаторе МКБ-10 злокачественным и доброкачественным опухолям шейки матки присвоено несколько кодов.
| Тип опухоли | Уточнение | Обозначение по МКБ-10 |
| Карцинома in situ | Общее обозначение | D06 |
| Внутренней части шейки | D06.0 | |
| Наружной части | D06.1 | |
| Других частей | D06.7 | |
| Неуточненная | D06.9 | |
| Злокачественное новообразование | Общее обозначение | C53 |
| Внутренней части шейки | C53.0 | |
| Наружной части | C53.1 | |
| Других частей | ||
| Выходящее за пределы одной области | C53.8 | |
| Неуточненное | C53.9 | |
| Миома (леомиома) | Общее обозначение | D25.0 |
| Неуточненная | D25.9 | |
| Полипы шейки матки | N84.1 | |
| Эмбриональная киста | Q51.6 | |
| Другие доброкачественные новообразования | D26.0 |