41-я неделя беременности — родить или погодить?
Содержание:
- Что способствует перенашиванию
- Каковы последствия переношенной беременности для ребенка?
- Акушерская тактика
- Стадии
- Что такое переношенная беременность?
- Что такое переношенная беременность: сроки
- Как оценивают состояние крохи при переношенности
- Последствия переношенной беременности
- Лечение переношенных новорожденных
- Диагноз
- Симптомы и последствия
Что способствует перенашиванию
Переношенная беременность возникает вследствие воздействия множества факторов, но главной причиной выступает нарушенная нейрогуморальная регуляция в материнском организме, которая играет роль в формировании родовой доминанты. То есть имеются как функциональные расстройства в головном мозге, так и гормональный дисбаланс (гормоны, «подстегивающие» начало родовой деятельности: эстрогены и ХГЧ, прогестерон и плацентарный лактоген, гистамин и серотонин, простагландины и прочие).
Но в ряде случаев перенашивание беременности развивается не из-за состояния организма матери, а патологии плода и/или плаценты. В связи с этим все провоцирующие перенашивание факторы делятся на 2 группы: плодовые и материнские.
- Изменения в материнском организме
- психические травмы и стрессы;
- страх родов и боязнь потерять ребенка;
- травмы головного мозга в прошлом;
- эндокринная патология (болезни щитовидки, сахарный диабет, ожирение);
- болезни пищеварительного тракта и патология печени;
- инфантилизм;
- перенесенные грипп или ОРВИ в период вынашивания плода;
- детские инфекции в прошлом (корь, скарлатина и другие);
- нарушенная менструальная функция;
- половой и общий инфантилизм;
- опухоли матки;
- воспалительные процессы половых органов (цервицит, эндометрит или сальпингоофорит);
- дисфункция яичников;
- многочисленные аборты;
- роды крупным малышом в анамнезе;
- гиподинамия в период беременности;
- угроза прерывания текущей беременности и ее медикаментозная терапия;
- возраст (первые роды после 30 лет);
- наследственность (перенашивание беременности отмечалось у родственниц женщины);
- гестоз.
- Изменения в организме ребенка
- пороки развития головного мозга (анэнцефалия, водянка мозга, микроцефалия)
- сбои в развитии гипофизарно-надпочечниковой системе;
- патология почек плода (поликистоз);
- тазовое предлежание;
- гипоплазия надпочечников;
- болезнь Дауна.
Патогенез перенашивания
В механизме развития перенашивания важную роль играет плацента и изменения, в ней происходящие. Перенашивание может быть обусловлено запоздалым или диссоциированным созреванием плаценты, хронической плацентарной недостаточностью или сохранение плацентой иммунологической толерантности, которая препятствует возникновение иммунологических реакций, направленных на отторжение плода в положенный срок.
Возникающие трофические и дистрофические изменения в амнионе и децидуальной оболочке ведут к нарушению синтеза простагландинов, участвующих в родовом акте. Также возникают гормональные сбои в общей плодово-плацентарно-материнской системе. Изменяется соотношение гонадотропных гормонов, увеличивается содержание прогестерона, хорионического гонадотропина и катехоламинов, что подстегивает перенашивание.
Макроскопически масса плаценты увеличена, хотя толщина ее уменьшена. Сама плацента суховатая, а разграничение на дольки стерто. Также детское место прокрашивается зелеными водами (отхождение мекония вследствие гипоксии плода). По всей площади плаценты отмечаются белые инфаркты и кальцификаты, места жирового перерождения.
Меняются и околоплодные воды. Амниотическая жидкость теряет прозрачность и изменяет свой состав. В случае незначительного перенашивания воды приобретают опалесцирующий оттенок, становятся беловатыми из-за растворенных в них сыровидной смазки плода и кожного эпителия. При возникновении гипоксии малыша воды становятся зелеными или желтыми (отхождение мекония).
Изменяется фосфолипидный состав амниотической жидкости. Нарушается содержание лецитина и сфингомиелина, которые отвечают за образование сурфактанта (вещество, не дающее спадаться легким на вдохе) в легких ребенка. Вследствие нарушенного синтеза сурфактанта у перезрелого плода развивается синдром дыхательных расстройств и образуются гиалиновые мембраны в легких.
Уменьшение объема вод и изменение их физико-химических свойств снижает бактерицидность амниотической жидкости, возрастает количество бактерий, что способствует развитию внутриутробной пневмонии малыша.
Снижение объема околоплодных вод при переношенной беременности прямо пропорционально длительности перенашивания:
- в полную 41 неделю объем амниотической жидкости снижается на 100 – 200 мл и составляет 600 – 700 мл (нормальное количество вод 800 – 900 мл);
- в полные 42 недели объем вод уменьшается в 2 раза и составляет 350 – 400 мл;
- в полные 43 недели вод становится очень мало (200 – 300 мл) – развивается выраженное маловодие;
- при значительном перенашивании (44 и больше недель) воды практически исчезают, их объем составляет 40 – 60 мл.
Каковы последствия переношенной беременности для ребенка?
Если прошло от 37 до 40 недель, начиная от первого дня последней менструации, то беременность женщины считается уже доношенной. Если же беременная женщина не избавляется от бремени после 40-ой недели и продолжает носить ребенка и на 41, и на 42 неделе, это уже переношенная беременность. Рассмотрим, каковы возможные последствия переношенной беременности для ребенка.
Последствия переношенной беременности для ребенка
Если взглянуть на статистику рождаемости, можно обнаружить, что беременность часто заканчивается стимуляцией родовой деятельности, так как роженица продолжает носить ребенка после 40-й недели.
Вследствие этого ребенок, засидевшись у мамы в утробе, начинает испытывать кислородное голодание.
Почему такое происходит? Дело в том, что плацента, которая обеспечивает плод всеми необходимыми составляющими питания, начинает стареть, так как ее кровеносная система рассчитана на определенный срок службы.
Также, отвечая на вопрос, чем опасна для ребенка переношенная беременность, можно обратиться к статистическим данным. Статистика говорит, что среди переношенных детей процент тех, кто пострадал в утробе, гораздо выше тех, кто родился до 41-ой недели беременности.
Однако эти данные можно приводить лишь для формирования наиболее полного представления о вопросе переношенности, и трактовать буквально их нельзя. Ведь это всего лишь, так сказать, общая температура по больнице, а в частном случае все может обстоять совершенно иначе. К примеру, много случаев рождения абсолютно здоровых детей на 42 и на 43-ей неделе.
И эти дети не только не имеют признаков переношенности, но и никаких последствий.
И тем не менее, у медиков сложилось преимущественное мнение, что после 41-ой недели беременности роды необходимо стимулировать.
Аргументы в пользу такого шага следующие: для здоровья рождающегося ребенка стимуляция родов абсолютно безопасна, зато последствия предугадать легче.
Причины переношенной беременности
А откуда вообще берется переношенная беременность, чем она объясняется? Объясняется снижением физической активности беременных женщин, особенно в крупных мегаполисах, а также широким использованием метода пролонгирования беременности (включая женщин, которые перенесли ЭКО и тех, которые имеют проблемы с беременностью).
Можно сказать, что классические 38 недель теперь уступили место 40 неделям. При этом, если малыш в утробе матери чувствует себя хорошо, то будущую маму врачи не беспокоят вплоть до 41 недели. Однако, не стоит забывать о том, о чем мы говорили ранее — о старении и истощении плаценты, а это уже серьезная опасность для ребенка.
Таким образом, если беременная женщина перенашивает ребенка, ее направляют в родильный дом, тщательно обследуют и после этого принимают решение — стимулировать роды, проводить кесарево сечение или оставлять еще на неделю.
Акушерская тактика
Еще на этапе женской консультации женщин с тенденцией к перенашиванию выделяют в группу риска, а на сроках полных 40 – 41 неделя предлагают госпитализацию в роддом. Ведение переношенной беременности определяется состоянием плода, готовностью шейки матки к родам, наличием осложнений беременности и экстрагенитальной патологии и прочих факторов.
Перенашивание беременности относится к относительным показаниям для абдоминального родоразрешения. Кесарево сечение проводится при наличии сопутствующих факторов:
- «незрелая» шейка матки;
- предлежание плода тазовым концом;
- сужение таза;
- первые роды в 30 и больше лет;
- отягощенный акушерский анамнез (рождение мертвого ребенка в прошлом, бесплодие, беременность в результате ЭКО);
- 2 и 3 степень фетоплацентарной недостаточности;
- обвитие пуповины;
- разгибательное вставление головки, разгибание конечностей ребенка.
При выявлении пороков развития, несовместимых с жизнью (на УЗИ) проводится плодоразрушающая операция.
После дородовой госпитализации в роддом женщине назначается ряд мероприятий:
Улучшение маточно-плацентарного кровотока
В виду старения плаценты и частичной утраты ее функций назначаются препараты, улучшающие кровообращение в маточно-плацентарной системе: актовегин, кавинтон, пирацетам, витамины, кокарбоксилаза.
Формирование родовой доминанты
Применяются следующие физиотерапевтические процедуры: воротник по Щербаку и анодическая гальванизация мозга, а также вибрационный массаж матки, иглорефлексотерапия и дарсонвализация молочных желез.
Подготовка шейки матки
С целью ускорения созревания шейки применяют простагландины Е2. Простагландины вводят интрацервикально в виде гелей и пессариев или вагинальных таблеток. Для раскрытия и размягчения шейки матки также назначаются палочки – ламинарии. Также беременной назначается диета с высоким содержанием растительных жиров (содержат предшественники простагландинов) и препараты, стимулирующие выработку простагландинов (линетол, ретинол, эссенциале-форте).
В процессе подготовки шейки матки, который занимает 5 – 7 дней, ежедневно проводится кардиотокография (контроль сердцебиения плода) и допплерометрическое исследование кровотока в системе плод – плацента – мать.
В случае «зрелой» шейки матки, отсутствии отягощающих факторов и удовлетворительном состоянии плода роды ведут естественным путем. При развитии патологического прелиминарного периода внутривенно капельно вводят гинипрал. Родовозбуждение начинают с вскрытия плодного пузыря. Если через 4 часа схватки не начались, начинают внутривенную инфузию простагландинов. Роды проводят под контролем КТГ, с профилактикой внутриутробной гипоксии (кокарбоксилаза, пирацетам, глюкоза с аскорбинкой) и введением спазмолитиков через каждые 3 часа. При ухудшении состояния плода и развитии осложнений (клинически узкий таз, недостаточно интенсивные схватки) роды заканчивают кесаревым сечением.
Стадии
- 1 стадия — активность плода увеличивается, а частота сердцебиения повышается. Околоплодные воды уменьшаются незначительно. Зачастую такую стадию наблюдают на 41 неделе вынашивания.
- 2 стадия – начинаются изменения матки, которые проявляются повышенным тонусом и более высоким стоянием дна. Обхват живота начинает уменьшаться каждый день. Эту стадию диагностируют на 42 и 43 неделе беременности.
- 3 стадия – нарушается кровоток в плаценте, результатом чего будет гипоксическое поражение плода. Такая стадия наступает в наши дни крайне редко, поскольку уже на 1-2 стадии перенашивания врачи должны предпринять меры, стимулирующие начало родов.

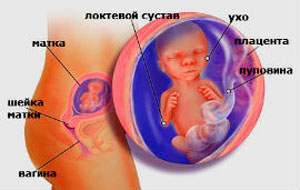
Что такое переношенная беременность?
Точную дату родов определить не так легко, так как большинство женщин не знают дня зачатия. О сроке беременности судят по первому дню от начала последней менструации и по результатам УЗИ.
Средняя продолжительность нормальной беременности имеет довольно широкие границы: она составляет 40 недель или 280 дней, плюс-минус две недели.
Таким образом, роды на 38-42 неделях не считают преждевременными или поздними. Перенашивание наступает, если беременность продолжается более чем 42 недели и сопровождается определенными симптомами.
Симптомы
Внешний облик женщины изменяется: масса тела снижается более чем на 1 кг, окружность живота уменьшается на 5-10 см, что вызвано уменьшением количества околоплодных вод.
Из молочных желез может выделяться молоко вместо молозива. Тургор кожи снижается.
Объективное подтверждение переношенности получают после проведения ультразвукового и ряда других исследований.
Вы знаете, можно ли принимать Дюфастон на поздних сроках беременности? Спросим у доктора!
О том, можно ли пить какао при беременности, расскажет эта статья.
Признаки
Различают перенашивание мнимое (хронологическое, при неправильно поставленном сроке родов) и истинное (биологическое).
Таким образом, основным показателем переношенной беременности служит не фактический срок, а происходящие значительные изменения со стороны плода и плаценты.
Окончательный диагноз определяют по результатам УЗИ и кардиотокографии (КТГ), амниоскопии (исследования околоплодных вод).
При проведении диагностики оцениваются несколько параметров:
- степень старения плаценты (могут появится признаки фето-плацентарной недостаточности, что приводит к гипоксии плода);
- плотность костей черепа ребенка и состояние родничков;
- сердцебиение ребенка;
- количество и цвет околоплодных вод, наличие в них мекония (их становится меньше, они приобретают зеленоватый цвет);
- маточный и фето-плацентарный кровоток( при перенашивании он уменьшается).
Кроме УЗИ исследования будущую маму могут направить на прохождение специальных гормональных тестов для измерения таких параметров как уровень ХГЧ (не понизился ли?), эстриола и плацентарного лактогена, кортикостероидов и прогестерона.
Истинными признаками переношенной беременности становятся:
- незрелость шейки матки при большом сроке беременности;
- «зеленые воды», мутные от мекония и их недостаточность (маловодие служит предпосылкой к слабой родовой деятельности);
- так называемый «плоский пузырь», обтягивающий головку ребенка (отсутствие передних вод);
- старение плаценты и невозможность её полноценного функционирования;
- плотные черепные кости у ребенка (что осложняет потужный период).
Причины
Причины переношенной беременности на сегодня четко не определены, поскольку эта серьезная патология развивается исходя из сложных физиологических процессов.
Врачи выделяют две большие подгруппы:
- Изменения в организме беременной (эндокринные нарушения или наличие хронических заболеваний половой сферы, заболевания печени, а также серьёзные психоэмоциональные потрясения). Установлена и зависимость от возраста роженицы: чем позже женщина забеременела впервые, тем больше вероятность «перехаживания».
- Изменения в организме ребенка.
Кроме причин медицинского характера, существует и психологические. Если будущая мама боится родовых болей, или осторожничает из-за ранее возникшей угрозы прерывания, психологически не готова к родам, организм продолжает сохранять беременность, как бы откладывая роды на потом. В такой ситуации важна помощь и поддержка близких, не помешает и консультация психолога.
Вам известно, опасен ли кольпит при беременности? Ответ на вопрос ищите в этой статье.
О дозировке но-шпы при беременности можно узнать из этой статьи.
А здесь — все о причинах https://puziko.online/beremennost/slozhnosti-beremennost/obmorok.html обмороков во время беременности.
Степени переношенности
Признаки переношенности плода получил название синдрома Беллентайна–Рунге. Специалисты различают три степени.
I степень — кожа новорожденного сухая (практически без смазки), но нормального цвета. Его общее состояние удовлетворительное. Околоплодные воды светлые, но их мало.
II степень — сухость кожи малыша сильно выражена, стопы и ручки сморщены (как после бани) и шелушатся, отмечаются признаки гипотрофии плода, кости черепа плотные. Околоплодные воды мутные от мекония.
III степень — ребенок обычно крупный, выглядит как маленький старичок (из-за истощения подкожной жировой клетчатки и образования складок), ногти длинные, кожа, ногти и околоплодные воды имеют желтую окраску (свидетельство сильной нехватки кислорода).
Что такое переношенная беременность: сроки
Переношенной считается беременность, длительность которой составляет 42 и более недель, что приводит к запоздалым родам и появлению на свет малыша с признаками перезрелости. Обычно в таком случае необходима стимуляция родовой деятельности или кесарево сечение.
Диагноз «переношенная беременность» иногда оказывается неправильным, так как определить точный день родов практически невозможно.
Определить точный срок беременности и как следствие дату родов усложняет тот факт, что крайне сложно установить точный день овуляции, и время когда произошло оплодотворение, так как все это зависит от скорости продвижения сперматозоидов, жизненного цикла яйцеклетки и других особенностей организма женщины.
После наступления 40-ой недели беременности о вероятности перенашивания судят не по календарным срокам, а по степени зрелости плаценты, состоянии плода и фетоплацентарного кровотока.
Поэтому в случае продления беременности свыше 7 дней, акушеры говорят либо о пролонгированной, либо о переношенной беременности.
Пролонгированной считается беременность срок гестации которой увеличен до 290-294 дней при отсутствии данных о старении плаценты и перезрелости плода. При перенашивании родоразрешение оканчивается рождением плода с признаками перезрелости и с изменениями в плаценте.
Для первородящих
У первородящих женщин перенашивание беременности встречается довольно редко, если возраст женщины менее 30 лет, чем старше женщина, тем выше шанс перенашивания, так у женщин 35-40 лет, каждый 8 ребенок является на свет после 42 недели.
Тактика ведения таких родов у первородящих практически в 30% оканчивается оперативным вмешательством.
Для повторнородящих
Перенашивание более характерно для повторно родящих женщин, 70 % таких беременностей относятся к женщинам, вынашивающим второго ребенка. А вот для женщин, которые родили 3 и более детей, перенашивание практически не встречается, не более 1 случая на 100 переношенных беременностей.
Многоплодная беременность
Еще в прошлом веке считалось, что при многоплодной беременности родоразрешение должно происходить раньше, чем при одноплодной с 34-36 недели. Это обосновывалось тем, что именно с 34 недели темпы развития плодов замедляются, количество околоплодных вод уменьшается, а частота внутриутробной гибели плодов с 37 недели возрастает в несколько раз. Однако последние исследования показывают, что никаких показаний к родоразрешению многоплодных беременностей с 36 по 37 неделю нет, а переношенной она считается после 39 недели гестации.
Как оценивают состояние крохи при переношенности
Важно с первого же дня стационарного лечения с целью подготовить мать к родам, тщательно оценивать состояние плода, пристально следить за динамикой показателей. Это нужно для того, чтобы не пропустить зарождающиеся осложнения, вовремя прибегнуть к экстренному родоразрешению
Оценивают все жизненные показатели, важные для плода, по данным инструментальных исследвоаний: прежде всего УЗ-сканирования и кардиотокографии. Именно эти данные исследований покажут развитие крохи в условиях данного срока гестации и степень доставки к нему питания и кислорода
По результатам КТГ оценивается биение сердечка плода, с особенностями реакции на движения и сокращения маточных стенок. Это дает возможность за определенный временной интервал (обычно это 60-90 минут) оценить, нет ли страдания ребенка от гипоксии. Мониторировние осуществляют через день или ежедневно.
Доплерометрическое исследование помогает оценивать состояние ребеночка по показателям скорости тока крови по его сосудам, в области плацентарной площадки и внутри пуповины
Важно оценить кровоток в области мозговых сосудов крохи и внутри камер сердца. Обобщив все результаты делается заключение о состоянии фетоплацентарного кровотока.
УЗ-сканирование перед рождением помогает в подсчете приблизительной массы плода, окружности головы и его предлежания, объема амниотической жидкости
По результатам сканирвоания также оценивается строение плаценты и ее функциональность, наличие в ней кальцинатов или участков инфарктов, ишемии, делает прогноз неблагоприятным.
В некоторых случаях показана амниоскопия – проведение визуального исследования амниотической жидкости, с применением специального прибора – амниоскопа. Его вводят сквозь шейку матки к передней камере пузыря. При данном методе проводится ревизия нижнего его сегмента с выявлением примерного объема вод и их цвета, наличия в них примеси мекония с образованием мути, хлопьев.
Последствия переношенной беременности
Согласно статистическим данным примерно 2% детей рождаются переношенными. И многие женщины не видят в этом ничего страшного, так как для нашей беременной намного страшнее услышать: «У вас недоношенный ребенок», чем переношенный. Но так ли это на самом деле? Давайте рассмотрим, какие последствия для ребенка при переношенной беременности у женщины:
- задержка в легких ребенка околоплодных вод после рождения;
- кислородное голодание (гипоксия) плода;
- недостаточное питание ребенка из-за повреждения пуповины;
- высокая вероятность получения родовой травмы малышом, чаще всего это перелом конечностей или ключицы, дисплазия тазобедренного сустава, дистоция плечевых суставов, паралич Эрба;
- появление «синдрома перезрелости», это состояние возникает в 20% случаев и характеризуется уменьшением количества подкожной жировой прослойки, изменениями кожного покрова;
- одно из серьезных последствий переношенной беременности – это нарушение метаболизма глюкозы организмом малыша, которое может привести к развитию сахарного диабета;
- попадание в легкие ребенка мекония (первородного кала), который плод может проглотить вместе с амниотической жидкостью;
- развитие макросомии, состояния, при котором вес плода более 4 килограмм;
- дисфункция плаценты, которая развивается в 40% случаев и приводит к недостаточному поступлению к ребенку питательных веществ и кислорода.
Как вы видите, при переношенной беременности последствия для ребенка весьма негативные и могут повлиять на его здоровье в будущем. Для организма женщины длительная беременность также нежелательна, так как это может привести к следующим неприятным результатам:
- появление неожиданных кровотечений в послеродовой восстановительный период;
- высокая вероятность получения травмы половых органов в процессе родовой деятельности (разрывы промежности и шейки матки, повреждения матки);
- слабая родовая деятельность, приводящая к тому, что процесс длится более 24 часов;
- высокая вероятность хирургического вмешательства: применение разрезов промежности (эпизиотомии, перинеотомии) или кесарева сечения.
Исходя из написанного выше, можно сделать вывод: последствия переношенной беременности представляют опасность для здоровья как женщины, так и ее ребенка.
Лечение переношенных новорожденных
Терапевтические мероприятия проводятся с учетом степени перезрелости и тяжести состояния новорожденного. Сразу после рождения они могут варьировать от клинического наблюдения до оказания реанимационного пособия. Всем переношенным новорожденным после выписки рекомендованы общеукрепляющие процедуры: массаж, закаливание, плавание, гимнастика.
При I степени переношенности
Ребенок в специальном лечении не нуждается. После рождения сразу прикладывается к груди. При отсутствии осложнений выписывается из роддома в установленные сроки. На первом году жизни ребенок наблюдается педиатром и неврологом. Могут отмечаться нарушения в периоде адаптации – длительное заживление пуповинного остатка, более выраженная физиологическая желтуха, половой криз.
При II степени переношенности
Если околоплодные воды содержат меконий, осуществляют интубирование трахеи и туалет бронхиального дерева. При отсутствии ритмичных самостоятельных дыхательных движений у ребенка проводят искусственное дыхание с помощью маски и саморасправляющегося мешка. Для улучшения сердечной деятельности, поддержания давления в пупочную вену через катетер вливают адреналин. Коррекцию метаболического ацидоза осуществляют введением раствора бикарбоната натрия.
Состояние ребенка оценивается каждые 30 секунд. Если появляется самостоятельное дыхание, ЧСС – более 100 ударов/мин., кожные покровы розовеют, прекращают ИВЛ. Ребенка помещают в кувез, куда поступает воздух с повышенным содержанием кислорода, и обеспечивают круглосуточное кардио-респираторное мониторирование.
При III степени переношенности
При нерегулярном или отсутствующем дыхании и пульсе менее 100 ударов в минуту немедленно проводят интубацию трахеи с подключением к аппарату ИВЛ. При прогрессирующей брадикардии с ЧСС <60 уд/мин. выполняют непрямой массаж сердца. Для усиления сердечной деятельности через вену пупочного канатика вводят адреналин. При положительной динамике (стабильная ЧСС <100 в минуту, возникновение самостоятельного дыхания) новорожденный транспортируется для дальнейшего лечения в отделение реанимации.
Ребенка подключают к аппаратам мониторирования, которые ведут постоянное наблюдение за частотой дыхания, сердечных сокращений, газовым составом артериальной крови. Кормить сцеженным материнским молоком начинают через 15–17 часов после рождения. При наличии неврологической симптоматики питание осуществляют через зонд. Решение о возможности грудного вскармливания решается врачом индивидуально в зависимости от состояния ребенка.
После стабилизации основных жизненных показателей новорожденный в течение нескольких дней продолжает пребывать в отделении реанимации. Потребность в этом продиктована возможностью повторения эпизодов асфиксии. При осложнениях (пневмонии, ателектазы, неврологические расстройства) для продолжения лечения ребенка переводят в отделение патологии новорожденных. После выписки домой ребенок должен наблюдаться педиатром, психоневрологом.
Диагноз
Диагноз ставят на основании данных анамнеза, акушерского обследования, лабораторных и инструментальных методов исследования
Важно уточнить, имеет место истинное перенашивание беременности или пролонгирование беременности, ибо тактика ведения беременности и родов в том или другом случае должна быть различной.. Для истинного П
б., по данным ФКГ и ЭКГ плода, характерны следующие изменения сердечной деятельности: монотонность ритма, неравномерность тонов, большая длительность и высокий вольтаж комплекса QRS, расщепление верхушки зубца R, измененная реакция на функциональные пробы или ее отсутствие. При пролонгированной беременности отмечается нек-рое повышение вольтажа желудочкового комплекса QRS плода, увеличение его длительности по сравнению с этими показателями при доношенной беременности.
Для истинного П. б., по данным ФКГ и ЭКГ плода, характерны следующие изменения сердечной деятельности: монотонность ритма, неравномерность тонов, большая длительность и высокий вольтаж комплекса QRS, расщепление верхушки зубца R, измененная реакция на функциональные пробы или ее отсутствие. При пролонгированной беременности отмечается нек-рое повышение вольтажа желудочкового комплекса QRS плода, увеличение его длительности по сравнению с этими показателями при доношенной беременности.
При ультразвуковом исследовании (см. Ультразвуковая диагностика, в акушерстве и гинекологии) у женщин с истинным П. б. выявлено уменьшение толщины плаценты, относительное маловодие, более четкие контуры и утолщение костей черепа плода, прекращение увеличения бипариетального размера головки плода после 40 нед. беременности, крупные размеры плода. При пролонгированной беременности размеры плода более крупные, чем при доношенной, и отмечается увеличение бипариетального размера головки плода.
При амниоскопии (см.) характерным для истинного П. б. являются: малое количество мутных (опалесци-рующих) или окрашенных меконием околоплодных вод, небольшое количество (или отсутствие) хлопьев казеозной смазки, отмечается высокое содержание (более 50%) безъядерных жировых клеток. Характерны следующие биохим, показатели амниотической жидкости, полученной при амниоцентезе (см.): повышение активности лактатдегидрогеназы, концентрации молочной к-ты и общего белка, уменьшение активности термостабильного изофермента щелочной фосфатазы, снижение концентрации глюкозы.
При истинном П. б. изменено содержание гормонов: снижен уровень эстрогенов, в основном за счет эстриола (см.), который играет важную роль в подготовке шейки матки и нижнего сегмента к родам; уровень прогестерона (прегнандиола) повышен (см. Прогестерон), высокий прогестерон-эстрогенный индекс. Отмечено нек-рое снижение в клетках миометрия содержания гликогена, РНК, активности НАД-диафоразы, сукцинатдегидрогеназы и др.; при пролонгированной беременности ясно выраженных изменений в миометрии не выявлено.
На истинное П. б. указывают результаты цитологического исследования влагалищного мазка — отмечается третий и четвертый цитотип мазка (см. Влагалище).
Симптомы и последствия
На истинную переношенность плода женщине укажут такие признаки:
- после 40 недели нет прибавки в весе; у некоторых масса тела снижается;
- если измерить окружность живота, обнаружится уменьшение параметров от 5 до 10 сантиметров; причина — сокращение количества околоплодных вод;
- из грудных желёз вместо молозива вдруг пошло молоко;
- плод либо чересчур подвижен, либо вялый, почти не шевелится.
При осмотре гинеколог выявит:
- незрелость маточной шейки — та по-прежнему плотная, цервикальный канал, по которому должен проходить плод во время родов, не расширен;
- слишком крепкие черепные кости у ребёнка, швы и роднички между костями сужены;
- при прослушивании сердечка плода — сбой ритма, замедление ударов: результат развивающейся гипоксии.
Диагностика с помощью инструментов и аппаратов более точно укажет на аномалии в развитии малыша.
Слишком долгая беременность грозит обернуться такими осложнениями:
- трудные роды; недостаточно интенсивные схватки, обильное кровотечение;
- разрывы тканей шейки матки, промежности;
- инфекционные заражения у женщины — мастит, эндометрит;
- асфиксия (удушье) у новорождённого — в частности, из-за гипоксии малыш, находясь в утробе, делает вдох, и в лёгкие попадает околоплодная жидкость с меконием; в итоге после выхода на свет ребёнку не обойтись без процедуры вентиляции лёгких;
- окрепшие кости помешают головке двигаться по родовым путям (у нормальных детей черепные кости как бы наслаиваются одна на другую, голова деформируется и проходит без проблем); мама мучается, напряжённо тужась, а малышу угрожает родовая травма;
-
желтуха из-за нарушения работы печени;
- инфекции кожных покровов малютки;
- патологии нервной системы, впоследствии — нарушения психики.
А теперь добавим ноту оптимизма: 95 из 100 детей, припозднившихся с выходом на свет, всё-таки рождаются здоровыми. Главное — чтобы медперсонал действовал без промедлений и грамотно, а беременная не увлекалась самолечением.
Свежие записи
Можно ли дарить зеркало: как защититься от плохих приметСтало известно о влиянии вышек сотовой связи на здоровье человекаМожно ли есть бананы, купленные в России?