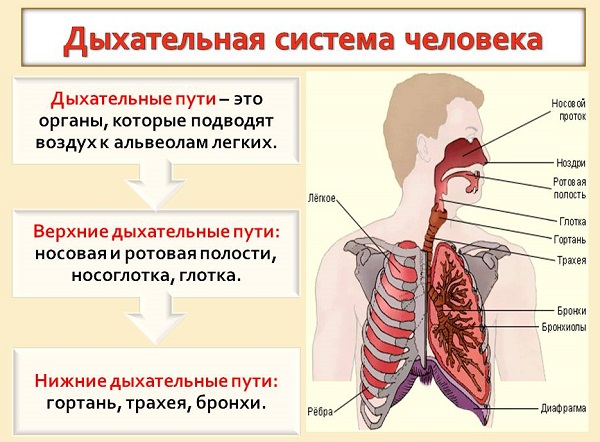
Что такое обструкция дыхательных путей: причины, симптомы
Содержание:
- Клинические проявления
- Причины дыхательной обструкции у детей
- Основные принципы терапии
- Неотложная помощь, применяемая при обструкции дыхательных путей
- Клиническая картина
- Общее описание
- Ангионевротический отек
- Действия при сильной кислотности
- Какие анализы придется сдавать при подозрении на ХОБЛ
- Симптомы
- Методы нетрадиционной медицины
- Способы лечения обструктивного бронхита
Клинические проявления
В независимости от причин обструкции, симптомы ее идентичны во всех случаях:
- Одышка и чувство нехватки воздуха, затрудненный вдох.
- Сильный кашель, который перетекает в удушье.
- Свистящее дыхание, которое прослушивается без специальных приборов.
- Сонливость, повышенная температура, слезоточивость.

Сонливость, повышенная температура, слезоточивость – возможные симптомы бронхиальной обструкции Во время приступа кашля человек не способен полноценно дышать, что порождает развитие кислородной недостаточности. Это может проявляться в сильных головных болях, тошноте и рвоте, головокружении. Интенсивность симптоматики зависит от первопричины, а также от наличия сопутствующих осложнений.
Причины дыхательной обструкции у детей
Существует сразу несколько негативных факторов, наличие которых способно привести к закрытию дыхательных путей у ребенка. Некоторые из них связаны с возникновением обширного инфекционного заболевания гортани, трахеи и бронхиол, а другие приобретаются детьми из-за несоблюдения правил безопасности во время игр с маленькими деталями различных игрушек и по недосмотру со стороны родителей.
В целом выделяют следующие причины развития обструкции дыхательных путей у детей:
- Случайный вдох мелких инородных частиц. Чаще всего это происходит во время игрового процесса, когда ребенку дают пластмассовые игрушки не соответствующие его возрастной категории. Данный фактор можно прямо отнести к халатному отношению родителей к своим обязанностям и недостаточный контроль за тем, чем играется их ребенок.
- Бактериальное поражение трахеи. Это тяжелая инфекционная патология, которая характеризуется развитием сильного воспалительного процесса в тканях трахеи. Просвет дыхательных путей сужается за счет того, что из-за избытка бактериальной микрофлоры происходит отек слизистой оболочки трахеи.
- Ангина. Данное заболевание провоцируется такими опасными инфекциями, как золотистый стафилококк, стрептококк и синегнойная палочка. При ослабленном иммунитете у ребенка может опухать горло настолько сильно, что процесс нормальной вентиляции легких за счет прохождения воздуха по дыхательному каналу становится просто невозможным.
- Киста гортани. Нужно понимать, что независимо от того, что это новообразование относится к категории доброкачественных формирований, оно способно искусственно сужать просвет трахеи, гортани или бронхиального пространства. По мере его роста ребенок чувствует себя все хуже, а недостаток воздуха начинает проявляться в виде головокружения, дезориентации в пространстве, головных болей.
- Хронический тонзиллит. Как и любое другое инфекционное заболевание гортани, тонзиллит имеет свойство к периодическим обострениям. В основном это осень и весна, когда иммунная система ребенка находится на самом низком уровне. Тем более, что острый или хронический тонзиллит это поражение миндалин вредоносными бактериями, которые паразитируют в тканях данного органа. Во время обострения болезни миндалины могут опухать и перекрывать просвет в гортани, чем создают обструкцию дыхательных путей.
- Неврологические заболевания периферийной нервной системы. У детей, переживших стрессовую ситуацию, либо проживающих в условиях постоянного нервного перенапряжения может развиться посттрахеостомический стеноз, когда из-за неправильных сигналов со стороны центров управления головного мозга, отвечающих за органы дыхания, трахея начинает постепенно сужаться и ребенок испытывает сильный дискомфорт во время дыхания. В особо тяжелых случаях возможно закрытие просвета до критического уровня. В таких ситуациях единственным действенным методом лечения является хирургическая операция по устранению обструкции дыхательного канала и установление биологического протеза, который не позволяет тканям трахеи продолжать сужение под действием неправильных сигналов со стороны головного мозга.
- Аллергическая реакция. Отек трахеи, гортани или бронхиальный спазм это еще одна из причин обструкции. В основном она наблюдается у детей, склонным к аллергии. Ребенок должен избегать помещений с большим количеством пыли, парков с цветущими растениями, где присутствует пыльца, находится вдали от источников грибковой инфекции.
- Дифтерия. Данное заболевание до изобретения вакцины считалось смертельным, так как в связи с сильным воспалением гортани у взрослых и детей происходил отек дыхательных путей. Больной умирал в течение 3 суток от момента развития болезни. У детей, которые не были своевременно привиты от дифтерии данная патология дыхательных путей встречается и сегодня.
- Ожоги трахеи и легких. В основном это происходит вследствие контакта слизистой оболочки органов дыхания с парами кислот или горячего водяного пара. После химического, либо термального ожога слизистая оболочка дыхательных путей заменяется фиброзной тканью, которая по своей структуре напоминает внутренние рубцы и наросты. Она не способна полноценно выполнять свои функции и травмированный ребенок страдает от удушья. В таких случаях показано хирургическое лечение.
Основные принципы терапии
Для лечения бронхита применяются медикаментозные препараты.
Как лечить обструктивный бронхит у взрослых?
Для лечения патологии используется целый комплекс мер, подразумевающий использование следующих методов:
- медикаментозная терапия;
- дыхательная гимнастика;
- физиолечение;
- массаж;
- курортотерапия.
Лечение острого обструктивного бронхита у взрослых должно проходить под контролем специалиста. Только постоянный контроль над характером протекания недуга поможет предотвратить нежелательные последствия в виде хронизации патологии.
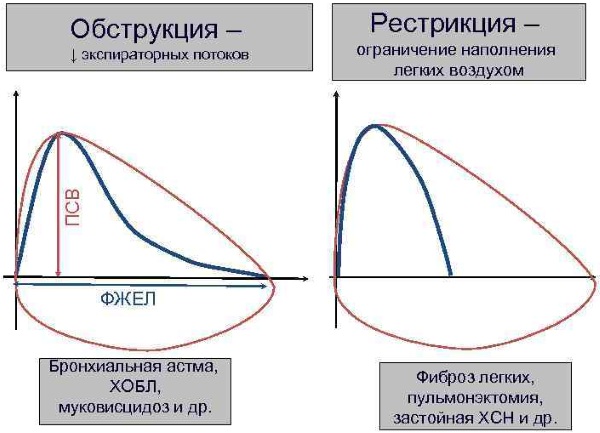
Оптимальный метод обследования при бронхите – спирометрия. Способ подразумевает определение объема форсированного воздуха (ОФВ). Такую величину определяют при помощи флоуметра.
Целесообразность использования различных медикаментозных средств следует обсуждать с лечащим врачом.
Действие основных средств в лечении бронхита должно быть сконцентрировано на снижении скорости развития заболевания.
Медикаментозная терапия
Для лечения обструктивного бронхита используются различные препараты.
Наиболее популярные препараты и схема их применения рассмотрена в таблице:
| Лекарства от обструктивного бронхита у взрослых | ||
| Препарат | Рекомендации к применению | Характеризующее фото |
| Адренорецепторы | ||
| Сальбутамол | Не используется для лечения бронхита у пациентов в возрасте до 16 лет.
Выпускается в следующих лекарственных формах:
Обеспечивает бронхолитический эффект и устраняет бронхоспастические состояния. Существует перечень противопоказаний к использованию, только врач может подобрать оптимальную дозировку. Максимальная суточная доза составляет 32 мг активного компонента, ее следует делить на 3-4 приема. |
Сальбутамол выпускается в различных лекарственных формах. |
| Тербуталин | Применяется при обструктивных заболеваниях легких и бронх. |
Тербуталин помогает победить спазм. |
| Отхаркивающие препараты и муколитики | ||
| Амброксол | Препарат выпускается в форме сиропа и таблеток. Взрослым средство рекомендуют употреблять по следующей схеме:
Доза может корректироваться лечащим врачом на различных этапах терапии. Цена лекарственного состава – доступна. |
Препарат обеспечивает быстрое отхождение мокроты. |
| Лазолван | Препарат в форме таблеток назначают взрослым в дозировке 30 мг 3 раза в сутки. Средство в форме сиропа – 10 мл, 3 раза в сутки. |
Лазолван производиться в форме таблеток и сиропа. |
| Бромгексин | Взрослым назначают средство по 2 таблетки 3-4 раза в день. |
Бромгексин – эффективное средство, облегчающее кашель. |
| АЦЦ | При обструктивном бронхите врачи рекомендуют применять препарат АЦЦ лонг. Средство отличается продолжительным действием – до 24 часов.
Препарат выпускается в форме шипучих таблеток. 1 таблетку с дозировкой 600 мг активного компонента следует растворить в стакане воды. |
АЦЦ существенно облегчает отхождение мокроты. |
| Бронходилататоры – препараты, устраняющие спазм | ||
| Теофедрин | Взрослые пациенты принимают по 0,5-1 таблетке препарата в сутки. Средство отличается выраженным действием. бесконтрольный прием может нанести вред организму пациента. |
Теофедрин – препарат действие, которого сконцентрировано на устранении спазма. |
| Эуфиллин | Максимальная суточная доза средства составляет 1,5 гр. |
Эуфиллин, как действует при бронхите. |
| Холинолитики уменьшают отек слизистых оболочек, снимают воспаление | ||
| Ингакорт | Выпускается в форме аэрозол. Инструкция, допускает до 8 применений в сутки. |
Бенакорт, является эффективным средством при обструктивном бронхите. |
| Как вылечить обструктивный бронхит у взрослых подскажет специалист. Только врач сможет подобрать оптимальную медикаментозную комбинацию, обеспечивающую эффективность терапевтического воздействия. |
Антибиотики
Когда применяют антибиотики для лечения бронхита.
Определенной схемы лечения бронхита не существует. Антибактериальная терапия проводиться не всегда, а лишь в случаях присоединения вторичной микробной инфекции.
Использование антибиотиков также оправдано в следующих случаях:
- пожилой возраст пациента – иммунитет может не побороть инфекцию самостоятельно, в результате чего с высокой долей вероятности проявятся осложнения;
- отягощенное течение недуга;
- проявление гнойной мокроты;
- иммунодефицитные состояния организма.
Для лечения бронхита применяются антибактериальные препараты следующих групп:
- Ампициллины;
- Макролиды;
- Фторхинолоны;
- Цефалоспорины.
Оптимальный антибактериальный препарат подбирает врач. Продолжительность курса терапии 7-14 дней.
Неотложная помощь, применяемая при обструкции дыхательных путей
В случае возникновения обструкции в скором времени происходит кислородное голодание, которое сопровождается обмороком и полным прекращением циркулирования крови. Именно поэтому нужно как можно быстрее оказать пострадавшему квалифицированную требуемую медицинскую помощь.
Частичная обструкция органов дыхания может получиться в результате перекрывания дыхательных путей и попадания в них крови, чужеродных предметов и слизи. Если пострадавший в сознании, то он может попробовать самостоятельно удалить застрявший предмет.
Если же такое состояние продолжается, то может наблюдаться недостаточное поступление воздуха в легкие, которое зачастую становится основным фактором, способствующим сильному отеку головного мозга. Недостаток кислорода может привести к отеку легких, неправильной работе сердечной системы и даже полной остановке сердца.
Если же пострадавший в сознании, но самостоятельно ничего сделать не может, то нужно встать сзади него, обхватить крепко тело руками, расположив их чуть выше пупка, и резкими движениями, приподнимая пострадавшего, несколько раз довольно сильно сжать грудную клетку. Подобные движения нужно продолжать ровно до того времени, пока чужеродный предмет не выйдет и дыхание не нормализуется.
Если же пострадавший без сознания, то его нужно уложить на спину. Затем нужно сесть сверху на его бедра, положить ладони на живот чуть выше пупка и резко надавить короткими движениями прямо по в направлении вверх. Потом нужно открыть рот пострадавшего и попробовать убрать застрявший в горле предмет, затрудняющий дыхание.
Если же нельзя убрать застрявший предмет, но человек продолжает задыхаться, то нужно провести искусственную дополнительную вентиляцию воздуха в легких. В некоторых случаях для проведения дополнительной вентиляции воздуха в легких нужно выполнять удары в области расположенной между лопаток. Однако такой способ чреват последствиями, так можно продвинуть застрявший предмет еще более глубоко по дыхательным путям и тогда состояние пострадавшего значительно ухудшится.
Устранение различных предметов изо рта и дыхательных путей можно проводить с помощью пальцев, салфеток и многих других средств. Используя любой способ для проведения реанимации, стоит помнить, что каждый из них имеет определенные противопоказания и может привести к различным осложнениям.
Клиническая картина
Несмотря на многообразие этиологических факторов и механизмов развития обструкции клинические проявления данного синдрома при различных заболеваниях однотипны:
- одышка (обычно экспираторного характера, усиливается после физической нагрузки или ночью; при патологии крупных бронхов может быть инспираторной);
- острые приступы затрудненного дыхания;
- навязчивый кашель (сухой или с отделением вязкой слизисто-гнойной мокроты);
- свистящее дыхание, которое слышно на расстоянии;
- участие в акте дыхания вспомогательной мускулатуры;
- перкуторный звук с коробочным оттенком;
- ослабленное везикулярное дыхание и рассеянные сухие хрипы (при аускультации).
С подобными симптомами протекает трахеобронхиальная дискинезия врожденного или приобретенного характера. Типичными ее проявлениями считаются:
- приступы удушья в положении лежа;
- битональный кашель с нарушением отхождения мокроты;
- кратковременная потеря сознания на высоте надсадного кашля;
- отсутствие эффекта от бронхолитиков.
При бронхиальной астме бронхиальная обструкция вариабельна и обратима. Ее симптомы возникают внезапно под действием провоцирующих факторов (вдыхание аллергенов, физическая нагрузка), имеют различную выраженность и быстро исчезают под влиянием бронхолитической терапии. При тяжелом приступе удушья развивается острая дыхательная недостаточность.
При хронической обструктивной болезни легких бронхообструкция возрастает с каждым годом и является достаточно стойкой. Течение заболевания утяжеляется в случае присоединения респираторной инфекции. У больных постепенно развивается хроническая дыхательная недостаточность и появляются признаки эмфиземы.
Иногда приступы экспираторной одышки встречаются при бронхоэктатической болезни. Ее наличие следует предполагать у пациента при повторных пневмониях одной и той же локализации, которые сопровождаются лихорадкой, кашлем с отделением большого количества мокроты гнойного характера, кровохарканьем.
Остро возникающий и неоднократно повторяющийся бронхообструктивный синдром может быть связан с механическим препятствием движению воздуха в дыхательных путях (опухоль, инородное тело). С подобными симптомами протекает рак легкого, поражая крупные бронхи. При этом обструкции предшествует длительный период плохого самочувствия с субфебрильной температурой, мучительным кашлем, выделением крови с мокротой.
Аспирация мелких инородных тел может вызвать раздражение определенного отдела бронхиального дерева и спровоцировать кашель, одышку, свистящее дыхание. В случае обструкции долевого или сегментарного бронха у человека может появляться судорожный кашель, усиливающийся при перемене положения тела.
Нейрогенная бронхообструкция встречается при истерии, неврастении в виде приступов психогенной одышки. Обычно такое состояние наблюдается у молодых женщин в ответ на стрессовые воздействия, психические перегрузки. При обследовании у больных патологические изменения в органах дыхания не выявляются. Такие расстройства никогда не сопровождаются участием вспомогательной мускулатуры в акте дыхания и цианозом кожных покровов.
Общее описание
Хроническая обструктивная болезнь легких (ХОБЛ) — это экологически обусловленное необратимое хроническое заболевание бронхолегочной системы, которое проявляется снижением скорости воздушного потока в респираторном тракте. В процессе заболевания падение скорости воздушного потока прогрессирует, что обусловлено патологическим воспалительным процессом в нижних отделах респираторного тракта в ответ на действие вдыхаемых болезнетворных агентов и газов.
В повседневном обиходе под ХОБЛ подразумевают сочетание хронического обструктивного бронхита и эмфиземы легких. В типичных случаях ХОБЛ дает о себе знать в возрасте после 40 лет.
За последнее десятилетие смертность от всех заболеваний снизилась на 22%, а смертность от ХОБЛ выросла на 28%. В официальных докладах Министерства здравоохранения РФ отмечается, что хронические неспецифические заболевания органов дыхания (под такой рубрикой шифруются больные ХОБЛ в России) занимают в структуре причин смертности 4–5 место.
ХОБЛ рассматривается как группа экологически зависимых болезней органов дыхания.
Факторы риска хронического обструктивного бронхита и эмфиземы легких делятся на две группы. Первая группа объединяет вредные привычки человека и поллютанты окружающей среды. Вторая — факторы реактивности организма человека, например, расовую принадлежность, возраст, социальный статус.
Самым агрессивным фактором риска является табакокурение: более 60% населения России курит. Хронический обструктивный бронхит и эмфизема легких намного чаще встречаются среди жителей регионов, где воздух загрязнен диоксидом азота и серы, формальдегидом, озоном. Главными поставщиками диоксидов серы и азота служит автомобильный транспорт и тепловые электростанции. Большое значение имеет и социальный статус человека. Давно замечено, что представители малоимущих групп населения чаще болеют ХОБЛ, также у них раньше развивается дыхательная недостаточность и легочное сердце. Особенно это заметно в суровых климатических условиях. Люди пожилого возраста страдают от бронхолегочной патологи намного чаще, чем лица, которым меньше 40 лет. Больше склонны к развитию ХОБЛ азиаты.
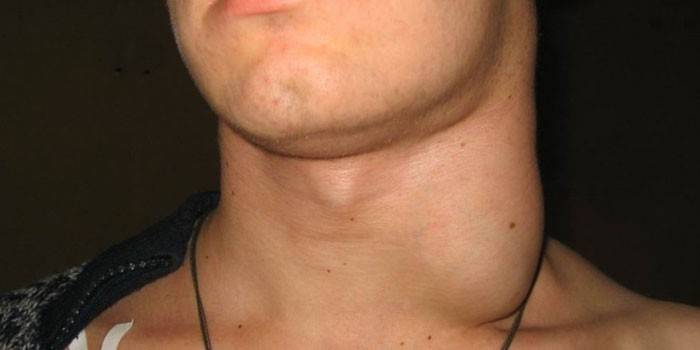
Ангионевротический отек
Ангионевротический отек на фоне аллергии может появляться у больного вследствие реакции антиген. Кроме того, он может сопровождаться наличием ринита или астмы. Проходимость в бронхах и трахее со временем может утруждаться по следующим причинам:
- болезни бронхов и трахеи;
- сдавливания извне (зоб, медиастинальное кровотечение);
- травмы.
Отсасывание рвотных масс обычно выполняют при наркозе, коме, угнетении нервной системы, а также во время опьянения крепким алкоголем, когда у пациента по определенной причине нарушается механизм естественного кашля. Если в дыхательные пути будет попадать еда, у человека может развиться реактивный отек.
Действия при сильной кислотности
Если у человека повышенная кислотность сока в желудке, к реактивному отеку во время аспирации может присоединиться токсический отек органов дыхания. Клинически это может проявляться падением давления, стойким бронхо- и ларингоспазмом, цианозом, а также нарастающей асфиксией.
Чтобы помочь пациенту, ему придается дренирующее положение, голова опускается, а ротоглотка очищается доступным способом. Далее следует произвести аспирацию и интубацию бронхов и трахеи, очень быстро устранить обструктивный синдром. Если спонтанного дыхания не будет достигнуто, больному обычно проводят ИВЛ.
Какие анализы придется сдавать при подозрении на ХОБЛ
Ниже приведен список обследований, рекомендованных для пациентов с уже выставленным или предполагаемым диагнозом ХОБЛ.
1. Общий анализ крови. Сдаётся минимум 2 раза в год, а также при каждом обострении заболевания.
2. Общий анализ мокроты. Сдаётся 1-2 раза в год при стабильном течении заболевания, а также при каждом обострении.
3. Бактериоскопическое или бактериологическое исследование мокроты. Второй вариант конечно предпочтительнее, но так как он более затратный в финансовом плане многие государственные лечебные учреждения ограничиваются только микроскопическим обследованием.
4. Анализ мокроты общий. Как правило, проводится вместе с бактериоскопией.
5. Электрокардиография (ЭКГ) частота сдачи 2 раза в год из-за возможных осложнений со стороны сердечно-сосудистой системы. По показаниям, возможно проведение эхокардиоскопии (УЗИ сердца).
6. Рентгенография органов грудной клетки. Минимум 1 раз в год. Если в больнице хороший цифровой аппарат, то можно ограничиться банальной флюорографией.
7. Спирометрия. Обязательное обследование для пациентов с бронхолегочными заболеваниями, без которого невозможно точно оценить степень тяжести патологии и соответственно назначить адекватное лечение. В ходе исследования пациенту предлагают подышать в специальную трубку, подсоединенную к аппарату и выполнить несколько команд врача — оператора. Накануне нежелательно принимать бронхорасширяющие препараты. Если ваше состояние не позволяет вам отказаться от этих средств – обязательно предупредите об этом врача, проводящего исследование. Нельзя курить перед обследованием. Непосредственно перед процедурой нужно посидеть минут 10-20, отдохнуть. В этом случае можно получить более-менее адекватные показатели. Спирография содержит целый ряд параметров, но наиболее важными из них являются ОФВ1 (объем форсированного выдоха за первую секунду), ЖЕЛ (жизненная емкость легких), ФЖЕЛ и их соотношения. Пациенты с ХОБЛ должны проходить спирографию минимум один раз в год. При частых обострениях, нестабильном течении заболевания – чаще.
8. Анализ крови биохимический с обязательным определением концентрации общего белка крови. Остальные показатели анализа крови биохимического (креатинин, глюкоза, билирубин общий и прямой, СРБ, АСТ, АЛТ и т.д.) – по усмотрению общего врача.
9. Исследование газов артериальной крови и кислотно-щелочного состояния (КЩС). Необходимость в данном обследовании возникает у пациентов с тяжелой или крайне тяжелой степенью тяжести заболевания.
10. Пульсоксиметрия. Очень интересный метод обследования. Пациенту на палец надевают меленький приборчик, который просвечивает мелкие сосуды. В результате оценивается насыщение крови кислородом, концентрация углекислого газа. Метод позволяет оценить работу дыхательной системы в целом, уточнить выраженность дыхательной недостаточности. Необходимый компонент диагностики при обострении заболевания.
11. Мониторирование водно-солевого баланса. Проводится при обострении заболевания и чаще всего в условиях стационара.
12. Бронхоскопия. Данное исследование может быть рекомендовано для исключения сопутствующей патологии бронхов, например, онкозаболеваний. При легких степенях заболевания проводят пробы с физической нагрузкой. В качестве критерия переносимости физической нагрузки используется величина дистанции, которую пациент проходит за строго определенное время (шаговая проба). Например, шести-минутная шаговая проба. Например больной хронической обструктивной болезнью с показателем ОФВ1 40%, проходит за шесть мин около 400 м. Данная методика является одним из наиболее простых средств для наблюдения за течением заболевания.
Симптомы
Непроходимость в области верхних путей чаще всего обнаруживает себя в грудном или же в дошкольном возрасте. Это обусловлено спецификой развития у малышей органов дыхания. О появлении синдрома свидетельствует:
- пониженное давление;
- возбужденное состояние дыхательного аппарата;
- инспираторная одышка;
- разлитой (иногда периоральный) цианоз, не заметный в состоянии покоя;
- кома;
- тахикардия (в некоторых случаях брадикардия);
- кома;
- судороги;
- потливость;
- сильное побледнение;
- заторможенность реакций;
- парадокс вдоха (при этом симптоме грудина западает при попытке втянуть воздух).
У малышей обструкция сопровождается:
- неспособностью наполнить воздухом легкие;
- шумным вдохом, сопровождающимся свистом или хрипом;
- кашлем;
- снижением частоты сердцебиения;
- вздутием легких;
- посинением дермы;
- асфиксией.
Если ребенку в горло попадает чужеродный предмет, то обструкция сопровождается:
- афонией;
- цианозом;
- дыхательной недостаточностью (острой).
Малыш не в состоянии разговаривать, кашлять, держится за горло. Довольно быстро начинаются судороги и наступает удушение. При неоказании помощи он теряет сознание и умирает.
Методы нетрадиционной медицины
Подобные способы не отличаются высокой эффективностью и хороши лишь в рамках проведения комплексной терапии или с целью купировать очередной приступ, продлить ремиссию.
Лечение гомеопатией
Подобная терапия практикуется в период ремиссии, она позволяет снизить риск развития осложнений, исключить обструкцию. Процедуры подбираются в индивидуальном порядке.
К гомеопатии прибегают также в том случае, если состояние больного оценивается, как тяжелое. Используют: Металликум, Арсеникум альбум.
Лечение гимнастикой, массажем и ингаляциями
Что касается ингаляций, то даже простые процедуры с участием морской воды и хвойного отвара могут принести пользу, в случае их регулярного проведения.
Часто больным прописывают посещение соляной пещеры, что дает неплохие результаты.
Чем поможет лечебная физкультура в комплексе с массажными процедурами:
- Значительно ускорит выздоровление.
- Улучшит дренажную функцию бронхов.
- Продлит период ремиссии, в случае хронического течения.
- Поможет в тренировке дыхательных мышц.
- Минимизирует риск развития инфекций, повышает иммунитет.
Комплексный подход хорош как в рамках лечения болезни, так и для профилактики, поскольку позволяет избежать серьёзных последствий.
Способы лечения обструктивного бронхита
В период обострения хронического обструктивного бронхита пациентам стоит придерживаться постельного режима. Когда самочувствие больного улучшается, ему рекомендовано совершать ежедневные прогулки. Предпочтительней всего делать их в утренние часы, когда показатели влажности воздуха являются оптимальными. На текущий момент для лечения обструктивной формы бронхита используется несколько методов.
Медикаментозная терапия
Медикаментозная терапия при обструктивном бронхите
Для терапии хронической обструктивной болезни легких современная консервативная медицина использует несколько групп фармацевтических средств.
Холинолитики. Наиболее известными представителями являются Бекотид и Ингакорт. Применяются для снижения интенсивности аллергических реакций и уменьшения отечности.
Задачей бронходилататоров (таких как Теофедрин) является снятие и предотвращение спазмов.
Муколитики и отхаркивающие средства (Бромгексин, Амброксол, Лазолван) используются для разжижения мокроты и вывода ее из бронхов. Во время курсового употребления отхаркивающих препаратов курение запрещено.
К препаратам из группы адренорецепторов (Сальбутамол) прибегают в случае, когда необходимо увеличить просвет бронхов. Обычно назначаются курсом продолжительностью от полутора до двух недель.
И применяют антигистаминные препараты.
| Препарат | Фото | Цена |
|---|---|---|
| Бекотид | уточняйте | |
| Теофедрин | уточняйте | |
| Бромгексин | от 9 руб. | |
| Амброксол | от 47 руб. | |
| Сальбутамол | от 110 руб. |
Схемы лечения бронхита
Невзирая на довольно широкое распространение такого заболевания, как обструктивный бронхит, на текущий момент консервативная медицина не располагает однозначной и универсальной схемой его лечения. Антибактериальная терапия используется в случаях, когда наблюдается вторичная микробная инфекция либо во время кашля выделяется гнойная мокрота. Не рекомендуется применение антибиотиков в случае ослабленного иммунитета и обострения хронических бронхитов.
Чаще всего пожилым людям противопоказана антибактериальная медикаментозная терапия
Пациентам пожилого возраста чаще всего противопоказана антибактериальная медикаментозная терапия, поскольку она может спровоцировать пневмонию и развитие различных тяжелых осложнений.
Лечение обструктивных форм бронхита предполагает использование комплексных мер. Врач может назначить больному препараты из группы цефалоспоринов, тормозящих процесс синтеза веществ, внедряющихся в мембрану на клеточном уровне. Действие фторхинолонов направлено на разрушение ДНК-структуры вредоносных бактерий. Макролиды применяются для замедления процесса размножения патогенных микроорганизмов и выработки ими необходимых для жизнедеятельности белков.
Эффективность того или иного препарата определяется лечащим врачом, который должен подбирать наилучшие сочетания медикаментозных средств в индивидуальном порядке. Иногда прибегают к помощи противовирусных и иммуностимулирующих препаратов, как Изопринозин.
Ингаляционные и физиотерапевтические методы
Ингаляцию назначают для лечения обструктивного бронхита
Благодаря пятиминутным ингаляциям можно добиться снижения интенсивности воспалительного процесса при обструктивном бронхите, нормализовать функцию вентиляции легких и облегчить дыхание.
В составе ингаляций могут присутствовать различные компоненты, подбирать которые должен лечащий врач. Обычно для подобных процедур используется картофельный отвар, минеральная вода или раствор соды. Среди физиотерапевтических процедур чаще всего применяются: электрофорез, модулированный ток, а также вибрационный и перкуторный массаж. Комплексное воздействие позволяет вывести секрет за пределы дыхательных путей и значительно улучшить самочувствие.