Трикуспидальная регургитация 1-4 степени: причины и симптомы, лечение и прогноз жизни
Содержание:
Классификация
В зависимости от локализации патологических явлений в сердечных клапанах, выделяют несколько степеней переправления крови в обратную сторону.
Митральная форма
Митральный вид регургитации – при этом поток крови из левого желудочка отправляется снова в предсердие. Такое состояние приводит к появлению растяжения стенок предсердия и усилению его износа. На начальных этапах обратный отток крови не дает о себе знать гемодинамически, ведь человеческое сердце компенсирует аномальное состояние изменением формы. Среди причин митральной регургитации можно назвать:
- ревматизм,
- нарушение работы створок клапана,
- отдельные патологические изменения соединительной ткани,
- нарушения обмена веществ,
- кардиосклероз постинфарктный,
- пороки сердца,
- инфекционный эндокардит.
Аортальная форма
Регургитация аортального типа возникает при неполном закрывании клапанных створок или пороках, связанных со структурой аорты. Во время расширения ее стенок (дилатации) клапанное кольцо увеличивается в размерах, от чего сам аортальный клапан не в состоянии до конца закрыться. Здесь осуществляется обратное переправление крови в полость левого желудочка. Данная часть сердца переполняется, растягивается, забирает большой объем крови, а в сосуд отправляется намного меньшее ее количество. Сердечная мышца начинает перекачивать кровь быстрее и интенсивнее. Следствием патологии становится недостаточное количество кислорода в крови и застойные явления в крупных сосудах.
Трикуспидальная форма
Регургитация трикуспидального типа – самое редкое явление. Оно провоцируется слишком высоким давлением в малом круге кровоснабжения. В это время опустошается правый сердечный отдел, затем возникает застой в артериях большого круга. Такой аномальный обратный отток крови имеет внешние проявления в виде синеватых покровов кожи, мерцательной аритмии, набухания вен, которые видны под кожей на шее, увеличением размера и дисфункции печени.
Регургитация на клапане легочного ствола
Клапан легочной артерии поражается при эндокардитах, ревматизме, тяжелых легочных заболеваниях, сифилисе. Иногда встречается врожденная патология. При этом клапан в легочной артерии закрывается не полностью, что перегружает правые отделы сердца, приводит к дилатации правого желудочка.
Прогноз
Прогноз при регургитации клапанов сердца первой степени благоприятный. При постоянном наблюдении у лечащего врача, осложнения выявляются сразу и при необходимости назначается лечение.
При второй степени дело обстоит иначе. После установления диагноза, только шестьдесят процентов продолжают оставаться на ногах и то, только в течение пятнадцати лет. Смерть приходит по причине инфаркта, недостаточность сердца, эмболии, легочной пневмонии.
Профилактические мероприятия направлены на снижение рисков возникновения обратного кровотока в сердце.
Таким образом, регургитация клапанов сердца является серьезным заболеванием. Которое может быть, как приобретенным, так и врожденным. Локализуется между разными отделами сердца (в правой его части или левой). Имеет различные степени развития, первая из которых самая простая, не имеет симптомов, поэтому заболевание сложно вычислить.
При выявлении патологии проводят лечение операционными методами или медикаментозным. Главное не опоздать, поэтому рекомендуют систематическое обследование организма у специалиста.
Лечение
Когда есть острая форма заболевания, требуется введение мочегонных средств и вазодилататоров. Какая-то специальная терапия при легких формах и начальных стадиях болезни не нужна.
В субкомпенсированной стадии назначают:
- ингибиторы ангиотензин-превращающего фермента,
- бета-адреноблокаторы,
- вазодилататоры,
- сердечные гликозиды,
- диуретики.
Когда развита фибрилляция предсердий, используют непрямые антикоагулянты.
Методика терапии регургитации выбирается, отталкиваясь от причины, которая ее вызвала, выраженностью, присутствием сердечной недостаточности и сопутствующих патологических процессов.
Вероятно хирургическое исправление сбоев в строении клапанов, лекарственное консервативное лечение, которое направлено на приведение в норму тока крови в органах, противодействие с аритмией и недостаточностью кровообращения.
Классификация (формы, виды, степени)
По протеканию заболевание может быть острым и хроническим; по этиологии – ишемическим и неишемическим.
Основные факторы возникновения острой формы заболевания являются:
- разрыв сухожильной хорды либо сосочковой мышцы;
- отрыв створки митрального клапана;
- острая форма инфекционного эндокардита;
- инфаркт миокарда;
- тупые травмы сердца.
К разнообразным причинам хронической формы недуга относят:
- воспаления;
- дегенеративные процессы;
- инфекция;
- структурные процессы;
- генетические аномалии.
Различается органическая и функциональная митральная недостаточность. Первая может развиваться в процессе структурных изменений самого клапана или удерживающих его сухожильных нитей. Вторая считается результатом расширенной полости левого желудочка в период его гемодинамической перегрузки, которая обусловлена болезнями сердечной мышцы.
Учитывая выраженность, выделяются 4 степени заболевания: с несущественной митральной регургитацией, умеренной, выраженной и тяжелой.
В клиническом протекании выделяются 3 степени:
- 1 (компенсированная) – несущественная незначительная митральная регургитация; она достигает 20-25% от систолического объема крови. Недостаточность может быть компенсирована гиперфункцией левых частей сердца. Кровоток небольшой (примерно 25%) и можно наблюдать только у клапана.Состояние больного в норме, симптоматика и претензии могут отсутствовать. Электрокардиограмма не покажет каких-либо изменений, в процессе диагностики выявляются шумы при систоле и несколько расширенные в левую сторону пределы сердца.
- 2 (субкомпенсированная) – регургитация достигает 25-50% от систолического объема крови. Может застаиваться кровь в легких и медленно нарастать бивентрикулярная перегрузка. Во время 2 стадии обратный кровоток может достигнуть середины предсердия, заброс крови превышает 25 — 50%. Предсердие не способно выталкивать кровь без повышения АД. Может развиться гипертензия легких.В данный момент может появиться одышка, тахикардия при нагрузках и в состоянии покоя, кашель. На электрокардиограмме не заметны изменения в предсердии, в момент диагностики обнаруживаются систолические шумы и увеличение пределов сердца.
- 3 (декомпенсированная) – сильно выраженная недостаточность. Кровь возвращается в левое предсердие в систолу и достигает 50-90% от всего объема. Может развиться тотальная недостаточность сердца. В период 3 степени кровь может доходить до задней стенки предсердия и достигает до 90% объема.Может наблюдаться увеличение левого предсердия, которое не способно вытолкнуть весь объем крови. Возникает отечность, увеличиваются размеры печени, увеличивается давление в венах. Электрокардиограмма свидетельствует о присутствии изменений в левом желудочке и митральном зубце.
Признаки заболевания
Аортальная регургитация 1 степени, это довольно распространенное заболевание, которое диагностируется у многих людей, невзирая на половую принадлежность и возрастную группу. Бытует мнение, что недуг не представляет опасности для жизни. Но так ли это?!
На рисунке ниже можно увидеть, как выглядит болезнь.
Заболевание клапана имеет две фазы – острая и хроническая. В первом случае признаки болезни аналогичны недостаточности сердца. Во втором, болезнь протекает без симптомов на протяжении долгих лет. При прогрессировании болезни степень тяжести состояния ухудшается, и появляются следующие признаки:
- Незначительная одышка при выполнении физических упражнений и нагрузках.
- Одышка, при которой человек комфортно себя чувствует только в положении сидя.
- Одышка в ночное время суток.
- Систематические мигрени.
- Учащенный ритм сердца.
- Болевой синдром в грудном отделе диагностируется у 7% пациентов.
- Симптомы эндокардита: снижение веса, лихорадочное состояние, анемия и т.д.
- Дисфункция желудочка левой камеры.
Симптоматическая картина напрямую зависят от тяжести заболевания. По мере того как хронический процесс прогрессирует давление в пульсе и во время систолы в артериях увеличивается. При регулярном обследовании доктор может фиксировать со временем, как толчок в желудочке нарастает и уходит вниз.
На рисунке выше дана наглядная информация о всех признаках проявления заболевания.
Что касается причин возникновения, то в данном случае провоцирующими факторами являются:
- Аномальное строение клапана, обусловленное врожденным дефектом. В медицине принято считать такое проявление индивидуальной особенностью. Лечение не проводится, т.к. отклонение не считается опасным.
- Различные травмы или перенесенные болезни, которые повлияли на изменение тканей. Если аортальная регургитация возникала после ангины или скарлатины, то пациент должен пройти дополнительную диагностику во избежание ревматизма сердечного органа.
- Воспалительный процесс в сухожильных клапанах, в т.ч. разрыв.
При хронической стадии заболевания, доктор во время пальпации может определить течение заболевания по систолическим признакам: дрожь в верхушке сердечного органа, в сонных артериях. Это обусловлено увеличенным ударным объемом и пониженным давлением в аорте во время диастолы. Для того чтобы в полной мере оценить тяжесть недуга, следует пройти ряд обследований и сдать соответствующие анализы.
Классификация
Степени выраженности патологии определяются по двум ключевым критериям:
Первичная митральная регургитация часто изначально диагностируется на основании нахождения систолического шума у бессимптомного пациента. У некоторых пациентов диагноз возникает только после начала фибрилляции предсердий или симптомов сердечной недостаточности. Клинический исход пациентов с симптоматической тяжелой митральной регургитацией, вызванной первичной болезнью митрального клапана, очень низок, так что существует единообразное согласие, что операция клапана показана для симптомов из-за первичной регуляции митрального клапана.
- По уровню интенсивности регургитации (возвратного движения крови);
- По уровню прогиба клапанных створок.
Существует три степени выраженности ПМК:
У пациентов с первичной митральной регургитацией может быть интервал в несколько лет между диагнозом значимой митральной регургитации и началом симптомов с частотой появления симптомов 2-4% в год в одной серии из 300 пациентов с митральным пролапсом перспективно. Тем не менее, частота появления симптомов зависит от этиологии болезни митрального клапана и тяжести регургитации. Например, частота появления симптомов и неблагоприятных исходов значительно выше у пациентов с тяжелой митральной регургитацией, вызванной частичной брошюрой.
Алгоритм медицинской помощи ПМК
В дополнение к развитию симптомов, две основные проблемы у пациентов с бессимптомной первичной болезнью митрального клапана — это риск внезапной смерти и риска необратимой дисфункции левого желудочка. Риск внезапной смерти оценивается в 10-100 раз в норме, при этом абсолютный риск внезапной смерти составляет 1-5% в течение шести лет. Факторами риска внезапной смерти у пациентов с митральной регургитацией являются систолическая дисфункция левого желудочка, избыточность лифтов и тяжелая митральная регургитация.
I ст.
Створки провисают на 3-6 мм. Слабо выраженная МР, сердце функционирует без значительных изменений. Интенсивность симптомов при 1 степени ПМК незначительная, риски для здоровья и жизни отсутствуют, потребности в терапевтическом лечении нет.
II ст.
Створки прогибаются на 6-9 мм, умеренная систолическая регургитация: кровь достигает центральной зоны предсердия. Симптоматика выражена незначительно.
Показано проведение лечебных процедур, устраняющих симптомы.
III ст.
Клапанный прогиб превышает 9 мм, что в сочетании с регургитацией, при которой кровь достигает противоположной части предсердия, приводит к развитию выраженных нарушений в функционировании сердца.
Однако в долгосрочной перспективе некоторые пациенты развивают необратимое снижение сократимости левого желудочка. Диагностика нарушенной сократимости является проблематичной, поскольку простые клинические показатели эффективности левого желудочка, такие как фракция выброса, могут находиться в нормальном диапазоне, даже если функция нарушена, из-за измененных условий нагружения, вызванных самим изжогом. Еще большее беспокойство вызывает это необратимое ухудшение функции левого желудочка при отсутствии клинических симптомов.
Таким образом, клиническое лечение хронической бессимптомной митральной регургитации фокусируется на периодических исследованиях изображений для раннего выявления дисфункции желудочков. Другие неблагоприятные последствия хронической митральной регургитации, связанные с серьезностью и продолжительностью регургитации, включают в себя расширение левого предсердия, фибрилляцию предсердий и легочную гипертензию.
При третьей степени ПМК показана операция на митральном клапане: либо вживляется протез, который выполняет функции клапана, либо проводится хирургическая коррекция створок.
Отделы сердца
Сердце состоит из четырех отделов: два предсердия и два желудочка. Соединяются они с помощью клапанов. И так же обеспечивают движение крови в правильном направлении.
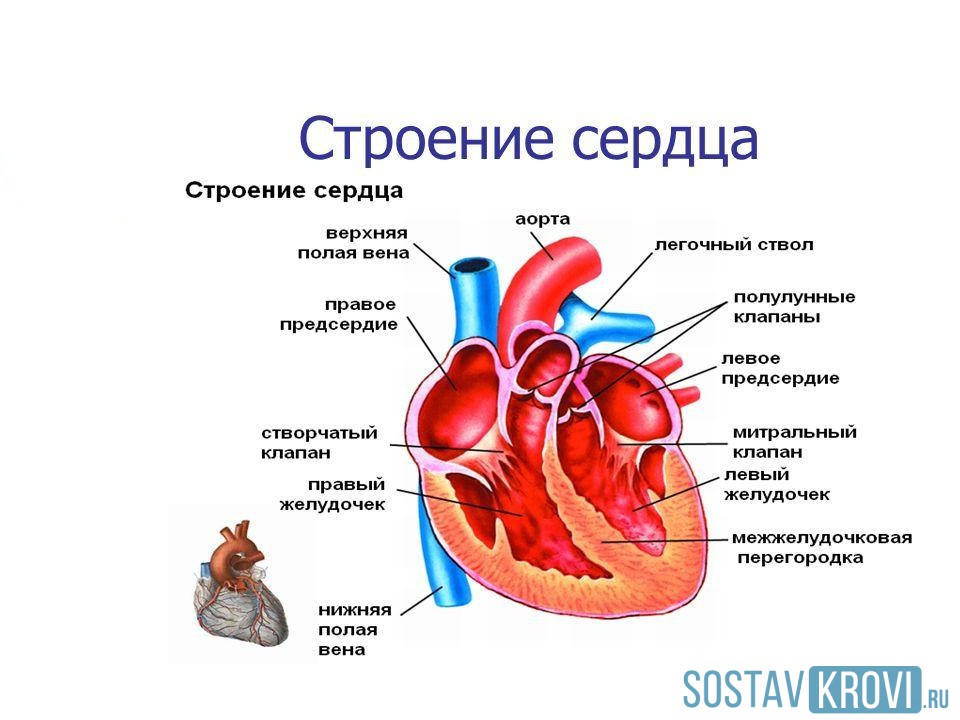 Строение сердца человека
Строение сердца человека
Выделяют следующие виды клапанов сердца:
- Митральный клапан сердца, который находится в левой части сердца меж предсердием и желудочком. Он состоит из двух створок. Именно этот участок подвергается различным перепадам давления самым первым, поэтому патологии развиваются чаще здесь.
- Трехстворчатый клапан сердца располагается в правой части, соединяя предсердие и желудочки. Состоит их трех створок. При осложнениях на третьей стадии страдает этот участок.
- Артериальные и аортные сердечные клапаны соединяют соответствующие сосуды с сердечной мышцей. Каждый имеет по 3 створки.
Бывает, заболевание ни как себя не выдает и отмечается случайно при плановом осмотре или при лечении других заболеваний. Не до конца закрывающиеся клапаны создают некоторое завихрение, следствием чего возникает обратный ток жидкой ткани по сосуду, но он на столько незначителен, что никак не влияет на организм в целом. По статистике, такое отмечают у семидесяти процентов здорового населения.
Первопричинами могут быть нарушения стенок отделов сердца, клапанов, папиллярных мышц.
Аортальная регургитация
Вот теперь и настало моё время попросить помощи у Пикабушников, т.к. я считаю, это он является одним из самых оперативных ресурсов. Прошу не топить, оставлю коменты для минусов.
У нас в семье случилась беда. Мой старший брат сильно заболел.
Одним вечером ему стало плохо, поднялась температура, стало тяжело дышать и он вызвал скорую. Его отвезли в больницу №А, там в приёмном, взяв все анализы, ничего особенного не нашли, сказали, что это межрёберная невралгия и отправили домой.
На следующий день лучше не становится, снова вызывает скорую, прибывшие медики смеются над назначением из больницы №А, и отвозят его в больницу №В. В приемной больницы №В история повторяется, ничего особенного не находят, также предполагают межреберную невралгию, пишут лечение + наблюдение в поликлинике и отправляют домой (это было воскресенье).
Тут можно добавить, что мой брат из тех людей, кто не соответствует внешнему и внутреннему миру.
Внешне он худой, жилистый, накаченный чувак, сгорбленный (от мышц) и лысый – для посторонних он конкретно напоминает бандита из 90-х))) На самом же деле ему 40 лет, у него жена и 2-е сыновей 14 и 5-ти лет, он КМС по боевым видам спорта, имеет красный диплом по экономической специальности, всю жизнь поддерживает себя в хорошей физической форме, постится ежегодно, и пашет как проклятый на стройке, потому что считает, что честные деньги можно заработать физическим трудом. Построил дом, квартиру, всё заработал сам, а еще он является почетным донором. В общей сложности у него более 140-ка кровосдач. Имея редкую группу, он сдаёт не только кровь, но и её компоненты (плазму). Из-за этого постоянно находится на хорошем питании. Но! внешне напоминает “бандита”, и мы думаем, в приёмных отделениях так и подумали (чего уж тут напрягаться?). Да он и сам сказал, что к нему отнеслись как к отбросу.
На следующий день к нему домой из поликлиники пришла терапевт, подтвердила лечение и порекомендовала, если он хочет, посетить невролога. А ему все плохо, и дышать не может. В тот же день отправился к неврологу.
Тут наконец-то его положили и стали проводить обследование.
Положили в понедельник вечером, в среду он нам позвонил и сказал не беспокоить, пока не позвонит сам. Сутки нет информации, звоним, потом едем в больницу.
Там сообщают что он находится в хирургической реанимации и его ввели в медикаментозную кому. Оказалось – сепсис – полное заражение крови. Легкие и сердце поражены и полны гноя. Мы молились, а лечащая врач, “дышала” вместе с ним.
Но инфекция слишком сильно повредила органы. Впоследствии оказалось, что наша бяка это золотистый стафилококк. За тот период, что он находился в реанимации, каждый день в палате кто-то умирал, это очень подкашивало психологически. Но наша мама взяла всё в свои руки и выходила его. Стали собирать консилиумы – требуется операция на сердце, т.к. повреждены клапаны.
Заведующий кардиохирургическим отделением больницы №А переводит его к себе и берется за его лечение. Там брат и рассказывает историю, как его отправили из приёмного отделения.
Заведующий предупредил нас, что операция сложнейшая, будет заменен один клапан и отреставрирован другой, исход может быть любым. 23 ноября проводят операцию и всё проходит успешно. 24 утром уже перевели в палату, разрешили вставать.
Сейчас он должен был бы уже проходить реабилитацию в кардиологическом центре, но врачи не отпускают его. Еще осталась проблема с легким, есть затемнение, пытаются что-то сделать. Сказали, на всю реабилитацию оставят в больнице. Вчера уже перевели в обычную кардиологию.
Так вот позвонил он мне сегодня, попросил книжек ему на телефон закачать, чтобы мозги не сохли. Сам то он у меня с техникой не дружит, с интернетом тоже, так, по мелочи. Еще сказал, тесты по ПДД скинуть, это его любимое, любит, чтобы правила от зубов отскакивали.
Так вот хочу пикабушники вас попросить, порекомендовать литературу для него. У нас вкусы не совпадают совсем. Я больше детективы люблю, а он любит военную историю, но там уже всё перечитал, что мог. Говорит, научную фантастику можно попробовать или что-то типа Метро 2033.
В общем подскажите мне литературу такую, новенькое не обязательно, чтобы можно было в свободном доступе найти. Сегодня мама привезет его телефон, и до завтра у меня будет время это сделать. Спасибо всем, кто дочитал, за стиль написания не бейте – ребенок маленький не даёт сосредоточится.
Берегите себя.
Иследования
- Осмотр: растяжение яремной вены при сердечной недостаточности, редко периферический цианоз.
- Пальпация: пульс нормальная или абсолютная аритмия при фибрилляции предсердий. Импульс сердца при эксцентрической гипертрофии левого желудочка смещен влево и приподнят. При тяжелой митральной недостаточности систолическое жужжание в левом боковом положении.
- Аускультация: первый звук сердца нормальный или ослабленный. Систолический шум с началом первого тона сердца: голосистолический, ленточный и высокочастотный с максимумом точки над вершиной и проводимостью в подмышечной впадине и спине. В случае выраженной митральной недостаточности, короткой интервальной диастолы во время желудочкового наполнения, при значительной объемной нагрузке, почти всегда присутствует третий тон сердца.
Неспецифические изменения ЭКГ в зависимости от продолжительности и степени выраженности митральной регургитации.
- Возможно Мерцательная аритмия.
- Признаки гипертрофии левого желудочка примерно у 30% пациентов.
- Признаки гипертрофии правого желудочка при прогрессирующей митральной регургитации с легочной гипертензией.
- Левые, возможно также правосторонние прекардиальные расстройства возбуждения.
Рентгенограмма грудной клетки
- При легкой митральной регургитации нет изменений в конфигурации сердца.
- Позже: расширение левого предсердия и левого желудочка с истекшей сердечной талией, возможно, кардиомегалия путем расширения тени сердца влево.
- Боковое изображение после рвоты пищевода: сужение ретрокардиального пространства на высотах предсердия и желудочка.
- Возможно Кальцификации структур митрального клапана.
- Легочные сосудистые изменения: легочная венозная гиперемия, линии Керли, интерстициальный отек в запущенных случаях, возможный плевральный выпот.
Эхокардиография
Эхокардиография является наиболее важным методом оценки степени тяжести и механизма митральной регургитации. Кроме того, эхокардиография может использоваться для демонстрации последствий для левого желудочка (функции и желудочка), левого предсердия и легочного кровообращения. В большинстве случаев диагностика с помощью трансторакальной эхокардиографии возможна, но также рекомендуется чреспищеводная эхокардиография (TEE), особенно с субоптимальным качеством изображения. Трехмерная эхокардиография предоставляет дополнительную информацию, которая помогает в выборе оптимальной терапевтической стратегии.
Таким образом, эхокардиография позволяет:
- Определение степени недостаточности (3 степени тяжести) на основе цветового доплеровского сигнала.
- Измерение предсердного размера.
- Оценка размера и функции обоих желудочков.
- Оценка вовлечения других сердечных клапанов.
- Оценка условий давления в малой циркуляции и в правом желудочке.
- Обнаружение возможных тромбов в левом предсердии (через TEE).
- Регистрация свидетельства причины митральной регургитации: например, пролапс митрального клапана, разрыв сухожилия, вегетация при бактериальном эндокардите, кальцификации.
Дальнейшие диагностические аспекты
Для некоторых пациентов может потребоваться дополнительная диагностика, например, с помощью МРТ или катетеризации левого сердца.
Как осуществляется лечение?
Выбор методов лечения патологии будет зависеть от ее формы, степени и от сопутствующих заболеваний.
Существуют 3 тактики лечения регургитации:
- Хирургическое изменение строения клапанного отверстия (различные виды пластики).
- Полная замена клапана (протезирование).
- Медикаментозное консервативное лечение.
Пластика клапана
Основное показание для проведения операции — это недостаточность клапана с симптомами сердечной недостаточности. Пластика сердечных клапанов проводится под общим наркозом с внутривенным введением обезболивающих средств.
После начала действия наркоза кардиохирург делает разрез передней поверхности груди и грудинной кости. Сердце на время операции подключают к аппарату искусственного кровообращения.
Методика коррекции клапанного отверстия будет зависеть от вида деформации:
- Аннулопластика – восстановление отверстия с помощью специального опорного кольца.
- Шовная пластика – сшивание створок клапана вручную; применяется при клапанной недостаточности и неполном смыкании.
- Рассечение сросшихся створок клапана (закрытая или открытая комиссуротомия).
- Папиллотомия – операция по рассечению увеличенных сосочковых мышц, препятствующих полному смыканию створок.
- Резекция (удаление части) створок клапанного отверстия применяется при прогибании створок митрального клапана в полость левого предсердия. Оставшаяся часть клапана ушивается и фиксируется кольцом.
Противопоказания к операции:
- последние стадии хронической сердечной недостаточности;
- гипертрофическая кардиомиопатия;
- необратимые изменения почек и печени;
- острые инфекционные заболевания;
- инсульт, или инфаркт миокарда.
Протезирование
Показание к этой операции – тяжелое органическое поражение митрального клапана.
Протезирование необходимо, когда нарушение функционирования клапанного отверстия оказывает негативное воздействие на гемодинамику и стало следствием приобретенного порока сердца.
Протезы бывают двух видов – механические и биологические. Недостатком механических клапанов является высокая скорость образования тромбов на его створках. Минусом биологического клапана является высокий риск повторного бактериального воспаления.
Протезирование, как и пластика клапана, проводится под общим наркозом с применением аппарата искусственного кровообращения. После того как пациент крепко уснул от наркоза, врач рассекает кожу и грудину в продольном направлении.
Следующим этапом выполняется разрез левого предсердия и установка протеза, кольцо которого фиксируют швами. После протезирования выполняют электрокардиостимуляцию и зашивают операционную рану.
Операция, связанная с протезированием клапанов запрещена при следующих заболеваниях:
- Острый инфаркт миокарда и инсульт.
- Обострение имеющихся хронических заболеваний.
- Инфекционные заболевания.
- Крайне тяжелая степень сердечной недостаточности при митральном стенозе.
Консервативное лечение
Цель консервативной терапии – улучшение состояния пациента. Это даст возможность безопасно провести хирургическую операцию.
На основании клинических рекомендаций лечащего врача назначают следующие группы препаратов:
- Нитраты, они снижают нагрузку на сердце.
- Мочегонные препараты для снижения артериального давления и устранения отеков.
- Ингибиторы АПФ положительно влияют на стенки сосудов и тканей миокарда, нормализуют давление.
- Сердечные гликозиды улучшают деятельность сердца при тяжелых формах недостаточности и фибрилляции предсердий.
- Антикоагулянты подавляют активность свертывающей системы крови, препятствуют процессу образования тромбов.
Диагностика и лечение
У пациентов с хронической митральной регургитацией лечение направлено на предотвращение вторичных осложнений заболевания. Профилактика эндокардита указана на основе принятых рекомендаций. У пациентов с ревматическим клапанным заболеванием также должны быть реализованы рекомендации по профилактике рецидивной ревматической лихорадки
Поскольку многие пациенты с митральной регургитацией в конечном итоге нуждаются в хирургическом вмешательстве, а так как хирургическое вмешательство является более высоким риском при заболевании коронарной артерии, особенно важно оценить и лечить факторы риска развития коронарной артерии
Пролапс митрального клапана 2 степени диагностирует кардиолог, который слушает жалобы, задает уточняющие вопросы и при подозрении на патологию дает направление на дополнительные диагностические мероприятия:
- Эхография;
- Ультразвуковое обследование сердца.
Эти методы позволяют определить степень выраженности аномалии, интенсивность регургитации и другие нарушения сердечной деятельности.
Если возникает фибрилляция предсердий, указывается лечение антикоагуляцией, кардиоверсией или контролем скорости. Периодическая клиническая и эхокардиографическая оценка является ключом к оптимальному управлению хронической митральной регургитацией. Оперативное вмешательство при начале симптомов и раннее вмешательство для предотвращения систолической дисфункции левого желудочка или легочной гипертензии обеспечивают оптимальные клинические результаты. Частота эхокардиографии определяется причиной и тяжести митральной регургитации.
Пролапс митрального клапана 2 степени можно контролировать, занимаясь спортом: упражнения укрепляют сердце и замедляют прогрессирование заболевания.
Но перед началом следует проконсультироваться у кардиолога, чтобы он дал рекомендации и сообщил, какие упражнения выполнять не следует.
Пациенты с легкой регургитацией нуждаются в нечастых обследованиях, примерно каждые пять лет. Пациенты с умеренной митральной регургитацией и нормальным размером левого желудочка изучаются каждые 1-2 года. Однако, если регургитация тяжелая или если «умеренная» регургитация сопровождается дилатацией левого желудочка, то ежегодная эхокардиография является подходящей. Частота обследования должна быть увеличена, если есть временное изменение симптомов или физическое обследование, новая начальная фибрилляция предсердий или если последовательные исследования предполагают прогрессирующее расширение левого желудочка, сократительную дисфункцию или увеличение давления в легких.
Терапия направлена на блокирование боли и сопутствующего дискомфорта, восстановление нормального ритма и устранение патологических изменений в психическом состоянии.
Лечение пролапса осуществляется с применением следующих препаратов:
И наоборот, у пациента с умеренной или умеренной регургитацией интервал между эхокардиограммами может быть увеличен, если есть устойчивые результаты в течение двух-трех интервалов обследования. Нет конкретного подхода к самому процессу болезни у пациентов с первичной митральной регургитацией. Нет известных методов лечения, которые благоприятно изменяют ткань листочков при миксоматозном митральном клапане; аномалии листовок в этом генетическом расстройстве кажутся неотъемлемыми без каких-либо известных связанных клинических факторов или медицинского лечения.
-
Седативные средства.
Уменьшают тревожность, улучшают сон, снижают напряжение при стрессовых ситуациях. При невыраженных симптомах тревожности применяются лекарства на травяной основе: валериана, пустырник. -
Бета-адреноблокаторы.
Блокируют действие адреналина, восстанавливают нормальный пульс. -
Антикоагулянты.
Разжижают кровь, что положительно влияет на обменные процессы и снижает риск возникновения тромбов. -
Антидепрессанты, ноотропы.
Снижают выраженность астении и депрессии. -
Комплексы витаминов и минералов.
Устраняют дефицит веществ, улучшают сердечную деятельность и сосудистый тонус.









