Хирургическое лечение вальгусной деформации стопы: операция по удалению шишки
Содержание:
- Лечение деформаций пальцев стоп
- Лечение Хальгуса вальгуса
- Приемы хирургического лечения
- Симптомы
- Какой врач занимается лечением вальгусной деформации?
- Диагностика
- Лечение
- Осложнения
- Профилактика
- HALLUX VALGUS — Большая Медицинская Энциклопедия
- Диагностические мероприятия
- Методы лечения болезни
- Определение болезни. Причины заболевания
- Методы лечения
- Поперечное плоскостопие
- Вальгусная деформация стопы у детей: лечение
- Заключение
Лечение деформаций пальцев стоп
Если возникает вопрос, как лечить вальгусную деформацию большого пальца на стопе, то нужна консультация врача. Только он, учитывая все обстоятельства заболевания, может выбрать правильный курс терапии. Лечение вальгусной деформации большого пальца стопы зависит от степени выраженности патологии, состояния больного и некоторых других факторов. Оно может быть как консервативным, так и оперативным.
https://youtube.com/watch?v=EPbgjhYhdG4
Консервативные методы
На самых первых стадиях возможна консервативная терапия деформированного большого пальца. Данные методы лечения нацелены на фиксирование ноги в ее нормальном положении, устранение сбоев в кровообращении суставов, укрепление мышц и связок стопы. К консервативной группе методов относятся следующие:
- применение массажей;
- ношение ортопедических приспособлений;
- выполнение лечебных процедур;
- применение ванночек;
- употребление лекарственных средств для снятия воспалений;
- поддержание здорового способа жизни.
Наибольший результат из этих методов оказывают специальные приспособления, при помощи которых проводят коррекцию деформированных суставов. Чаще других используются ортопедические шины, супинаторы, корректоры для пальцев, стяжки.
Боли в большом пальце ноги могут быть вызваны разными причинами
Дополнением к основному консервативному лечению могут стать рецепты народной медицины. Но об их применении нужно проинформировать лечащего врача. Косточку на ноге сбоку лечат компрессами с медом, примочками с использование разнообразных лекарственных трав, скипидаром, йодом.
Медикаментозное лечение
При вальгусной деформации применяют и лекарственные средства. Чтобы убрать воспалительный процесс, пользуются нестероидными противовоспалительными медикаментами. Обезболиванию способствуют анальгетики. Гормональные средства вводятся внутрь с помощью инъекций – такое лечение воспалений действует гораздо эффективнее.
Лечение без операции
На 1-й и 2-й стадиях вальгусной деформации для исправления косточек большого пальца на ноге можно обойтись без оперативного вмешательства. Но лечение без операции возможно только в том случае, если отсутствуют сопутствующие заболевания или осложнения, а также угол уклона не слишком велик.
При вальгусной деформации применяют и лекарственные средства
В таких случаях помогают справиться с деформированными суставами лечебные гимнастические упражнения, избавление от избыточного веса, ходьба в ортопедической обуви.
Большую массу тела при вальгусном заболевании обязательно нужно снижать, так как сильное давление на конечности усугубляет течение патологии. Следует придерживаться правильного питания и вести активный образ жизни.
Лечение с помощью операции
Вальгусная деформация пальцев стопы на поздних стдаиях излечивается лишь с помощью хирургической операции. Существует много разных оперативных методов, которые дают желаемый результат и при этом проходят безопасно и без осложнений.
Проксимальная остеотомия
Проксимальная остеотомия проводится с разрезанием вдоль расположения больного пальца. Производится иссечение слизистой сумки, отделяется сухожилие, которое крепится к проксимальной фаланге. На кости вырезают клиновидную часть, чтобы выровнять фалангу и расположить в правильном положении. Кость фиксируют при помощи пластин, винтов для прочного сращения. После проведения операции стопу закрепляют специальными повязками для избегания нагрузок.
Упражнения для стоп при вальгусной деформации: комплексы и правила
Дистальная остеотомия
При дистальной остеотомии угол между костями сокращают, выполняя разрез кости в виде буквы «V». Конец фаланги размещают сбоку. Закрепляют металлическими винтами или шипами. После сращивания металлические части вынимают. Операция малоинвазивная, делается всего лишь несколько небольших надрезов.
Удаление «нароста»
В запущенных случаях, когда не помогают другие средства, производят резекцию костного нароста. Методика операции состоит в иссечении среднего участка кости или головки основного пальца. Такие действия убирают лишнюю костную субстанцию и одновременно выравнивают деформированные части.
Лечение Хальгуса вальгуса
Когда рентген показывает небольшие отклонения от нормы, которые еще возможно ликвидировать безоперационными методами, назначают терапевтические курсы, включающие медикаментозное лечение, физиопроцедуры и ЛФК. Длительность терапии рассчитывает врач. Эффективное лечение hallux valgus без операции проводится только на раннем этапе развития недуга. Пациенту рекомендуют комплекс мер:
- Бандаж и ортезы для снижения нагрузки на ступню. Выравнивать палец советуют с помощью специальной прокладки между 1 и 2 пальцами. И также используется специальный ортез в виде люльки, который отодвигает большой палец на исходное положение.
- Снижение избыточного веса переходом на диетическое питание.
- Ношение ортопедической обуви.
- Физкультурные упражнения для укрепления мышц и связок ступни.
Фармацевтические лекарства
Консервативное лечение hallux valgus медикаментозными препаратами имеет малую эффективность и практикуется на ранних стадиях выявления отклонений. Терапия состоит в обезболивании и купировании развития болезни. Вернуть палец в исходное положение без операции нельзя. Из фармсредств используют мази с анальгетическим действием и хондропротекторы, когда вальгусный недуг сопровождается артрозом. Популярны также согревающие гели и компрессы.
Хирургическая операция
Когда деформация большого пальца и сустава необратимы, привести кости в стопах в здоровое положение можно только хирургическим путем. Вариантов оперативного вмешательства существует около 300, но суть всех манипуляций — исправить неестественное положение пальца. В зависимости от затрагиваемого слоя операции подразделяются на три категории:
- коррекция мягких тканей,
- вмешательство в положение костей,
- выполнение манипуляций на первом и втором уровне.
Из операций наиболее часто практикуют метод Мак-Брайда, состоящий в перемещении сухожилия с целью восстановления тяги мышц, приводящих в движение большой палец. Популярна операция Шеде при hallux valgus, предполагающая хирургическое устранение «нароста» с головки 1-й плюсневой кости. Методика Скарф или шевронной остеотомии основана на коррекции непосредственно костей и предполагает их подпиливание и сдвигание.
ЛФК и физиотерапия
Минимизация болевого синдрома и остановка прогресса болезни производится с помощью курса физиотерапевтических процедур и специальных лечебных упражнений. Лечить заболевание у детей и взрослых рекомендуют в клинике и проходя раз в год санаторно-курортное лечение. Эффективны следующие виды терапии:
- фонофорез с лекарствами («Диклофенак», «Гидрокортизон»),
- парафиновые аппликации (можно с добавлением озокерита),
- магнитотерапия,
- электрофорез (с теми же препаратами, что и фонофорезное воздействие),
- индуктотермия,
- УВЧ.
Лечебная физкультура состоит в укреплении мышечного корсета и сухожилий ступни для повышения ее амортизирующих свойств и избавления от поперечного плоскостопия. Практикуется разработка сустава больших пальцев, особенно если имеются дополнительные артрозные проявления. Выполнять комплексы упражнений можно в кабинете ЛФК и дома.
Лечение народными средствами
Когда рентген показывает, что заболевание находится в первой стадии, возможно его купировать способами альтернативной медицины, применяя для лечения рецепты целителей. Преимущественно народными средствами лечат халюс вальгус у ребенка. Практикуют прокладки между пальцами для возвращения стопе природного положения, а также спиртовые растирки с добавлением трав для снятия опухлости и покраснения кожи в местах, где обувь начинает натирать ногу из-за ее неправильного положения.
Приемы хирургического лечения
Выбор терапии зависит от степени поражения сустава и имеющихся противопоказаний. Существует около двухсот вариантов хирургического вмешательства для терапии данной патологии. Основные тактики хирургического лечения:
При некоторых противопоказаниях операция возможна после курса лечения основного заболевания
- малоинвазивные. Смысл процедуры в иссечении кости либо расширении суставной сумки. Восстановительный период в данном случае короткий, но при этом возникает высокий риск рецидива;
- реконструктивные. Довольно сложные операции, которые показаны при тяжелой деформации сустава. В данном случае определенные кости искусственно ломаются, а затем фиксируются в нужном положении винтами или скобами. Иногда, чтобы исправить деформацию, проводят фиксацию со спицами. Точно так же можно реконструировать и связки.
В некоторых ситуациях требуется комбинированная операция.
Подготовка к операции
Перед принятием решения о целесообразности оперативного вмешательства больному предстоит пройти целый комплекс обследований:
Вальгусная деформация стопы — симптомы и лечение
- Исследования крови. Они должны быть полными и объемными. Применяется клинический и биохимический анализ. Перед операцией назначаются специфические исследования на гепатит, ВИЧ, сифилис.
- Общий анализ мочи для определения уровня фосфатов и белка.
- Рентген стопы (боковая проекция).
- МРТ или КТ. Данные методики очень информативны, но, к сожалению, дорогостоящи.
Решение о виде анестезии принимает врач совместно с пациентом.
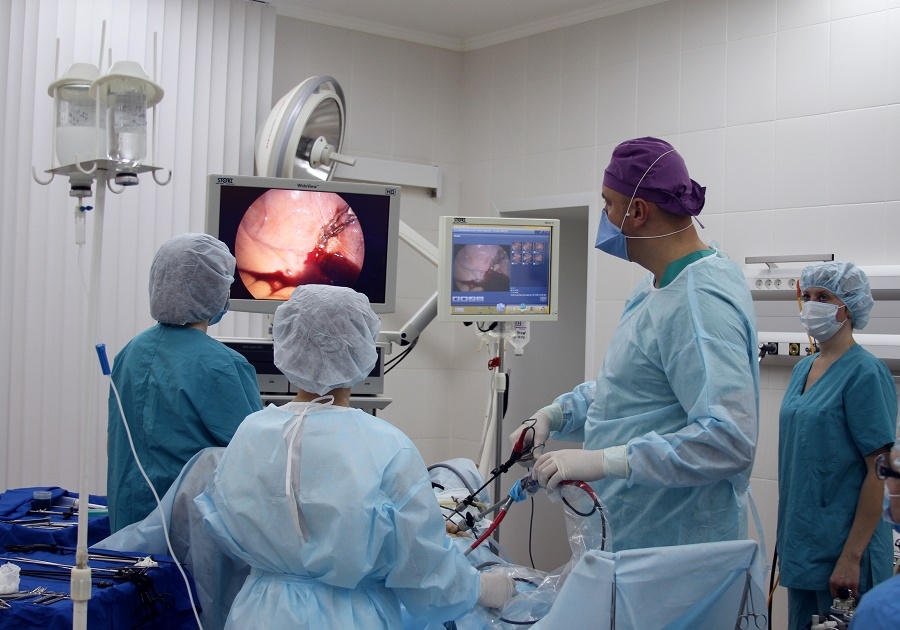
Как проходит операция
Длительность процедуры обычно занимает от 30 до 60 минут, но может зависеть от сложности.
Малоинвазивные операции обычно проводятся при местном обезболивании, реконструктивные – под общим.
Перед операцией пациент в обязательном порядке консультируется с анестезиологом. Контроль самого хирургического вмешательства проводится с помощью рентген-аппарата.
Вальгусная деформация стопы. Причины и лечение
Операции на мягких тканях
Иссечение мягких тканей эффективно при относительно небольшом отклонении (до 25°). Возможно сочетание с другими хирургическими операциями.
Распространенным способом иссечения мягких тканей является методика Мак-Брайда. Суть процедуры состоит в произведении надреза на мышце, которая приводит большой палец. Благодаря этому косточка становится правильно. После того как будет рассечена мышца, удаляют капсулу сустава сбоку, а само сухожилие подшивается к головке плюсневой кости. Таким образом, большой палец надежно фиксируется и не имеет возможности сменить положение. Реабилитация в данном случае займет до нескольких месяцев.
Как выполняется артродез
К этой методике относится операция Лапидус. Этот способ является самым радикальным. Он предполагает артродез поврежденного сустава. Достигается это путем репозиции ткани хряща. Суставу придают его естественное положение, а затем его фрагменты фиксируются при помощи пластины и закрепляются специальными винтами. Прежде чем закрепить их, удаляются поверхности суставов первой плюсны, а также головки первой фаланги большого пальца. Эти изменения позволяют структуре ступни восстанавливаться.
Распространенным способом иссечения мягких тканей является методика Мак-Брайда
Необходимо ношение ортопедических ботинок, обеспечивающих правильное распределение нагрузки на больную ногу, в течение примерно 8 недель после проведения операции.
Проксимальная и дистальная остеотомия
Если деформация сустава значительная, необходимо прибегнуть к остеотомии. Наиболее часто используется методика Шеврона. При ней перелом плюсневой кости выполняется в виде буквы V. Кость смещают латерально, а потом при помощи компрессорных винтов производится фиксация.
Метод проксимальной остеотомии предполагает разрез тканей стопы от основания первого пальца до плюсневой кости. Сечение кости имеет вид буквы Z. Фиксация производится титановыми винтами. Эту методику используют в особо сложных случаях (отклонение до 40°).
Возможные осложнения
Развитие некоторых осложнений не исключено как в ходе операции, так и в период реабилитации. Это может быть:
Операция при вальгусной деформации стопы: виды, восстановление
- инфицирование тканей;
- повреждение нервов нижних конечностей;
- тромбоз;
- асептический некроз.
То, насколько удачно пройдут операция и реабилитация, будет зависеть от соблюдения всех рекомендаций врача.
Симптомы
Искривление ног приводит к изменениям в коленных суставах, а затем к плоско-вальгусному плоскостопию. Вальгусная постановка стоп сопровождается такими симптомами:
- шишка в области пораженного сустава, может появляться отечность и покраснение;
- изменение расположения и формы пальцев (молоткообразное искривление);
- боль при длительном нахождении на ногах;
- быстрая утомляемость конечностей.
Косточка по мере прогрессирования болезни будет увеличиваться, возникают проблемы с подбором обуви.
Какой врач занимается лечением вальгусной деформации?
При возникновении патологии у ребенка необходимо обратиться к детскому ортопеду. Иногда требуется консультация невролога. Взрослому пациенту следует обратиться к ортопеду.
Диагностика
Ортопед осмотрит стопу и пальцы. Для постановки точного диагноза и выявления причины патологии пациенту нужно пройти компьютерные методы обследования.
Диагностика выглядит так:
- рентгенография (делают снимок в 3 проекциях);
- плантография;
- подонометрия;
- УЗИ суставов.
Лечение
Только начальная стадия вальгусной деформации поддается консервативному лечению. В запущенных случаях не обойтись без операции.
У взрослых
Комплекс лечебных процедур для борьбы с плоскостопием включает ношение ортопедической обуви, использование ночных шин, стелек и прокладок между пальцами. Обязательно необходима ЛФК и физиопроцедуры.
Для уменьшения воспалительного процесса применяют гормональные препараты, которые вводят в суставное пространство. Это средство Дипроспан и Гидрокортизон.
Удаление халюс вальгуса возможно различными способами. Существует более 100 оперативных методик. Наиболее распространенными являются остеотомия (удаление части фаланга пальца или кости), восстановление связок, экзостэктомия (иссечение части головки плюсневой кости), установка имплантата, пересадка или удаление сухожилий.
У детей
Чтобы вылечить заболевание, нужен комплексный подход:
- ЛФК;
- массаж;
- ножные ванны;
- плаванье;
- физиотерапевтические процедуры – парафинотерапия, аппликации грязи, электрофорез, магнитотерапия, электростимуляция мышц, ИРТ.
Как лечить врожденную деформацию? Потребуется фиксация стопы при помощи гипсовых повязок. Обязательно нужно носить только специальную ортопедическую обувь.
Лишь в 7% случаев исправить кривизну консервативным методом не удается, тогда врачи прибегают к оперативному вмешательству.
Осложнения
Лечением вальгусной деформации стопы необходимо заниматься вовремя. При 3 и 4 степени болезни развиваются такие осложнения:
- повреждение кожного покрова ступни в виде натоптышей и мозолей, которые доставляют болезненные ощущения;
- врастание ногтя;
- укорочение конечности;
- артроз и остеохондроз коленных и голеностопных суставов;
- сколиоз, деформация таза.
Осложнения возникают из-за неравномерной нагрузки на разные отделы стопы. Если не обращать внимания на плоскостопие, то развивается хронический бурсит и болезнь Дейчлендера.
Профилактика
Основной профилактической мерой является осмотр врачом-ортопедом. Чтобы предотвратить появление болезни, нужно соблюдать такие рекомендации:
- носить удобную обувь, желательно ортопедическую, она должна быть без узких носков, шпилек (каблуки не выше 7 см);
- соблюдать режим труда и отдыха, если работа связана с длительным нахождением на ногах;
- использовать ортопедические стельки.
Следить за здоровьем опорно-двигательного аппарата нужно еще с детства. Ребенка нельзя ставить на ноги раньше положенного срока, обязательно давать витамин D для профилактики болезней костей.
Прогноз на выздоровление благоприятный только в случае своевременного лечения. Тогда удается восстановить вид и нормальное функционирование суставов стопы. Если появятся осложнения, то болезненные ощущения могут сохраниться даже после операции.
HALLUX VALGUS — Большая Медицинская Энциклопедия
Патогенез
Квалифицированная медицинская помощь поможет вылечить дефект, устранить его причину и восстановить ногу.
ношение специальной ортопедической обуви, которая устраняет взаимодействие между болезненной «шишечкой» и самой обувью,
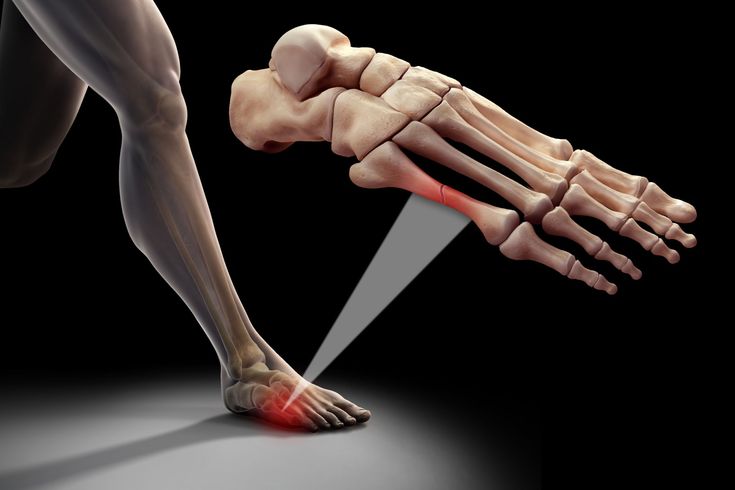
Очевидная деформация стопы – головка первого плюсневатой косточки смещена кнутри, а сам большой палец смещен кнаружи.
Патологическая анатомия
Подписаться на уведомления о новых комментариях
Шишки у больших пальцев ног могут достаться вам по наследству, кроме этого, Hallux valgus (бурсит большого пальца стопы) может быть вызван слабостью сухожилий, а также суставными изменениями при перегрузках в результате плоскостопия, косолапости, искривления ноги, хроническим воспалением или повреждениями, полученными при травмах. Если вы постоянно носите узкую обувь с острыми носами или обувь на высоких каблуках, это также может способствовать развитию Hallux valgus.
Клиническая картина
1 степень
Комбинированные операции на костях и мягких тканях.
3 степень — отклонение 1 пальца кнаружи на 30 градусов. по отношению к первой плюсневой кости.
Лечение
(показано при первой степени H. v.): теплые ножные ванны, массаж, леч. гимнастика (захват пальцами ног мелких предметов, растягивание большим пальцем резинового кольца), прокладки (из пенополиуретана, сиэлиста) для удержания большого пальца в корригированном положении (рис. 3), защитник на головку I плюсневой кости (рис. 4.) из эластичного полиуретана, покрытый трикотажем и прошитый нитками, ортопедические стельки с поддержкой продольных и поперечных сводов; при второй и третьей степени H. v.— ношение ортопедической обуви (см. Обувь, ортопедическая).ношение межпальцевых прокладок,
ОбновитьСуществует довольно простая клиническая классификация, согласно которой существует четыре степени развития Hallux valgus:
– угол между плюсневыми костями менее 12 градусов, угол отклонения I пальца менее 25 градусов.Операции на мягких тканях эффективны только при I степени деформации. Возможно проведение операции Сильвера, при которой отсекается сухожилие приводящей мышцы I пальца, или операции Мак-Брайда, при которой это сухожилие перемещается. Цель таких вмешательств – восстановить равномерность тяги приводящей и отводящей мышц. Нередко перечисленные хирургические операции выполняются в сочетании с иссечением костного нароста и подкожной слизистой сумки в области I плюснефалангового сустава (операция Шеде).
2 степень
В норме до 10 градусов. Основным симптомом при халюс вальгус являются боли, особенно при ношении обуви, возникающие в головке первой плюсневой кости вследствие давления. Типично наличие бурситов у головки 1 плюсневой кости, характеризующихся покраснением и припухлостью, часто с наличием синовиальной (суставной) жидкости. Консервативное лечение сводится к ношению ортопедической обуви различных конструкций. В более легких случаях (1 степень) можно прокладывать валик ниже располжения натоптышей.
Рис. 5. Схема реконструктивной операции стопы при hallux valgus: слева — до операции (удаляемые участки костей заштрихованы, стрелкой указана линия распила); справа — после операции (клиновидный трансплантат — заштрихован).
Распластывание переднего отдела стопы при поперечном плоскостопии вызывает приведение й наружную ротацию I плюсневой кости. Вследствие этого m. abductor hallucis смещается в подошвенную сторону и выполняет функции сгибательной мышцы большого пальца, а отводящая функция этой мышцы частично или полностью утрачивается. В результате имеет место преобладание m. abductor hallucis и отклонение большого пальца кнаружи.
коррекция образа жизни, она заключается в нормализации веса, регулярных физических нагрузках,Наличие большой мозоли, которая формируется в месте сдавливания мягких тканей «шишки».
Отменить
xn--90aw5c.xn--c1avg
Диагностические мероприятия
Для постановки диагноза проводится визуальный осмотр стопы, собирается анамнез. Специалист обязан оценить выраженность изменения походки, степень искривления сустава, наличие мозолей и костной шишки.
Подтверждается диагноз на рентгене в нескольких проекциях, снимок позволяет определить наличие подвывиха первой фаланги, расхождения плюснефаланговых костей, воспалительных очагов.
От угла искривления зависит методика лечения, если кость увеличивается, то без операции не обойтись. В качестве дополнительного метода диагностики может использоваться МРТ, когда сложно установить вид деформации.
Методы лечения болезни
Вальгус ступни и большого пальца можно вылечить без операции. Но только на начальных стадиях болезни. Запущенные формы плосковальгусной деформации приходится лечить хирургическим методом.
Консервативная терапия
Такое лечение возможно только на начальных стадиях болезни. В его основе лежит уменьшение нагрузки на стопу. Добиться этого можно разными способами. Главный из них — подбор правильной обуви. У нее должен быть широкий носок.
Также врачи назначают пациентам использование специальных ортопедических средств:
- Прокладки под пальцы. Они снижают давление на суставную сумку.
- Распорные изделия, позволяющие перераспределить нагрузку на стопу.
- Супинаторы для межпальцевых валиков и корректоры пальцев. Они останавливают дальнейшую деформацию.
Ортопедические изделия достаточно эффективно устраняют интенсивность болевых ощущений, но полностью устранить болевой синдром они неспособны. Поэтому в процессе терапевтического лечения врачи прибегают к НПВС: Диклофенак, Ибупрофен.
Если нестероидные средства не помогают, тогда назначают инъекции кортикостероидов: Дипроспан, Гидрокортизон. Эти препараты очень эффективно справляются с болевым синдромом.
Также при консервативном лечении пациентам назначаются лечебный массаж и специальная гимнастика. Упражнения в последней несложные и направлены в первую очередь на устранение отклонения большого пальца.
Хирургическое вмешательство
Медикам известно более 100 методов операционного устранения вальгусного искривления. Однако на практике используются лишь некоторые из них. К используемым методам относятся:
- Экзостэктомия. Она представляет собой иссечение части плюсневой кости.
- Остеотомия. Хирурги удаляют часть фаланги.
- Артродез. Во время операции врачи искусственно блокируют подвижность первого пальца.
- Реконструкция костей большого пальца.
- Резекционная артропластика.
- Установка эндопротеза вместо пораженного сустава.
Следует учитывать, что у некоторых пациентов после операции косточка на большом пальце может появиться повторно
Поэтому очень важно, чтобы пациенты соблюдали правила послеоперационной реабилитации. Они простые:
- Стопой можно двигать только на второй день после операции.
- Вставать и ходить можно только на 10 день. При ходьбе обязательно использовать палочку или костыли.
- Полную нагрузку на ступню можно давать только через 30 дней.
- К занятиям спортом можно вернуться через 6 месяцев.
- Носить обувь на каблуках разрешается через 1 год после хирургического лечения.
Во время реабилитации рекомендуется пройти курс ударно-волновой терапии. Она улучшит кровообращение, снимет отечность и снизит интенсивность боли после операции.
Определение болезни. Причины заболевания
Вальгусное отклонение первого пальца — прогрессирующее дистрофическое заболевание стопы, при котором большой палец отклоняется наружу, а в области его сустава образуется экзостоз или «шишка». Помимо косметического дефекта, деформация приводит к нарушению ходьбы, вызывает боль и часто требует хирургического вмешательства. Пациенты с патологией не могут носить обычную обувь, а на тяжёлых стадиях — и ортопедическую. Это приводит к снижению подвижности и нарушению психологического равновесия больного.
Вальгусное отклонение большого пальца составляет более 70 % от всех ортопедических патологий . Заболеванием в 95 % случаев страдают женщины. Нарушение возникает после 30-40 лет и вызвано гормональными изменениями: яичники вырабатывают меньше половых гормонов — эстрогенов, оказывающих защитное воздействие на соединительную ткань . Соединительная ткань непрерывно обновляется, подвергается перестройке в ответ на нагрузку и повреждение. Структурным компонентом соединительной ткани являются коллагеновые волокна. Основная функция коллагена заключается в том, чтобы придавать соединительной ткани прочность и долговечность. Дефицит эстрогенов ведет к снижению образования коллагена в соединительной ткани. В результате капсульно-связочная система, состоящая из соединительной ткани, теряет прочность.
Другая причина заболевания — наследственная предрасположенность. В большинстве случаев, если нарушение есть у матери, его выявляют и у дочери .
Основным фактором, способствующим развитию деформации стопы, является ношение неудобной обуви — узкой и на каблуке более трёх-четырёх сантиметров . Усугубить патологию может беременность, продольное плоскостопие, травмы стопы и голени.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Методы лечения
Вальгусная деформация устраняется при помощи комплексного лечения. Чтобы минимизировать боль, квалифицированные ортопеды назначают физиологические процедуры. Используются кортикостероидные кремы и мази «Дипроспан» и «Кеналог». Чрезмерная деформация сустава нейтрализуется путем хирургического вмешательства.
Существенно облегчить жизнь тем, кто страдает заболеванием, помогут валиковые элементы на силиконовой основе. Они способствуют выравниванию кожи даже на колене. Популярен пальцевой корректор или корсет, который больные носят в ночное время. Шина работает как барьер между воспаленным пальцем и ботинком.
Эффективные методики лечения патологии
| Наименование | Особенности |
|
Народные методы лишь облегчают болезненное состояние. Для полного выздоровления пациенту необходимо посетить квалифицированного врача |
Прополис с лимоном. Состав прикладывается к пораженному месту. Длительность лечения составляет 1-3 месяца. |
| Йод (20 г) + аспирин (1 таблетка). Смазывать вальгус каждый день перед сном. | |
| 1 литр воды + 10 капель йода + 2 ст. л. соли. Оздоровительная ванна для ног оказывает противовоспалительный и обезболивающий лечебный эффект. | |
|
Консервативное лечение халюса |
Коррекция образа жизни. Человек снижает массу тела или активно занимается спортом. |
| Применение специальной обуви, которая продается в ортопедических магазинах. Изделия исключают формирование «костной шишки». | |
| Задействование прокладок между пальцами без мази. | |
| Использование ортезов для большого пальца на стопе. Палец и сгиб не будут воспаляться. | |
| Покупка стелек для коррекции свода ног. Применение тейпа-фиксатора (эластичного пластыря). | |
| Медикаментозное восстановление | Прием нестероидных лекарств. |
| Хирургическое вмешательство в халюс | Операция Шеде (спиливание шишки). В ортопедии используется практика смещения плюсневых костей спицами (двусторонний аппарат Илизарова). Иногда используется воздействие лазером. |
Современные профильные клиники проводят остеотомию. После операции спустя 20 часов пациенту разрешается вставать и ходить. Через 14 дней человека выписывают из больницы. При тяжелых формах патологии кости фиксируются винтиками из титана. Через время крепежные элементы убираются. Хирурги практикуют более 150 видов подобных операций. Выбор варианта радикального лечения зависит от степени недуга и состояния больного.
Поперечное плоскостопие
Уменьшение длины ступни и деформация пальцев стопы (расхождение костей плюсны) характерно для поперечного плоскостопия. Болезни чаще подвержены женщины 35-50 лет, предпочитающие высокие каблуки и вынужденные проводить длительный промежуток времени на ногах. Не исключается наследственная предрасположенность к плоскостопию.
Степень развития заболевания определяют по углу между первой плюсневой костью и первым пальцем:
- Слабо выраженное плоскостопие (угол не превышает 20 градусов);
- Умеренно выраженное плоскостопие (угол 20-35 градусов):
- Резко выраженная степень патологии (угол более 35 градусов).
Основной клинический симптом болезни – это ноющие боли во время движения, прекращающиеся в состоянии покоя. Чаще причина обращения к врачу заключается в ярко выраженном косметическом дефекте, когда воспаляется первый плюснефаланговый сустав, возникают натоптыши и кожные разрастания, стопа уплощается.
Медикаментозная терапия эффективна на первой стадии плоскостопия: осуществляется контроль веса или принимаются меры по его снижению, пациенту подбирается обувь без каблуков со специальными валиками или стельками.
По мере прогрессирования болезни проводится операция: пластика капсулы суставов, частичное удаление костных структур и пересадка сухожилий.
Вальгусная деформация стопы у детей: лечение
Деформация стопы чаще всего приводит к плоскостопию, деформации нижних конечностей, чрезмерной нагрузке на позвоночник и его искривлению. Лечение плоско-вальгусной стопы у детей направлено на восстановление правильной формы и работы суставов. Это достигается комплексной терапией, в которую входят:
- физиопроцедуры (электрофорез, парафин, «магнит», электростимуляция);
- курсы массажа для укрепления мышц и связок, улучшения кровообращения;
- ванночки для ног;
- комплекс ежедневных упражнений и гимнастики для ног;
- возможно назначение препаратов с кальцием;
- регулярное ношение ортопедической обуви (до 6-8 часов в день).
Лечебные ванночки и плавание
Плавание – это эффективное укрепление мышечного каркаса и развитие опорно-двигательного аппарата, в том числе оно способствует укреплению связок и правильному формированию скелета. Если возможности регулярно посещать бассейн нет, врач может расписать комплекс упражнений для зарядки в ванной. Раз в неделю малышам полезно принимать хвойно-солевую ванну, которая приводит в норму мышечный тонус, усиливает питание тканей и укрепляет иммунитет.

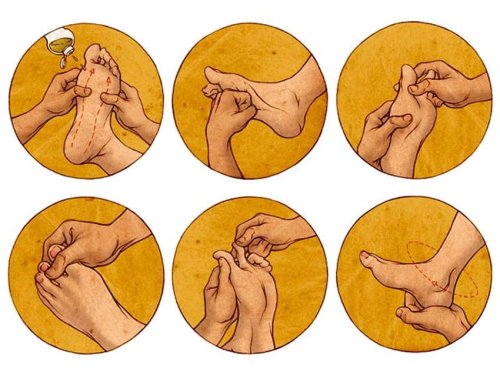
Лечебный массаж
Одна из главных процедур в лечении плоско-вальгусной стопы – это массаж. Его назначают для восстановления мышечного тонуса, для укрепления и развития суставов и связок, улучшения кровообращения и питания тканей, общего укрепления организма.
Как проводится медицинский массаж
Процедуру начинают с общего массажа тела: мышцы подготавливают поглаживанием и растиранием, легкими постукиваниями, аккуратной разработкой суставов. Сначала работают с конечностями, затем переходят на бока, поглаживая область ребер, массируют животик по часовой стрелке
Особенное внимание уделяется ножкам: выполняют круговые движения в коленных и тазобедренных суставах, голеностопе. Перевернув ребенка на живот, аналогично работают со спиной.
Вторая часть процедуры посвящена массажу ступней, который тонизирует мышцы и разгоняет кровь, активирует насыщение тканей кислородом
Как и любой массаж, начинают с легких поглаживаний стопы, делая акцент на мышцах около большого пальца и суставах всех пальчиков. Поочередно разминается каждый участок ступни легкими надавливаниями. Уплощенный свод с внутренней стороны прорабатывается активнее всего через поглаживания, легкие растирания и поколачивания.

Физиолечение
В комплексной терапии вальгусной деформации стоп у детей проводятся физиопроцедуры. Врачи назначают их для активации обменных процессов в тканях и усиления препаратов. Наиболее эффективными на сегодняшний день считаются:
- Парафинотерапия. Теплые восковые компрессы накладываются на стопу и голеностоп, разогревают ткани, улучшают кровообращение. Эта процедура может проходить в поликлинике или домашних условиях.
- «Магнит». Как правило, проводится с использованием определенных препаратов, которые под воздействием магнитных полей активнее и проникают в ткани и имеют более выраженный эффект. Таким образом проводится лечение связок, мышц и суставов. Среднее время воздействия – до 20 минут.
- Электрофорез. Также назначается вместе с медикаментами. С помощью тока определенной частоты и мощности активные лекарственные вещества проникают непосредственно в пораженную область. Препарат в виде раствора наносится на салфетку, которая прикладывается к стопе, и подключаются электроды. Время воздействия – до 10 минут.
Заключение
Стоит отметить общие особенности всех операций при Hallux valgus. Кожа боковой и тыльной поверхности стопы довольно тонкая и это затрудняет заживление ран. Кроме того, кровообращение в тканях стопы хуже из-за удаления от сердца. И наконец, из всех частей тела стопа подвергается наибольшим механическим нагрузкам. По этим причинам могут быть проблемы с заживлением раны. Чтобы избежать проблем, необходимо соблюдать ряд мер. Продолжительность ишемии должна быть как можно короче. Лучше всего это достигается оборачиванием жгута вокруг стопы после стерильной обработки. Разрез должен обеспечивать прямой доступ к месту операции без чрезмерного натяжения тканей. По возможности следует избегать гемостаз с помощью электрокоагуляции. Чтобы избежать мацерации следует использовать сухие бинты. Швы нужно оставить на месте до 14 дней. Ноге после операции необходимо придать возвышенное положение.
Метки: hallux, операции