Гормоны коры надпочечников
Содержание:
- Лечение и профилактика Аддисоновой болезни
- Некоторые сведения о надпочечниках и их работе
- Проведение анализов
- Нарушение функции надпочечников
- Кортизол
- Медикаменты для лечения надпочечников
- Какие нужно сдавать гормоны при болезни надпочечников
- Диагностика патологий в организме
- Особенности адреналина и норадреналина
- Заболевания, к которым могут привести сбои
- Анатомия и физиология надпочечников
- Особенности и моменты сдачи теста на гормоны
Лечение и профилактика Аддисоновой болезни
ВитаминыКортизон
- Количество, принимаемого препарата должно примерно равняться физиологическому уровню собственных гормонов, вырабатываемых в здоровом организме.
- Начинают прием с меньших доз, постепенно увеличивая количество препарата, до достижения нормализации состояния органов и систем.
- Назначаемый препарат принимают в убывающем порядке. Это означает, что самая большая доза будет утром, чуть меньшая – днем, и совсем маленькая — вечером. Объяснение просто: в норме активность коры надпочечников больше всего наблюдается в ранние утренние часы, затем она постепенно падает и достигает минимума к вечеру.
- При острых кризах надпочечниковой недостаточности гормоны вводят непосредственно в кровь (мышцы или вены). При нервном перенапряжении, стрессе, увеличивают количество вводимой дозы.
Симптоматическое лечение предусматривает
- Нормализацию нарушенного электролитного баланса, и восполнение потерянного объема жидкости, путем внутривенного введения физиологического раствора хлорида натрия.
- В случае пониженной концентрации глюкозы в крови, назначают введение 5% раствора глюкозы.
- Массой тела больного
- Уровнем артериального давления
- Концентрацией 17-КС и 17-ОКС в моче
Профилактические мероприятиятуберкулез
Некоторые сведения о надпочечниках и их работе
Надпочечники относятся к парным органам и представляют собой железы, входящие в эндокринную систему. Несмотря на то, как именно называется этот элемент человеческого организма, у почек и надпочечников нет ничего общего. Правда, располагаются железы точно над почками – их верхними участками. После того, как они синтезируют гормоны, те попадают прямо в кровоток, участвуя затем в метаболизме, помогая организму подстроиться к окружающим его условиям.
Размеры желез небольшие, их объем составляет не более 1,5 см3, масса же составляет менее пяти грамм. По форме надпочечники отличаются друг от друга – правый похож по форме на треугольник, левый имеет абрис полумесяца. При этом выполняемые органом функции и выделяемые надпочечниками гормоны ничем не отличаются.
Строение желез также одинаково, у них имеется внутренний и наружный слой:
- Первый представляет собой мозговое вещество надпочечников, которое по строению подобно нервным клеткам.
- Внешний корковый слой надпочечников также носит название кортикального и, если рассматривать структуру органа, можно заметить, что занимаемый им объем составляет порядка 80%.
Какие гормоны вырабатываются в данном органе?
Рассмотрим, какие гормоны вырабатывают надпочечники. Являясь гормонпродуцирующими железами, и кора, и мозговое вещество вырабатывают определенный секрет. Внешний слой производит кортикостероидные гормоны, а внутренний продуцирует норадреналин с адреналином. Насколько важен для всего организма тот или иной слой? Корой надпочечников секретируются 41 гормон, тогда как мозговым элементом может синтезироваться только 9 разновидностей биологически активных веществ. Конечно, в одной статье невозможно рассмотреть все производимые гормональные компоненты, однако можно поговорить о наиболее значимых.
По структуре кора отличается более сложной организацией, поскольку состоит из трех основных частей. При этом каждая из них отвечает за выработку определенных гормональных веществ:
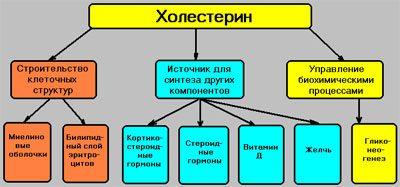
- Сетчатая зона. В ней вырабатываются андрогены – такое название носят гормоны, входящие в половую сферу. Именно они отвечают за формирование вторичных признаков. В период климакса организм практически не нуждается в этих гормональных элементах, соответственно производство их сокращается. Андрогены влияют на сексуальное влечение, отвечают за снижение в крови уровня липидов, холестеринов, помогают в увеличении мышечной массы.
- Пучковый отдел. В этой части надпочечников образуется кортизол. Он отвечает за энергетические ресурсы и их экономное расходование. Он же помогает регулировать углеводный обмен, воздействуя, таким образом, на повышение массы тела.
- Клубочковая часть. Гормон коры надпочечников, синтезируемый этим отделом – альдостерон, регулирующий уровень натрия, ионов калия в крови. Он помогает восстановить водно-солевой баланс. Еще одно производимое вещество – кортикостерон, регулирующий водно-солевое равновесие и отличающийся малой активностью. Среди второстепенных веществ следует упомянуть дезоксикортикостерон, отвечающий за силу мышечной ткани скелета и выносливость тела в целом.
Что интересно, для правильного функционирования рассматриваемых желез их необходимо стимулировать при помощи адренокортикотропного вещества, вырабатываемого в передней доле гипофиза. Его задача заключена в синтезе гормонов надпочечников, при этом основное воздействие приходится на пучковый участок. Образование почечной недостаточности происходит по причине сбоев в выработке адренокортикотропного гормона.
Проведение анализов
Анализы на стероидные и адреналовые гормоны назначаются с целью определения функционального состояния части эндокринной системы, включающей надпочечники-гипофиз-гипоталамус при наличии симптомов гипо- или гиперфункции коры надпочечников. Показанием для сдачи анализов на стероидные гормоны служат следующие патологии:
- Первичные признаки недостаточной функциональности коры надпочечников (гипотония, быстрая утомляемость, тошнота, сопровождающаяся рвотой, нарушение аппетита, потеря мышечной массы, помутнение сознания).
- Проявление в женском организме ярко выраженных симптомов андрогении (рост волос над верхней губой, и на подбородке, белая линия живота, изменение голоса, увеличение клитора)
- Поликистозы яичников, являющиеся следствием возрастания андрогенов в женском организме;
- Затрудненное определение пола младенца, наружные половые органы которого, имеют как женские, так и мужские первичные признаки.
- Болезнь Кушинга.
- Злокачественные новообразования коры надпочечников.
Отдельный анализ крови на половой стероидный гормон дегидроэпиандростерон назначают при следующих проблемах:
- в ходе беременности, когда наблюдаются осложнения с вынашиванием плода;
- повышенное содержание гормонов, принадлежащих к гипофизарно-надпочечниковой системе беременной женщины;
- недостаточное продуцирование кортикостероидов;
- отставание в половом развитии подростка.
Для комплексного анализа содержания стероидных гормонов в крови берется венозная кровь. Комплексное исследование крови проводится методом высокоэффективной жидкостной хроматографии-масс-спектрометрии (ВЭЖХ-МС).
Оно определяет содержание в крови стероидных кортикоидов и андрогенов. Пациент должен заранее, за 10 дней подготовиться к сдаче этого анализа.
- ему предстоит использовать в питании то количество соли, какое употребляет обычно;
- желательно снизить потребление углеводных продуктов питания;
- нежелательно в этот период принимать мочегонные и гормонсодержащие препараты, а также лекарства, изменяющие артериальное давление;
- следует избегать физических нагрузок и психоэмоциональных стрессов, конфликтов;
- нельзя принимать пищу в течение 12 часов до сдачи анализа;
- в течение 3-х часов перед забором крови на анализ нельзя курить;
- анализ не проводится при наличии вирусных или инфекционных заболеваний.
Учитывая тот факт, что стероидные гормоны могут находиться в связанном состоянии с другими активными соединениями, анализ покажет общее содержание гормонов в сыворотке крови, но не даст сведений об их биоактивности в организме.
Но предрасположенность к нервозности, агрессии, или инфантильность, и апатия определяется концентрацией эпинефрина. Соотношение половых гормонов влияет на темперамент, отношение к противоположному полу, внешность человека.
Нарушение функции надпочечников
Нарушения надпочечниковых функций приводят к сбоям гормонального статуса. В результате чего:
- Резко сокращается или увеличивается объем производимых надпочечниками гормональных веществ;
- Нарушается жировой обмен, что чревато развитием диабета и ожирения;
- Развивается патология Иценко-Кушинга, что обусловлено избыточной выработкой кортикостероидов;
- Болезнь Аддисона тесно связана с хроническими сбоями в надпочечниковой деятельности. Она проявляется в виде надпочечниковой недостаточности первичного и вторичного типа.
В зависимости от того, с производством какого гормонального вещества произошли нарушения, возникает конкретная симптоматика.
Причины
Снижение функции надпочечников происходит по различным причинам:
- Инфекции надпочечников сифилитического, туберкулезного происхождения и пр.;
- Затяжные стрессовые состояния и депрессии;
- Функциональные расстройства желудочно-кишечного тракта и печени;
- Нарушения в гипофизарной и гипоталамусной деятельности;
- Если вводился инсулин;
- Прием или резкая отмена гормональных средств;
- Облучение;
- Травмы при родах у младенцев;
- Аутоиммунные патологии, разрушающие надпочечножелезистые ткани. К таким заболеваниям относятся ВИЧ, системная волчанка и пр.;
- Злокачественные или доброкачественные опухолевые процессы, кистозные образования в надпочечниках;
- Нездоровый рацион, при котором имеет место дефицит ферментов, негативно отражающихся на секреторной деятельности;
- Наследственность;
- Надпочечниковый инфаркт;
- Сосудистые патологии;
- Лекарственное или токсическое воздействие;
- Сложная хирургическая операция;
- Менопауза или беременность.
Симптоматическая картина
Внезапно начинает набираться вес, хотя уровень физической активности остался прежним, а питание правильное или неожиданное прекращение роста усов у мужчин, либо появление бороды у женщины – все это может свидетельствовать о нарушениях надпочечниковой деятельности. Чаще всего угнетение функции надпочечников имеют такие симптомы:
- Излишняя склонность к аллергиям и понижение болевого порога;
- Частые пробуждения по ночам и сложности с засыпанием;
- Хроническая усталость и отсутствие аппетита, пациент безразличен к происходящему вокруг;
- Низкое давление и ослабление памяти;
- Беспричинная агрессия и излишня чувствительность к словам окружающих;
- Частые диареи, тошнотно-рвотный синдром, учащенные мочеиспускания;
- Нарушения памяти и головные боли, спутанность в сознании;
- Болезненные ощущения в зоне живота или в суставных тканях, беспричинно холодные конечности;
- Изо рта пахнет ацетоном, наблюдается кожная гиперпигментация;
- Утрата либидо, феминизация у мужчин и омужествление у женщин;
- Нарушения полового развития.
Диагностика
Выявление надпочечниковых патологий или функциональных нарушений осуществляется посредством целого ряда диагностических процедур и тестов. Как правило для выявления нарушений назначается ультразвуковая диагностика, лабораторные анализы на надпочечниковые гормоны. Дополнительно используется магнитно-резонансная либо компьютерная томография. Затем врач собирает данные в единую клиническую картину и определяет наличие нарушений, если таковые имеют место.
Можно проверить надпочечниковую деятельность и самостоятельно.
- Замерьте АД в лежачем положении, а через 5 минут – в стоячем. Сравните данные. Если в стоячем положении давление ниже, чем в лежачем, то существует вероятность функциональных надпочечниковых нарушений.
- Попросите кого-нибудь посветить на вас ярким фонарем. Возникновение ярко выраженного дискомфорта говорит о слабой работе железы;
- В темной комнате посветите сбоку себе в глаза примерно минуту. При этом следите за зрачками. При нормальной работе организма зрачки сузятся на все время эксперимента, а если надпочечники функционируют слабо, то зрачки начнут расширяться примерно через полминуты, либо начнут пульсировать, склоняясь к сужению.
Подобные тесты только указывают на вероятность развития функциональных надпочечниковых нарушений, но не говорят, что недостаточность есть наверняка. С их помощью можно лишь отчасти проверить надпочечниковую функциональность.
Поэтому окончательный диагноз должен все-таки определять квалифицированный доктор. Любая патология надпочечниковых желез может быть опасной, поэтому необходимо обязательное лечение, направленное на восстановление, которое бывает, как оперативным, так и консервативно-медикаментозным.
https://youtube.com/watch?v=Uj4jSFEFFnI
Кортизол
Кортизол, или соединение F, производит пучковая зона коры надпочечников. Его синтез — цепь превращений из холестерола в прегненолон, далее — в прогестерон, кортикостерон, который развивается в кортизол.
Кортизол — активный участник белкового, липидного, углеводного обмена. Он формирует в печени запасы гликогена — «энергии про запас», влияет на синтез клеточных ферментов, водно-солевой баланс. Почти каждая клетка имеет рецепторы для кортизола, потому его действие на организм обширно и выраженно.
Кортизол называют гормоном стресса, потому что он формирует защитную реакцию на внешнюю угрозу и ответственен за:
- повышение артериального давления;
- усиление сердцебиения;
- тонус сосудов;
- работу мышц (снижает в мышцах расход глюкозы и заимствует её у других органов).
Все эти реакции направлены на физическую работу — бег, борьбу и подобные, т. е. остались на уровне древнего человека. Однако современный человек не может спастись от стресса бегством, потому глюкоза накапливается в мышцах, что грозит развитием сахарного диабета. В то же время органы, отдавшие глюкозу, «голодают» — и человек начинает больше есть сладкого, мучного, что ведёт к ожирению.
Кортизол понижает число лейкоцитов в крови. Это приводит к ослаблению иммунного ответа, что хорошо при аллергических реакциях, но плохо при заживлении ран и воспалительных процессах.
Учёными выявлена связь между уровнем гормона и целой группой нестабильных психических состояний, например — депрессией и тревожными состояниями. Высокий уровень гормона в течение долгого времени приводит к угасанию полового влечения, а у женщин — к нарушению менструаций и даже полному их прекращению.
Причины отклонения от нормы уровня кортизола
Понижение или повышение уровня кортизола вызывают множество причин. Так, низкий уровень — причина проблем с гипофизом или самими надпочечниками, щитовидной железой, при гепатите и циррозе печени.
Высокий могут провоцировать опухоли, продуцирующие адренокортикотропный гормон, патологии щитовидной железы, лекарства определённого типа, цирроз печени. Повышение уровня происходит при депрессии, некомпенсированном сахарном диабете.
Последствия, симптомы стабильно повышенного, высокого уровня кортизола:
- центральное ожирение при тонких руках и ногах;
- тонкая кожа со склонностью к гематомам;
- мышечная слабость, особенно в области плеч и бёдер;
- высокое кровяное давление;
- сахарный диабет или непереносимость глюкозы;
- покрасневшее, округлившееся лицо;
- немотивированные или слабо мотивированные перепады настроения;
- повышенная жажда и частое мочеиспускание.
Последствия, симптомы пониженного, низкого уровня кортизола (нарастают постепенно):
- усталость и головокружение;
- потеря веса;
- мышечная слабость;
- изменение цвета на отдельных участках кожи (потемнение).
Важно!
Низкий уровень кортизола (болезнь Аддисона) потенциально опасен для жизни и требует срочного обследования у эндокринолога.
Норма кортизола в спокойном состоянии, отклонения:
- утром — 101,2–535,7 нмоль/л;
- вечером — 79,0–477,8 нмоль/л;
- у беременных в 3-м триместре — в 2—5 раз выше обычной нормы;
- в стрессовых и критических ситуациях — до 10 раз выше нормы.
Как сдать биоматериал и подготовиться к исследованию
Уровень гормона определяют по общему/биохимическому анализу крови, анализу мочи. Сдавать кровь на кортизол для исследования нужно утром (до 10 часов), натощак — последний приём пищи должен происходить за 8 и более часов до забора крови. В день, предшествующий сдаче крови, нужно избегать психо-эмоционального, физического напряжения, употребления алкоголя.
Достоверность диагноза требует нескольких проб, чтобы исключить случайное, вызванное внешними факторами повышение/понижение. При потенциально высоком уровне гормона кровь сдают и вечером, после 17 часов, соблюдая те же рекомендации, что и утром.
Анализ мочи на уровень кортизола обычно делают, чтобы диагностировать функциональность надпочечников. Для исследования берут до 120 мл объёма, собранного в течение суток.
Результат исследования крови предоставляется через 24 часа, при срочной необходимости — через 2—3 часа; исследования мочи — через 3—5 дней. Скорость исследования зависит от загруженности и оборудования лаборатории. Точность результатов — высокая.
Медикаменты для лечения надпочечников
Консервативная терапия при заболеваниях надпочечников состоит в регуляции их функции. Для этого проводится замещение аналогами гормонов при надпочечниковой недостаточности или снижение стероидного синтеза при гиперкортицизме (избыток кортизола), блокада эффектов альдостерона при его усиленном образовании. Пациентам также может быть назначена и симптоматическая терапия – гипотензивные, мочегонные средства, препараты калия, медикаменты для снижения сахара в крови.
Аналоги гормонов надпочечников
В норме корковый слой надпочечников образует кортизол, альдостерон и половые гормоны. Если их недостаточно вырабатывается или пациенту проведено удаление надпочечной железы, то для коррекции обменных нарушений рекомендуются аналоги этих гормонов. К ним относятся:
- замещающие образование минералокортикоидов – Кортинефф;
- идентичные по действию кортизолу (глюкокортикоиды) – Преднизолон, Дексаметазон, Гидрокортизон, Бетаметазон, Метилпреднизолон.

Основная часть половых гормонов образуется у женщин в яичниках (эстрадиол), а у мужчин – в яичках(тестостерон). Надпочечниковый синтез является вспомогательным, поэтому их аналоги при недостаточности не применяются.
Мозговой слой продуцирует катехоламины: адреналин, норадреналин и дофамин. Их способны вырабатывать также нейроны, так как эти соединения одновременно являются и проводниками нервного сигнала (нейромедиаторы). Они реализуют на тканевом уровне эффекты симпатического отдела вегетативной системы. Препараты с аналогичными названиями вводятся при острых состояниях:
- резкое падение артериального давления;
- шок или угроза его развития;
- сосудистый коллапс;
- сердечная блокада;
- прекращение сокращений сердца.
А здесь подробнее о витаминах для надпочечников.
Тормозящие гормональный синтез
Для уменьшения образования кортизола применяется группа препаратов, названная ингибиторами стероидогенеза. В нее входят митотан, кетоконазол (Низорал), метирапон, аминоглутетимид (Мамомит). Их использование ограничено:
- предоперационной подготовкой;
- неоперабельными вариантами опухолей надпочечников или других органов, которые синтезируют глюкокортикоиды;
- болезнью Иценко-Кушинга с субклиническим течением.
Основным методом лечения при опухолях надпочечников, вырабатывающих кортизол и альдостерон, является хирургическое удаление. Гиперальдостеронизм (избыток альдостерона) в некоторых случаях является показанием к назначению антагониста гормона – спиронолактона (Верошпирона). Больным рекомендует препараты для снижения давления, глюкокортикоидные средства при врожденной форме болезни.
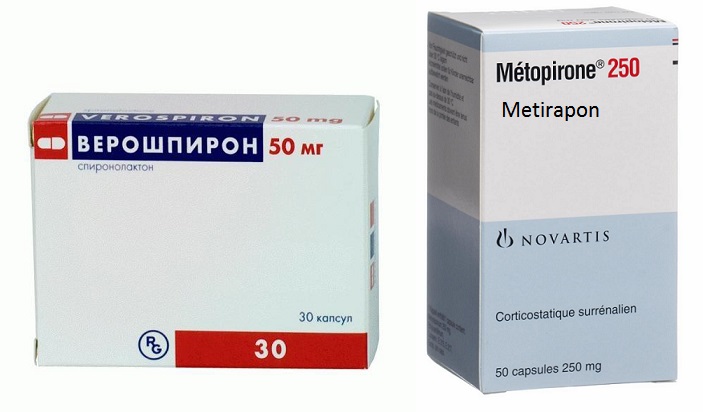
Избыток гормонов мозгового слоя чаще всего бывает при феохромоцитоме. Эта опухоль также подлежит удалению. Перед операцией необходима подготовка при помощи альфа- и бета-адреноблокаторов, которые препятствуют действию катехоламинов: Анаприлин, Карведилол, Регитин.
Какие нужно сдавать гормоны при болезни надпочечников
В надпочечных железах вырабатываются гормоны, которые обладают разным биологическим действием – наиболее важными являются кортизол, альдостерон, катехоламины.
Пациентам назначают также анализы крови на кортикотропный гормон, регулирующий образование кортизола, уровень электролитов, половые стероиды, ренин и ренин/альдостероновое соотношение. Они используются преимущественно для дифференциальной диагностики болезней надпочечников и других внутренних органов, эндокринной системы.
А здесь подробнее о том, как проверить надпочечники.
Образуется в корковом слое желез. Основные функции:
- активизация образования белков в печени и уменьшение их продукции в лимфатической системе;
- повышение натрия и снижение калия;
- торможение всасывания кальциевых солей из кишечника и ускоренное его выведение с мочой;
- обеспечение ответа на стрессовые воздействия – голод, боль, резкая смена температур, физическое перенапряжение, психоэмоциональные перегрузки;
- накопление жира, отложение его преимущественно на туловище;
- уменьшение активности воспаления, подавление иммунитета;
- повышение уровня глюкозы в крови;
- рост артериального давления.
Альдостерон
Его вырабатывают клетки коркового слоя для регуляции водно-электролитного обмена. Роль гормона заключается в осуществлении таких реакций:
- задержка натрия и хлора почками;
- выведение калия;
- повышение объема циркулирующей крови и ее давления.
При снижении кровотока в почках и недостаточном количестве жидкости в сосудах почками усиленно образуется ренин. Он запускает цепь превращений ангиотензиногена, одним из итогов является ускоренный синтез и поступление в кровь альдостерона из надпочечников.
Катехоламины
Их вырабатывает мозговое вещество. К этой группе гормонов относятся адреналин, дофамин и норадреналин.
Они обладают следующими свойствами:
- активация расщепления гликогена печени до глюкозы;
- стимулирование распада жиров и белков для их дальнейшего использования в реакциях образования энергии;
- проведение нервных импульсов;
- быстрая мобилизация организма при стрессе – увеличение скорости кровотока, силы сердечных сокращений, ускорение ритма, повышение давления и содержания сахара в крови.
Диагностика патологий в организме
Когда потребуется выявить патологию в работе надпочечников, то доктор может назначить сдачу анализов, на основании чего изучить картину, которая есть со здоровьем пациента, и поставить точный диагноз
Кроме анализов также важно и общее самочувствие клиента, на которое доктор тоже должен обратить внимание. В первую очередь происходит анализ работы самых надпочечников. При помощи такого тестирования доктор и может выявить, какие гормоны они воспроизводят, а какие нет
Также проводятся такие исследования:
При помощи такого тестирования доктор и может выявить, какие гормоны они воспроизводят, а какие нет. Также проводятся такие исследования:
- МРТ.
- УЗИ.
- КТ.
- Сдается анализ урины и крови.
Назначить врач может одно или все вышеуказанные требования, но обычно достаточно бывает только проведения УЗИ, чтобы выявить патологию. Только после проведения предварительно таких мероприятий врач ставит диагноз, а также назначает лекарства. Очень редко прибегают к вмешательству хирурга.
Также важно оценить во время сдачи анализов и состояние человека. Если у него будет нехватка одного или нескольких гормонов, то возможно проявление такой симптоматики:
- Слабость в мышечных тканях.
- Быстрая утомляемость организма и упадок сил.
- Анорексия.
- Бессонница.
- Гипотензия.
- Тошнота и рвота.
Когда будет заметна такая симптоматика, важно вовремя выявить патологию органа и начать лечение, так как затягивание может привести к появлению и развитию болезни Нельсона (потеря сознания, пигментация кожного покрова), болезни Аддисона (боль в животе или суставах и тахикардия), синдрома Кушинга, опухоли надпочечников и прочим неприятным моментам. Чтобы таких патологий в организме не наблюдалось, важно вовремя выявить неправильную работу надпочечников и провести определенные мероприятия, которые помогут восстановить выработку гормонов
Врач при этом может выбрать такие препараты, которые будут стимулировать пополнение организма гормонами, что не вырабатывают сами надпочечники. Также для нормализации функций надпочечников стоит избегать приема гормональных контрацептивов, БАДов. Потребуется вести здоровый образ жизни или использовать народные средства, а именно: потребуется употреблять свежие овощи и фрукты, например, есть смородину в больших количествах. Она может увеличить выработку адреналина и повысить иммунитет
Чтобы таких патологий в организме не наблюдалось, важно вовремя выявить неправильную работу надпочечников и провести определенные мероприятия, которые помогут восстановить выработку гормонов. Врач при этом может выбрать такие препараты, которые будут стимулировать пополнение организма гормонами, что не вырабатывают сами надпочечники
Также для нормализации функций надпочечников стоит избегать приема гормональных контрацептивов, БАДов. Потребуется вести здоровый образ жизни или использовать народные средства, а именно: потребуется употреблять свежие овощи и фрукты, например, есть смородину в больших количествах. Она может увеличить выработку адреналина и повысить иммунитет.
Особенности адреналина и норадреналина
Как мы упоминали выше, основные гормональные вещества, производимые в мозговом слое – это адреналин с норадреналином. После того, как этот элемент синтезируется, он содержится в различных органах и тканях, при этом его выработка существенно увеличивается, когда человек испытывает сильный стресс либо попадает в опасные или просто дискомфортные обстоятельства. При повышении уровня адреналина отмечаются:
Усиление сердечных сокращений и их повышенная частота.
Расширение зрачков и обострение зрения.
Сужение сосудов, уменьшение оттока крови к различным участкам в организме, что вызывает бледность и охлаждение кожной поверхности рук.
Кровь начинает поступать к мышечной ткани скелета более активно, сто позволяет человеку при необходимости защититься либо сбежать от нападающего.
При увеличении объема этого гормона, вырабатываемого надпочечниками, нарастает потоотделение, а терморегуляция в организме может заметно ухудшаться, что проявляется в попеременном преобладающем ощущении холода либо жара.
Усиливается работа легких, что обеспечивает повышенный приток кислорода в организм.
Возрастает и содержимое глюкозы, соответственно мозг активно снабжается энергией, повышается внимание, приобретают большую скорость мыслительные процессы.
Однако адреналиновый избыток во время выброса – явление недолговечное. Такой всплеск длится от силы несколько минут, поскольку организм считает, что предоставленного времени достаточно для оценки ситуации и разрешения проблемы. Затем действие гормонов заметно ослабевает, соответственно нарастает слабость, появляется неконтролируемая дрожь. Постоянное присутствие стресса может негативно воздействовать на здоровье пациента, как физическое, так и эмоциональное. Кроме того, в результате переизбытка адреналина может ухудшиться функциональность сердца, это вещество способно спровоцировать формирование артериальной гипертензии.
Норадреналин, учитывая химическую структуру, можно воспринимать в качестве предшественника рассмотренного выше элемента. Но хотя его воздействие и подобно адреналиновому, его присутствие в организме в повышенных количествах оказывает не столь существенное влияние. Функции, за которые ответственно это вещество – сужение сосудов, регулирование кровяного давления и улучшение работы сердечной мышцы.
Заболевания, к которым могут привести сбои
Основные патологии, связанные с нарушением функции надпочечников, заключаются в следующем:
Синдром Иценко-Кушинга. Чаще всего является следствием появления новообразований в коре надпочечников. Для заболевания характерно появление жировых отложений в верхней части тела, значительное прибавление веса, нарушение менструального цикла, гипертония, отсутствие полового влечения, склонность к депрессиям.
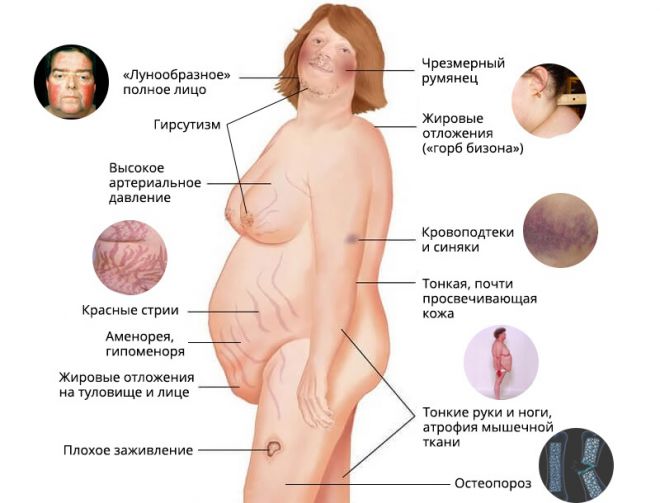 Синдром Иценко-Кушинга
Синдром Иценко-Кушинга
- Разрастание коры надпочечников. Заболевание является врожденным и обусловлено генетическими нарушениями, которые приводят к усиленному синтезу гормонов. Следствием патологии является раннее появление оволосения в области половых органов, нарушения в работе сальных желез, позднее половое развитие. Заболевание не поддается лечению, но гормональный фон можно скорректировать при помощи синтетических гормонов.
- Недостаточный синтез гормонов надпочечников. Обычно заболевание связано с перенесенным инфекциями, травмами и другими заболеваниями. Данная патология характеризуется значительным снижением веса, синдромом хронической усталости, гипогликемией и другими признаками.
- Болезнь Аддисона. Достаточно редкое заболевание, обусловленное генетическими факторами или инфекционным поражением организма.
- Синдром Нельсона. При данной патологии гормоны надпочечников могут полностью отсутствовать в крови, чаще всего заболевание развивается после удаления надпочечников, например, из-за онкологического заболевания.
- Гиперальдостеронизм. Болезнь чаще всего провоцируют тяжелые нарушения в работе печени и органов мочеполовой системы.
О хронической надпочечниковой недостаточности смотрите в этом видео:
Анатомия и физиология надпочечников
- В мозговом слое вырабатываются биологически активные вещества: адреналин, норадреналин.
- В корковом слое синтезируются:
- Глюкокортикоиды (кортизол, кортикостерон)
- Минералокортикоиды – альдостерон
- Стероидные гормоны – мужские и женские половые гормоны (тестостерон и эстрогены соответственно).
- Глюкокортикоиды обладают очень важными свойствами и способствуют нормальному обмену веществ в организме. Влияют на обмен белков, жиров и углеводов. Поддерживают водно-солевой обмен в организме. Функция глюкокортикоидов не заканчивается на вышесказанном, и будет постепенно раскрываться по мере описания симптомов заболевания.
- Минералокортикоиды – поддерживают баланс таких минералов как натрий и калий. Увеличивают концентрацию натрия в организме, а вместе с ним и воду, таким образом, повышают артериальное давление крови.
- Стероидные гормоны – вырабатываются в небольших количествах и участвуют в созревании половых органов подростков, стимулируют появление вторичных половых признаков (специфическое оволосенение, рост молочных желез, и развитие скелета по мужскому или женскому типам), а также поддерживают сексуальную функцию, увеличивают половое влечение, и участвуют в поддержании нормального менструального цикла.
Особенности и моменты сдачи теста на гормоны
Женщинам сдавать анализы для надпочечников можно только в тот период, когда у них происходят сбои менструации, а также при появлении увеличенного количества волос на теле. Для мужчин сдача анализа на надпочечники может проводиться при таких симптомах:
- Остеопорозе.
- При раннем половом созревании.
- При появлении пигментации на кожном покрове. Такое обычно происходит на тех участках, которые открыты или на слизистых.
- При слабости в мышцах.
- При акне.
- При гипертонии.
- Снижении массы тела, когда для этого нет никаких предпосылок.
Специалисты отмечают, что для проведения анализа надпочечников можно выбирать такой период, когда надпочечники имеют наибольшую нагрузку. Такое состояние поможет более точно определить, какие процессы там происходят, и какие нарушения есть в организме и в работе органов. Когда количество такого элемента при сдаче анализов для надпочечников будет повышено, то это значит, что органы вырабатывают его в достаточном количестве, а также то, что он может поступать в организм извне. При повышении гормонов для надпочечников можно диагностировать также и развитие заболевания на основании таких факторов:
- Нарушение функций гипофиза.
- При длительном приеме определенных лекарств.
- При выработке АКТГ организмом в больших количествах
- При болезнях надпочечников.
Сдавать такие анализы надо только в тот день, который приписал врач, проводящий лечение. При помощи таких тестов можно определить как работу отдельных органов, так и общее самочувствие пациента. Также на основании таких анализов врач диагностирует, как протекает заболевание и можно ли ожидать осложнений.