Первичный гиперальдостеронизм (синдром конна)
Содержание:
Лечение гиперальдостеронизма
Тактика терапии недуга диктуется его разновидностью, однако есть несколько методик лечения, присущих всем формам гиперальдостеронизма. К ним стоит отнести:
- соблюдение щадящего рациона, направленного на снижение потребления поваренной соли и обогащение меню продуктами, обогащенными калием;
- прием калийсберегающих мочегонных средств;
- инъекционное введение препаратов калия.
Лечение гиперальдостеронизма, вызванного формированием альдостеромы или онкологическим поражением надпочечников, только хирургическое. Операция предполагает иссечение пораженного сегмента, что предварительно требует восстановления водно-электролитного баланса.
Двусторонняя гипоплазия коры надпочечников ликвидируется консервативным путем. При помощи применения ингибиторов АПФ и антагонистов кальциевых каналов.
Гиперпластическая форма гиперальдостеронизма лечится полной двусторонней адреналэктомией.
Больным вторичным гиперальдостеронизмом показано устранение базового недуга и обязательный прием глюкокортикоидов.
Клинические рекомендации носят индивидуальный характер, поскольку полностью диктуются разновидностью гиперальдостеронизма.
Пониженный альдостерон
Гипоальдостеронизм – это недостаток альдостерона. Существует нарушения в надпочечниках и других органах, которые вызывают заболевание.
- Изменения гормонов, которые регулируют количество альдостерона (ангиотензин). Нарушение в работе ренин-ангеотензиновой системы.
- Нарушение выделения ферментов, которые принимают участие в синтезе альдостерона. В результате его становится меньше, но количество других гормонов не меняется.
- Нарушение структуры гормона из-за которой рецепторы его не воспринимают.
- Выделяется нормальный альдостерон, но он не может соединиться с рецепторами из-за их невосприимчивости.
- Резекция опухоли надпочечника. Измененная ткань удаляется вместе с частью здоровой. Уменьшается число ферментов, гормонов, которые выделяет кора надпочечников.
- Полная резекция надпочечников.
- У новорожденных проблема обусловлена генетическими нарушениями, которые вызывают снижение уровня альдостерона. При этом выработка других гормонов надпочечников сохранена.
- Воздействие токсических, инфекционных, канцерогенных факторов.
При гипоальдостеронизме наблюдается уменьшение количества натрия, задержка ионов калия. По этой причине тонус гладкой мускулатуры снижен. Это приводит к замедлению сердечного ритма (орган не может качать кровь в достаточном количестве из-за слабости мышц сердца). Органы и ткани перестают снабжаться кровью в полном объеме. Наблюдается картина невралгии из-за недостаточного кровоснабжения головного мозга.
Гипоальдостеронизм делится на первичный (наблюдается у детей после рождения, вызван низким уровнем ферментов) и вторичный (проявляется у взрослых людей, возникает по причине заболевания, например сахарного диабета или воспаления почек).
Симптомы гипоальдостеронизма:
Так как количество альдостерона снижается, кора надпочечников выделяет больше катехоламинов и глюкокортикоидов. Это позволяет периодически компенсировать гипоальдостеронизм. Поэтому болезнь протекает неравномерно, хаотично, с периодами ремиссии.
К каким докторам следует обращаться если у Вас Первичный гиперальдостеронизм:
Кардиолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Первичного гиперальдостеронизма, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Видео на тему
Ренин в крови – биохимический показатель, характеризующий концентрацию протеолитического фермента в сыворотке. Данный анализ обладает самостоятельным диагностическим значением, но чаще применяется вместе с определением альдостерона и ангиотензина. Определение активности ренина в крови используют для оценки работы почек, при лечении гипертонии, а также при необходимости регулировать водно-электролитный баланс в организме. Для теста применяют плазму, выделенную из крови пациента. Унифицированный метод – хемилюминесцентный иммуноанализ. В норме активность фермента при заборе биоматериала в положении лежа – 2,8-39,9 мкМЕ/мл, а в положении сидя либо стоя – 4,4-46,1 мкМЕ/мл. Срок выполнения теста составляет 1 рабочий день.
Ренин в крови – биохимический показатель, характеризующий концентрацию протеолитического фермента в сыворотке. Данный анализ обладает самостоятельным диагностическим значением, но чаще применяется вместе с определением альдостерона и ангиотензина. Определение активности ренина в крови используют для оценки работы почек, при лечении гипертонии, а также при необходимости регулировать водно-электролитный баланс в организме. Для теста применяют плазму, выделенную из крови пациента. Унифицированный метод – хемилюминесцентный иммуноанализ. В норме активность фермента при заборе биоматериала в положении лежа – 2,8-39,9 мкМЕ/мл, а в положении сидя либо стоя – 4,4-46,1 мкМЕ/мл. Срок выполнения теста составляет 1 рабочий день.
Ренин в крови является маркером, определяющим состояние ренин-ангиотензиновой системы. Протеолитический фермент применяется для диагностики гипертензивных состояний, так как отвечает за регуляцию давления крови и водно-солевого гомеостаза. Под воздействием ренина ангиотензиноген трансформируется в ангиотензин-I, который од влиянием ангиотензин-превращающего фермента (АПФ) превращается в ангиотензин-II. Данное сосудосуживающее вещество влияет на производство и освобождение из коры надпочечников альдостерона – гормона, который регулирует обмен калия и натрия.
Активная форма ренина в крови синтезируется в околоклубочковых ренальных клетках из проренина. Производство фермента увеличивается при гипонатриемии и пониженном кровотоке в почечных артериях. Активность ренина в крови подвержена суточным колебаниям, а также зависит от положения тела пациента (в вертикальном выше, чем в горизонтальном). Анализ находит широкое применение в клинической практике в терапии и эндокринологии для лечения пациентов с гипертонией, болезнью Аддисона и синдромом Конна.
Показанием для определения активности ренина является необходимость проведения дифференциальной диагностики болезней почек, синдрома Конна, вторичного альдостеронизма. Синдром Конна – первичный альдостеронизм, который возникает под воздействием новообразования надпочечников (альдостеромы). Данное состояние приводит к повышенному синтезу альдостерона и проявляется гипертонией, полиурией, резким понижением концентрации калия в организме, быстрой утомляемостью. Первичный альдостеронизм характеризуется уменьшением активности ренина в крови.
Вторичный альдостеронизм, вызванный изменениями в работе почек, печени и других органов, повышает не только активность ренина в крови, но и уровень альдостерона, поэтому важно одновременно определять их содержание в плазме. Противопоказанием к тесту является некомпенсированная форма гипокалиемии, а также повышенное артериальное давление. У пациентов с сахарным диабетом во время анализа может подняться уровень глюкозы, поэтому в период забора биоматериала важно следить за состоянием больного
К достоинствам исследования ренина в крови можно отнести высокую чувствительность (97-100%), а также скорость выполнения теста (1 рабочий день). Точность анализа повышается, если одновременно определять концентрацию свободного кортизола
У пациентов с сахарным диабетом во время анализа может подняться уровень глюкозы, поэтому в период забора биоматериала важно следить за состоянием больного. К достоинствам исследования ренина в крови можно отнести высокую чувствительность (97-100%), а также скорость выполнения теста (1 рабочий день)
Точность анализа повышается, если одновременно определять концентрацию свободного кортизола.
10 ответов
Не забывайте оценивать ответы врачей, помогите нам улучшить их, задавая дополнительные вопросы по теме этого вопроса.Также не забывайте благодарить врачей.
Михаил 2019-11-17 15:48
Здравствуйте Надежда Сергеевна, сделал мскт с контрастированием, в заключении сказано КТ-признаки диспропорциональной гепатомегалии, диффузных изменений поджелудочной железы, мелких аденом левого надпочечника (до 8мм) правый надпочечник обычной формы и размеров 36х11х5мм, равномерное увеличение надпочечника до 56х15х16мм, образования (ангиомиолипомы) 20х19мм правой почки. Подскажите пожалуйста насколько это критично и может ли давать вышеописанную симптоматику. На контраст возникла акожная аллергическая реакция и давление второй день 130/90 до 150/100. тогда как обычно при приеме лекарств редко выходит за 130/85, такое возможно изза контраста?
Иванисова Надежда Сергеевнаэндокринолог 2019-11-18 13:13
Михаил, по всему, что касается надпочечников – актуален мой ответ выше. По печени, почкам и поджелудочной железе консультируйтесь, пожалуйста, у терапевта. По реакции на контраст – у аллерголога и рентгенолога.
Михаил 2019-11-20 15:37
Здравствуйте Надежда Сергеевна, могу спросить вашего мнения по поводу возможного диабета. Он также может влиять и на давление, плюс иногда после еды замечаю легкий тремор рук, и иногда даже без скачков давления “притупляется” зрение. Показатели вроде в норме, но при этом пограничные, глюкоза 5,67 (4,1-5,9), гликированный гемоглабин 5,9, (в июне в той же лаборатории 5,3), инсулин 10,9 (2,3-26,4), индекс Caro 0,51(более 0,33), HOMA 2,67 (менее 2,77), но когда был криз до больницы в сентябре врач “скорой помощи сказала что глюкоза (днем) более 10. Подскажите пожалуйста стоит ли дообследоваться в этом направлении и что именно можно сделать?
Иванисова Надежда Сергеевнаэндокринолог 2019-11-20 23:44
По результатам анализов сахарного диабета у Вас нет. Это совершенно нормальные показатели, не “пограничные”. Необходимости в дообследовании нет.
Михаил 2019-11-22 12:23
Здравствуйте, Надежда Сергеевна, подскажите пожалуйста как интерпретировать анализы на тестостерон и нужно что-либо предпринимать: тестостерон – 7,6 (8,9-42) нмоль/л ГСПГ – 17,2 (16,2-68,5) ИСТ – 44,1 (24,5-113,3) заранее благодарен
Иванисова Надежда Сергеевнаэндокринолог 2019-11-22 13:39
Здравствуйте. С какой целью Вы сдали эти анализы? Какие медикаменты / витамины / БАД принимали в течение последнего месяца?
Михаил 2019-11-23 07:03
Здравствуйте. Направили из клиники, с целью понять повышенную выработку ренина, говорят, что сами с такой ситуацией не сталкивались (хоть и частная клиника и врач к. м. н. рекомендуют вести дополнительные консультации, удивительно?) что-бы аденома провоцировала выброс ренина при почти нормальных всех остальных показателях. + сдаю повторно кортизол (слюна), чувствуется слабость с утра. Пока не начну ходить. И вечером, особенно почему то между 16 и 20 часами слабость в руках и неприятные ощущения в голове, с легким размытием зрения (иногда помогает интенсивная ходьба или сигарета), в остальное время происходит иногда и гораздо менее выражено, хотя в целом все в разы слабее. Чем 1,5 месяца назад. Таблетки телмисартан 80мг. Утром, амлодипин 5 мг. Вечером, витамины-омега 3, кальций д3, и обычные мультивитамины
Благодарен за оказанное внимание
Михаил 2019-11-23 07:16
Самое интересное все проходит в положении лежа (сидя нет). даже полежать 5-10мин,
Иванисова Надежда Сергеевнаэндокринолог 2019-11-23 15:56
Михаил, откровенно, я не могу представить связь высокого уровня ренина с любым уровнем тестостерона
Поэтому логичнее обсуждать дальнейшие действия с доктором, который порекомендовал Вам это обследование и, соответственно, такую связь видит. С моей точки зрения, всё, что Вам необходимо – это подобрать адекватную гипотензивную терапию вместе с кардиологом, о чём я уже писала выше. По тестостерону. Если есть желание разобраться в этой ситуации, то рекомендовала бы повторить анализ крови на свободный тестостерон и, если его низкий уровень сохранится, обратиться с результатом на приём к андрологу (не к эндокринологу).
Необходимое лечение
Основное лечение напрямую зависит от причин, которые вызвали гиперальдостеронизм. Так, например, если основной причиной повышенного уровня стероидного гормона послужила аденома, назначается удаление надпочечника, только в этом случае наступает полное выздоровление пациента.
Однако если причиной, при которой был диагностирован первичный гиперальдостеронизм, послужила идиопатическая гиперплазия надпочечников, то оперативное вмешательство не принесет никаких результатов. В этом случае назначаются лекарственные препараты, оказывающие мочегонное воздействие на организм пациента.
На основе результатов, полученных путем сдачи анализа крови и мочи, квалифицированный специалист принимает решение о назначении метода лечения, который, по его мнению, окажет наиболее благоприятное воздействие на функции надпочечников и поспособствует скорейшему приведению их в норму.
Существует несколько методик лечения:
- Медикаментозный метод;
- Хирургический метод.
Чаще всего первичный гиперальдостеронизм лечится только методом оперативного вмешательства с последующей заместительной терапией, при которой назначаются антагонисты альдостерона, например, верошпирон или верошпилактон. Подготовительный этап перед началом операции включает в себя соблюдение специальной диеты, которая предполагает употребление продуктов питания богатых калием. Все продукты должны содержать минимальное количество соли, разрешено употребление картофеля, кураги, изюма и риса. Вторичный гиперальдостеронизм характеризуется длительным медикаментозным лечением.
Прогноз при поставленном диагнозе гиперальдостеронизм зависит от степени тяжести основного вида болезни, которое вызвало нарушение функции надпочечников, степени поражения сердечно-сосудистой и мочевыделительной системы, а также от своевременности начатого лечения.
Хирургическое вмешательство, при котором происходит полное удаление новообразования или адекватное медикаментозное лечение обеспечивает высокую степень вероятности того, что пациент полностью излечится, за исключением рака надпочечника – в этом случае благоприятного прогноза не будет.
Профилактическими мерами для пациентов является постоянное диспансерное обследование, периодическая сдача анализа крови и мочи на выявление уровня гормона надпочечников и, конечно же, соблюдение всех рекомендаций, которые касаются правильного применения лекарственных средств и диетического питания. Не стоит пренебрегать этими простыми правилами, так как от их соблюдения зависит дальнейшее состояние здоровья.
Вторичный гиперальдостеронизм
Вторичным гиперальдостеронизмом называют синдром, при котором продукция альдостерона усиливается в результате активации ренин-ангиотензиновой системы. При вторичном гиперальдостеронизме скорость секреции альдостерона часто оказывается выше, чем при первичном. Синдром обычно возникает на фоне отеков и сопровождается прогрессирующей артериальной гипертонией.
Вторичный гиперальдостеронизм наблюдается при нормальном течении беременности, поскольку эстрогены вызывают повышение уровня ангиотензиногена и активности ренина плазмы, а прогестагены действуют как антагонисты альдостерона.
При артериальной гипертонии вторичный гиперальдостеронизм обусловлен повышением секреции ренина, которое может быть первичным (первичная гиперренинемия) либо возникать в ответ на снижение почечного кровотока или перфузионного давления в почках — например, при сужении одной или обеих почечных артерий вследствие атеросклероза или фибромышечной гиперплазии.
Особенно выраженная гиперсекреция ренина обеими почками возникает при гипертоническом нефросклерозе (злокачественной артериальной гипертонии) и при значительном сужении сосудов почек (быстро прогрессирующей артериальной гипертонии). Для вторичного гиперальдостеронизма характерны гипокалиемический алкалоз и умеренное или значительное повышение уровня альдостерона и активности ренина плазмы.
При первичной гиперренинемии биохимические проявления такие же, как при вторичной. При ренинсекретирующих опухолях из клеток юкстагломерулярного аппарата диагноз устанавливают при обнаружении неизмененных почечных сосудов и объемного образования в почке с помощью методов визуализации в сочетании с повышением активности ренина плазмы в одной из почечных вен. В редких случаях ренинсекретирующие опухоли локализуются вне почки, например в яичниках.
Вторичный гиперальдостеронизм часто возникает при отеках. Скорость секреции альдостерона обычно повышается при отеках, обусловленных циррозом печени или нефротическим синдромом. Секреция альдостерона повышается и при сердечной недостаточности, причем тем больше, чем сердечная недостаточность выраженнее.
Во всех названных случаях секреция альдостерона, по-видимому, стимулируется снижением эффективного артериального объема или артериальной гипотонией. Тиазидные диуретики и фуросемид нередко усугубляют вторичный гиперальдостеронизм в результате уменьшения ОЦК; при этом часто наблюдается гипокалиемия и иногда — алкалоз.
Случается, что вторичный гиперальдостеронизм возникает в отсутствие отеков и артериальной гипертонии. Это так называемый синдром Бартера, для которого характерны тяжелый гипокалиемический алкалоз и умеренное или значительное повышение уровня альдостерона и активности ренина плазмы. При биопсии почек выявляют гиперплазию юкстагломерулярного аппарата.
Причины синдрома — нарушение реабсорбции хлора и натрия и повышение секреции простагландинов. Полагают, что усиленная элиминация натрия стимулирует секрецию ренина и альдостерона. Гиперсекреция альдостерона приводит к гипокалиемии, в результате которой еще больше возрастают секреция простагландинов и активность ренина плазмы. В некоторых случаях гипокалиемия усугубляется вследствие снижения рсабсорбции калия. Повышение секреции простагландинов — это, по-видимому, всегда вторичное нарушение, поскольку прием ингибиторов циклооксигеназы приводит липа к кратковременному улучшению.
Симптомы гиперальдостеронизма
Избыток натрия приводит к повышению артериального давления, увеличению объема циркулирующей крови (гиперволемии) и появлению отеков. Нехватка калия становится причиной хронических запоров и слабости мускулатуры. Кроме того, при гипокалиемиии почки утрачивают способность к концентрации мочи, а на электрокардиограмме появляются характерные изменения. Возможно появление судорожных приступов (тетании).
Признаки первичного гиперальдостеронизма:
- артериальная гипертензия (проявляется повышением АД);
- цефалгии;
- кардиалгии;
- падение остроты зрения;
- нарушения чувствительности (парестезии);
- судороги (тетания).
Важно: у больных, страдающих симптоматической артериальной гипертензией, в 1% случаев обнаруживается именно первичный гиперальдостеронизм. На фоне задержки жидкости и ионов натрия в организме у пациентов появляется умеренное или весьма значительное повышение кровяного давления
Больного беспокоят боли в области сердца (ноющего характера и средней интенсивности). В ходе обследования нередко отмечается аритмия и тахикардия. На фоне артериальной гипертензии падает острота зрения. При осмотре у офтальмолога выявляются патологии сетчатки (ретинопатия) и склеротические изменения сосудов глазного дна. Суточный диурез (объем отделяемой мочи) в большинстве случаев возрастает
На фоне задержки жидкости и ионов натрия в организме у пациентов появляется умеренное или весьма значительное повышение кровяного давления. Больного беспокоят боли в области сердца (ноющего характера и средней интенсивности). В ходе обследования нередко отмечается аритмия и тахикардия. На фоне артериальной гипертензии падает острота зрения. При осмотре у офтальмолога выявляются патологии сетчатки (ретинопатия) и склеротические изменения сосудов глазного дна. Суточный диурез (объем отделяемой мочи) в большинстве случаев возрастает.
Недостаток калия является причиной быстрой физической утомляемости. В разных группах мышц развиваются периодические псевдопараличи и судороги. Эпизоды мышечной слабости могут быть спровоцированы не только физическими нагрузками, но и психоэмоциональными стрессами.
В особенно тяжелых клинических случаях первичный гиперальдостеронизм приводит к несахарному диабету (почечного генеза) и выраженным дистрофическим изменениям в сердечной мышце.
Важно: Если нет сердечной недостаточности, то при первичной форме состояния не возникают периферические отеки. Признаки вторичной формы состояния:
Признаки вторичной формы состояния:
- артериальная гипертензия;
- хроническая почечная недостаточность (ХПН);
- значительные периферические отеки;
- изменения в глазном дне.
Вторичная разновидность патологии характеризуется значительным повышением АД («нижнее» > 120 мм.рт.ст.). Оно с течением времени становится причиной изменений в стенках сосудов, кислородного голодания тканей, кровоизлияний в сетчатку глаза и хронической почечной недостаточности. Низкий уровень калия в крови выявляется редко. Периферические отеки являются одним из наиболее типичных клинических признаков вторичного гиперальдостеронизма.
Обратите внимание: иногда вторичная разновидность патологического состояния не сопровождается повышением АД. В таких случаях, как правило, речь идет о псевдогиперальдостеронизме или генетическом заболевании – синдроме Барттера
Симптомы
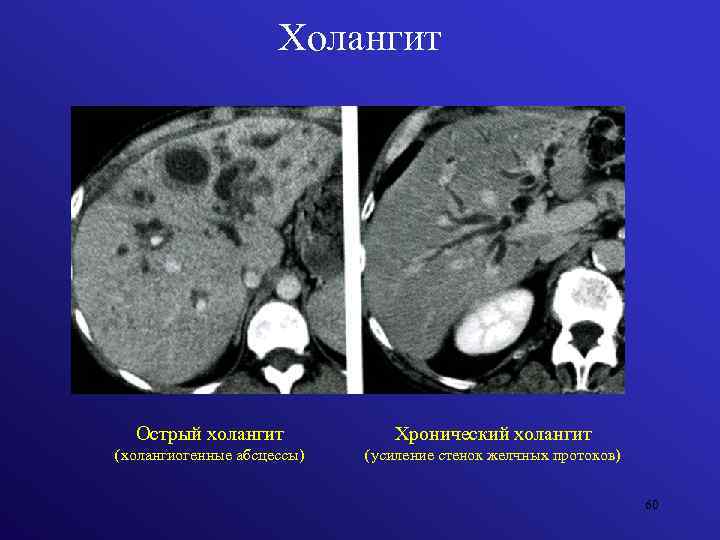
Симптоматика напрямую зависит от разновидности патологии. При гиперальдостеронизме наблюдаются признаки, характерные для синдрома Конна (фото выше), особенно на раннем этапе бесконтрольной выработки гормона альдостерона на фоне дистрофических видоизменений в коре надпочечников. Основные симптомы:
- артериальная гипертензия;
- постоянно повышенные показатели диастолического давления;
- снижение зрения;
- сосудистые поражения глазного дна;
- нарушение функций нервной, мышечной ткани вследствие недостатка калия в организме;
- слабость, быстрое переутомление;
- псевдопаралитические состояния;
- головная боль;
- нарушение водно-электролитного баланса;
- ипохондрия;
- синдром астении (психоэмоциональное расстройство);
- цефалгия;
- кардиалгия;
- тахикардия;
- миастения;
- парестезия, онемение верхних конечностей;
- судорожные подергивания мышц;
- синдром провисающей головы;
- полиурия на фоне видоизменений в почечных канальцах с отхождением мочи не более 3-ех литров в сутки.
Диагностически выявляется:
- низкая концентрация калия и завышенная концентрация ионов натрия в моче;
- высокий уровень PH на фоне накопления щелочных продуктов обмена в крови;
- высокий уровень альдостерона;
- низкий нерегулируемый даже медикаментами уровень ренина в крови;
- гипертрофия левого желудочка в ходе проведения ЭКГ.
Вторичный гиперальдостеронизм — некая компенсация первичной и часто бывает, что характерные симптомы отсутствуют. В случае задержки жидкости и накопления натрия в почках у пациентов наблюдается:
- отечность;
- гипернатриемия;
- частые позывы в туалет в ночные часы;
- повышенная тревожность;
- потливость;
- ипохондрия;
- высокие показатели давления;
- низкий уровень калия в крови;
- признаки алкалоза.
Особенность вторичного альдостеронизма — избыток натрия в мочевыделительной системе, провоцирующий повышение показателей давления, увеличение объема циркулирующей крови. В то время, как калия в организме катастрофически не хватает. Это и приводит к послаблению мускулатуры, хроническим запорам у пациентов.
При развитии первичной патологии наблюдаются застойные явления ионов натрия и жидкости в организме. За счет чего повышается кровяное давление, болит в области сердце, падает зрение, растет объем выделяемой мочи в сутки. Периодически могут наблюдаться судороги, псевдопаралич в той, иной группе мышц. Эпизодами — психоэмоциональная нестабильность, сердечная недостаточность. При этом показатели давления – стабильно высокие, могут вызвать кислородное голодание тканей, почечную хроническую недостаточность.
Клинически проявляются симптомы именно основного провоцирующего заболевания:
- дисфункция почек;
- нейроретинопатия;
- кровоизлияние глазного дна;
- атрофия сердечной мышцы;
- нефрогенный диабет.
Бывает, что симптомы практически отсутствуют или выражена гипертензия при синдроме Бартера. Чаще всего при гиперальдостеронизме вторичном начинают прогрессировать заболевания сердца, печени и почек, проявляясь в виде сердечной недостаточности, артериальной гипертензии, нефротического синдрома, цирроза печени.
Патогенез симптомов и признаков
Симптомокомплекс, который развивается вследствие повышенного уровня в крови минералокортикоидов или повышенной к ним чувствительности тканей-мишеней, называют гиперальдостеоронизмом (альдостеронизмом, гиперминералокортикоидизмом). При этом выделяют две его формы:
- первичныи гиперальдостеронизм, включающий эндокринопатии клубочкового слоя коры надпочечников;
- вторичный гиперальдостеронизм, осложняющий течение ряда неэндокринных заболеваний вследствие стимуляции синтеза минералокортикоидов на фоне повышенной активности ренин-ангиотензиновой системы.
Вторичный гиперальдостеронизм сопутствует многим заболеваниям, при которых развиваются периферические отёки. Секреция альдостерона стимулируется в этих случаях нормально функционирующим физиологическим механизмом. У больных с заболеваниями печени гиперальдостеронизм развивается вследствие недостаточного разрушения альдостерона в печени. Вторичный гиперальдостеронизм возникает и при сольтеряющей форме нефропатии.
При указанных выше заболеваниях и состояниях гиперальдостеронизм обычно не приводит к артериальной гипертензии. Однако артериальная гипертензия всегда сопутствует вторичному гиперальдостеронизму, вызванному гиперпродукцией ренина при стенозе почечных артерий и ренин-секретирующих опухолях (синдром Бартера). Кардинальным дифференциально-диагностическим лабораторным критерием первичного и вторичного гиперальдостеронизма служит уровень ренина плазмы крови, который снижен только в первом случае.
Калий при гиперальдостеронизме экскретируется с мочой в повышенном количестве, и его содержание во внеклеточной жидкости падает. Это стимулирует выход калия из клеток, что сопровождается поступлением в клетки ионов водорода, и на фоне повышенной экскреции ионов водорода с мочой при гиперальдостеронизме развивается алкалоз. Умеренное истощение запасов калия в организме сопровождается нарушением толерантности к глюкозе и резистентностью к биологическому действию АДГ (вазопрессина). Тяжёлая степень калиевой недостаточности тормозит активность барорецепторов, что иногда проявляется ортостатической артериальной гипотензией. На фоне повышенного синтеза альдостерона нередко активируется и продукция других минералокортикоидов, предшественников альдостерона: дезоксикортикостерона, кортикостерона, 18-гидроксикортикостерона.
Жалобы при гиперальдостеронизме — слабость, быстрая утомляемость, потеря выносливости и никтурия — неспецифичны и вызваны гипокалиемией. При выраженной гипокалиемии, сопровождаемой алкалозом, развиваются жажда и полиурия (с преобладанием никтурии), а также парестезии и симптомы Труссо и/или Хвостека. Часто беспокоят головные боли.
У повышенного синтеза минералокортикоидов нет каких-либо характерных физикальных признаков. Заметные на глаз отёки развиваются редко.
Повышенное АД регистрируют у большинства больных.
Ретинопатия выражена умеренно, и кровоизлияния на глазном дне появляются редко.
Сердце незначительно увеличивается в размерах влево.
Поскольку гипокалиемия развивается чаще всего на фоне лечения диуретиками, они должны быть отменены за 3 нед до исследования калия. Кроме того, диета пациента не должна быть обогащена калием или натрием. Низкосолевая диета, способствуя сохранению запасов калия в организме, может маскировать гипокалиемию.
Поскольку современный человек потребляет достаточно много натрия в составе соли (в среднем 120 ммоль/сут), то на обычном диетическом режиме гипокалиемия обычно не маскируется. И если гипокалиемия выявлена у обследуемого, не ограничивающего себя в потреблении соли или даже дополнительно регулярно подсаливающего пищу, то диагноз гиперальдостеронизма исключён без дополнительных исследований. Когда нет уверенности в том, что обследуемый потребляет достаточное количество соли, следует рекомендовать в обычную для него (без ограничений) диету добавить до 1 г соли (1/5 столовой ложки) в каждый из основных приёмов пищи. Электролиты крови исследуют на 5-й день такого диетического режима. Если при этом выявляют гипокалиемию, то исследует прежде всего активность ренина плазмы. Когда активность ренина оказывается нормальной или высокой у больного, не получавшего лечение диуретиками, по крайней мере, более 3 нед, то вероятность первичного гиперальдостеронизма чрезвычайно мала.
У больных гипокалиемией и низким уровнем ренина плазмы необходимо исследовать уровень альдостерона в моче и крови, которые при гиперальдостеронизме повышены.