Эндоцервикс — что это такое? функции эндоцервикса
Содержание:
- Инструментальные методы
- Признаки озлокачествления
- Зачем исследуют клетки шейки матки?
- Лечение экзоцервицита
- Симптомы эндоцервицита
- Виды
- Что такое эндоцервикс
- Эндоцервикс эндометрия: чем опасен и способы лечения
- Диагностика
- Хронический эндоцервицит
- Причины цервицита
- Кисты можно разделить на несколько типов
- Анализы и диагностика
- Причины возникновения опухолей шейки матки
- Методы диагностики
- Как и почему возникает неоплазия
- Краткое заключение
Инструментальные методы
- Расширенная кольпоскопия. Это обязательное обследование при эрозии. Гинеколог осматривает шейку и окружающие ткани прибором, с встроенным микроскопом. Обнаруженные патологические участки подлежат обработке различными веществами (йод, уксусная кислота, раствор Люголя). Здоровые и пораженные ткани реагируют на провокацию по-разному, благодаря чему врач четко видит опасные места. Атипичные (переродившиеся) клетки никак не реагируют на раствор, не окрашиваются, не отекают.
- Прицельная биопсия. Проводится при подозрении на предрак или рак. Гинеколог, сделав анестезию (обезболивание), отщипывает 3*5мм патологического эпителия – участка, который не отреагировал на обработку растворами при кольпоскопии. Ткань исследуется в лаборатории на предмет ЦИН (предрак, рак), цервицита, эктопии.
Признаки озлокачествления
Возник ли процесс малигнизации в организме или нет, можно судить по результатам гистологического анализа, который осуществляется путем забора фрагмента ткани из предполагаемого места локализации раковых клеток, а также другими методами исследования, такие как УЗИ, КТ и т.д. На более поздних стадиях процесса, о наличии злокачественного перерождения клеток говорит и ухудшение самочувствия человека.
- Если опухоль изначально была доброкачественной, при малигнизации она начинает быстро расти, тем самым сдавливая окружающие ткани;
- Новообразование, в которой началось озлокачествление, начинает прорастать в близлежащие ткани;
- Метастазирование опухоли является явным признаком малигнизации. Злокачественные клетки распространяются на здоровые ткани органов через кровь;
- Интоксикация организма является признаком озлокачествления опухоли;
- При гистологическом исследовании клетки, подверженные малигнизации атипичные, растут не так здоровые клетки, иммунитет не способен на них влиять;
- Малигнизированные клетки стимулируют рост кровеносных сосудов, в связи с чем, больного часто сопровождают кровоизлияния.
Зачем исследуют клетки шейки матки?
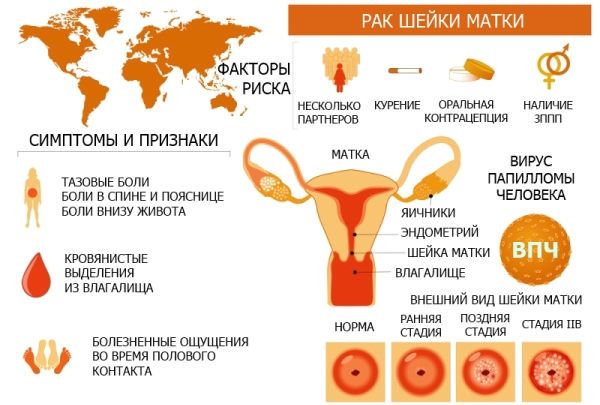
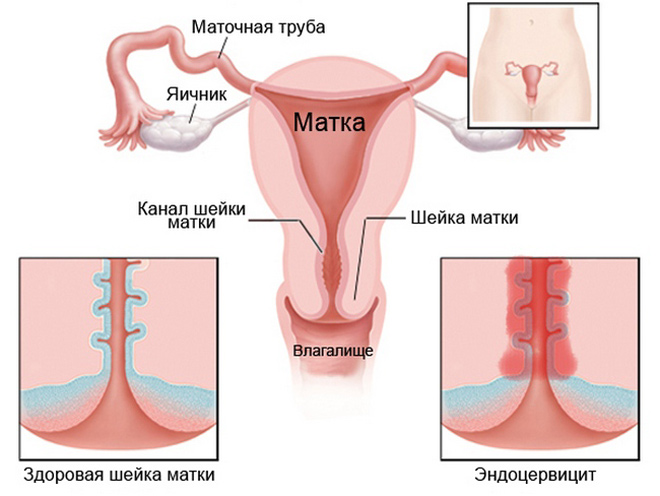
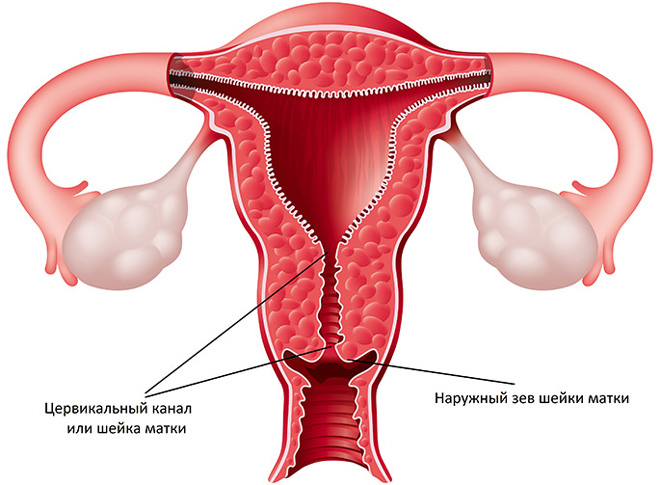
Шейкой называют нижний удлиненный сегмент матки, который соединяет маточную полость и влагалище. Нормальная длина шеечного канала 3-4 см. Функция шейки – защита матки от проникновения инфекций и других чужеродных агентов.
Однако, эта часть половой системы женщины наиболее чувствительна к патологическим изменениям. Это связано с ее строением. Сверху шеечный канал выстлан цилиндрическим эпителием (эндоцервиксом). Снизу – плоским эпителием (экзоцервиксом). Место соединения этих тканей – зона высокого риска развития патологий. В этом месте часто происходит трансформация клеток эпителия. Около 90% случаев рака шейки матки, приходятся на опухоли в зоне трансформации (ЗТ).
Цитограмма отражает состояние клеток шеечного эпителия. Под микроскопом видны аномалии клеточного строения, пролиферации, метаплазии. Обнаружение этих дефектов указывает на патологии. Оценив характер изменений и количество атипичных клеток, врач может предположить воспаления, дисплазии, кисты и рак шейки.
Лечение экзоцервицита
Терапия экзоцервицита осуществляется согласно принципам лечения инфекционного воспаления и реализует несколько базовых целей:
— Устранение инфекции. Антибактериальная терапия начинается только после точной лабораторной идентификации возбудителя. Чем раньше диагностирован экзоцервицит, тем легче уничтожить инфекцию. Лечение хронического экзоцервицита всегда проблематично, так как инфекция локализуется не на поверхности, а в подслизистом слое, а также вызывает серьезные структурные нарушения.
Симметричное лечение с половым партнером проводится в случае обнаружения у пациентки специфического воспаления.
— Устранение местных дисбиотических расстройств. Если не восстановить физиологический состав влагалищной микрофлоры, избежать рецидива заболевания не удастся. Поэтому по окончании курса антибиотиков назначаются препараты, имеющие в составе бифидо- и лактобактерии (Лактагель, Бифидумбактерин, Ацилакт и подобные).
— Восстановление способности слизистых сопротивляться инфекции с помощью иммуномодуляторов и витаминотерапии.
Хирургическое лечение при экзоцервицитах, как правило, используется для ликвидации последствий хронического воспаления на шейки, то есть эрозии. После антибактериальной терапии эрозию ликвидируют наиболее приемлемым для конкретной пациентки способом.
Симптомы эндоцервицита
Болезнь при умеренном воспалении часто протекает бессимптомно. При усилении воспалительного процесса у женщины появляются обильные мутные бели с желтоватым оттенком, которые могут иметь неприятный запах. Гнойные выделения характерны для гонорейного поражения, а пенистые – для трихомонадного. Бели с запахом рыбы возникают при размножении гарднерелл, а при молочнице выделения пахнут кислым молоком.
При нарушении проходимости эндоцервикса во время критических дней могут возникать боли внизу живота, отдающие в поясницу и крестец. Болезненность усиливается во время интимной близости и при физической нагрузке.
Виды
Чтобы успешно вылечить эндоцервицит матки консервативными методами, первым делом важно определить характер, специфику патологического процесса, выявить основной патогенный фактор. Аномальные изменения структуры шейки матки или цервикального канала имеют следующую условную классификацию в зависимости от природы вредоносного возбудителя заболевания:
- Специфический эндоцервицит. Симптомы характерного недуга возникают при патогенной активности возбудителей болезней, передающихся преимущественно половым путем.
- Неспецифический эндоцервицит. Патология прогрессирует по причине повышенной активности кишечной палочки, стрептококков, стафилококков, коринебактерий и других анаэробов, аэробов.
Что такое эндоцервикс
Внутренняя оболочка половых путей женщины выстлана цилиндрическим эпителием, который продуцирует слизистый секрет. Та его часть, которая покрывает канал шейки матки, называется эндоцервиксом (от греческого endon – внутри и латинского cervix – шея).
Этот слой клеток имеет особенности: толщина эндоцервикса, а также количество и вязкость слизи напрямую зависят от гормонального фона женщины.
В норме эндоцервикс подвергается циклическим изменениям, он то становится тоньше, то утолщается в зависимости от фазы менструального цикла, при наступлении беременности, после родов, абортов.
Такая перестройка слизистой у многократно рожавших женщин нередко способствует образованию кисты эндоцервикса на шейке – небольшой полости с гелеобразным содержимым.
Большинство кист, образующихся в цервикальном канале, мелкие и не вызывают беспокойства. Наиболее уязвимым местом является переходный эпителий на границе канала и зева шейки, который чаще травмируется во время родов.
Киста эндоцервикса может образоваться и вследствие различных заболеваний, которые приводят к развитию на шейке матки множественных кист эндоцервикса – полостей, называемых еще наботовыми пузырьками.
Они образуются в результате закупорки протоков желез, чаще всего фрагментами отслоившейся слизистой оболочки при эндоцервиците.
Шейка матки с наличием множественных кист эндоцервикса может стать серьезной угрозой женскому здоровью.
Тем не менее вопрос о кистах цервикального канала остается спорным, все зависит от их причины и клинических проявлений.
Эндоцервикс эндометрия: чем опасен и способы лечения
Эндоцервикс – это не патология. Он представляет собой слизистую оболочку внутренних стен шейки матки, то есть. цервикального канала. Эта оболочка состоит из маленьких пор, выделяющих слизь. Покрыт эндоцервикс цилиндрическим эпителием.
Слизь выполняет, в первую очередь, защитную функции, не позволяя инфекции попасть из влагалища в полость матки. Количество выделяемой эндоцервиксом слизи зависит от дня цикла, а также гормонального фона женщины. В зависимости от количества гормонов в организме, толщина эндоцервикса меняется. Это нормальный процесс, если только нет гормональных серьезных сбоев.
В дни овуляции, например, слизи выделяется намного больше, что необходимо для свободного передвижения семенной жидкости по половым путям для успешного зачатия.
Если оплодотворение произошло, шейка матки удлиняется, а эндоцервикс начинает усиленно выделять слизь, которая образует защитную пробку. Эта пробка отсоединяется от стенок шейки матки непосредственно перед самими родами.
А во время менструации так же слизь, вырабатываемая эндоцервиксом, отходит, чтобы открыть проход для крови. В этот период матка особенно уязвимая, в нее могут проникнуть бактерии, инфекции.
Именно по этой причине во время менструации необходимо избегать половых контактов, не купаться в природных водоемах, регулярно менять прокладки и тампоны, а также строго соблюдать интимную гигиену.
Осмотр эндоцервикса проводят как визуально с помощью зеркал, так и через УЗИ, если это маленькие девочки или девушки, которые еще не начали половую жизнь. Нередко могут возникать различные патологии. Одними из них являются кисты.
Диагностика
Кисты эндоцервикса на УЗИ (ультразвуковое исследование) Существуют разные методы диагностики данного заболевания. Самым доступным и простым способом является ультразвуковое исследование. Также довольно информативным методом считается расширенная кольпоскопия. Процедура представляет собой осмотр при помощи специального микроскопа. Это позволяет тщательно изучить шейку матки на предмет различных новообразований.
Для уточнения диагноза могут провести онкоцитологическое исследование мазка, которое даст более точные результаты, если его проводить во второй половине менструального цикла.
Еще одним довольно эффективным методом исследования является ПАП-мазок, при помощи которого можно определить начальные стадии предраковых изменений в шейке матки. Делают подобный мазок при использовании специальных фиксаторов и состава красок. Для женщины лучше будет пройти все стадии обследования, так как это поможет ей точно узнать состояние своего здоровья.
Хронический эндоцервицит
Развитию хронического эндоцервицита всегда предшествует острая стадия инфекционного воспаления. К сожалению, пациентки нередко пытаются избавиться от симптомов воспаления самостоятельно, используя неподходящие лекарственные средства. Исчезновение симптомов после самолечения создает ложное впечатление об излечении, а через некоторое время заболевание диагностируется уже в хронической форме.
В отсутствии должного лечения инфекция, вызвавшая острый эндоцервицит, «уходит» с поверхности слизистой в подлежащие слои, и ее клинические проявления практически исчезают. Нередко хроническое воспаление эндоцервикса диагностируется случайно.
Пациентки указывают на изменение характера влагалищного отделяемого. Выделения становятся вязкими, приобретают желтоватый или белый оттенок и мутнеют. Однако подобные влагалищные бели не всегда связаны с воспалением эндоцервикса, их может провоцировать и инфекционный процесс во влагалище. Чтобы дифференцировать эти состояния, необходимо провести дополнительные диагностические процедуры.
Поврежденная инфекцией слизистая шейки матки сравнительно легко травмируется, поэтому сочетание хронического эндоцервицита и эрозии шейки матки не являются редкостью. Также могут появиться контактные кровянистые выделения.
Лабораторная диагностика может не выявить никаких воспалительных отклонений, либо обнаруживает присутствие микробных ассоциаций из условно-патогенных микробов.
Существенную помощь в диагностике хронического эндоцервицита оказывает осмотр шейки в зеркалах. Шейка матки выглядит гипертрофированной, имеются признаки выраженного отека. Наружный зев окружает участок эрозированной слизистой. Образование эрозии на шейке связано с некорректными процессами разрастания поврежденной слизистой цервикального канала, когда она выходит за его пределы и «наползает» на поверхность шейки. Иногда поражается большая часть поверхности шейки матки, это приводит к формированию обширной язвы.
Все структурные отклонения диагностируются во время кольпоскопии, она проводится всем пациенткам с признаками эндоцервицита.
Изолированное воспаление в эндоцервиксе существует недолго. Постепенно инфекция проникает все глубже, поражая соседние слои стенки цервикального канала.
Причины цервицита
Самой популярной причиной начала цервицита является инфекция. Неспецифический цервицит связан с условно-патогенной микрофлорой: кишечной палочкой, стрептококками, стафилококками, микоплазмами и другими микроорганизмами. Специфическое воспаление шейки матки провоцируют возбудители венерических заболеваний, цервицит диагностируется у каждой четвертой пациентки с трихомониазом или гонореей.
Возникновению цервицитов способствует ряд факторов:
— Сопутствующие воспалительные заболевания мочевыводящих путей и гениталий. Поскольку шейка матки, влагалище и уретра представляют собой единую анатомо-физиолоигческую систему, развитие изолированных воспалительных процессов невозможно. Как правило, воспаление шейки матки сочетается с аналогичными процессами в тканях влагалища и/или уретры (кольпитом, циститом и так далее), либо оно выявляется у пациенток с эндометритом или аднекситом.
— Травматические повреждения (трещины, разрывы и прочее) тканей шейки матки в процессе родов, абортов или диагностических выскабливаний. Через образовавшиеся повреждения слизистой шейки матки и цервикального канала патогенные микроорганизмы сравнительно легко проникают в подлежащие слои, вызывая воспаление.
Цервицит может быть вызван применением концентрированных растворов (йод, марганцовокислый калий и подобные), которые вводятся во влагалище с лечебной целью. Такие растворы могут спровоцировать ожог на шейке матки с последующим присоединением воспалительного процесса.
— Очень часто цервицит сопровождает патологию шейки матки — псевдоэрозию или эктропион.
— Опущение шейки матки и влагалища. При смещении гениталий нарушаются процессы питания тканей, снижается местная иммунная защита.
— Нерациональное сексуальное поведение. Полигамные сексуальные отношения, помимо венерических инфекций, приводит к изменению состава нормальной влагалищной микрофлоры, создавая тем самым благоприятные условия для развития воспалительных процессов.
— Неверное использование противозачаточных средств. Спермициды, содержащие агрессивные химические соединения, приводят к механическим повреждениям слизистой шейки матки.
— Дисбиотические изменения во влагалище. Изменение количества молочнокислых бактерий и смещение кислотности среды помогают нежелательной микрофлоре размножаться, поэтому иногда бактериальный цервицит развивается на фоне дисбактериоза влагалища.
— Гормональная дисфункция. Так как слизистая влагалища является гормональнозависимой тканью, изменение гормональной регуляции может привести к местным патологическим переменам в тканях влагалища и шейки матки. Именно на почве снижения количества эстрогенов в организме развивается атрофический цервицит у пожилых пациенток. Без должного эстрогенного влияния слизистая истончается, легко травмируется и становится уязвимой для нежелательных микроорганизмов.
— Экстрагенитальная патология. Не являются редкостью цервициты у женщин с сахарным диабетом, гормональными и обменными заболеваниями.
Ведущая роль в развитии цервцита принадлежит иммунной системе. У здоровых женщин местные защитные механизмы в большинстве случаев могут справиться с нежелательными изменениями и предотвратить развитие болезни, либо благодаря таковым заболевание протекает в легкой форме и хорошо откликается на лечение. Наличие провоцирующих факторов у женщин с имеющимися иммунными проблемами практически всегда приводят к развитию цервицита.
Кисты можно разделить на несколько типов
- Кисты небольшого размера. Такой тип кист часто образуется в местах рубцевания органа. Это часто можно наблюдать в восстановительный период матки при лечении эрозии шейки;
- Несколько кист небольшого размера. Такие кисты находятся в матке (ее полости). Если не происходит роста, образования не меняют свой размер, то такие кисты не несут опасности для здоровья женщины;
- Одиночные образования. Вот этот тип образований является самым неприятным для организма женщины. Он может внести корректировку в половую сферу, способен оказывать влияния на скорость и качество зачатия женщины. Опасность этого типа кист кроется в том, что киста может увеличивать свой размер, закрывая канал, по которому проходит семенная жидкость.
Для образования кист цервикального канала есть ряд причин:
Если женщина перенесла кольпит, то это может спровоцировать появление образования в канале;
При закупорке прохода также могут появиться образования;
Если женщина перенесла эрозию шейки матки, то на местах рубцевания также могут возникнуть образования;
Травмы матки. Самую большую травму матка испытывает во время родов. Поэтому чаще всего кисты встречаются у рожавших женщин, которые сильно травмировали орган;
Использование в качестве контрацептива спирали, которая вставляется в матку, также может спровоцировать появление образований;
Эндометриоз может послужить толчком для образования кист;
Перенесенные инфекционные заболевания в половой сфере;
Резкое изменение гормонального фона женщины может дать рост для образований. Часто это встречается среди женщин, которые находятся в состоянии менопаузы. Потому что в этот период оболочка очень сильно истончается, уменьшается количество выделяемой слизи. Все это делает эндоцервикс менее защищенным.
Из перечисленного выше можно понять – эндоцервикс что это очень важный элемент в организме, который должен подвергаться регулярному осмотру лечащего врача. Особенно, если ваш организм был подвержен какому-либо заболеванию в половой сфере, если вы уже рожали ребенка, и матка была очень сильно травмирована этим процессом.
Все перечисленные выше причины, как правило, имеют признаки, по которым женщина обращает внимание на состояние своего здоровья и принимает решение для осмотра
Анализы и диагностика
- Гинекологический осмотр. При осмотре с зеркалами виден участок ярко-красного цвета вокруг наружного зева. Он имеет различную величину и форму и окружен бледно-розовой слизистой. При контакте с инструментами этот участок кровоточит.
- Кольпоскопия. Это осмотр влагалищной части шейки матки кольпоскопом, который дает 10-15-кратное увеличение. При осмотре выявляют очаги поражения эпителия, их характер и локализацию. Дифференциальная диагностика доброкачественных изменений в области эктоцервикса, влагалища и вульвы; обоснование целесообразности биопсии шейки матки, определение участка и метода взятия материала для гистологического исследования; также выбор метода лечения патологии. Выполняется простая кольпоскопия — ориентировочный метод, не предусматривающий применения медикаментозных средств. Он определяет границу эпителиев, цвет и рельеф слизистой цервикального канала, особенности рисунка сосудов. Расширенная кольпоскопия предусматривает использование тестов с медикаментами (раствор Люголя и 3% уксусную кислоту) и наблюдение реакции тканей. Кольпоскопическая картина эктопии: скопления гроздевидных мелких шаровидных сосочков. После нанесения уксусной кислоты сосочки становятся бледными, стекловидными и более рельефными (напоминают гроздь винограда).
- Цервикоскопия. Это осмотр слизистой цервикального канала цервикоскопом или гистероскопом.
ПЦР для обнаружения ДНК вируса папилломы человека. Высокий онкогенный риск имеют 16, 18, 35, 31, 33 типы. - Исследование гормонального статуса.
- Исследование на инфекции, которые передаются половым путем.
- Прицельная биопсия шейки показана при наличии атипических клеток в цитологическом заключении или при выявлении аномальных признаков слизистой при кольпоскопии. Биопсия производится под контролем кольпоскопа из измененных участков слизистой на границе с неизмененными. Материал отправляется на гистологическое исследование — наиболее достоверный метод диагностики.
Цитологическое исследование. При эктопии возможны следующие варианты заключений цитологии:
- без особенностей (определяются клетки плоского эпителия);
- пролиферация цилиндрического эпителия;
- эндоцервикоз.
При осложнённой форме возможны следующие варианты:
- цитограмма воспаления;
- лейкоплакия (дискератоз);
- дисплазия различной степени.
Причины возникновения опухолей шейки матки
- Воспалительные процессы. Научные исследования показали, что онкология редко возникает на здоровых тканях. В большинстве случаев ей предшествует воспаление матки, шейки и влагалища.
- Инфицирование папилломавирусом. Этот возбудитель вызывает диспластические (предраковые) поражения. Возникает дисплазия (CIN), сначала имеющая поверхностный характер, а затем проникающая в более глубокие ткани. В результате возникает рак на месте (карцинома in situ), который потом переходит в инвазивную форму, прорастающую вглубь и дающую метастазы по всему организму.
- Фоновые поражения слизистой – эрозии (эктопии), эктропион (выворот слизистой), кондиломы (генитальные бородавки).
- Кератозы – лейкоплакия и эритроплакия, относящиеся к предраковым патологиям. При этих болезнях на слизистой образуются плотные очаги белого или красного цвета.
- Гормональные нарушения.
- Климактерический и предклимактерический периоды.
- Микротравмы тканей, вызванные абортами.
Онкологию провоцируют курение, работа с вредными веществами (канцерогенами), стрессы, беспорядочные незащищенные половые контакты.
Методы диагностики
Большинство кист эндоцервикса являются случайной находкой во время гинекологического обследования: кольпоскопии, УЗИ или томографического обследования.
Для выявления их природы и причины назначается дополнительное обследование, куда входят:
- видеокольпоскопия – расширенное исследование влагалища и шейки оптическим аппаратом с системой увеличения;
- гистероскопия — осмотр внутренней поверхности матки, оценка состояния эндометрия, выявление эндометриоза;
- ультразвуковое исследование, позволяющее определить, нормальна ли стенка и размеры матки, выявить отклонения в структуре эндоцервикса;
- мазок из шейки матки на онкоцитологию;
- исследование на урогенитальные инфекции, наиболее достоверными являются полимеразно-цепная реакция (ПЦР), иммуно-флюоресцентный анализ (ИФА);
- лабораторное исследование: клинический анализ крови, мочи, анализ на ВИЧ-инфицирование, реакцию Вассермана.
Узи
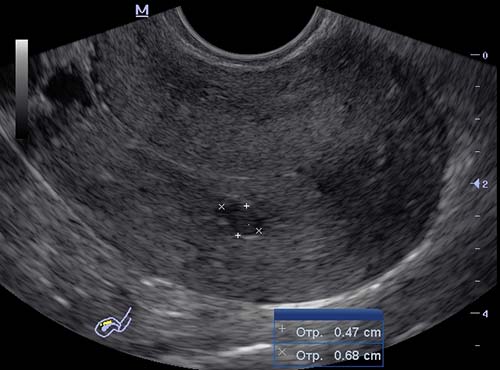
Эхография (сонография, УЗИ) основана на свойстве живых тканей отражать ультразвуковые волны. Чем плотнее ткань, тем меньше она поглощает и больше отражает волны, на аппарате дисплея будет иметь светлую, белую окраску (эхопозитивную).
Если имеются полостные образования, они больше поглощают ультразвук и мало отражают.
Это значит, что кисты при исследовании эндоцервикса будут выглядеть на дисплее в виде черных участков (эхонегативных), они обычно округлой формы, диаметром до 3 мм, но размеры могут варьировать от 1 мм до 2 см.
Вторым важным эхопризнаком является неоднородность структуры эндоцервикса, это отражается на дисплее как чередование светлых и темных участков, то есть нормальной ткани и полостей.
Гистероскопия
Эндоскопический осмотр полости матки – информативное исследование, в основе которого лежат фиброоптические технологии.
Используется гибкий волоконный светопроводной зонд с миниатюрной видеокамерой, позволяющий осмотреть всю внутреннюю поверхность матки.
Исследование болезненно, проводится под непродолжительным наркозом, в сомнительных диагностических случаях.
Например, когда на УЗИ имеются признаки эндомиоза и подозрение на кистозные образования полости матки, а также частые кровотечения невыясненной этиологии.
Гистероскопия позволяет установить патологию матки, являющуюся причиной поражения цервикального канала.
Как и почему возникает неоплазия
Причина цервикальной неоплазии (CIN) – инфицирование папилломавирусом. Наиболее часто его вызывают штаммы (типы) 16, 18 и 31, однако заболевание может быть спровоцировано и другими разновидностями возбудителя.
Вирус папилломы человека передается в основном половым путём. После попадания в организм он долгое время может никак себя не проявлять. Более чем у половины женщин инфекция не развивается, поскольку возбудителя убивает иммунная система. В остальных случаях спустя какое-то время вирус, попадая на слизистую шейки, нарушает процесс клеточного деления.
В тканях образуются неправильно развитые, уродливые, слишком большие или маленькие, двухъядерные, деформированные клетки. Эти клеточные структуры называют диспластическими или неопластическими, а вызванные ими заболевания – цервикальной интраэпителиальной неоплазией (CIN) шейки. Процесс вначале захватывает только верхний слой слизистой, а затем начинает проникать всё глубже. В итоге образуется карцинома in situ – рак на месте, не прорастающий глубоко и не дающий метастазов, который позже переходит в инвазивную опухоль с прорастанием в соседние ткани и метастазированием.
В 80% случаев развивается плоскоклеточный рак, поражающий эпителий эктоцервикса – наружной части шейки, в 10% случаев – аденокарцинома или железистый рак, который формируется внутри цервикального канала, идущего от матки к влагалищу. Иногда развиваются более редкие виды злокачественных опухолей – светлоклеточные, мукоэпидермоидные, карциноид. Может возникнуть смешанная форма онкологии, состоящая из нескольких видов клеток.
Развитие заболевания провоцируют:
- Заражение различными вирусными и бактериальными инфекциями. У женщин, заражённых кроме папилломавируса вирусом герпеса, цитомегаловирусом, хламидиями и микоплазмами, риск дисплазии увеличен в 3-4 раза.
- Воспалительные процессы – цервицит (воспаление шейки), эндоцервицит (воспаление цервикального канала), эктоцервицит (воспаление слизистой, покрывающей шейку), кольпит (воспаление слизистой половых путей). Эти заболевания снижают местный тканевый иммунитет и способствуют развитию болезни.
- Слишком раннее начало интимной жизни. По данным научных исследований, начало сексуальной жизни раньше 14 лет 20-кратно увеличивает риск заражения ВПЧ и возникновения неоплазии.
- Беспорядочная половая жизнь без применения барьерных методов защиты.
- Аборты и тяжёлые роды, сопровождавшиеся травматизацией тканей.
- Гормональный дисбаланс.
- Дисбиоз влагалища – состояние, при котором в половых путях погибают полезные микроорганизмы и усиленно размножаются патогенные.
- Курение – доказано, что раковые и предраковые патологии у курящих женщин возникают гораздо чаще.
- Неблагоприятная наследственность.
- Сниженный иммунитет, при котором организм не может бороться с вирусом. Сочетание ВИЧ-инфекции и цервикальной неоплазии встречается достаточно часто. На фоне снижения иммунитета поражение быстро прогрессирует, поэтому всем женщинам, у которых обнаружена неоплазия, рекомендуется сдать кровь на ВИЧ.
Краткое заключение
Теперь вы знаете, что такое эндоцервикс. Фото этой слизистой оболочки вы можете обнаружить в данной статье. Помните, что в разные дни менструального цикла внешний вид эндоцервикса может сильно изменяться.
Очень часто в период овуляции на УЗИ могут диагностироваться кисты эндоцервикса. Лечение при этом не требуется. В большинстве случаев эти кисты представлены увеличенными порами. В этом случае врач назначает повторную диагностику после очередных месячных. Если же новообразования остаются на своем месте или увеличиваются в размере, то может быть рекомендована гормональная коррекция. Чаще всего назначаются оральные контрацептивы, которые восстанавливают гормональный фон.
Обследуйте внутреннюю слизистую канала шейки матки. Это поможет избежать различных патологий и осложнений заболевания. Своевременное лечение гарантирует положительный исход и отсутствие рецидивов в дальнейшем.
Эндоцервикс присутствует в организме любой женщины независимо от возраста. Эндоцервикс что это, и какую роль он играет в организме женщины? Он представляет собой оболочку, которая обволакивает шейку матки изнутри. Слой состоит из пор, которые выделяют слизь. Количество выделяемой слизи находится в прямой зависимости от периода цикла менструации женщины. Также на количество слизи влияют гормоны.
Количество гормонов у слабого пола меняется, при этом изменяется толщина слоя. Определенная цикличность изменений оболочки шейки матки определяет функцию, которую выполняет слой в определенный промежуток цикла:
- В первый критический день эндоцервикс расширяется. На расширение влияет эстроген. В этот период отторгается эндометрий, попадает в канал шейки матки и проходит через него вместе с кровью и небольшим количеством слизи. На этом этапе эндоцервикс образует выделительную функцию в организме женщины.
- В конце критических дней цервикальный канал сокращается, увеличиваясь в длину. Этот период несет ответственность за образование эндометрия в организме женщины. Слизистая оболочка матки в этот период находится в спокойном состоянии.
- Другим важным периодом, когда происходит заметное вмешательство эндоцервикса, является овуляция. В этот цикл происходит образование большого количества слизи, которая нужна для комфортного продвижения семенной жидкости. Все это подготавливает организм женщины для зачатия новой жизни. Мы видим, эндоцервикс что это очень важный и нужный помощник для организма женщины и деторождения.
- Если процесс зачатия завершен благополучно, то поры оболочки значительно увеличиваются, выделяется цервикальная жидкость в большом объеме. Происходит удлинение канала шейки матки, который находится в таком состоянии всю беременность. Главная функция эндоцервикса при беременности в создании пробки на шейке матки. Именно пробка защищает орган и плод от проникновения разного рода инфекций. Эта перегородка отсоединится от органа только перед началом родов.
Теперь вам известно, эндоцервикс что это такое, в каком органе он находится, в образовании каких важных процессов в организме женщины он участвует.
При осмотре лечащим врачом всегда происходит проверка состояния эндоцервикса, данные отражаются в карточке.