Цианоз кожи: почему возникает и как лечить
Содержание:
- Диагностические мероприятия
- Сравнительная характеристика центрального и периферического цианоза
- Как лечить
- Причины
- Причины у взрослых
- Диагностические мероприятия
- Что делать, если синеют губы?
- Как врач ставит диагноз акроцианоза? Акроцианоз – симптом полицитемии, тромбоцитопении и др. заболеваний
- Клиническая картина
- Симптомы цианоза
- Лечение
- Возможные факторы
- Симптомы цианоза
- Диагностика
- Патомеханизм и причины
- Белый носогубной треугольник
Диагностические мероприятия
Для начала врач проводит сбор анамнестических данных, выслушивает жалобы пациента
Важно проинформировать доктора о времени наступления синюшности, какие обстоятельства предшествовали ее появлению, постоянная она либо приступообразная. Далее определяется локализация и изменения в оттенке на протяжении определенного времени
Далее прослушивается сердце и легкие.
Пациенту назначают такие обследования:
- общий анализ крови;
- анализ газового состава артериальной крови;
- пульсоксиметрия;
- определение скорости кровотока;
- обследование сердечного аппарата и легких;
- электрокардиография;
- рентгенография грудной клетки;
- компьютерная томография грудного отдела.
Сравнительная характеристика центрального и периферического цианоза
|
Центральный цианоз |
Периферический цианоз |
|
|
|
|
|
|
Гиперемиякожи.Симптом наблюдается при нейроциркуляторнойдистонии и у некоторых больных сартериальной гипертонией, особенно приповышении артериального давления.
3. Состояние подкожно-жировой клетчатки
Степеньвыраженности.При нормальной выраженности подкожно-жировойклетчатки толщина складки составляет2-3 см. При толщине менее 2 см говорят онедостаточной, а при толщине более 3 см- о чрезмерной выраженности подкожногожирового слоя. Чрезмерная выраженностьявляется фактором риска развитияишемической болезни сердца.
Наличиеотечности.Выделяют три степени выраженностиотеков Незначительные отеки (пастозность)koiдатируютсятогда, когда при осмотре не обнаруживаетсявнешних признаков отечности, а принадавливании выявляется едва заметнаяямка.
Выраженные отеки (2 степень)характеризуются появлением внешнихпризнаков отека (припухлость, натяжениеи гладкость кожи, сглаженность внешнегоконтура данной части тела), а такжеобразованием достаточно глубокой ямкипри надавливании.
Значительные отеки(3 степень) характеризуются заметнымувеличением отекшей части тела, наличиемвнешних признаков отека. При надавливанииобразуется глубокая ямка.
https://youtube.com/watch?v=IlePpHtjMVQ
Сердечныеотеки являются признаком хроническойсердечной недостаточности. Вначале ониобразуются на лодыжках, стопах, голенях.Отеки симметричны, появляются илиусиливаются к вечеру и за ночь исчезают.Когда процесс прогрессирует, отекираспространяются выше – на бедра,гениталии, брюшную стенку – и становятсяпостоянными.
Сердечныеотеки имеют плотноватую консистенцию,кожа при прогрессировании сердечнойнедостаточности приобретает синюшныйоттенок, становится холодной.
Ввозникновении сердечных отеков играютроль активация симпато-адреналовой иренин-ангиотензин-альдостероновойсистем, избыточная задержка натрия иводы. Имеет значение и повышениегидростатического давления.
Проведитеосмотр лица.
Наибольшее значениеимеют следующие патологические «маски»лица:
–faciesmitralis– лицо больного с митральным порокомсердца(больной выглядит моложе своего возраста;бледность кожи сочетается с гиперемиейи цианозом щек, цианозом слизистой губ);
–лицоКорвизара– обрюзгшее,сонное лицо с цианотичными губами,полуоткрытым ртом, которым больнойловит воздух;
–лицобольного с затяжным септическимэндокардитом —желто-серое лицо (цвета кофе с молоком).
Проведитеосмотр шеи.
Редкоможет выявляться воротник Стокса(отечность лица, шеи, «рхнейполовины грудной клетки). ВоротникСтокса является при-махомтяжелого выпотного перикардита илиопухоли средостения.
Осмотритесосуды шеи.
Пульсацияшейных вен выявляется при недостаточноститрехстворчатого клапана, набуханиешейных вен, не связанное с вдохом ивыдохом, наблюдается при легочно-сердечнойнедостаточности.
Резковыраженная пульсация сонных артерий(«пляска каротид» наблюдается принедостаточности аортального клапана.
Понабуханию внутренней яремной вены можноопределить центральное венозноедавление. Кровяной столб между этойвеной и правым предсердием почти прямой.При увеличении давления в правомпредсердии вена набухает и становитсяхорошо видна.
На шее вена расположенамедиальное и глубже грудино-ключично-сосцевидноймышцы и идет от грудино-ключичногосустава до угла нижней челюсти. Уздорового человека длина видимой частивены не превышает 3 см. Предсердиенаходится па 5 см ниже верхнего краягрудины.
Таким образом, давление в правомпредсердии в норме не превышает 8 см рт.ст. Наружная яремная вена видна лучше,чем внутренняя. Она располагается надгрудино-ключично-сосцевидной мышцей,пересекая ее по диагонали.
Пульсирующеевыпячивание яремной ямки можно наблюдатьпри аневризме или расширении дуги аорты.
Как лечить
Проявления цианоза сопровождают основное заболевание, по причине которого он возник. Выяснить причину поможет терапевт или кардиолог. Прежде чем назначить лечение, диагностируют болезнь. Для этого назначают:
- анализ крови – газовый и клинический;
- спирографию и пульсоспимектрию;
- кардиограмму и эхо-кардиограмму;
- рентген грудной клетки;
- томографию дыхательных органов.
Для более точного диагноза назначают дополнительные обследования.
Основное направление в лечении – восстановить кислородный обмен в тканях.
Оксигенотетапию применяют при остром течении цианоза – она быстро снимет приступы посинения кожи. При хроническом – положительный эффект проявится при более длительной кислородотерапии.
Кислородотерапия
Кислородную смесь и способ ее подачи подбирают для каждого пациента индивидуально.
Способы лечения кислородотерапией:
- принудительная вентиляция легких;
- кислородная маска и носовые катетеры;
- баротерапия и кислородная палатка.
Наполнение организма кислородом проводят амбулаторно или в стационаре. При санаторном лечении рекомендованы кислородные коктейли и кислородные ванны.
Медикаменты
Цианоз появляется при различных патологических состояниях, поэтому только врач сможет поставить правильный диагноз и назначить лечение. Медикаменты, которые применяют при лечении заболеваний, вызывающих цианоз:
- аналептики;
- гликозиды;
- нейропротекторы;
- антигипоксанты;
- бронходилататоры;
- комплексы витаминов и микроэлементов.
При остром течении болезни необходима госпитализация.
Питание
Исключить из питания жирное, острое. Больше употреблять растительную пищу, овощные и фруктовые соки.
Отказаться от продуктов, провоцирующих возникновение холестериновых бляшек.
Принимать настои из лекарственных трав, способствующих разжижению крови.
Упражнение
При кислородном голодании восстанавливают кровоток, умеренно занимаясь физзарядкой, а также:
- играми на свежем воздухе;
- плаванием;
- легким бегом;
- пешими прогулками;
- выездом на природу.
Физические упражнения необходимо согласовать с лечащим врачом, чтобы чрезмерная нагрузка не усилила течение болезни.
Посинение эпидермиса нельзя оставлять без внимания – это тревожный сигнал организма, и является симптомом заболеваний, при которых необходимо немедленно обратиться к врачу. При внезапном появлении цианоза требуется вызов скорой помощи и немедленная госпитализация.
Причины
При правильной работе сердца кровь нагнетается в лёгкие. Там она обогащается кислородом, за счет чего приобретает ярко-красный цвет. Если в ней много углекислого газа, цвет становится синим.
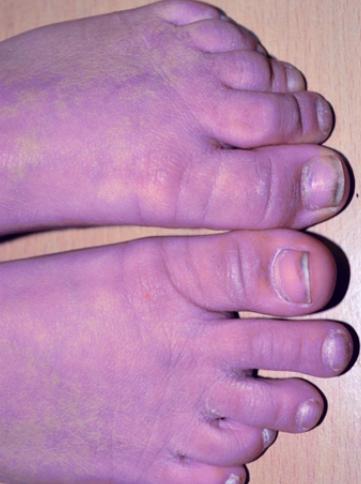
По причине различных заболеваний в кровь не поступает много кислорода, поэтому она не поставляет его в нужном количестве клеткам организма. Развивается гипоксия, характерным симптомом которой является цианоз кожных покровов (фото позволяет понять особенность болезни).
Диагноз цианоза конечностей, лица или слизистых оболочек ставится, если концентрация восстановленного гемоглобина в капиллярной крови превышает показатель 50 г/л (норма – 30 г/л).
Виды цианоза по механизму возникновения и их причины
Согласно классификации болезнь бывает двух видов:
- Диффузный (центральный) цианоз.
- Периферический цианоз (он же локальный).
Диффузный цианоз возникает по причине недостаточного насыщения артериальной крови кислородом. В результате слизистые и кожа равномерно окрашиваются в синий цвет. Заболевание вызывают:
- замедленный кровоток в капиллярах;
- интоксикация организма, являющаяся следствием отравления;
- болезни органов кровеносной и дыхательной систем;
- врожденные пороки сердца, приводящие к сбросу венозной крови в артериальное русло;
- резкое снижение атмосферного давления (например, при подъеме на большую высоту).
Периферический цианоз проявляется по причине нарушения местного кровообращения. Его классифицируют на:
- цианоз губ;
- цианоз пальцев;
- цианоз ног;
- цианоз глаз;
- цианоз половых губ (очень часто цианоз при беременности проявляется именно посинением половых губ);
- цианоз носогубного треугольника;
- цианоз рук;
- цианоз шейки матки;
- цианоз ушей;
- цианоз щек и др.
Проблема возникает из-за:
- тромбофлебита конечностей;
- непроходимости артериальных сосудов.
Также она может являться следствием эмфиземы, бронхиальной астмы.
Причины цианоза у младенцев
Причины цианоза у новорожденных детей:
- тонкость кожных покровов;
- несовершенство дыхательной системы.
Это значит, что цианоз у грудничка (а также ребенка раннего возраста) в большинстве случаев не говорит о наличии какого-либо опасного заболевания. Однако, во избежание развития гипоксии, родители все равно должны получить консультацию педиатра.
Причины у взрослых
Среди наиболее распространенных факторов выделяют болезни сердечно-сосудистой системы, когда ткани и органы не получают необходимого количества кислорода. Процесс нарушения кровоснабжения также провоцирует гипоксическое поражение кожных покровов.
Недуг, как правило, сопровождаются такими симптомами, как:
- болезненные ощущения в области груди;
- частый пульс;
- быстрая утомляемость;
- бессонница;
- головные боли;
- одышка и пр.
Патология появляется в результате следующих заболеваний:
- атеросклероз;
- отек легких;
- ишемия и порок сердца;
- варикоз;
- тромбоз;
- тромбоэмболия легочной артерии.
К другим провоцирующим причинам относятся:
- анемия, полицитемия;
- плеврит;
- дыхательная недостаточность;
- бронхиальная астма;
- пневмоторакс;
- отек Квинке;
- наркотическое отравление;
- эпилептические и судорожные припадки;
- холера;
- чума;
- травмирование тканей;
- длительное присутствие в непроветриваемом помещении;
- переохлаждение организма.
Диагностические мероприятия
Для начала врач проводит сбор анамнестических данных, выслушивает жалобы пациента
Важно проинформировать доктора о времени наступления синюшности, какие обстоятельства предшествовали ее появлению, постоянная она либо приступообразная. Далее определяется локализация и изменения в оттенке на протяжении определенного времени
Далее прослушивается сердце и легкие.
Пациенту назначают такие обследования:
- общий анализ крови;
- анализ газового состава артериальной крови;
- пульсоксиметрия;
- определение скорости кровотока;
- обследование сердечного аппарата и легких;
- электрокардиография;
- рентгенография грудной клетки;
- компьютерная томография грудного отдела.
Что делать, если синеют губы?
- Если посинение губ вызвано переохлаждением, следует потеплее одеться, закутаться в одеяло. Хорошо выпить горячего чаю, а вот от кофе следует воздержаться, поскольку кофеин способствует сужению сосудов.
- Что делать, если синеют губы?«Разгонят» кислород по всем сосудам и тканям активными движения. Если вы находитесь на улице, поднесите ладони ко рту и выдохните в них – так вы согреете и сами ладони, и губы.
- Откажитесь от сигарет, лишающих вас полноценного кислородного питания.
- Ешьте пищу, богатую железом: печень, куриные желтки, гречку, гранаты, семечки тыквы, свеклу, виноград и т.п.
Питайтесь правильно
- Если губы синеют часто, проверьте, все ли в порядке с вашим организмом, пройдите полное обследование. Если причина посинения губ в каком-либо нарушении работы органов, врач определит комплекс лечебных мер и необходимых препаратов.
- Существуют также гомеопатические средства, дополняющие основное лечение, но их прием также должен быть согласован с доктором.
Как врач ставит диагноз акроцианоза? Акроцианоз – симптом полицитемии, тромбоцитопении и др. заболеваний
Врач определяет диагноз акроцианоза прежде всего на основе анамнеза, то есть описания жалоб пациента и типичной клинической картины – синюшного окрашивания пальцев рук и ног, усугубленного при контакте с низкой температурой окружающей среды.
Он тщательно осматривает пациента и назначает некоторые дополнительные диагностические тесты, чтобы исключить опасные причины цианоза.
Важно выполнить полный анализ крови, чтобы исключить полицитемию и тромбоцитопению.
Иногда необходимы дополнительные анализы, такие как рентгенография грудной клетки, измерение газов артериальной крови.
Если акроцианоз трудно отличить от феномена Рейно, рекомендуется капилляроскопическое исследование, подразумевающее просмотр небольших сосудов в районе ногтевого ложа под большим увеличением микроскопа.
Анализ крови
Рентгенография грудной клетки
Клиническая картина
1. При периферической форме патологии у взрослых и детей потемневшая дерма холодная на ощупь, а при диффузной остается теплой. Если губы посинели за короткий промежуток времени, то причиной служит асфиксия, вызванная удушьем или закупоркой сосуда тромбом.
2. Усилиться цианоз может при физической нагрузке, на фоне эмоционального потрясения, длительного переохлаждения, при обострении хронических недугов.
3. Когда симптомы проявляются постепенно и усиливаются в течение суток, это говорит об интоксикации организма или приступе бронхиальной астмы. Более длительный период клинических признаков наблюдается при хронических заболеваниях органов дыхательной и сердечно-сосудистой системы.
4. При недугах сердца возникают тупая боль в области грудины, одышка, аритмия, цианоз носогубного треугольника, пальцев рук и ног, отечность нижних конечностей.
5. Если посинели губы из-за болезней легких, пациентов беспокоит одышка, кашель, затруднение дыхания, хрипы. При пневмотораксе воздух проникает в плевральную полость, сжимает легкие, сердце и крупные сосуды, в результате нарушается кровообращение, развивается цианоз. Приступы бронхиальной астмы сопровождаются замедлением дыхания, удушьем, губы, уши и конечности начинают синеть, становятся холодными на ощупь. Если человеку не оказать своевременную помощь, может наступить кома и летальный исход.
Причины посиневших губ у маленьких детей
Мамы младенцев часто замечают, что во время плача у новорожденных изменяется цвет кожи лица в области вокруг рта. Причиной может быть врожденный порок сердца, септический шок, неонатальная пневмония, астма. Кроме цианоза, наблюдаются и другие симптомы недомогания, кроха плохо ест, не набирает вес, сонливый, его беспокоит кашель, ринит, повышенная температура. В таких случаях требуется неотложная медицинская помощь и консультация врача.
Когда ребенок плачет, происходит спазм гортани, который называется аффективно-респираторным синдромом. Такое состояние не является опасным и относится к возрастным особенностям, повышенной нервной возбудимостью малыша. Детский организм требует увеличение уровня кальция, дефицит микроэлемента вызывает спазмы горла, синеет нижняя губа, область вокруг рта, носогубный треугольник, лицо. В большинстве случаев патология проходит с возрастом, у детей старше 3–4 лет подобные приступы не наблюдаются.
Синие губы могут быть у новорожденных после внутричерепного кровоизлияния, при отеке головного мозга, менингоэнцефалите. Метаболический цианоз возникает при титании. В сыворотке крови отмечается значительный дефицит кальция и избыток фосфатов.
Посиневшие губы у детей могут быть при врожденных пороках сердца. Патология характеризуется нарушением кровообращения, к артериальной крови добавляется венозная, необогащенная кислородом. Младенцы рождаются с нормальным весом и цветом кожи, но к 8–12 недели жизни развиваются приступы одышки, начинает синеть носогубный треугольник, малыш теряет сознание, бьется в судорогах. Лечение проводят хирургическим путем в возрасте 3–6 лет.
Причиной цианоза у детей может быть респираторное заболевание – круп, страдают им младенцы и малыши до 3 лет. Патология характеризуется воспалением голосовых связок и выраженным стенозом гортани. Беспокоит сухой, лающий кашель, хрип, повышение температуры тела. При критическом сужении просвета глотки усиливается слюнотечение, синеет верхняя губа, появляется тяжелая одышка, удушье.
Когда нужно обратиться к врачу?
Проконсультироваться с врачом необходимо в следующих случаях:
- беспокоят тупые боли за грудиной, одышка, учащенное сердцебиение;
- повышенное артериальное давление;
- пальцы, губы ни с того ни с сего стали синеть;
- цианоз сопровождается судорогами и потерей сознания;
- не хватает воздуха;
- тошнота, рвота, диарея, отсутствие аппетита;
- если ребенок вялый, капризный, отказывается от еды;
- губы посинели, и синюшность не проходит дольше суток.
Взрослым следует обращаться к терапевту, кардиологу, эндокринологу или пульмонологу. Детей с признаками цианоза осматривает педиатр или другие профильные специалисты в зависимости от причины синевы вокруг губ. Восстановление кровообращения, нормализация артериального давления помогут вернуть коже естественный цвет, купировать приступ и избежать развития тяжелых осложнений.
«Синие губы» часто встречаются у людей, которые переохладились. Наиболее показательной причиной этого является купание в холодной воде или просто долгое нахождение в водоеме. Но это результат переохлаждения и этому есть объяснение. А вот почему синеют губы без видимых причин?
Симптомы цианоза
Цианоз проявляется в тканях на поверхности кожи из-за низкого насыщения кислородом. В частности, его легко обнаружить на уровне губ, ногтевого ложа, ушных раковин, скул, слизистых оболочек и других местах, где кожа особенно тонкая. Цианоз может или не может быть связан с другими симптомами, которые варьируются в зависимости от основного состояния.
Сердечные и респираторные симптомы, связанные с цианозом:
- боль в груди;
- затрудненное дыхание, включая учащенное дыхание (тахипноэ) и одышку (диспноэ);
- кашель с темной слизью.
Другие симптомы, которые могут возникнуть при цианозе:
- лихорадка;
- летаргия;
- головная боль;
- изменения в психическом статусе, включая спутанность сознания и потерю сознания, даже на короткое время.
Лечение
Терапия цианоза базируется на лечении основного недуга, на основании которого возник этот симптом.
Для устранения цианоза больные получают оксигенотерапию, направленную на повышение уровня кислорода в крови пациента и нормализацию уровня гемоглобина, что способствует устранению синюшности. Одним из основных критериев эффективности оксигенотерапии считается полное исчезновение синего окраса кожи. При лечении хронических заболеваний, посредством такой терапии не удается устранить повторно возникшую синюшность.
У пациентов, страдающих врожденным пороком сердца, наблюдается постоянный цианоз, который удается устранить только хирургическими методами.
Возможные факторы
Если у человека начали темнеть губы, причин для этого может быть несколько. Если обнаружилась подобная проблема, то это повод обратиться к специалисту. Попробуем разобраться, в чем причины и каковы бывают последствия этого.
Длительное пребывание на морозе
Кровь, которая циркулирует по сосудам, дает коже розоватый оттенок. Когда тело замерзает, возможности организма перестраиваются, чтобы прогреть все органы. Сосуды, через которые кровь проходит к ногам, рукам и губам, уменьшаются от холода, поэтому сокращается течение крови. Эта причина и дает коже темный окрас.
Недостаток кислорода в организме
Часто губы имеют синий цвет от недостатка воздуха в организме. Причин для кислородного голодания несколько.
- Полное или частичное отсутствие воздуха. Связано это с негативными привычками — курение снижает поток кислорода в легких. Присутствие инородного предмета в дыхательной системе приводит к обморочному состоянию и полному перекрытию воздуха.
- Длительное пребывание в положении лежа создает застой кислорода в легких. Эта причина относится к лежачим больным. Мокрота собирается в легких и не имеет возможности выходить. Больному проводят санацию путем бронхоскопа.
- Часто после хирургического вмешательства у пациента синеют губы — так действует наркоз на легкие.
Астма
При наличии этой болезни человеку часто не хватает воздуха. Астма воспаляет бронхи и трахею, в результате случается приступ бронхоспазма. Воздуха поступает в организм мало, мышцы напрягаются, а обильный приток крови делает синими не только губы, а также шею и лицо астматика.
Астматики подвержены посинению губ
Нехватка железа в крови
Человек чувствует себя уставшим, изменяется цвет кожи, ногтей и окрас губ. Болезнь не может начать развиваться самостоятельно. Активной она становится после полученных травм, сильных кровопотерь и неправильного питания. Поставить правильный диагноз на начальной стадии нельзя, поскольку нет клинической картины болезни. Чтобы определить недуг, человеку достаточно сдать кровь. Лечение назначается после обследования.
Плохая работа сердца и сосудов
Часто появление синего цвета на губах случается из-за сердечной недостаточности, но для начала человеку необходимо пройти тщательную диагностику. Сердце не в состоянии дать организму и тканям нужное число крови. Люди, которые с рождения болеют пороком сердца, постоянно имеют губы синего цвета. Это происходит из-за повреждения в органе, поскольку кровь с малым числом кислорода переходит из одного желудочка в другой и не поступает к легким. Они темнеют, когда сердце останавливается.
Причины недуга у детей
Если у ребенка начали синеть губы и лицо – это признак развития серьезных патологий. Изменение цвета губ говорит о центральной форме цианоза. Когда кожа синеет в области губ в момент плача или кормления ребенка – это явление неопасное. Такой результат может произойти из-за сильной энергичности малыша или приступа гнева. В таком состоянии кожа приобретает синий оттенок не только в области губ, но и по всему телу, а язык и полость рта сохраняют розовый цвет.
Родителям нужно внимательно осмотреть ноги, руки, язык и ногти ребенка, после чего можно понять, является эта форма опасной для здоровья ребенка или нет. Розовый цвет говорит, что у ребенка цианоз в области рта. Когда цвет начинает темнеть, срочно нужно вызывать скорую помощь.
Симптомы цианоза
Если у пациента такая форма патологии, как акроцианоз, которая преимущественно встречается у грудничков, симптомы ее будут заключаться в посинении ногтей, фаланг пальцев и подошв ребенка, ушей и носогубного треугольника, в том числе слизистых оболочек.
Синюшность слизистых оболочек, ногтей и кожных покровов может быть слабо выраженной или сильно выраженной – и чем сильнее она выражена, тем тяжелее состояние ребенка, что свидетельствует об острой дыхательной недостаточности.
Очень часто цианоз носогубного треугольника, а также периферический цианоз встречаются у людей при таких патологических состояниях, как:
- судороги;
- эпилептический припадок;
- анафилактический шок;
- пневмоторакс;
- передозировка наркотическими препаратами;
- пищевая токсикоинфекция.
Симптомы патологического состояния, проявляющиеся синюшностью кожи, ногтей и слизистых оболочек, отличаются в зависимости от вида нарушения, вызвавшего акроцианоз. Так, при заболеваниях легких или бронхов цианоз губ, носогубного треугольника и слизистых проявляется темно-фиолетовым окрасом этой области, свидетельствующим о нехватке кислорода.
При заболеваниях сердца также возникает акроцианоз, но при этом клиническую картину дополняют и другие симптомы, такие как:
- утолщение фаланг пальцев по типу барабанных палочек;
- влажные хрипы;
- кровохаркание;
- одышка.
Цианоз конечностей встречается при периферической форме патологии, и диагностируется достаточно часто как у взрослых, так и у детей. В то же время цианоз у новорожденных, как уже было сказано выше, может носить как патологический, так и физиологический характер, поэтому медицинская помощь грудничкам требуется лишь тогда, когда синюшность сильно выражена и не проходит в течение длительного времени.
Диагностика
Цианоз – что это за недуг и как он проявляется, мы выяснили. Однако судить о наличии заболевания необходимо только после прохождения потенциальным больным полного курса обследования.
При диагностике цианоза следует обратить внимание на:
- прием препаратов, влекущих образование патологичных производных гемоглобина;
- время появления симптомов;
- признаки периферического и центрального и цианоза.
Определить концентрацию кислорода в крови призван анализ газов артериальной крови. Исследования кровотока, функций сердца и легких, а также рентгенологическое исследование позволят выяснить причину сниженного содержания кислорода в крови и возникшего вследствие этого цианоза.
При подозрении на цианоз губ, возникший у новорожденного, для диагностики заболевания необходимо посетить детского невролога, кардиоревматолога, а также сделать УЗИ вилочковой железы и сердца.
Патомеханизм и причины
Цианоз истинный исчезает при надавливании на кожу. Причины: повышенное содержание восстановленного гемоглобина в капиллярной крови (>5 г/дл) или наличие патологического гемоглобина (чаще всего метгемоглобина >0,5 г/дл).
Цианоз центральный — генерализованный, видимый на слизистых оболочках (преимущественно губ) и коже, обычно теплой. Если появляется на мочке ушной раковины, то не исчезает при надавливании на нее. Причины:
- а) гипоксемия (обычно SaO2 <85 %, PaO2 <60 мм рт. ст.) — дыхательная недостаточность, некоторые врожденные пороки сердца, вызывающие артериовенозное шунтирование, снижение парциального давления кислорода во вдыхаемом воздухе (на большой высоте);
- б) присутствие патологического гемоглобина — метгемоглобинемия, сульфгемоглобинемия (в таких случаях нормальное PaO2).
Цианоз периферический — определяется только на коже дистальных частей тела, обычно холодной. Если появляется на мочке ушной раковины, то исчезает при надавливании на нее. Является симптомом избыточного восстановления гемоглобина в периферических тканях. Причины:
- а) значительное охлаждение тела (физиологическое сужение сосудов);
- б) уменьшение ударного объема сердца (напр. кардиогенный шок, выраженная сердечная недостаточность, стеноз митрального или аортального клапана);
- в) местные поражения артериальной системы (напр. атеросклероз, артериальные тромбозы, болезнь Бюргера, диабетическая ангиопатия);
- г) вазомоторные нарушения (невротические, симптом Рейно, акроцианоз);
- д) нарушение оттока венозной крови (тромбоз, посттромботический синдром, флебит поверхностных вен);
- е) повышение вязкости крови (эритремия, криоглобулинемия, гаммапатии).
Цианоз ложный не исчезает при надавливании кожи пальцем. Встречается редко. Причина: патологический пигмент на кожу (ЛС — хлорпромазин, амиодарон, миноциклин, тяжелые металлы — серебро, золото).
Белый носогубной треугольник
Если носогубный треугольник приобрел бледную окраску и стал выделяться на лице — это серьезный повод проверить здоровье.
Бледность кожи в этой области может указывать на целый ряд опасных проблем:
- Недостаточность работы сосудов, итогом чего станут судороги, атеросклероз и др. патологии
- Заболевания органов дыхания. Носогубный треугольник бледнеет или становится синим при бронхите, пневмонии, тяжелом тонзиллите, бронхиальной астме и дыхательной недостаточности.
- Анемию, при которой клетки недополучают кислород из-за снижения количества гемоглобина.
- Локальное нарушение кровотока в мелких подкожных сосудах при простуде или стрессе.