Открытый артериальный проток
Содержание:
Открытый артериальный проток
Анатомически этот проток — короткий сосуд, соединяющий нисходящую аорту с легочной артерией. Поскольку это физиологический шунт, он необходим для внутриутробной жизни плода. Сразу после первого вдоха он больше не нужен, и через несколько часов или дней он самостоятельно закрывается. Если этого не происходит, то сообщение остается, и кровь продолжает шунтироваться из большого в малый круг кровообращения.
За редким и исключением, (Боталлов), пожалуй, самый безобидный, «незловредный» из всех врожденных пороков сердца. Сердце, хотя и увеличивается, достаточно легко справляется с нагрузкой. Давление в системе легочной артерии повышено незначительно. Дети с этим пороком нормально развиваются и растут и, за исключением «шума» в сердце, обычно ничем от сверстников не отличаются. Однако при большом протоке могут появиться признаки перегрузки сердца и клинические признаки в виде более частых простуд, одышки про нагрузке . Тогда надо что-то делать. Здесь оговоримся, что при огромных протоках, 9 мм, и даже больше, когда их диаметр превышает размер самой аорты — главной артерии организма, то новорожденные крайне тяжелы по своему клиническому состоянию, прогрессирующей сердечной недостаточности, огромное сердечко занимает почти всю грудную клетку, смещая легкие, мешая их нормальному функционированию. Операция экстренная, выполняется по жизненным показаниям.
Особая картина развивается при сохраняющемся открытом артериальном протоке у недоношенных новорожденных. Ситуация может развиваться по разным сценариям. При небольшом диаметре протока и массе тела более 2 кг обычно ситуация не экстренная, проток имеет шансы самостоятельного закрытия, ребенок справляется с нагрузкой по сердечку, достаточно бывает наблюдения. Но при массе ребеночка менее килограмма, находящемся в кювезе (специальной медицинской кровати для выхаживания нововрожденных) и не способному к самостоятельному дыханию, т.е. постоянно дышащему с помощью аппарата искусственного дыхания, даже проток диаметром 3-4 мм вызывает огромные гемодинамические нарушения. Транспортировка таких деток в кардиохирургический стационар (да и в любой другой) сопряжена с огромным для них риском, и поэтому нередко кардиохирурги выезжают в роддома и стационары, где выхаживаются детки с такой экстремальной низкой массой тела, и там, на месте проводят операцию по устранению протока.
После операции, риск которой практически равен нулю, дети отлично себя чувствуют, и они, и родители быстро забывают неприятный момент их жизни. Перевязка открытого артериального протока — радикальная, т.е. полностью излечивающая операция, и после нее человек практически здоров.
Строго говоря, открытый артериальный проток врожденным пороком сердца не является, т.к. сердце при нем нормально. Он отнесен к этой группе из-за его значения в кровообращении плода и из-за тех нарушений, к которым он может привести при несвоевременном закрытии. В старых, «дохирургических», учебниках указывают, что прожить с этим пороком можно только до 35-40 лет.
В последние годы благодаря появлению нового инструментария и накоплению опыта, открытый артериальный проток все чаще закрывают с применением рентгенохирургической техники. Это производится не в обычной операционной, а в рентгенохирургическом кабинете, и о том, как проходит процедура и подготовка ребенка, вы можете прочитать выше, где описаны катеризация и зондирование сердца.
В данном случае ребенку путем пункции (прокола) артерии на бедре, в самом верху, введут особый катетер с устройством на кончике, которое закроет проток из просвета нисходящей грудной аорты. Процедура занимает 1-1,5 часа и выгодно отличается от операции, при которой все-таки надо открывать грудную клетку путем достаточно большого разреза, оставлять дренаж (трубочку для удаления воздуха и жидкости), которую уберут только на следующий день. Сейчас с помощью различных устройств (спирали, окклюдеры) можно закрыть проток практически любого диаметра и формы. Но операция, даже такая, — это операция, и если ее можно избежать, получив тот же эффект, то так и следует сделать.
К слову сказать, операция перевязки открытого артериального протока была впервые сделана в 1938 году, и эта дата считается годом рождения хирургии врожденных пороков сердца.
Этиология
Специалисты выделяют внешние и внутренние причины заболевания. Эндогенные факторы связывают с генетической предрасположенностью, нарушениями эндокринной регуляции. К экзогенным факторам относят:
- неблагоприятную экологическую ситуацию;
- производственную вредность (работа с летучими химическими соединениями);
- соматические болезни беременной женщины;
- вредные привычки будущей матери (хроническая никотиновая интоксикация, употребление алкоголя во время гестации);
- прием различных фармакологических препаратов.
Внимание!
Порок развития часто диагностируется у детей, которые рождены раньше срока, у глубоко недоношенных младенцев. Существует четкая корреляция ОАП сердца у новорожденного и веса ребенка при рождении, чем она меньше, тем выше риск обнаружения болезни.
Часто аномалия развития сердца сочетается с пороками развития других органов и систем, например, мочеполовой, пищеварительной. В этой ситуации причиной возникновения патологии будет дыхательное расстройство, явления асфиксии, необходимость проведения кислородотерапии и парентерального питания.
Когда должен закрыться
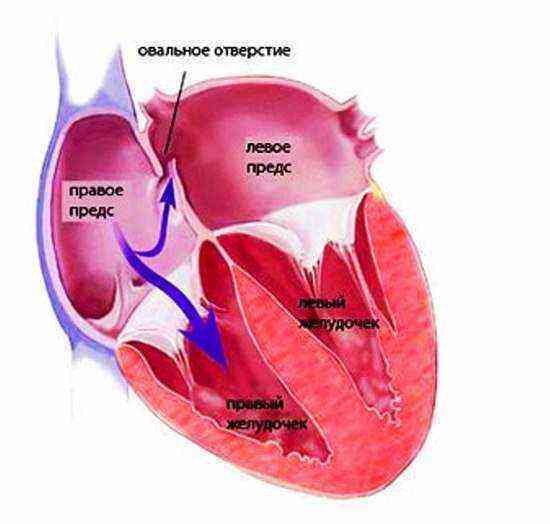
Боталлов (артериальный) проток является структурным образованием сердца плода. Через проток кровь, которая выбрасывается левым желудочком в аорту, попадает в легочный ствол и возвращается снова в левую камеру сердца. При нормальном течении внутриутробного развития плода сразу после его рождения происходит закрытие артериального протока. Он превращается в соединительнотканный тяж. Кислород, который попадает в легкие новорожденного во время первого вдоха, запускает процесс закрытия протока утолщенной интимой. В результате происходит изменение направления тока крови.
Если по каким-то причинам произошло формирование порока, боталлов проток остается открытым и продолжает осуществлять свою функцию, он не зарастает. Состояние характеризуется нарушением легочного кровообращения, нормальной работы сердечной мышцы. ОАП часто выявляется у детей младше трех лет. В редких случаях диагноз может быть поставлен подростку или взрослому пациенту.
Почему не у всех новорожденных закрывается
Причины развития открытого артериального протока у детей до конца не изучены. Специалистами выделены факторы, которые выступают в качестве провокатора заболевания:
- маленькая масса грудничка в раннем неонатальном периоде;
- преждевременные роды;
- гипоксия плода хронического характера;
- врожденный порок сердца;
- различные авитаминозы;
- генетическая предрасположенность;
- близкородственные браки у взрослых;
- возраст беременной старше 35 лет;
- хромосомные патологии, например, синдром Эдвардса, Марфана, Дауна;
- острый инфекционный процесс в начале беременности (краснуха);
- вредные пристрастия (хроническая алкогольная и никотиновая интоксикация, употребление наркотических средств);
- рентгеновское облучение;
- употребление фармакологических препаратов, чей профиль безопасности не доказан;
- работа с химическими реагентами на протяжении первой половины гестации;
- аутоиммунные, системные болезни;
- развитие ревматического эндокардита у плода;
- эндокринные заболевания, например, недостаточная выработка гормонов щитовидной железы, сахарный диабет.
Открытий легочно-сердечный артериальный проток: в чем его опасность?
Как уже было сказано выше, Боталлов проток у детей, только что появившихся на свет, – это норма. Врачи без проблем отдают грудничков родителям и не держат их до закрытия протока. Часто последние пренебрегают профилактическим посещением кардиолога и ограничиваются лишь общим осмотром и вакцинацией. Такой подход к здоровью детей недопустим, так как может вылиться в серьезную угрозу здоровью и даже жизни.
Циркуляция крови при ОАПА
В норме сосуды большого и малого круга не мешают друг другу функционировать. В обеих системах сохраняется определенное давление, венозная кровь не смешивается с артериальной. Если же закрытие артериального протока не происходит:
- повышается давление в кровеносной системе;
- сердце увеличивается, чтобы покрыть нагрузку;
- может измениться направление тока крови.
Все это нарушает схему функционирования и кровообращения и, хоть организм приспосабливается к дополнительной нагрузке, сердечная мышца изнашивается быстрее. Средний возраст жизни людей с такимдиагнозом составляет всего 40 лет.
За счет увеличения размеров сердца возможна деформация грудной клетки и смещение внутренних органов. С возрастом над сердцем образуется заметный горб, который становится характерным признаком заболевания.
Данный врождённый порок сердца налагает определенные ограничения на физические нагрузки, питание, допустимость приема тех или иных препаратов.
Симптомы
Проявления достаточно специфичны, если знать, что искать и в каком порядке. Анатомический дефект на ранних этапах не настолько агрессивен, чтобы в течение считанных месяцев закончиться смертью ребенка.
Потому прогрессирование постепенное, на протяжении длительного времени.
Начальные признаки таковы:
Одышка
Невозможность набрать воздуха. Объективно проявляется усталостью при кормлении. Младенцу необходимо перевести дух, чтобы продолжить.
Так может повторяться несколько раз в течение одного приема пищи. По мере взросления симптом никуда не уходит, приобретает те же черты.
Ребенок задыхается на фоне минимальной физической активности, а затем и вовсе в состоянии покоя.
Снижение толерантности к механическим нагрузкам
Сказывается на общем самочувствии ребенка. Он отказывается от игр, старается больше сидеть, лежать. В ранние дни признак проявляет себя длительным периодом сна, коротким бодрствованием.
И если в младенческие годы это можно связать с процессом формирования центральной нервной системы и быстрой физиологической утомляемостью, позднее вариантов не остается.
Бледность кожных покровов
ОАП сердца у новорожденных относится к так называемым белым порокам. Когда кожа становится мелового цвета или молочного оттенка. Связано это со спазмом периферических сосудов.
Сопровождается похолоданием конечностей. В противоположность им, синие пороки дают, преимущественно, цианоз носогубного треугольника и кожи.
Строгого разграничения нет. Оба симптома могут присутствовать одновременно.
Кашель
Постоянный, сначала непродуктивный, без выделения мокроты. Затем с отхождением небольшого количества слизистого вязкого экссудата.
По мере развития болезни возникает кровохаркание, выход жидкой соединительной ткани через дыхательные пути.
Это негативный признак, указывающий на выраженную клиническую картину, неблагоприятный прогноз и высокую вероятность смерти от сердечной недостаточности.
Частые инфекционно-воспалительные процессы
В легких и бронхах. Обусловлены застойными явлениями в малом круге. Представляют значительную опасность для детей, поскольку могут закончиться острой дыхательной недостаточностью и смертью от асфиксии.
Медленный набор веса
Степень отставания в физическом и даже ментальном развитии, зависит от тяжести патологического процесса.
Клиническая картина проявляет себя на 3-5 день с момента рождения.
Бывают исключения, когда порок никак не выделяется долгие годы, в таком случае возможно случайное обнаружение в ходе диагностики по поводу прочих патологий. Или же при обращении пациента к кардиологу по вопросу тревожных симптомов.
Каких именно:
- Боли в грудной клетке неясного происхождения. Обычно слабые, давящие или жгучие. Приступ продолжается от пары секунд до нескольких минут и заканчивается полной компенсацией состояния. Как будто ничего и не было.
- Аритмии. По типу синусовой тахикардии. Если порок декомпенсирован, то есть организм уже не в силах сглаживать нарушения им провоцируемые, возникает брадикардия как ответ на падение сократительной способности миокарда и ослабление трофики.
- Одышка. Выраженная, на фоне физической активности или в состоянии покоя. При перемене положения тела становится интенсивнее.
- Кашель, возможно с кровью. У пациентов старшей возрастной группы, 18+ требуется дифференциальная диагностика. Отграничить симптомы нужно от таковых при туберкулезе и раке легких, хотя у столь молодых людей подобные заболевания встречаются довольно редко.
- Периферические отеки. Сначала в процесс вовлекаются только ноги, затем руки и лицо. Это результат застойных явлений в организма. Последствие не самого порока, а хронической сердечной недостаточности. Она присутствует у большинства пациентов с длительным течением открытого артериального протока.
- Бледность кожных покровов. Может соседствовать с цианозом носогубного треугольника. Хриплый голос, нарушение процессов говорения. Изменение тембра.
- Головная боль. Цефалгия в затылке или теменной области. Также вертиго, нарушение ориентации в пространстве. Мир буквально идет кругом. Это не постоянные симптомы, они возникают спонтанно, на некоторое время. Затем отступают.
- Нарушения сознания. Обмороки. Все три проявления, указанные выше — результат ослабления трофики головного мозга. Неблагоприятный прогностический признак, если нет лечения. Вероятен инсульт и тяжелая инвалидность.
Внимание:
Типичная клиническая картина складывается из легочных и сердечных моментов, что говорит о нарушенной работе малого круга. Значит нужно смотреть именно в эту сторону.
Симптоматика отклонения
Незаращение Боталлова протока сопровождается побледнением кожных покровов. Внутренние органы не ощущают кислородного голодания. Именно по этой причине маленький пациент чувствует себя удовлетворительно.
Симптоматика проявляется, если размер артериального протока после рождения составляет:
- 1,4-1,6 мм – у преждевременно рожденных детей;
- более 9 мм – у малышей, рожденных в срок.
При легкой степени патологии ребенок чувствует себя удовлетворительно
При меньших размерах протока патология никак не проявляется. Отклонение характеризуется:
- снижением аппетита;
- чрезмерной усталостью;
- затруднениями при дыхании;
- учащенным сердцебиением;
- нарушением сна;
- задержками в физическом развитии;
- медленным набором веса;
- ранней и тяжело протекающей пневмонией.
При наличии ВПС ОАП ребенок чрезмерно плаксив, аппетит снижается, сон нарушен. Малыш постоянно просыпается. У маленького пациента присутствует одышка, пульс выше нормы.
Обычно симптоматика возникает уже в первые дни после рождения. У малышей, имеющих отклонение, часто возникает пневмония и бронхит. Маленькие пациенты существенно отстают в развитии от своих сверстников. У них присутствует повышенная утомляемость. Периодически возможны признаки тахикардии.
Пневмония и бронхит нередко являются сопутствующими заболеваниями при открытом протоке
Прогрессирование отклонения происходит спонтанно. Это возможно в подростковом возрасте, при вынашивании ребенка или при сильных физических нагрузках.
Во взрослом периоде может произойти разрыв артериального протока. Присутствует чрезмерная потливость и учащенное дыхание. Пациент подвержен инфекционным заболеваниям.
Когда обратиться к доктору
Далеко не в каждом случае родители могут заметить изменения в состоянии здоровья своего ребенка и заподозрить эту врожденную патологию, что, безусловно, ухудшает прогноз для малыша.
Чем раньше был найден порок развития, тем больше шансов провести адекватную терапию и скомпенсировать успевшие развиться патологические симптомы заболевания.
Родителям стоит запомнить, что поход к доктору необходим, если они выявили следующие симптомы у своего малыша:
- нарушение ритма сна;
- сонливость;
- медленное увеличение массы тела;
- одышка в покое или после небольших нагрузок;
- синюшный оттенок кожи после нагрузок;
- вялость, отказ от игр и развлечений;
- частые ОРЗ и ОРВИ.
Свое обращение следует сделать к участковому педиатру, который при наличии патологических симптомов может отправить на консультацию к другим специалистам: детскому кардиологу, детскому кардиохирургу.
Диагностика
Аогоритм следующий:
- Жалобы и анамнез. Для младенцев с ОАП характерно: одышка, тахикардия, тахипное, гипотрофия, низкая прибавка в весе. У детей старшего возраста превалирует наличие одышки при физической нагрузке, отставание в физическом развитии, частые респираторные заболевания.
Клиника ОАП зависит от размера ОАП, возраста ребенка и легочного сосудистого сопротивления.
| Малый ОАП | Крупный ОАП |
| Возможно асимптоматическое течение. | симптоматическое течение обусловлено объемом лево-правого шунтирования и увеличением легочного сосудистого сопротивления.
характерны признаки сердечной недостаточности (одышка, отставание в соматическом развитии). частые инфекции нижних дыхательных путей и ателектазы |
- Физикальное обследование. Внешний осмотр: усиленный сердечный толчок, систолическое дрожание по верхнему краю грудины слева, высокий и частый пульс. Аускультация: второй тон нормальный или усилен над областью легочной артерии при развитии легочной гипертензии. Систолодиастолический «машинный» шум с максимальным усилением слева в подключичной области и по верхнему краю грудины. Нарастающий систолический шум в 3 точке (характерен для новорожденных и при развитии легочной гипертензии).
- Лабораторные исследования: NT-proBNP: повышенный уровень натрийуретического пропептида при наличии симптомов сердечной недостаточности.
- Инструментальные исследования:
- ЭКГ: у старших пациентов может встречаться гипертрофия левых отделов, при большом ОАП возможна сочетанная гипертрофия обоих отделов сердца, при развитии ЛГ признаки гипертрофии правых отделов сердца. Обзорная рентгенография органов грудной клетки: кардиомегалия и обогащение легочного сосудистого рисунка, при развитии ЛГ нормальные размеры сердца с выбуханием легочной дуги.
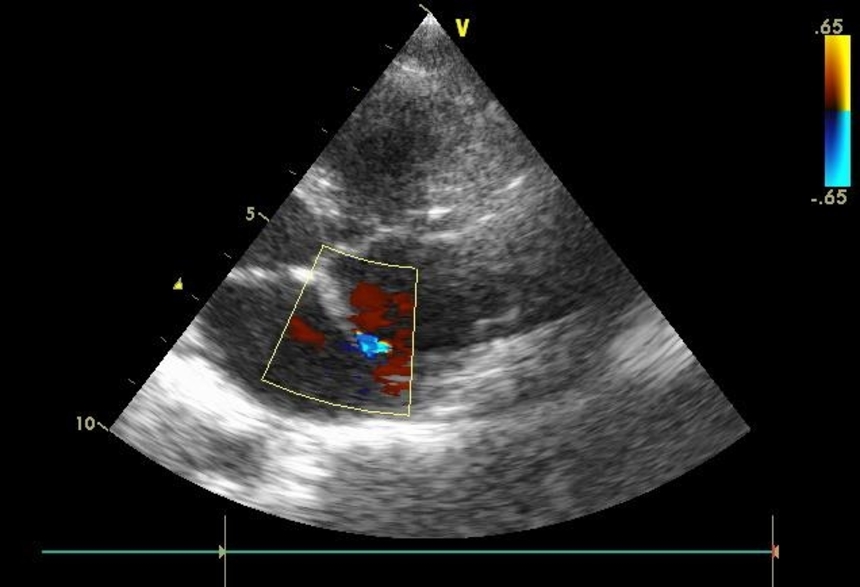
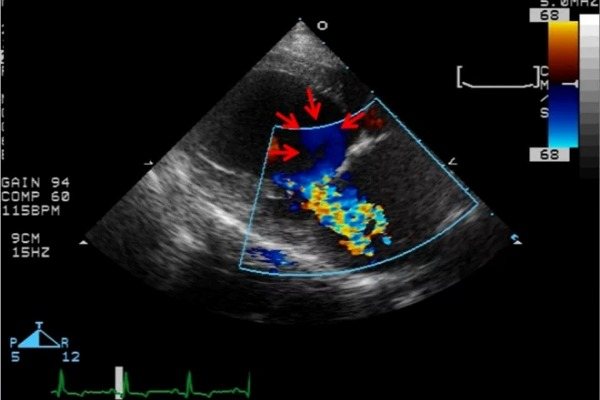
- Эхокардиография (трансторакальная и чрезпищеводная): визуализация ОАП и сочетанных аномалий, цветное допплеровское исследование позволяет определить диаметр и направление шунта, увеличение левых отделов сердца и относительная митральная недостаточность («митрализация» порока) – косвенные признаки ОАП.
- КТ-ангиография/МРТ грудной аорты – по показаниям.
- Катетеризация полостей сердца – по показаниям: у младенцев выполняют крайне редко, у старших пациентов используют как одномоментную диагностическую и лечебную процедуру для установки окклюдера.
- Показания для консультации специалистов. Показанием для консультации специалистов является наличия у пациента сопутствующих патологий других органов и систем за исключением ССС. Консультации могут осуществляться как в до-, так и в послеоперационном периоде.
Диагностика
Определения ОАП при развитии плода внутри утробы матери нет возможности, так как открытый артериальный проток – это нормальное явление для развивающегося внутри матери эмбриона.
Для точного диагностирования заболевания применяют следующие аппаратные методы:
| Метод исследования | Характеристика |
|---|---|
| Ультразвуковое исследование сердца (УЗИ) | Данное исследование предоставляет возможность визуализировать работу сердца, определить толщину сердечной мышцы, размерность артериального протока. Ультразвуковое обследование помогает визуально увидеть дефекты сердца и его сосудов, а также оценить сердечные сокращения. |
| Эффективной является допплерография (комплексный метод УЗИ исследования, при помощи УЗИ сердца и дуплексного сканирования сосудов), который поможет определить ширину артериального прохода и быстрое движение крови через аорту. | |
| Электрокардиограмма (ЭКГ) | Данный вид исследования фиксирует частоту сокращений. Также по ЭКГ можно определить рост размеров сердце, что характерно ОАП. |
| Рентген грудной клетки | Производится обучение рентгеновскими лучами, с целью получить визуальное отображение органов грудной клетки. При ОАП результатам характеры увеличенное сердце и застой крови в сосудах легких. |
| Оксиметрия | Исследование проводится без проникновения в организм. Результатом его является измеренное количество кислорода в крови. При помощи данного исследования можно определить обратный ток крови, через ОАП. |
| Аортография | Метод исследования, при котором вводят контрастную жидкость в сердце, после чего делают рентгеновские снимки. Если жидкость окрашивает сразу и аорту, и легочный ствол – это является признаком ОАП. Результаты хранятся в памяти компьютера, что позволят изучать их не один раз. |
| Катетеризация сердца | Эффективный метод диагностирования при ОАП. Диагноз подтверждается, когда зонд спокойно проходит из легочного ствола через проток нисходящей аорты. |
| Фонокардиография | Исследование помогает определить пороки сердца и структурные отклонения между полостями. Производится при помощи графического отображения тонов сердца и измерения длительности шумов и их периодичности. |
Вид исследования подбирается исключительно лечащим врачом, после первичного осмотра.
Диагностика
- Электрокардиограмма – в большинстве случаев без изменений. Признаки перегрузки правой половины сердца появляются после того, как сосуды легких сжимаются в ответ на переполнение кровью. Сердцу становится трудно перекачивать по ним кровь и его камеры растягиваются.
- Рентген грудной клетки показывает изменения связанные с переполнением легочных сосудов кровью и нагрузкой на правое предсердие и желудочек:
- увеличение правой половины сердца;
- выбухание легочной артерии;
- расширение крупных сосудов легких.
- Ангиография разновидность рентгенологического исследования, при которой в сосуды вводят контрастное вещество, чтобы изучить направление тока крови:
- «закрашенная» кровь из левой половины сердца через проток попадает в легочную артерию;
- наполнение легочного ствола кровью с контрастным веществом.
- Фонокардиография
выявляет специфический шум, который принято называть «машинным».
– графическая запись звуков сердца.
- Эхокардиография или УЗИ сердца позволяет:
- увидеть наличие открытого артериального протока;
- установить диаметр отверстия;
- вычислить количество и направление крови, проходящей через него (при использовании допплерографии).
- Катеризация сердца (зондирование или короногорамма) выявляет:
- повышение давления в правом желудочке;
- насыщение крови кислородом в правых отделах сердца и в легочной артерии;
- иногда можно ввести катетер из легочной артерии в аорту.
- Компьютерная томография при ОАП определяет:
- открытый проток;
- его размеры и особенности расположения.
Подробнее о методах диагностикиЭлектрокардиограмма
- перегрузка и утолщение стенок левого желудочка;
- перегрузка и утолщение правых отделов сердца, развивается после значительного повышения давления в сосудах легких.
Рентгенография грудной клетки.
- расширены крупные сосуды легких. Это связано с застоем в них больших количеств крови;
- увеличение границ сердца;
- увеличение легочного ствола, в который вливается дополнительный объем крови из аорты;
- в тяжелых случаях видны признаки отека легких.
Фонокардиография
Эхокардиография (УЗИ сердца).
- открытый артериальный проток;
- диаметр отверстия в нем;
- состояние и толщину сердечной мышцы;
- ток крови, который забрасывается из аорты в легочную артерию (доплеровское исследование).
Катеризация сердца.
- повышенное содержание кислорода в правом предсердии, желудочке и легочной артерии;
- повышенное давление в правых отделах сердца и легочном стволе;
- если отверстие в протоке достаточно большое, то можно ввести зонд из легочной артерии в аорту.
АнгиографияСпиральная компьютерная томография
- открытый артериальный проток;
- его длина, ширина;
- наличие сужений в разных его частях;
- строение и состояние сосудов, по которым планируется ввести зонд;
- особенности движения крови через боталлов проток.