Подкожная инъекция, техника, места вкола
Содержание:
- Внутримышечное введение лекарственных веществ
- Внутримышечное введение лекарственных средств
- Подкожные инъекции.
- Внутривенная инъекция: алгоритм проведения процедуры
- Подкожный путь введения
- Алгоритм манипуляции
- Использование при беременности
- Особенности подкожных инъекций
- Особые указания
- Какие лекарства назначают подкожно?
- Область применения внутрикожных инъекций
- Внутрикожная инъекция, нюансы и алгоритм выполнения — Вакцинация
- Внутривенная инфузия: осложнения
- Возможные проблемы и их решение
- Подкожные инъекции.
- Когда инъекции необходимы
- Предупреждения
Внутримышечное введение лекарственных веществ
Лекарственные средства, назначаемые врачом, вводятся в организм пациента энтерально (через пищеварительный тракт) и парентерально (минуя ЖКТ). Один из наиболее популярных методов парентерального введения лекарств — внутримышечная инъекция — процедура, которой должна владеть каждая медицинская сестра.
Внутримышечные инъекции проводятся в процедурном кабинете стационара или амбулаторного медицинского учреждения, в палате непосредственно в постели больного и в домашних условиях по назначению участкового врача.
Целью процедуры является введение лекарственного раствора в мышечную ткань.
Показания к внутримышечным инъекциям определяет исключительно лечащий или дежурный врач.
Противопоказания. Определяются врачом. В месте инъекции не должно быть воспалительных и/или дегенеративных процессов (гнойники, сыпь, ожоги и т.п.)
Достоинства метода. Точная дозировка. Быстрое поступление лекарственного средства в организм, хотя не молниеносное (как при внутривенном введении). Достаточно точное дозирование препарата.
Внутримышечное введение лекарственных средств
Материалы
и инструменты
Манипуляционный
столик, кушетка, две емкости для
дезинфекции, шприц инъекционный
одноразовый (объемом 5—10 мл), игла
инъекционная стерильная (длиной не
менее 38–40 мм), лоток стерильный, лоток
нестерильный, контейнер для сбора
отходов, антисептик для обработки
инъекционного поля, антисептик для
обработки рук, 3 салфетки или 3 ватных
шарика, мыло жидкое, перчатки нестерильные
(1 пара), дезинфицирующие средства.
Подготовительный
этап
Перед
выполнением инъекции уточните фамилию
пациента, проверьте название препарата
и соответствие его дозы назначению
врача.
Уточните
у пациента индивидуальную переносимость
препарата, соберите аллергологический
анамнез.
Объясните
пациенту цель и ход предстоящей
манипуляции, получите информированное
согласие на парентеральное введение
препарата.
Важным
требованием техники безопасности при
выполнении инъекции является обработка
рук по гигиеническому стандарту до и
после манипуляции и использование
медицинских перчаток.
Ход
выполнения
Обработайте
руки по стандарту гигиенической
обработки.
Соберите
одноразовый инъекционный шприц по
стандарту.
Наберите
в шприц лекарственный препарат (раствор)
по стандарту набора лекарственного
препарата из ампулы или флакона и
положите его в стерильный лоток.
Разместите
необходимое оснащение на манипуляционном
столике.
Выберите
безопасное положение для инъекции в
зависимости от вводимого препарата и
состояния пациента.
Предложите
пациенту занять удобное положение (сидя
или лежа) или помогите ему занять удобное
положение.
Выберите
и осмотрите анатомические области,
которые обычно используются для
внутримышечных инъекций: широкую
латеральную мышцу бедра, верхний наружный
квадрант ягодицы, дельтовидную мышцу.
Убедитесь
в отсутствии признаков воспаления и
повреждения кожи, отека и инфекции и
пропальпируйте планируемый участок
инъекции.
Чтобы
избежать случайного повреждения верхней
ягодичной артерии и седалищного нерва
при выполнении внутримышечной инъекции
в ягодичную область, следует использовать
точку Галло.
Для
нахождения точки Гало мысленно проведите
горизонтальную линию от места начала
межъягодичной щели до большого вертела
бедренной кости.
Затем
разделите линию пополам и мысленно
проведите вертикальную линию.
Точка
Галло будет располагаться на пересечении
горизонтальной и вертикальной линий в
верхнем наружном квадранте ягодицы.
Наденьте
нестирильные перчатки.
Смочите
кожным антисептиком 2 ватных шарика.
Одним обработайте инъекционное поле,
другим – место инъекции. Сбросьте шарики
в контейнер.
Большим
и указательным пальцами левой руки туго
натяните кожу в месте инъекции (или
захватите кожу с подлежащей мышцей,
если регистрируется отсутствие
подкожно-жирового слоя).
Возьмите
шприц в правую руку, введите иглу на 2/3
длины под углом 90 градусов, придерживая
канюлю указательным пальцем.
Для
гарантии безопасности внутримышечной
инъекции потяните поршень одноразового
шприца на себя, убедитесь в том, что
инъекционная игла случайно не попала
в кровеносный сосуд, и медленно введите
препарат.
Аккуратно
извлеките иглу, придерживая канюлю
указательным пальцем, прижмите к месту
инъекции третий ватный шарик, смоченный
кожным антисептиком.
Сбросьте
использованные одноразовые инструменты
и изделия медицинского назначения в
контейнер для сбора отходов.
Обработайте
руки по гигиеническому стандарту.
Сделайте
запись о выполнении инъекции в документах
учета.
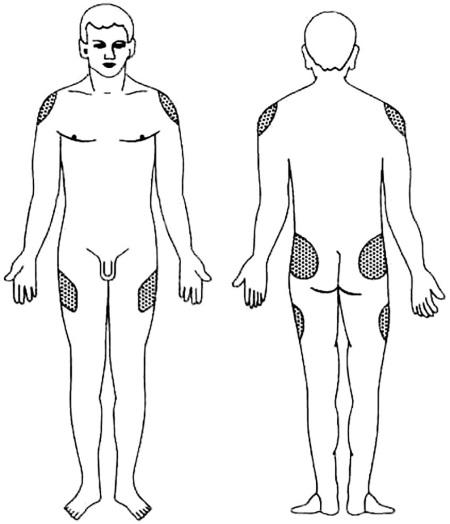
Рис. 12.
Области выполнения внутримышечной
инъекции
Подкожные инъекции.
Показания:
Подкожные инъекции используют для
пролонгации всасывания и действия
лекарственного препарата (гепарин,
инсулин, вакцинация и др.)
Локализация.
Для выполнения подкожных инъекций
наиболее удобным местом являются
наружная поверхность плеча и бедра
подлопаточная область боковая поверхность
брюшной стенки.
Техника.
Предварительно
обрабатывают выбранное место тампоном
, смоченным 70% раствором спиртом или
другим антисептическим раствором.
Левой рукой формируют кожную складку,
после чего в основание складки игла
вводится на 1/3 иглы. Кожную складку
отпускают и вводят содержимое шприца.
Осложнения. Некроз кожи.
Образование
инфильтрата — появление в месте введения
препарата плотного болезненного
уплотнения.
Инфицирование — в
месте образовавшегося инфильтрата
развитие гиперемии, усиление и появление
пульсирующих болей, наличие флюктуации.
Техническое
оснащение:
одноразовый стерильный шприц, стерильные
ватные шарики, 70 % спирт, муляж для
инъекций.
Внутривенная инъекция: алгоритм проведения процедуры
- Предложить пациенту занять удобное положение лежа на кушетке или на койке в палате.
- Снять нестерильные перчатки, поместить их в емкость для отходов класса Б.
- Обработать кожу рук антисептиком.
- Надеть стерильные перчатки для проведения внутривенной инъекции.
- Выбрать конкретное место венепункции. Осмотреть и пропальпировать его на наличие признаков воспаления, повреждений, инфильтрации. При их наличии поменять место инъекции, сообщить лечащему врачу.
- Наложить пациенту жгут выше места инъекции. В случае пунктирования локтевой (кубитальной) вены — на среднюю треть плеча. Жгут накладывается не на кожу, а поверх одежды или пеленки. При этом на ближайшей артерии должен пальпироваться пульс.
- При инъекции в кубитальную вену пациент максимально разгибает руку в локтевом суставе. С этой целью по локоть подкладывается специальная подушка.
- Попросить пациента несколько раз сжать и разжать кулак. Для облегчения этого действия применяются резиновые мячи небольших размеров. Пациент сдавливает мяч, затем раскрывает ладонь — так несколько раз.
- Непосредственно перед пункцией вены попросить пациента сжать кулак и держать его в этом положении.
- Осмотреть и пропальпировать вену, которая будет пунктирована.
- Кожу на месте предполагаемой венепункции обработать стерильными салфетками с антисептиком. Используются минимум 2 салфетки, при необходимости — больше. Кожа протирается от центра к периферии круговыми движениями. Первая салфетка — обширное поле площадью около 20*10 см. Вторая салфетка — непосредственно место венепункции площадью около 3*3см.
Венепункция
- В правую руку взять шприц, защитный колпачок снять. Указательным пальцем придерживать канюлю иглы. Игла находится срезом вверх!
- Левой рукой зафиксировать вену пациента, натянув кожу вниз большим пальцем. При этом палец находится ниже места инъекции на 4-5 см.
- Держа иглу срезом вверх, проколоть кожу почти параллельно ее поверхности, под углом 15º. Далее пунктируется вена — игла вводится не больше, чем на половину своей длины. При попадании иглы в вену появляется ощущение попадания «в пустоту».
- Чтобы убедиться, что игла находится в вене, проводится контроль. Зафиксировав шприц одной рукой, другой оттянуть поршень шприца на себя. Если кровь поступает в полость шприца — игла в вене.
- Снять (ослабить) жгут, попросить пациента разжать кулак. Повторно провести контроль нахождения иглы в вене.
Введение лекарственного вещества и завершение инъекции
Придерживая в фиксированном положении одной рукой цилиндр и канюлю шприца, другой рукой медленно нажимать на поршень, вводя раствор в кровеносное русло. Около 0,5 мл раствора оставляется в шприце.
Время введения препарата прописывается врачом. В процессе процедуры медицинская сестра должна контактировать с пациентом, справляться о его самочувствии. При ухудшении состояния пациента срочно сообщить врачу через нарочного.
- Прижав к месту прокола салфетку с антисептиком, быстро, но аккуратно извлечь иглу. Не следует выдергивать резко, это вызывает боль.
- Попросить пациента придержать салфетку.
- Использованный шприц поместить на время в нестерильный лоток.
- Салфетку с антисептиком у пациента заменить на сухую стерильную салфетку, наложить поверх нее давящую повязку.
- Снять иглу в емкость-контейнер для острых предметов — отходов класса Б.
- Шприц поместить в другую емкость для отходов класса Б.
- Снять перчатки.
- Отработанный расходный материал поместить в емкость для отходов класса Б.
- Вымыть руки гигиеническим способом и обсушить.
- Справиться у пациента о его самочувствии.
- Сделать необходимые отметки в медицинской документации на бумажных и электронных носителях.
Подкожный путь введения
В
связи с тем, что подкожно-жировой слой
хорошо снабжен кровеносными сосудами,
для более быстрого действия лекарственного
вещества применяют подкожные инъекции.
Подкожно введенные лекарственные
вещества оказывают действие быстрее,
чем при введении через рот, т.к. они
быстро всасываются. Подкожные инъекции
производят иглой самого малого диаметра
на глубину 15 мм и вводят до 150 мл
лекарственных препаратов, которые
быстро всасываются в рыхлой подкожной
клетчатке и не оказывают на нее вредного
воздействия.
Наиболее удобными
участками для подкожного введения
являются:
-
область холки;
-
подлопаточное
пространство;
В
этих местах кожа легко захватывается
в складку и отсутствует опасность
повреждения кровеносных сосудов, нервов
и надкостницы.
Не рекомендуется
производить инъекции:
-
в места с отечной
подкожно-жировой клетчаткой; -
в уплотнения от
плохо рассосавшихся предыдущих инъекций.
Выполнение подкожной
инъекции:
-
вымойте руки
(наденьте перчатки); -
обработайте
место инъекции последовательно двумя
ватными шариками со спиртом: вначале
большую зону, затем — непосредственно
место инъекции; -
третий шарик со
спиртом подложите под 5-й палец левой
руки; -
возьмите
в правую руку шприц (2-м пальцем правой
руки держите канюлю иглы, 5-ым пальцем
— поршень шприца, 3-4-ым пальцами держите
цилиндр снизу, а 1-ым пальцем — сверху); -
соберите левой
рукой кожу в складку треугольной формы,
основанием вниз; -
введите иглу под
углом 45° в основание кожной складки на
глубину 1-2 см (2/3 длины иглы), придерживайте
указательным пальцем канюлю иглы; -
перенесите левую
руку на поршень и введите лекарственное
средство (не перекладывайте шприц из
одной руки в другую); -
извлеките иглу,
придерживая ее за канюлю; -
прижмите место
укола ватным шариком со спиртом; -
сделайте легкий
массаж места инъекции, не отнимая ваты
от кожи; -
наденьте на
одноразовую иглу колпачок, сбросьте
шприц в емкость для мусора.
Внимание!
Если в шприце имеется небольшой пузырек
воздуха, вводите лекарство медленно и
не выпускайте весь раствор под кожу,
оставьте небольшое количество вместе
с пузырьком воздуха в шприце. Подкожный
путь введения препаратов желателен для
пациентов с расстройствами свертывания
крови – риск кровотечений у таких
пациентов после подкожной инъекции
значительно ниже, чем при внутримышечном
введении
Подкожный
путь введения препаратов желателен для
пациентов с расстройствами свертывания
крови – риск кровотечений у таких
пациентов после подкожной инъекции
значительно ниже, чем при внутримышечном
введении.
Преимущества:
Сравнительная простота техники,
незначительно меньшая болезненность
по сравнению с внутримышечной инъекцией.
В отличие от внутрикожного введения,
можно ввести больший объем препарата.
Точность введенной дозы (по сравнению
с внутрикожным и пероральным способом
введения).
Недостатки:
«Депонирование» препарата и как следствие
– меньшая скорость действия и его.
Большее число местных реакций — покраснений
и уплотнений в месте введения.
Алгоритм манипуляции
Последовательность
действий
Обоснование
Подготовка
к процедуре.
1.1. Подготовить все необходимое к
манипуляции.
Проверить
фамилию больного, соответствие
препарата врачебному назначению,
прозрачность, цвет, срок годности.
Уточнить аллергологический
анамнез.
Эффективность
проведения манипуляции. Предупреждение
осложнений.
1.2. Разъяснить пациенту смысл манипуляции.
Убедиться в наличии у пациента
информированного согласия на
предстоящую процедуру введения
лекарственного препарата. В случае
отсутствия такового уточнить дальнейшие
действия у врача.
Профилактика
осложнений, уважение прав пациента
(Этический
кодекс медсестры РФ ст. 7).
1.3.
Провести гигиеническую антисептику
рук.
Инфекционная
безопасность
1.4. Обработать шейку ампулы (крышку
флакона)
шариками
со спиртом-двухкратно.
Инфекционная
безопасность
1.5.
Подготовить шприц и иглу для набора
препарата. Набрать лекарство в шприц
из ампулы или флакона.
Правильность
выполнения
манипуляций.
1.6.
Произвести смену иглы (надеть на конус
шприца иглу для в/м инъекции).
Использованную иглу поместить в
емкость с дез. р-ром.
Инфекционная
безопасность и соответствие требованиям
постановки в/к инъекций.
1.7. Предложить или помочь пациенту
занять удобное
положение: сидя или
лежа.
Доступ
к месту инъекции.
1.8. Определите место инъекции (выбрать,
осмотреть,
пропальпировать).
Предупреждение
осложнений.
1.9. Надеть перчатки (стерильные),
непосредственно
перед проведением инъекции целесообразно
обработать нестерильные перчатки
раствором
антисептика;
Инфекционная
безопасность.
2.
Выполнение процедуры.
2.1. Обработайте место
инъекции в
одном направлении раствором
антисептика, первым
шариком — широкое поле,
вторым – непосредственно
место инъекции, подождите, пока
антисептик
испарится (место инъекции
должно быть сухим);
Инфекционная
безопасность.
2. 2.
Пальцами левой руки натянуть кожу в
месте инъекции, одновременно фиксируя
руку.
Обеспечение
введения препарата в роговой слой
кожи.
2.3. Взять шприц другой рукой, придерживая
канюлю
иглы указательным
пальцем. Игла должна быть срезом вверх,
ввести в кожу только срез иглы под
углом 5о.
Обеспечение
введения препарата в роговой слой
кожи.
2.4. 2-ым пальцем правой руки зафиксировать
иглу, прижав её к коже.
Обеспечение
введения препарата в роговой слой
кожи.
Обеспе 2.5
Левую руку перенести на
поршень, осторожно ввести лекарство.
Обеспечение
введения препарата в роговой слой
кожи.
Обеспечение 2.6. Быстрым движением
извлечь иглу
Запомните! После инъекции шарик не
прикладывается!
Критерии правильности выполнения
инъекций:
-на местеинъекции должна
появиться папула;
—
симптом «лимонной корочки».
Обеспечение
введения препарата в роговой слой
кожи.
2.7. Объяснить пациенту, что на место
инъекции не должна попадать вода,
нельзя травмировать это место до
определения результата реакции.
Эффективность
воздействия
Препарата
и достоверность результата реакции.
3.
Окончание процедуры.
3.1. Весь использованный инструментарий
и материал
подлежат дезинфекции.
Профилактика
ВБИ.
3.2. Провести гигиеническую
антисептику рук.
Профилактика
ВБИ.
3.3. Сделать соответствующую
запись о результатах
выполнения в медицинскую документацию.
Контроль
количества выполненных инъекций и
преемственность в работе медсестры.
Использование при беременности
У многих женщин в период вынашивания ребенка диагностируется патологическое изменение состава крови. По данным клинических исследований, выяснилось, что несмотря на то, что лекарство может вызвать некоторые побочные эффекты, польза от его применения все же выше предполагаемых рисков.
ПОДРОБНЕЕ ПРО: Высокое давление у мужчин: основные причины, клинические проявления, первая помощь и способы лечения
Следует отметить, что во время беременности должна четко соблюдаться инструкция по применению препарата и рекомендации лечащего врача. Если обычно доза медикамента для взрослого пациента составляет 5 тыс. ед. в сутки, для беременной суточная норма определяется в зависимости от веса пациентки и других особенностей организма.
Во время терапии целесообразно использовать препараты кальция, так как Гепарин нарушает распределение этого вещества в организме.
Лекарство не способно проникать через плаценту, поэтому женщинам в положении не стоит опасаться за здоровье плода.
Особенности подкожных инъекций
Подкожная инъекция осуществляется на глубину 15 мм с помощью одноразовых шприцев 1-2 мл и игл длиной 20 мм и сечением 0,4 мм. За один раз подкожно обычно вводят около 2 мл препарата. Если ввести более 5 мл раствора, возникает риск перерастяжения тканей, образования инфильтрата.
Подкожно-жировая клетчатка богата кровеносными сосудами, поэтому всасывание лекарственных препаратов происходит быстрее, чем при их пероральном (через рот) введении. Однако лекарство действует медленнее, чем при внутримышечном или, особенно, внутривенном введении. Это обусловлено тем, что сеть кровеносных сосудов в подкожно-жировой клетчатке развита слабее, чем в мышцах.
Подкожные инъекции оптимальны в случаях, когда:
- Не требуется немедленного эффекта от введения препарата: растворы всасываются в течение 15-30 минут: таким способом часто осуществляют прививки.
- Нужно обеспечить постепенное поступление (пролонгированное воздействие лекарства) препарата в кровоток.
Медикаменты для пролонгированного воздействия обычно выпускаются в виде:
- суспензий;
- масляных растворов.
В этом случае в подкожной клетчатке образуется запас (депо) лекарства, который медленно поступает в кровоток.
С помощью подкожных инъекций также может осуществляться местная анестезия.
Справка! Некоторые препараты нельзя вводить внутримышечно или внутривенно. Например, с гепарином и его производными можно делать только подкожные или внутривенные инъекции. При внутримышечном его введении в местах инъекций остаются гематомы. Внутривенные инъекции запрещены при применении масляных растворов: они способны закупорить сосуд и вызвать некроз тканей.
Особые указания
При использовании гепариновых препаратов для инъекции, важен их срок годности
Он не более 1 месяца, поэтому важно использовать ампулы за это время
Хранить препараты необходимо в темном и сухом помещение, с температурой не выше 10 градусов. Оптимальный вариант — полочка на дверце холодильника.
Не стоит пугаться неблагоприятной гемостазы. Главное, вовремя диагностировать отклонение и приступить к лечению. Только так шансы родить здорового ребенка приравниваются к 99%. Согласитесь, это хороший прогноз!
Republished by Blog Post Promoter
СОВЕТУЕМ ОЗНАКОМИТСЯ:
Вакцина для собак Нобивак: схема вакцинации
Предыдущая статья
Как применять препарат Галавит в уколах: дозировка и показания к использованию
Следующая статья
Какие лекарства назначают подкожно?
Подкожно вводят множество лекарственных препаратов, а также различные вакцины. Но нас интересуют в большей степени лекарства, имеющие отношение к планированию беременности. Самые известные и часто назначаемые приведены ниже:
- Раствор алоэ. Алоэ подкожно назначают в комплексном лечении хронических инфекций женских половых органов, которые приводят к развитию . Алоэ имеет свойство хорошо стимулировать иммунитет.
- Пурегон и другие препараты фолликулостимулирующего гормона. Вводятся обычно подкожно для стимуляции созревания фолликулов в или у женщин с нарушенной работой яичников в обычных циклах. Все гормональные препараты требуют четкого соблюдения времени инъекций.
- Прегнил и другие препараты хорионического гонадотропина человека. Препараты эти необходимы в том случае, когда у женщины не наступает самостоятельная овуляция, например, фолликулы не лопаются, а перерастают в кисту. Укол ХГЧ способствует окончательному дозреванию и выходу яйцеклетки из зрелого фолликула. По этой причине такие препараты являются обязательными в протоколе ЭКО строго за 36 часов до пункции яйцеклеток (за этот период фолликулы станут зрелыми, но произвольная овуляция не произойдет).
- Диферелин. Используется в длинных протоколах ЭКО в качестве блокады (искусственный климакс).
- Клексан или фраксипарин применяют при необходимости разжижения крови также в основном в протоколах искусственного оплодотворения.
Область применения внутрикожных инъекций
Инъекции применяются в следующих областях:
- Диагностические цели: в организм попадает возбудитель болезни или аллергии и выявляет его реакцию. Препарат вводится в небольшом количестве, поэтому абсолютно безопасен для человека. Через некоторое время реакцию измеряют и оценивают результат.
- Местное обезболивающее – процедура, помогающая снизить чувствительность кожи при помощи анестетика. Для этого на небольшом участке тела делается сразу несколько инъекций. Обычно такие инъекции делаются в косметологических процедурах, пластических операциях. Ход действий всегда одинаковый.
- В косметологии инъекции применяются для проведения омолаживающих процедур и процедур по изменению внешности. Действия могут отличаться, это зависит от проводимого мероприятия.
Внутрикожная инъекция, нюансы и алгоритм выполнения — Вакцинация
Уточните, приходилось ли пациенту ранее встречаться с данной процедурой:
- если да, то по какому поводу и как он её перенёс?
- если нет, то необходимо объяснить пациенту суть процедуры.
- Получите согласие пациента на проведение процедуры.
- Вымойте руки.
- Придайте пациенту удобное положение (лежа на спине или сидя), при котором хорошо доступна предполагаемая область инъекции.
- Попросите пациента освободить ее от одежды.
- Путем осмотра и пальпации определите непосредственное место предстоящей инъекции.
- Наденьте маску.
- Наденьте перчатки (если они уже надеты — обработайте их ватным шариком, смоченным спиртом).
- Обработать место инъекции антисептиком. Обычно пользуются двумя или тремя шариками со спиртом или другим антисептиком. (Петроспирт) Мазки необходимо делать в одном направлении. Подождать пока спирт высохнет.
- Взять заправленный шприц с иглой, направленной срезом вверх под углом 0-5°, почти параллельно коже, так, чтобы срез иглы скрылся в толще эпидермиса. (схема действия и фото)
- Ввести препарат внутрикожно. На месте инъекции должен образоваться волдырь. (фото)
- Извлечь иглу, не прижимая место инъекции шариком смоченным спиртом. Объяснить пациенту, что на место инъекции не должна попадать вода в течение 1-3 суток (если проводилась одна из диагностических проб).
- Спросить пациента о самочувствии. Удостовериться, что он чувствует себя нормально.
Осложнения и их устранения
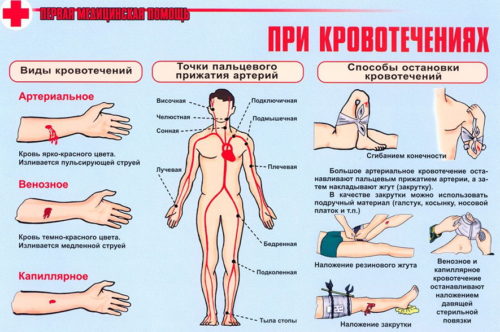
Внутривенная инфузия: осложнения
- Прокол стенок вены и подкожная гематома
- Подкожный инфильтрат (попадание растворов лекарственных веществ под кожу)
- Флебит, тромбофлебит (раздражающее действие раствора, частые инъекции в область одной вены)
- Отрыв тромба (венепункция в месте образования тромба)
- Некроз мягких тканей (попадание под кожу лекарственных веществ, вызывающих ожог тканей)
- Пирогенная реакция (использование неасептических растворов)
- Обморок, коллапс (высокая скорость капельного введения раствора, инфузия натощак)
- Аллергические реакции — крапивница, отек Квинке, анафилактический шок (разные причины)
- Воздушная эмболия (введение пузырьков воздуха в вену)
Возможные проблемы и их решение
Осложнения после уколов не всегда удается предотвратить. Некоторые из них можно устранить самостоятельно. Более серьезные требуют помощи медиков.
Если приходится часто делать инъекции в одно и то же место, под кожей появляется уплотнение – инфильтрат. Чтобы убрать неприятные ощущения к пораженному месту прикладывают теплую грелку. Народная медицина советует облегчать состояние при помощи приложенного к шишке капустного листа. Если прожилки на нем очень плотные, лист надо слегка отбить. Хорошо справляются с инфильтратом медовые лепешки. Чтобы их приготовить смешивают ложку ржаной муки с ложкой меда.
Абсцесс возникает если нарушена стерильность. Место укола воспаляется, поднимается температура и появляется гной. Справиться с осложнением самостоятельно не получится. При первых признаках абсцесса необходима консультация хирурга.
При сильном, резком сокращении мышц во время укола может сломаться игла. Для извлечения обломка нужен пинцет. Сначала его выдавливают так же как занозу. Появившийся на поверхности кончик отломка захватывают пинцетом и тянут на себя и вверх. Если попытка не удалась, необходимо вызвать скорую помощь или добраться до травмпункта.
Гематома появляется при повреждении кровеносного сосуда. Чтобы она не стала причиной развития абсцесса, на пораженном месте делают теплый компресс.
Некроз — это омертвение тканей. Возникает при неправильном введении препарата. Самая частая причина некроза – попадание под кожу хлорида кальция. Боль, отек, язвы и волдыри – симптомы омертвения тканей. При подозрении на некроз, к пораженному месту прикладывают лед. Можно вызвать скорую или самостоятельно добраться до больницы. Осложнение лечится только под контролем врача.
Замедление пульса, бледная кожа, отек гортани сразу после укола говорят о развитии анафилактического шока или мгновенной аллергической реакции на препарат. Без помощи медиков с этим состоянием не справиться. Оно угрожает жизни больного. Вызов скорой помощи — это единственный способ помочь пострадавшему.
Внутримышечная инъекция
, традиционное сокращенное обозначение «в/м » — вид парентерального введения веществ, при котором растворы, эмульсии, суспензии, вводятся непосредственно в мышцу. Один из возможных способов введения лекарств в медицине и ветеринарии.
Подкожные инъекции.
Показания: Подкожные инъекции используют для пролонгации всасывания и действия лекарственного препарата (гепарин, инсулин, вакцинация и др.)
Локализация. Для выполнения подкожных инъекций наиболее удобным местом являются наружная поверхность плеча и бедра подлопаточная область боковая поверхность брюшной стенки.
Техника.Предварительно обрабатывают выбранное место тампоном , смоченным 70% раствором спиртом или другим антисептическим раствором. Левой рукой формируют кожную складку, после чего в основание складки игла вводится на 1/3 иглы. Кожную складку отпускают и вводят содержимое шприца.
Осложнения. Некроз кожи.
Образование инфильтрата — появление в месте введения препарата плотного болезненного уплотнения.
Инфицирование — в месте образовавшегося инфильтрата развитие гиперемии, усиление и появление пульсирующих болей, наличие флюктуации.
Техническое оснащение: одноразовый стерильный шприц, стерильные ватные шарики, 70 % спирт, муляж для инъекций.
Когда инъекции необходимы
Определить густоты крови беременным поможет врач. Для этого необходимо сдать анализ — гемостазиограмму.
Врач обязательно будет делать тест в следующих случаях:
- Если выкидыши или замершие беременности повторялись больше двух раз.
- Гормональные нарушения до беременности.
- Генетическая склонность к варикозному расширению вен или инфаркту.
- Угроза выкидыша при гипертозе матки. Симптомы новая боль внизу живота, тяжесть.
- Гестоз при беременности. Симптомы: отечность конечностей, повышенное артериальное давление, белок в моче.
Эти характеристики относятся к каждой второй женщине, поэтому попросите врач назначить гемостазиограмму.
Предупреждения
- Внимательно читайте маркировку лекарства — убедитесь, что это именно то лекарство с необходимым уровнем концентрации.
- Не выбрасывайте шприцы и иглы в обычный мусор, выбрасывайте их только в контейнеры для медицинских отходов.
- Если вы используете кубик льда для уменьшения боли, не прикладывайте его слишком долго. Это может привести к переохлаждению и повреждению тканей, что, в свою очередь, уменьшит всасывание лекарственного препарата.
- Не делайте уколы, предварительно не проконсультировавшись с врачом.
Делая укол, необходимо знать как вводить подкожно уколы,иглу под кожу нужно вводить очень аккуратно, ведь от этого зависит эффект от укола и состояние больного. Как вводить подкожно уколы, читайте далее в статье.
Как вводить подкожно уколы — правила
Соблюдайте следующие правила введения подкожного укола, и Ваша помощь обязательно будет оценена пациентом.
Сначала подготовьте себя и пациента к процедуре: вымойте руки с мылом, продезинфицируйте спиртом место укола. Лекарство набирайте только в стерильный шприц и только из запечатанной ампулы.
Ампулу вскрывают отламыванием колпачка ватным тампоном, смоченным спиртом. Если ампула закрыта резиновой крышкой, тогда набирайте лекарство сквозь нее, продезинфицировав предварительно крышку.
Чтобы вводить подкожно уколы, вкалывать можно не больше 2 мл лекарственного вещества за раз.
Местом для укола не может служить зона с крупными сосудами и нервными стволами. Боковая стенка брюшной полости, подлопаточная область, средняя треть от наружной поверхности плеча и передняя наружная часть бедра являются самыми удобными участками для введения шприца. Также избегайте мест уплотнений в тканях, иначе на теле после укола выступит синяк и отек.
Итак, инструкция как вводить подкожно уколы:
После того, как набрали лекарство в шприц, смените иглу на другую стерильную иглу с длиной 20-30 мм.
Чтобы ввести подкожно укол, поднимите шприц на уровень глаз и внимательно удалите воздух неспешным нажимом на поршень до момента, когда появится капля лекарства.
Выполняйте инъекцию в медицинских перчатках. Хорошо осмотрите место введения иглы, нет ли там осложнений.
Обработайте ватным тампоном, смоченным спиртом, большую поверхность кожи и непосредственное место для укола вторым тампоном со спиртом. Последний ватный тампон должен оставаться в руке под мизинцем левой руки.
Соберите кожу в складку большим и указательным пальцами левой руки в зоне, где будете вводить подкожно укол.
Чтобы вводить подкожно укол, правой рукой держите шприц. При этом указательный палец придерживает иглу, а мизинец фиксирует поршень шприца. Остальные пальцы расположите на цилиндре.
Быстро вводите иглу в вершину кожной складки под углом 4 градуса. Вводите иглу на 2/3 ее длины (это около 1 см).
Разожмите складку кожи. Теперь медленно введите подкожно укол, перемещая поршень шприца до упора левой рукой.
После того, как ввели лекарство, приложите ватку, зажатую в мизинце, к проколу и быстро извлеките иглу из пациента.
Слегка помассируйте место введения укола приложенным ватным тампоном. Потом вата должна оставаться на месте инъекции еще 2-3 минуты.
Если лекарственный препарат, который нужно вводить больному, на масляной основе, тогда следует его предварительно подогреть до 38 градусов, а после процедуры положить грелку на место прокола или сделать другой согревающий компресс.
Как вводить подкожно уколы с инсулином?
Если лекарством, которое вы вводите, является инсулин, тогда обратите внимание на такие важные моменты куда и как вводить подкожно уколы:
Не нужно вводить инсулин в одно и то же место несколько раз подряд. Коже необходимо время, для того чтобы восстановиться после укола.
Если местом для инъекций определен живот, тогда вводите уколы, чередуя места проколов по кругу, чтобы не попасть в одну и ту же точку на протяжении 6 недель.
- Также при вводе инсулина в бедро необходимо чередовать места проколов, чтобы не попасть в ту же точку в течение 6 недель.
- Чтобы вводить подкожно уколы, удаляйте пузырьки воздуха из картриджа с инсулином и проверяйте иглу на проходимость, выпуская по 2 единицы лекарства в воздух. Если игла была надела на шприц-ручку за несколько часов до инъекции, тогда в картридж с инсулином может попасть воздух.
- Чтобы вводить подкожно уколы, иглы Новофайн можно использовать только один раз.
- Согнутой иглой пользоваться не рекомендуется.
- Точно рассчитайте дозировку.
- Выбрасывайте иглы с надетыми на них колпачками, чтобы избежать ранений ими других людей.
- Через полчаса после введения подкожно укола с инсулином, накормите больного.
Инъекция в мышцу или вену нередко используется в качестве основной медицинской манипуляции. Процедуру выполняют на дому или в поликлинике.