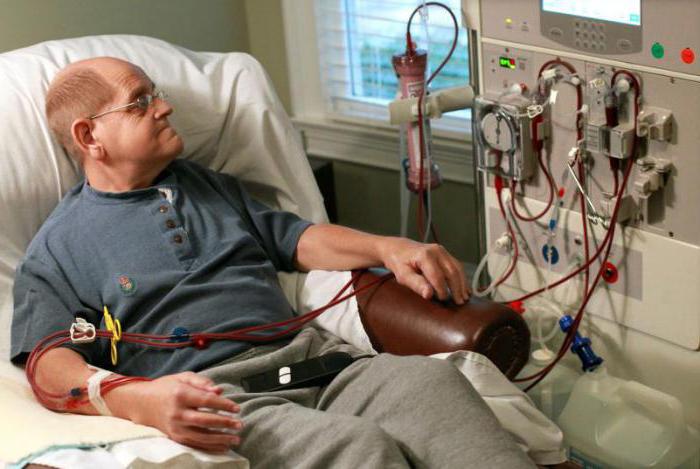
Уремия
Содержание:
- Уремические симптомы
- Уремия. Определение. Этиология
- Уремический гастрит у кошек: симптомы и лечение
- Хроническая почечная недостаточность. Этиология, патогенез
- Профилактика
- Этиология
- 19.12.2. Патогенез уремии
- Методы профилактики
- Лечение почечной недостаточности
- Какими симптомами проявляется уремия
- Симптоматика
Уремические симптомы
Эта теория не может быть признана всеобщей, объясняющей все случаи уремии. Все же в настоящее время в наступлении отека мозга склонны видеть причину по крайней мере одной группы уремий. В свое время некоторые уремические симптомы имеют явственно очаговый, мозговой характер такие как:
- уремические
- гемиплегии
- моноплегии
- частичные эпилептиформные судороги
- гемианопсии
- амавроз
- афазия и т. п., что наводит на мысль об очаговом мозговом поражении.
Теперь известно, что при нефрите могут внезапно возникать во внутренних органах острые воспаления; воспаление в состоящей из нервных элементов сетчатке обычное явление. Наконец, уже было упомянуто, что нефритический отек местами имеет выраженный местно-воспалительный характер. Локализованные нервные расстройства у нефритиков можно вполне объяснить подобными острыми воспалительно-отечными изменениями мозга.
Теории, объясняющей уремические явления отеком мозга, противоречит то обстоятельство, что при вскрытии умерших от уремии далеко не всегда находят отек мозга (хотя часто он и встречается). Кроме того, возникновение отека мозга само по себе требует объяснения, которое нужно искать либо во влиянии задержанной поваренной соли, либо других продуктов обмена.
Таким образом, что граница между ретенционной теорией и теорией отека мозга сглажена, хотя несомненно разграничение случаев, сопровождающихся задержкой составных частей мочи (повышение остаточного азота), от случаев без подобной задержки (т. е. без повышения остаточного азота) представляет значительное достижение. Однако, нужно помнить, что это деление односторонне; оно основано на учете содержания остаточного азота и не считается с возможностью задержки других продуктов обмена, которая может идти независимо от высоты остаточного азота.
Уремия. Определение. Этиология
Поэтому кровь у почечных больных часто оказывается не только богаче водою, чем при нормальных условиях (удельный вес сыворотки может упасть с 1030 до 1020 и еще ниже), но, как показали многочисленные исследования, она почти во всех случаях, где происходит уменьшение мочевыделения, богаче также мочевиной и, вероятно, в соответствующей мере и прочими обычными составными частями мочи или предшествующими им продуктами.
Это накопление составных частей мочи в крови и затем, быть может, также в самих тканях служит причиной целого ряда явлений, которые нередко выступают при болезнях почек.
Уремический гастрит у кошек: симптомы и лечение
Отдельного упоминания заслуживает такой вид гастрита кошек, как уремический. Хроническая почечная недостаточность — проблема, часто выявляемая у кошек, особенно это касается животных старше 8 лет. Вне зависимости от причины, вызвавшей нарушение работы почек, заболевание характеризуется общим набором патологических изменений в организме.
Одним из них становится уремия — патология, сопровождающаяся сильными изменениями биохимических показателей организма животного. Дословно с греческого слово переводится как «мочекровие» и характеризуется скоплением в крови азотистых метаболитов, которые нарушают работу всех систем органов.
На поздних стадиях болезни токсины накапливаются в больших количествах и начинают выделятся через слизистые и кожу. Выделение через слизистую оболочку желудка вызывает уремический гастрит кошек, симптомы которого присоединяются к общей картине уремического синдрома.
У кошек наблюдаются:
- потеря аппетита;
- астения;
- апатия;
- повышенная жажда;
- запах аммиака изо рта;
- сильная рвота;
- диарея;
- снижение температуры тела.
Воспаление не локализуется только в желудке, поэтому сопровождается воспалением других слизистых, ухудшением зрения, нарушениями в работе сердца и т.п. Диагноз ставится, исходя из совокупности симптоматики прогрессирующей почечной недостаточности, и подтверждается анализами.
Что делать при уремическом гастрите?
К сожалению, никакая терапия не может вылечить почечную недостаточность, поэтому лечение уремического гастрита у кошек сводится к стабилизации общего состояния.
При выявлении этого заболевания обычно назначаются следующие меры:
- особая диета с пониженным содержанием белков и фосфора;
- инфузионная терапия;
- противорвотные препараты;
- блокаторы H2-рецепторов.
Продлить жизнь животного и улучшить её качество при почечной недостаточности возможно только при условии ежедневного приёма определённых препаратов, постоянного мониторинга состояния и корректировки назначений со стороны ветеринарного специалиста.
Гастрит — часто встречающаяся болезнь кошек, которая, тем не менее, не должна оставаться владельцами без внимания. При возникновении любых расстройств пищеварительного тракта лучшим решением будет тщательно пересмотреть рацион животного и как можно скорее обратиться к ветеринарному врачу.
ВНИМАНИЕ, ИССЛЕДОВАНИЕ! Вместе со своей кошкой Вы можете в нём участвовать! Если вы живёте в Москве или Подмосковье и готовы регулярно наблюдать, как и сколько ест ваша кошка, а также не забывать всё это записывать — вам привезут БЕСПЛАТНЫЕ НАБОРЫ ВЛАЖНЫХ КОРМОВ. Проект на 3–4 месяца
Организатор — ООО «Петкорм»
Проект на 3–4 месяца. Организатор — ООО «Петкорм».
+7 (985) 904-64-16
Хроническая почечная недостаточность. Этиология, патогенез
Этиология и патогенез хронической
почечной недостаточности. ХПН
рассматривается как осложнение
прогрессирующих заболеваний почек или
единственной почки, а так же может быть
как самостоятельное патологическое
состояние, которое требует особых
специфических форм лечения.
Этиология ХПН. К развитию ХПН от ее
начальной до терминальной стадии могут
привести следующие заболевания почек
и мочеполовых путей:
1. первичные поражения клубочков —
хронический гломерулонефрит до 30%,
гломерулосклероз, вторичносморщенная
почка,
2. первичные поражения канальцев (до
30%): наследственные заболевания, например,
наследственный дефект ферментных систем
канальцев (синдром Фанкони); хроническое
отравление солями тяжелых металлов —
свинец, кадмий, ртуть; хроническая
идиопатическая гиперкальциемия,
3. сосудистые заболевания, ведущие к
двустороннему первичному нефросклерозу
или первичносморщенной почке;
злокачественная эссенциальная гипертония,
двухсторонний стеноз почечных артерий,
4. инфекционные заболевания почек,
хронический пиелонефрит, ТВС до 30%,
5. обструктивные заболевания мочевых
путей — верхних — камни, опухоли и нижних
— аномалии развития шейки мочевого
пузыря, аденома предстательной железы,
структура мочеиспускательного канала,
6. коллагеновые заболевания:
а) склеродермия,
б) диссеминированная красная волчанка,
в) узелковый периартериит,
7. обменные заболевания почек:
а) амилоидоз,
б) подагра с мочекислой нефропатией,
в) первичный гиперпаратиреоидизм с
гиперкальциемией,
8. врожденные двухсторонние аномалии
почек и мочеточников:
а) двухсторонняя гипоплазия,
б) губчатая почка,
в) поликистоз почек,
г) нервно-мышечная дисплазия мочеточников,
9. радиационный интерстициальный нефрит.
По Н.А.Лопаткину (лауреат государственной
премии) в течении ХПН выделяют 4 стадии:
I. Латентная ХПН характеризуется
скудностью субъективных и объективных
симптомов и выявляются лишь при
всестороннем обследовании. Может быть
нарушение способности к концентрации
мочи и явления гипо- и изостенурии.
Клубочковая фильтрация остается
нормальной или сниженной незначительно
(до 50-60 мл/мин). Может быть
1) протеинтурия,
2) дисаминоацидурия (появление в моче
аминокислот),
3) увеличение экскреции сахаров —
глюкозоурия,
4) увеличение клиренса по гипурану.
II. Компенсированная ХПН наступает при
более значительном снижении функции
почек. При этом:
1) повышения содержания в крови мочевины
и креатина еще нет,
2) суточный диурез,как правило, возрастает
до 2-2.5 л за счет уменьшения канальцевой
реабсорбии,
3) клубочковая фильтрация снижается
более значительно (до 50-30 мл/мин.),
4) снижается осмолярность — т.е. осмотическое
давление мочи,
5) могут возникать электролитные сдвиги
— т.е.может быть полиурия, гематурия,
цилиндрурия, бактереурия.
III. Интермитирующая стадия ХПН —
характеризуется переходом от компенсации
к декомпенсации и проявляется дальнейшим
снижением клубочковой фильтрации и
канальцевой реабсорбиции. В крови
периодически появляется гиперазотемия
— до 0.8 г/л мочевины и до 0.04-0.05 г/л креатинина.
Клубочковая фильтрация снижается уже
до 25 мл/мин. Для этой стадии ХПН характерна
смена периодов улучшения состояния и
ухудшения больного. Причинами обострения
могут быть пиелонефрит, различные
интеркурентные заболевания.
IV. При отсутствии необходимого лечения
болезнь переходит в следующую стадию
— терминальную или декомпенсации — эта
стадия является необратимой, т.к. погибшие
нефроны не способны к регенерации. Она
сопровождается олигурией, анурией,
уремией и уремической комой.
Профилактика
Профилактика может включать мероприятия, направленные на недопущение развития заболеваний почек или сокращение количества рецидивов. Уремия развивается преимущественно на фоне инфекционно-воспалительных процессов почечной ткани. Чтобы предупредить их появление, рекомендуется следить за собственным здоровьем, регулярно проводить лечение урологических заболеваний, не позволяя инфекции проникать из мочевого пузыря и уретры по мочеточникам в почки.
При наличии пиелонефрита, гломерулонефрита проводится регулярная лекарственная терапия. Чем раньше вы начинаете лечение, тем меньше болезнь влияет на функциональность почек и всей мочевыделительной системы.
Основные принципы профилактики:
- старайтесь избегать переохлаждения, особенно ног, поясничной области;
- своевременно лечите урогенитальные инфекции, воспаление мочевого пузыря и уретры;
- откажитесь от обтягивающих брюк, джинсов и нижнего белья из синтетических сдавливающих материалов, которые ухудшают кровообращение в тазовой области и приводят к застойным явлениям;
- не сдерживайте мочеиспускание, чтобы моча долго не застаивалась в мочевом пузыре;
- употребляйте ежедневно 2–3 литра очищенной воды;
- не отказывайтесь от антибактериальной терапии при обнаружении инфекций почек и других мочевыделительных органов;
- регулярно проводите УЗИ-диагностику, если имеете предрасположенность к развитию заболеваний почек или хронические болезни.
Профилактические посещения уролога и других профильных специалистов обязательны при склонности к уремии, воспалительно-инфекционным заболеваниям. Врач может на ранней стадии обнаружить признаки болезни, ухудшения самочувствия и предупредить рецидив или тяжелые осложнения. Обязательно соблюдайте диету, которая поможет поддерживать функциональность почек. Рекомендуется ограничить животный белок, особенно мясные полуфабрикаты. Они способствуют образованию мочевой кислоты и отложению камней.
Меньше солите пищу. Достаточное количество соли содержится в обычных продуктах питания и даже в питьевой воде. Нет никакой необходимости использовать соль в больших количествах. Ее можно вообще исключить из питания, чтобы не провоцировать появление отеков и накопление жидкости в тканях.
Старайтесь употреблять натуральные продукты, несколько раз в неделю есть отварную или печеную рыбу нежирных сортов. Животные жиры замещайте растительными. Это сократит количество свободных радикалов, вызывающих раковые процессы, в том числе в органах мочевыделительной системы. Заболевания почек, уремические нарушения сильно подавляют активность иммунной системы. Обязательно включайте в рацион свежие овощи, фрукты и зелень, имбирь, цитрусовые. Простые углеводы (выпечка, сладости) замените сложными — кашами, клетчаткой. Курсами принимайте витаминные комплексы, противовоспалительные сборы (по согласованию с врачом).
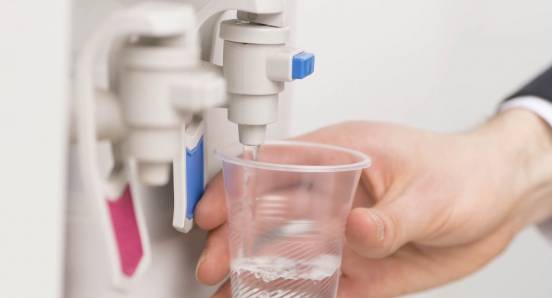
Следите за питьевым режимом. Недостаточное количество жидкости отрицательно влияет на работу почек. Надпочечники перестают выполнять свои основные функции и поддерживать хорошее кроветворение. Основными признаками недостатка жидкости являются сухость полости рта и регулярное чувство жажды. При нехватке воды моча приобретает резкий запах, становится концентрированной, начинают формироваться одиночные или множественные конкременты. Мочекаменная болезнь нередко провоцирует закупорку почечных артерий и вен, вызывая острые уремические нарушения.
Этиология
Острая уремия в большинстве случаев вызвана нарушением системного и внутрипочечного кровообращения, вызванного шоком, отягощённым патологическим активированием гемостаза и фибринолиза, массивным гемолизом, расплавлением некротизированных мышечных волокон, иммунным цитолизом. Часто к шоку приводят инфекции, отравления или нарушения водно-электролитного или кислотно-щелочного баланса. Действие этой группы факторов реализуется преимущественно на преренальном уровне. В случае острого , пиелонефрита или гломерулонефрита, протекающих с анурией, отравления нефротропным ядом, обструкции магистральных почечных сосудов развивается уремия ренального происхождения. Внезапное нарушение проходимости верхних мочевых путей (с обеих сторон или на стороне единственной функционирующей почки) приводит к постренальной уремии. Наконец, уремия может наступить в результате состояния.
Наиболее частыми причинами хронический уремии являются гломерулонефрит, пиелонефрит, наследственный нефрит, поликистоз почек, сахарный диабет, аденома предстательной железы, почечнокаменная болезнь.
19.12.2. Патогенез уремии
В
механизме развития наблюдаемых при
уремии нарушений большое значение имеют
расстройства
метаболизма, отравление эндогенными
токсинами, гормональные расстройства.
К
метаболическим сдвигам, которые играют
роль в развитии синдрома уремии,
относятся: гиперкалиемия, гиперфосфатемия,
гипермагниемия, гипоили гипернатриемия,
гипокальциемия, гипергидратация, ацидоз
и др.
Гиперкалиемия
вызывает снижение потенциала покоя,
приближает его к потенциалу действия,
что сопровождается вначале повышением
возбудимости нервных и мышечных клеток
(это может быть причиной мышечных
подергиваний, судорог), а затем, когда
потенциалы покоя и действия сравняются,
возбудимость утрачивается и могут
произойти паралич мышц, остановка
сердца. В развитии неврологических
расстройств, кроме того, играют роль
гипермагниемия, гипернатриемия,
гипокальциемия, ацидоз. Гиперфосфатемия,
гипермагниемия и гипокальциемия
способствуют развитию остеопороза,
фиброзной остеодистрофии и остеомаляции.
Гипернатриемия
в сочетании с гипергидратацией является
основной причиной развития артериальной
гипертензии, сердечной недостаточности
и отеков, в том числе отека мозга и
легких.
В
развитии сердечной недостаточности
играют роль и другие электролитные
расстройства, гиперпаратиреоз и анемия.
Метаболический ацидоз, к которому может
присоединиться газовый ацидоз при отеке
легких, обусловливает появление дыхания
Куссмауля, оказывает влияние на активность
различных ферментов и сосудистый тонус.
В
развитии уремии общепризнанной является
роль эндогенных токсинов. Первоначально
к ним относили продукты азотистого
обмена,
однако в экспериментах на животных была
установлена очень слабая токсичность
мочевины. Креатинин также малотоксичен,
но повреждающее действие могут оказать
продукты его распада, такие, как саркозин,
метиламин, N-метилгидантоин. Главный
токсический эффект связывают с накоплением
в крови фенолов и «средних молекул»
(олигопептиды с молекулярной массой от
300 до 5000 Да). Предполагается, что одни из
них являются продуктами внутриклеточной
деградации белков, другие образуются
из белков пищи под действием кишечной
микрофлоры. При введении животным они
вызывают ряд изменений, подобных
наблюдаемым при уремии (замедление
проведения нервных импульсов, понижение
активности ряда ферментов, состояние
иммунодепрессии). В настоящее время
роль универсального уремического
токсина отводится паратгормону, с
гиперпродукцией которого под действием
гипокальциемии и гиперфосфатемии
связывают нарушение функции сердца,
развитие остеодистрофии, полиневропатии,
анемии, гипертриацилглицеролемии и др.
Токсическое действие приписывается
также производным пиридина, полиаминам,
маннитолу и сорбитолу. Токсическое
действие оказывает алюминий, поступающий
в организм с водой (в особенности при
гемодиализе) и пищей.
В
развитии уремического синдрома играют
роль гормональные нарушения, обусловленные
почечной недостаточностью, в связи с
которой происходит задержка в организме
гормона роста, глюкагона, инсулина,
пролактина и др. Следствием этих
гормональных сдвигов являются расстройства
углеводного и жирового обмена, развитие
аменореи и импотенции. Недостаточное
образование в почках эритропоэтина
сопровождается развитием анемии, а
понижение синтеза в проксимальных
канальцах кальцитриола играет главную
роль в развитии гипокальциемии со всеми
вытекающими из этого последствиями. В
механизме развития комы,
которой
завершается уремический синдром, наряду
с нарушениями обмена электролитов,
гипергидратацией и ацидозом играют
роль гипоксия, возникающая в связи с
анемией, сердечной недостаточностью и
нарушением газообмена в легких, а также
интоксикация центральной нервной
системы эндогенными токсинами. Нередко
причиной летального исхода является
присоединение инфекции, например
пневмонии. Этому способствует снижение
активности иммунной системы (ослабление
реакции лимфоцитов на антигенное
воздействие, снижение хемотаксиса
лейкоцитов и др.). Воз-
можна
смерть от остановки сердца под действием
гиперкалиемии и гипермагниемии. Развитие
различных проявлений уремии значительно
замедляется при длительном лечении
гемодиализом, который позволяет снизить
азотемию, нарушения электролитного
баланса и очистить кровь от эндогенных
токсинов. Радикальным методом лечения
является пересадка донорской почки.
Методы профилактики
Что такое уремия у человека мы с вами уже выяснили, теперь давайте определимся каким образом можно предотвратить ее развитие. В целях профилактики обязательно следует постараться исключить все факторы, которые могут привести к возникновению этого патологического процесса. В обязательном порядке нужно тщательно следить за общим состоянием организма и ни в коем случае не допускать его переохлаждение. Помимо всего прочего рекомендуется систематически проходить определенные медицинские обследования в целях профилактики. Таким образом, вы сможете убедиться в своем здоровье, а также при развитии заболевания вовремя его диагностировать.
 В обязательном порядке нужно полностью отказаться от всех вредных привычек
В обязательном порядке нужно полностью отказаться от всех вредных привычек
Чтобы уберечь свои почки от различного рода болезней, в том числе и уремии, следует отдавать предпочтение только правильному сбалансированному питанию, при этом в обязательном порядке нужно полностью отказаться от всех вредных привычек, так как именно они оказывают наиболее пагубное влияние на весь человеческий организм. Кроме этого человеку в процессе жизни нужно соблюдать водный баланс, а для этого требуется в сутки потреблять как минимум около двух литров жидкости. При этом стоит учитывать тот факт, что все напитки обязательно должны быть полезными. Лучше всего отдавать предпочтение травяным настоям, негазированной минеральной воде, а также сокам и зеленому чаю.
Особое значение имеет своевременное обращение за квалифицированной медицинской помощью, так как это является залогом того что все изменения в человеческом организме будут выявлены вовремя и не произойдет развитие серьезных осложнений. В основном доктора в профилактических целях рекомендуется посещать около шести раз в течении года, так как только профессиональный подход поможет не только вылечить болезнь, но и предотвратить ее возникновение.
Несмотря на то, что в настоящее время проводятся многочисленные исследования такой болезни как уремия выявить определенного препарата, который бы избавлял людей от нее, все же не удается. Лечение в основном проводится с помощью препаратов разработанных для гемодиализа, которые направлены на увеличение срока выживаемости пациентов.
К сожалению, даже в том случае если после обнаружения такого заболевания назначено адекватное лечение, с уверенностью сказать и спрогнозировать дальнейшее развитие или устранение патологии совершенно не возможно. Очень часто при возникновении уремии пациенты впадают в кому, а после выхода, из нее последствия всего происходящего бывают очень даже непредсказуемыми, в основном у пациентов происходит интеллектуальное отставание. Помимо этого кома очень часто заканчивается летальным исходом у пациентов, поэтому к своему здоровью следует относиться очень внимательно и при появлении даже малейших изменений незамедлительно обращаться в медицинское учреждение.
Лечение почечной недостаточности
Направления лечения при почечной недостаточности:
| Направление лечения | Мероприятия |
| Устранение причин преренальной острой почечной недостаточности. |
|
| Устранение причин ренальной острой почечной недостаточности |
|
| Устранение причин постренальной острой почечной недостаточности | Необходимо устранить препятствие, которое мешает оттоку мочи (опухоли, камня и др.) Чаще всего для этого требуется хирургическое вмешательство. |
| Устранение причин хронической почечной недостаточности | Зависит от основного заболевания. |
| Меры борьбы с нарушениями, которые возникают в организме при острой почечной недостаточности | |
| Устранение нарушений водно-солевого баланса |
|
| Борьба с закислением крови | Врач назначает лечение в случае, когда кислотность (pH) крови опускается ниже критического значения – 7,2. Внутривенно вводят раствор натрия бикарбоната, пока его концентрация в крови не повысится до определенных значений, а pH не поднимется до 7,35. |
| Борьба с анемией | При снижении уровня эритроцитов и гемоглобина в крови врач назначает переливания крови, эпоэтин (препарат, являющийся аналогом почечного гормона эритропоэтина и активирующий кроветворение). |
| Гемодиализ, перитонеальный диализ | Гемодиализ и перитонеальный диализ – методы очищения крови от различных токсинов и нежелательных веществ.Показания при острой почечной недостаточности:
При гемодиализе кровь пациента пропускают через специальный аппарат – «искусственную почку». В нем есть мембрана, при помощи которой происходит фильтрация крови и её очищение от вредных веществ. |
| Пересадка почки | Трансплантация почки осуществляется при хронической почечной недостаточности, когда в организме больного возникают тяжелые нарушения, и становится ясно, что помочь больному другими способами не получится. Почку берут от живого донора или трупа. После пересадки проводят курс терапии препаратами, подавляющими иммунитет, чтобы не произошло отторжение донорской ткани. |
Диета при острой почечной недостаточности
- Необходимо снизить количество белка в рационе, так как продукты его обмена оказывают дополнительные нагрузки на почки. Оптимальное количество – от 0,5 до 0,8 г на каждый килограмм массы тела в сутки.
- Для того чтобы организм больного получал необходимое количество калорий, он должен получать пищу, богатую углеводами. Рекомендуются овощи, картофель, рис, сладкое.
- Соль нужно ограничивать только в том случае, если она задерживается в организме.
- Оптимальное потребление жидкости – на 500 мл больше того количество, которое организм теряет в течение суток.
- Больному следует отказаться от грибов, орехов, бобовых – они также являются источниками большого количества белка.
- Если повышен уровень калия в крови – исключить виноград, курагу, изюм, бананы, кофе, шоколад, жареный и печеный картофель.
Какими симптомами проявляется уремия
Многие специалисты выделяют несколько стадий уремии. Каждая из них сопровождается характерными признаками:
- скрытая стадия, при которой у больного наблюдаются только симптомы, связанные с основным заболеванием,
- азотемическая стадия, имеющая выраженные клинические признаки уремии и подтверждаемая лабораторными исследованиями,
- терминальная стадия, характеризующаяся крайне выраженной симптоматикой и полным нарушением деятельности почек.
Поскольку все системы и органы оказываются затронуты при диагнозе «уремия», симптомы этого клинического синдрома многочисленны и непредсказуемы.
У каждого человека они индивидуальны и могут зависеть от пола и возраста, особенностей иммунитета, наличия тех или иных заболеваний.
К важнейшим признакам уремии нефрологи причисляют:
- увеличение количества мочеиспусканий при употреблении привычного количества жидкости, изменения запаха и цветового показателя урины,
- появление в моче осадка в виде хлопьев, а также гноя или кровянистых выделений,
- болевые ощущения в области поясницы, нижней части живота.
Перечисленные проявления уремии обычно наблюдаются на раннем этапе развития патологии. При росте уровня ацетона, азота и мочевины в крови возникают более опасные признаки:
- уменьшение объема урины при мочеиспускании,
- проблемы в работе пищеварительной системы, которые сопровождаются изжогой, отрыжкой, запорами или жидким стулом, тошнотой и рвотой,
- кровь в кале при диарее,
- нарастание слабости, сонливости, упадок сил, апатия к происходящему вокруг,
- рвота при ненаполненном желудке,
- кровь в рвотных массах из-за желудочных кровотечений.
Еще один характерный признак уремии – острый запах аммиака от кожных покровов и волос, из ротовой полости. Его причина — накопление мочевины.
Превышающее норму содержание мочевой кислоты и аммиака в крови вызывает зуд, доставляющий серьезный дискомфорт и заставляющий расчесывать кожу. Мелкие раны могут воспаляться, поражаться бактериальной инфекцией, возникают язвы.
Мочевина начинает выделяться через кожу, появляется характерный налет на различных участках тела.
Такое прекоматозное состояние наблюдается в течение нескольких недель и даже месяцев. Его исходом является уремическая кома.
Симптомы этого состояния: отсутствие аппетита и употребление большого количества жидкости, ощущение горечи во рту из-за накопления мочевины в слюне, стойкий запах аммиака изо рта. Предвестниками комы являются также бессонница, сопровождаемая желанием уснуть, спазмы икроножных мышц, постепенное помутнение сознания.
Температура тела редко превышает 35 градусов. Зрение начинает падать вплоть до полной слепоты. Возникает анемия.
Симптоматика
При уремии острого типа симптомы яркие, они возникают сразу же после воздействия негативного фактора. Признаки уремии зависят от фаз почечной недостаточности. В урологии их выделяют три:
- латентная;
- азотемическая;
- терминальная.
Признаки уремического отравления у человека нарастают постепенно. В начальной стадии отмечается повышение объема выделяемой мочи. Она светлая, низкой плотности. Далее, происходит задержка мочеиспускания. Больной жалуется на такие симптомы:
- недомогание;
- снижение аппетита;
- головную боль;
- плохой сон;
- диспепсические расстройства.
При прогрессировании болезни нарастают симптомы интоксикации. Они проявляются поражением нервной системы и следующими признаками:
- нистагмом глаз;
- ухудшением памяти;
- предкоматозным состоянием;
- апатией, сменяющейся возбуждением;
- судорогами, параличом;
- эпилептическими припадками.
Лечение нужно проводить сразу же при появлении первых симптомов, чтобы не дать возможности заболеванию развиваться дальше. При правильной и своевременной терапии можно полностью восстановить клубочковую фильтрацию почек.