Тубулярная грудь: решение проблемы с помощью пластической операции
Содержание:
- Характер и степень развития патологии
- Диагностика и лечебная тактика
- Операция по коррекции тубулярной груди
- Хирургическая коррекция груди: методики
- Внешний вид тубулярной груди
- Прогноз и профилактика
- Виды тубулярности
- Анатомия и эмбриология молочных желёз
- Методы коррекции формы молочной железы
- Иммуногистохимические особенности, характерные для инвазивной крибриормной карциномы груди
- Мнения профессионалов
- Основные типы и степени развития патологии
- Классификация полипоидных аденом
- Осложнения
Характер и степень развития патологии
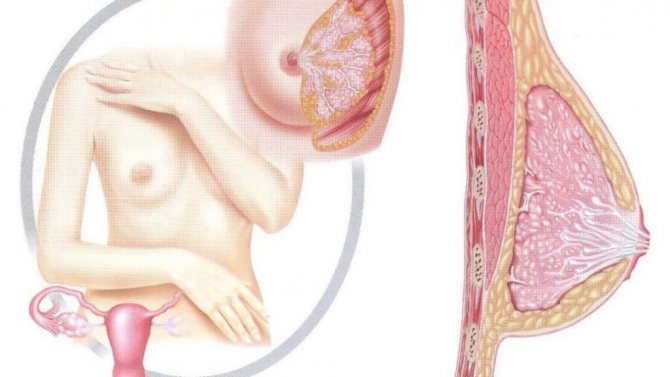
Тубулярная грудь – это врожденный дефект, при котором основание молочной железы имеет уменьшенный диаметр, а сама она вытянута и имеет форму трубы (туба). Околососковая область вдвое больше, чем обычно, так что железа напоминает гриб, сосок уплощен. Дефект развития возникает как на обеих молочных железах, так и на одной. Кроме того, молочные железы могут располагаться асимметрично, если аномальное развитие выражено в них в разной степени.
Заметить наличие такого дефекта можно у девочки в подростковом возрасте, когда начинается половое развитие и формирование внешних признаков женственности. Патология развития молочных желез (анатомические отклонения, асимметрия) может быть выражена в различной степени.
1 степень. Дефект малозаметен и не доставляет женщине особого дискомфорта. Изменения наблюдаются только в нижней части железы, где происходит недоразвитие тканей. Верхняя часть ее выпуклая, нижняя слегка вогнутая, сосок «смотрит» вниз. Область ареолы и сосок не изменены.
2 степень. Недоразвиты нижняя и боковые части молочной железы. Сосок сильно опущен и ареола значительно увеличена.
3 степень. Основание молочной железы недоразвито. Ткани ее сжаты плотным каркасом. Железа растет только вперед. Она представляет собой конус с большой ареолой и плоским соском.
Диагностика и лечебная тактика
Для визуализации доброкачественных новообразований применяются методы эндоскопической диагностики: фиброколоно- или ректороманоскопия. Метод колоноскопии является более предпочтительным, потому что дает возможность осмотреть всю слизистую толстой кишки до места перехода в тонкую. Вспомогательное значение имеет ирригоскопия — контрастное рентгенологическое исследование.
Во время фиброколоноскопии врач может не только выявить доброкачественное новообразование, но и удалить его эндоскопическим методом. В сомнительных случаях сначала берут биопсию полипа, а после получения гистологического заключения приступают к полипэктомии.
Объем диагностической программы определяется лечащим врачом индивидуально. Пациентам рекомендуется пройти полное обследование желудочно-кишечного тракта (ФГДС, УЗ-исследование брюшной полости). Среди дополнительных исследований — компьютерная и магнитно-резонансная томография органов брюшной полости и малого таза.
Единственный рациональный способ лечения эпителиальных новообразований — хирургический. Консервативная терапия не способна привести к регрессии полипа. Большинство тубулярных аденом, расположенных в толстой кишке, удаляется эндоскопическим методом во время проведения диагностической фиброколоноскопии. Само новообразование отправляют на гистологическое исследование, целью которого является определение морфологической структуры полипа и исключение раковой трансформации его клеток.
Удаление небольших единичных полипов не требует пребывания в стационаре. Сразу после фиброколоноскопии пациент может отправиться домой, при этом ему сообщают день, когда будут известны результаты гистологического исследования. В случае эндоскопического удаления больших или множественных полипов пациенту рекомендуется госпитализация на 1-2 дня. Медицинский персонал наблюдает за его состоянием, и если никаких осложнений не возникло, лечащий врач выписывает пациента домой.
Среди осложнений после эндоскопической полипэктомии различают следующие:
- кровотечение из ложа удаленной тубулярной аденомы — встречается нечасто благодаря эндоскопическому гемостазу во время фиброколоноскопии;
- перфорация стенки толстой кишки — редкое осложнение, наблюдающееся при удалении больших полипов, как правило, на широком основании;
- дискомфорт или боли внизу живота;
- общие симптомы — слабость, головокружение, ощущение разбитости.
У большинства пациентов восстановление после полипэктомии проходит без осложнений. В реабилитационный период следует придерживаться ряда рекомендаций:
- исключить физическое и психоэмоциональное перенапряжение;
- соблюдать принципы здорового образа жизни и отказаться от вредных привычек;
- не допускать запоров и чрезмерного натуживания при посещении туалета;
- исключить переедания и «вредную» пищу: жирные, жареные и пряные блюда.
В случае множественных полипов процедура эндоскопической полипэктомии может быть проведена повторно. Большинство врачей-эндоскопистов и колопроктологов придерживаются мнения о том, что за одну фиброколоноскопию не следует удалять более 4-х доброкачественных новообразований. Связано это с непосредственной травматизацией слизистой оболочки толстой кишки и закономерным ростом вероятности осложнений, а также с увеличением продолжительности процедуры, что может доставить значительный дискомфорт пациенту.
Операция по коррекции тубулярной груди
Причём, не всегда удаётся решить вопрос за один раз, поскольку высокая плотность соединительной ткани в молочных железах остаётся, а железистых тканей мало.
Задачи вмешательства
- Расширить основание железы,
- Сместить подгрудную складку, чтобы грудь выглядела естественно,
- Увеличить размер груди (не всегда, но в большинстве случаев),
- Уменьшить размеры ареолы,
- Устранить периолярную грыжу (если она есть),
- Сделать молочные железы симметричными,
- Скорректировать форму соска.
Всегда ли можно делать операцию
У данного вида операций существуют некоторые ограничения. Внимательно нужно относиться к разрешению хирургического вмешательства при наличии хронических болезней, особенно при проблемах в работе сердца, сахарном диабете и других системных заболеваниях.
В этих случаях вопрос решается индивидуально с учётом возможных результатов и осложнений. Противопоказанием к проведению операции коррекции тубулярности является беременность и период кормления грудью.
Рекомендуют ставить вопрос о хирургическом лечении через год после окончания грудного вскармливания. Этот период нужен женскому организму, чтобы перейти в обычный гормональный режим работы, при котором грудь вернётся в естественные формы.
Подготовка
Перед операцией пластический хирург даёт консультацию с подробными замерами. Обязательно пройти обследование у маммолога, сделать УЗИ, чтобы убедиться в здоровье груди. Кроме того, назначаются стандартные исследования:
- ЭКГ,
- Анализ мочи,
- Анализы крови: общий, на сифилис, ВИЧ, гепатиты.
Обязательны стандартные ограничения перед операцией:
- Отказ от курения и алкоголя,
- Прекращение препаратов, влияющих на свёртываемость крови.
Этапы операции
- Открытие доступа к ареоле в виде круглых разрезов,
- Формирование «кармана» путём отслойки тканей,
- Подготовка к установке импланта,
- Введение импланта,
- Опускание подгрудной складки,
- Наложение внутренних швов,
- Наложение косметических внешних швов.
Увеличение груди с помощью упражненийНа объеме молочных желез физическая нагрузка никак не сказывается. С помощью специальных упражнений можно подкорректировать форму груди и улучшить ее контуры, это достигается не за счет увеличения объема молочных желез, а за счет наращивания мышц грудной мускулатуры.
Некоторые особенности
Операции по реконструкции тубулярной груди намного сложнее других вмешательств с установкой имплантов.
Установка эндопротеза может стать довольно проблематичной. Имплант вставляется чаще всего под мышцу, в некоторых случаях под саму железу, иногда необходимо размещение эндопротеза и там, и там.
Хирургу нужно рассечь ткани железы и элементы соединительной ткани, чтобы их можно было расправить на импланте. Иногда приходится перемещать ткани, чтобы восполнить дефицит на отдельных участках. Путем иссечения лишних тканей моделируется новая подгрудная складка.
При значительной асимметрии груди некоторые хирурги устанавливают импланты разного размера. Однако это часто приводит к быстрой деформации в связи с возрастными изменениями.
Более правильным считается подход, когда на первом этапе в меньшую грудь устанавливается экспандер — специальное устройство, которое растягивает ткани, подготавливая место для установки импланта. И только при повторной операции устанавливают эндопротез. Такая же методика применяется при очень маленьком размере тубулярной груди.
Следов после операции практически нет!
Для коррекции тубулярной груди операции выполняются только под общим наркозом. Доступ к тканям производится периолярно (через ареолу), благодаря этому практически не остаётся послеоперационных следов.
Перед операцией врач должен рассказать пациентке, чего можно ждать в будущем. Невозможно дать пожизненную гарантию послеоперационного эффекта, так как возрастные процессы в организме могут привести к изменениям форм прооперированных молочных желез.
Каким именно образом это произойдёт, зависит от индивидуальных особенностей, состояния кожи, образа жизни и питания. В трудных случаях, возможно, для достижения лучшего косметического эффекта понадобится применение инъекционных методик.
Результаты пластики тубулярной груди можно оценить по фото:
Хирургическая коррекция груди: методики
Сразу же стоит отметить, что коррекция тубулярной груди, а точнее методика, выбранная врачом, напрямую связана с типом деформации и степенью ее тяжести. Нередко хирургическое лечение включает в себя сразу несколько операций, каждая из которых направлена на устранение того или иного дефекта.
- Практически в каждом случае для того, чтобы исправить форму груди требуется эндопротезирование. Суть методики проста — установка специального имплантата, который придаст железе нужную форму. Протезы в данном случае подбираются, а порой и изготавливаются индивидуально (например, если имеет место асимметрия). Имплантаты устанавливаются периареолярно. К данной процедуре можно приступать в случае деформации первой степени.
- Если речь идет о тубулярности второй и третьей степени, то грудь нужно подготовить к эндопротезированию. С этой целью внутрь устанавливают специальный эспандер. В ткани груди устанавливают имплантат, наполненный изотоническим раствором. Каждые две недели объем жидкости внутри понемногу увеличивают. Это дает возможность медленно и без травм растянуть кожу и соединительнотканный каркас. Таким способом образуется место для дальнейшего установления постоянного протеза. Как правило, подобные манипуляции занимают около 2-3 месяцев.
- Также врачи хирургическим путем уменьшают ареолу и сосок. Если имеет место первый тип тубулярности (в легкой степени), то данную операцию проводят изолированно — ее достаточно для улучшения внешней формы груди. Если речь идет о более выраженных формах патологии, то уменьшение соска и ареолы включают в схему общей коррекции. Лишние ткани ареолы иссекают, оставляя небольшой круг (диаметр его не больше четырех сантиметров), который затем пришивают к коже груди.
- Иногда в качестве альтернативы пациенткам рекомендуют липолифтинг. Суть процедуры проста — врач проводит забор жировых тканей из других участков тела. Вводят их в области груди, специалист придает груди объем. Методика имеет преимущества. Например, это не полномасштабная операция, которая не требует длительного восстановления. Кроме того, стоимость подобной манипуляции намного ниже. Риск отторжения и аллергических реакций отсутствует, так как пациентке вводят ее собственные ткани. С другой стороны, жиры, помещенные в грудь, могут рассасываться, поэтому эффект от процедуры носит временный характер.
Маммопластика при тубулярной груди действительно дает хорошие результаты. Конечно же, есть важные факторы, которые нельзя оставлять без внимания — правильная подготовка и уход за грудью после оперативного вмешательства обеспечиваю успех и снижают вероятность развития осложнений.
Внешний вид тубулярной груди
По внешнему виду можно легко распознать тубулярную грудь. Разница очевидна, если вспомнить о том, как должна выглядеть обычная женская грудь – полусферой с широким основанием. Тубулярная грудь имеет вид трубки или конуса с узким основанием. При этом сама грудь будто лишена наполненности – это дефицит ткани, неправильная форма молочной железы.
На конце груди расположена вытянутая форма ареола груди, которая может быть непропорционально большой и занимать всю поверхность. Напоминает шляпку гриба. Несмотря на профессионализм врачей, они не всегда могут найти грудное основание и комплекс сосок-ареола. Грудь представляет собой вид детской соски-пустышки.
Тубулярная грудь может формироваться как на одной молочной железе, так и на обеих, что делает саму грудь асимметричной, а проблему серьезной. Иногда женщины не могут увидеть данного дефекта, поскольку аномалия не связана с размером груди. Только после коррекции молочной железы все становится очевидным.
Поскольку внешний вид тубулярной груди далек от обычных форм женской груди, у многих дам появляются комплексы. Данную проблему можно решить пластическим путем, когда корректируются формы.
Прогноз и профилактика
Тубулярность бюста не влияет на здоровье и длительность жизни женщины, но она ухудшает самооценку, мешает нормальной личной жизни и ношению любимой одежды, создает психологические сложности. Поэтому такое нарушение требует коррекции, хоть она и не является жизненно необходимой. Операция даст быстрый результат и навсегда избавит от переживаний.
В большинстве случаев прогноз на лечение будет благоприятным. Чаще всего это характерно когда аденому выявили на ранней стадии, и дисплазия еще не перешла в последнюю форму. Чем раньше произвести удаление полипа, тем выше вероятность полного выздоровления. Тубулярная аденома с наиболее тяжелой степенью дисплазии практически наверняка спровоцирует разрастание злокачественных клеток. В этом случае прогноз на выживание зависит от успешности хирургического вмешательства и прочих методов лечения.
Рекомендовано кушать большое количество овощей и фруктов.
Меры профилактики этого типа доброкачественных опухолей заключаются в соблюдении принципов здорового питания. Необходимо употреблять большое количество овощей и фруктов, чтобы не испытывать дефицита клетчатки
Кроме того, важно не есть в большом количестве мясо (особенно красное). Чем старше человек, тем меньше животного белка ему требуется
Для снижения риска развития тубулярных новообразований ведите активный образ жизни, занимайтесь спортом и избегайте вредных привычек. Если у вас есть заболевания пищеварительного тракта, не допускайте их перехода в хроническую форму. Постарайтесь оградить себя от воздействия опасных химических веществ, а также проходите плановые осмотры в больнице.
Виды тубулярности
Врачи перечисляют 3 основных вида тубулярной груди в зависимости от зоны выраженного дефицита тканей (нижняя внутренняя, вся нижняя или по всей площади железы).
Анатомо-эстетические диспропорции груди отличаются по степени ее тубулярности. Выделяется 3 степени патологии: начальная, средняя и тяжелая.
Первая степень
Бюст пациентки на данном этапе патологии практически не имеет отличий от нормально развившихся молочных желез. Врачи выделяют некоторое недоразвитие грудной структуры во всех направлениях. Железы немного выпячиваются по направлению вверх, сосковая область смотрит вниз. Наличие подобной аномалии не является веским поводом для посещения доктора, так как внешне деформация бюста практически незаметна и не создает серьезных сложностей.
Вторая степень
В данном случае тубулярность проявляется явными анатомо-эстетическими дефектами, сконцентрированными в боковых нижних грудных областях и обусловленными гипоплазией (недоразвитие, неправильное развитие) тканей. Это приводит к сильному опущение железы внутренней секреции, являющейся частью женской репродуктивной системы. Ареола отличается чрезмерной шириной на фоне уплощенности сосковой зоны.
Третья степень
Обычно развивается на фоне серьезных проблем или наследственной предрасположенности. Во время формирования молочных желез железистая ткань оказалась зажата волокном коллагена, являющегося составной частью соединительной ткани. В результате происходит образование недостаточно большой основы грудных желез, поэтому внешне они напоминают ножку гриба, а неправильно развитая ареола и уплощенный сосок похожи на грибную шляпку. Другой вариант дефективного развития груди – ее вытягивание вперед и растягивание ареолы на конце.
Виды тубулярности груди
Анатомия и эмбриология молочных желёз
Эмбриологически грудь формируется из молочного гребня, который развивается внутриутробно из эктодермы, начиная с 5-ой недели беременности. Вскоре после его формирования (7–8-я неделя) большая часть этого гребня исчезает, за исключением небольшой части в грудном отделе, которая сохраняется и проникает в нижележащую мезенхиму (10–14 недель). Дальнейшая дифференцировка и развитие молочной железы происходит во время внутриутробной жизни и завершается ко времени рождения, после которого, по существу, никакого дальнейшего развития до наступления половой зрелости не происходит.

Следующий этап развития молочной железы начинается в период полового созревания и характеризуется ростом ткани молочной железы. В это время грудь приобретает привычную форму.
В результате эктодермального происхождения молочной железы и ее инвагинации в нижележащую мезенхиму ткань молочной железы «окутывается» фасциальной оболочкой (поверхностной фасцией).
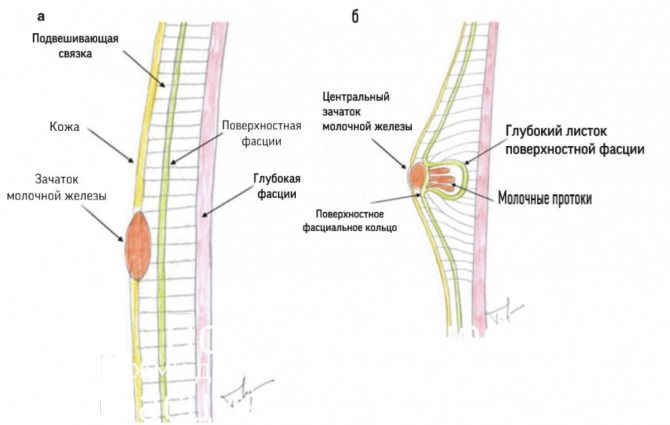
Эта поверхностная фасция является продолжением поверхностной брюшной фасции и состоит из двух слоев: поверхностного слоя поверхностной фасции, который является наружным слоем, покрывающим паренхиму молочной железы, и глубокого слоя поверхностной фасции, который образует заднюю границу паренхимы молочной железы и лежит на глубокой фасции большой грудной и передней зубчатой мышц.
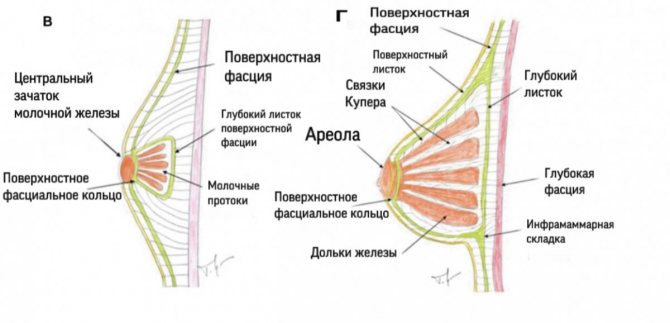
Глубокий слой поверхностной фасции пронизан фиброзными перемычками, называемыми связками Купера, соединяющими два слоя поверхностной фасции и простирающиеся до дермы вышележащей кожи и глубокой грудной фасции.
Критическим моментом в понимании тубулярной деформации молочной железы является тот факт, что поверхностный слой поверхностной фасции отсутствует в области под ареолой.
Клинический опыт показал, что в случаях тубулярной деформации груди имеется сужающееся фиброзное кольцо на уровне периферии сосково-ареолярного комплекса, препятствующее нормальному развитию молочной железы.
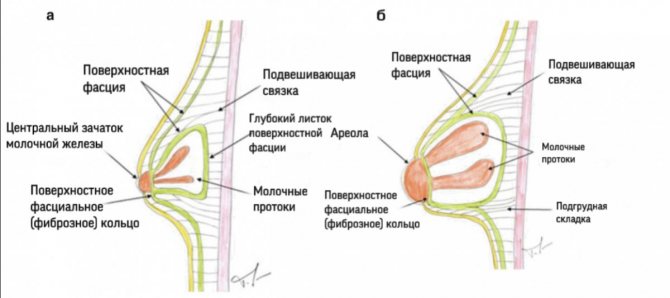
Это сужающееся фиброзные кольцо плотнее в нижней части груди и не позволяет развивающейся паренхиме молочной железы расширяться в период полового созревания. Оно представляет собой утолщение поверхностной фасции.
Результатом этого является то, что развивающаяся грудь не может расширяться, и поскольку под ареолой нет поверхностного слоя поверхностной фасции, паренхима молочной железы образует грыжевое выпячивание в направлении сосково-ареолярного комплекса.
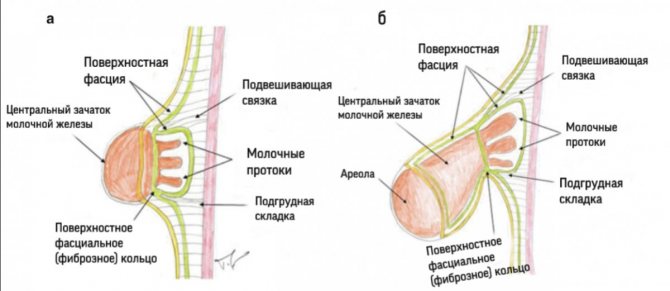
Степень выраженности деформации зависит от степени выраженности деформации поверхностной фасции и варьируется от незначительного недоразвития нижнего медиального квадранта молочной железы с почти нормальным объемом молочной железы до значительной гипоплазии во всех четырех квадрантах различной степени.
Методы коррекции формы молочной железы
Для устранения патология рекомендуется хирургическая коррекция тубулярной груди. Особенности и тип операции зависит от степени развития патологии и желания пациентки. Проводить операцию не рекомендуется до тех пор, пока пациентки не исполнится 22-24 года. Именно в этом возрасте полностью завершается этап формирования молочных желез. Если сделать операцию раньше, могут возникнуть дополнительные изменения в форме груди, поэтому может потребоваться еще одно хирургическое вмешательство.
В особо тяжелых случаях развития патологии может потребоваться комплексное хирургическое лечение, продолжительность которого может достигать одного года. Однако точное соблюдение рекомендаций врача позволит полностью восстановить внешний вид молочных желез.
К наиболее эффективным методам коррекции тубулярной груди относится:
- Эндопротезирование. Представляет собой специальную технику установки имплантатов с помощью периареолярного доступа. Чтобы распределить паренхимы молочной железы, на ее ткань наносятся насечки. Данный метод позволяет не только изменить форму груди, но и устранить ее асимметричность, подобрав имплантаты разного размера.
- Установка тканей эспандер. Данный метод пластики применяется при втором и третьем типе тубулярной груди. Чаще всего он выполняется не отдельно, а в качестве подготовительного этапа к эндопротезированию. Основной целью данной операции является растяжения тканей молочных желез, которое позволит сформировать ложе для установки имплантатов. Эспандер устанавливается в ткани молочных желез, после чего его постепенно наполняют изотоническим раствором. Каждые две недели на протяжении 8-12 недель его объем постоянно увеличивается, чтобы растянуть ткани, и получить возможность поместить на место эспандера постоянные имплантаты.
- Пластика ареолы и соска. Данная операция может проводится сама по себе при первом типе патологии или в качестве этапа коррекции при более значительных патологиях. Для уменьшения размера ареолы и соска край ареала иссекают, оставляя только круг диаметром около 4 см.
Выбрать наиболее эффективный метод коррекции патологии может только опытный пластический хирург после детального изучения снимков, истории болезни и сбора анамнеза. При незначительном дефекте для устранения патологии будет достаточно одной операции, а при серьезных изменениях формы груди может потребоваться цикл операций.
Иммуногистохимические особенности, характерные для инвазивной крибриормной карциномы груди
Резекционные образцы фиксируют в 10% нейтральном формалине с последующей обычной дегидратацией и встраиванием парафина. Толщина каждого образца составляет 4 мкм. Выполняется окрашивание гематоксилином и эозином (H&E), затем проводится иммуногистохимия. Используемые антитела включают ER, PR, HER-2, Ki-67, Кальпонин, p63, CK5/6, CD10, E-кадгерин, p120, p53, CD56, CgA, Syn.
Инвазивная крибриформная карцинома молочной железы имеет тенденцию быть положительной по рецепторам эстрогена почти в 100% случаев, а рецепторам прогестерона почти в 70%. Заметной разницы в статусе рецепторов гормонов при чистом и смешанном типах решетчатой карциномы молочной железы не установлено. Рецептор эстрогена (ER) и рецептор прогестерона (PR) являются важными маркерами для направления терапии и определения прогноза.
Амплификация рецептора 2 эпидермального фактора роста человека (HER-2) выявляется крайне редко. Статус Her2neu можно определить с помощью иммуногистохимии или методики FISH.
Иммуногистохимическое исследование при раке молочной железы
Учитывая положительные характеристики рецепторов PR, ER и отрицательные HER-2, крибриформные опухоли молочной железы относятся к люминальным.
На иммуногистохимических пятнах обычно отсутствуют миоэпителиальные клетки. Окрашивание также показывает, что решетчатые пространства не содержат материала базальной мембраны. Это говорит о том, что решетчатые опухолевые клетки имеют тенденцию не дифференцироваться в базалоидные клетки или лактирующий эпителий молочных желез.
Иммуногистохимическая диагностика инвазивного решетчатого рака молочной железы иногда основана на отрицательном иммуноцитохимическом окрашивании на ламинин, а также на ультраструктурных доказательствах дифференцировки просвета клетками, выстилающими кистозные пространства. По сути, это средство различения инвазивной крибриформной карциномы груди и аденоидно-кистозной карциномы груди. Отрицательное окрашивание ламинином предполагает отсутствие базальной пластинки вокруг островков опухолевых клеток и внутри кистоподобных пространств опухоли, что будет контрастировать с сильным положительным окрашиванием, наблюдаемым при аденоидно-кистозном раке молочной железы.
Если иммуногистохимическое окрашивание выявляет присутствие миоэпителиальных клеток, это может указывать на природу опухоли «in situ», а их отсутствие предполагает инвазивный контекст. Белковые красители, такие как кальпонин, p63 и тяжелая цепь гладкомышечного миозина, являются полезными маркерами для определения присутствия миоэпителиальных клеток в крибриформных карциномах молочной железы.
При анализе инвазивной крибриформной карциномы для миоэпителиальных клеток используются различные маркеры:
| Маркер | Чувствительность | Специфичность |
| Кальпонин | Превосходная | Очень хорошая |
| р63 | Превосходная | Превосходная |
| CD10 | Хорошая | Хорошая |
| Цитокератин с высоким молекулярным весом | Очень хорошая | Низкая |
| Маспин | Хорошая | Низкая |
| S100 | Хорошая | Очень низкая |
| Актин | Хорошая | Очень низкая |
E-кадгерин, по-видимому, является чувствительным маркером протоковой дифференцировки по сравнению с дольковой дифференцировкой, но его полезность при пограничных поражениях в настоящее время неизвестна.
Часто индекс маркировки Ki67 для инвазивных решетчатых карцином груди очень низкий. Этого можно ожидать при раке молочной железы «низкой степени», таком как чисто инвазивная решетчатая карцинома молочной железы. По результатам одного из исследований, индекс пролиферации Ki-67 находился в диапазоне от 2% до 20%, среди которых 58% (7/12) случаев имели ki67≤14%, а 42% (5/12) случаев имели Ki67>14%.
Ki-67 представляет собой ядерный антиген, который связан с потенциалом роста многих раковых опухолей и является маркером пролиферации, экспрессируемым только в циклических клетках. Как следствие, количественная оценка окрашивания Ki-67 на залитых парафином срезах опухоли молочной железы может дать довольно точную оценку индекса пролиферации отдельной опухоли рака молочной железы.
Чтобы исключить нейроэндокринную дифференцировку, проводят тестирование на наличие нейроэндокринных маркеров, таких как CD56, CgA и Syn, все результаты являются отрицательными.
Мнения профессионалов
По мнению профессионалов, для качественной коррекции следует применять импланты с полиуретановым покрытием. Они позволяют придать молочной железе наиболее естественную форму. Их установка дает стабильный результат и менее травматична. В итоге получается отличный эстетический эффект.
Тубулярная грудь, особенно ее третья стадия, создает женщинам проблемы в личной жизни. Но они легко решаются с помощью пластической операции. Вмешательство помогает устранить дефект, вернуть женщине уверенность в своей привлекательности и повысить самооценку. Осложнений обычно не возникнет, если не нарушать рекомендации хирурга.
Основные типы и степени развития патологии

типы тубулярной груди
Выделяется три типа клинической формы тубулярной груди, которые отличаются степенью тяжести патология и недостатка тканей молочных желез. Данные формы не являются последовательными стадиями развития. Типы развития патологии:
- Гиперплазия тканей в нижней внутренней части молочной железы. Первая стадия патологии характеризуется минимальным удлинением груди по направлению к соску. Среди признаков также можно выделить немного опущенный ареал и сосок, неестественный подъем груди вверх.
- Гипоплазия тканей в нижней части груди. Характеризуется сильным дефицитом объема молочной груди, а также ее заметно вытянутой формы. В данном случае груди находятся на значительном удалении друг от друга, соски сильно приплюснуты, а ареолы растянуты.
- Гипоплазия тканей на всей молочной железе. Данная степень патологии характеризуется полным отсутствием объема груди. Сопровождается сильно приплюснутыми сосками и увеличенными ареолами.
В зависимости от степени патологии и внешних характеристик молочных желез могут быть назначены различные виды пластики тубулярной груди.
Классификация полипоидных аденом
В зависимости от количества, новообразования могут быть одиночными или множественными. По основной классификации аденому делят на виды с учетом размеров, внешнего вида и риска перерождения в злокачественную опухоль
В процессе диагностики важно установить тип полипа, поскольку это влияет на тактику лечения: будет ли оно медикаментозным или хирургическим. Кроме того, определив вид опухоли, часто удается избежать ее перерождения в рак
Доброкачественная тубулярная аденома
Этот тип полипа состоит из клеток в виде ветвящихся или продолговатых трубочек, окруженных соединительной тканью. Он чаще представлен маленькими новообразованиями, которые состоят из небольших округлых желез. Хоть опухоль и доброкачественная, в большинстве случаев она трансформируется в ворсинчатый полип, который имеет высокий риск развития рака.
Тубулярно-ворсинчатая
Такую опухоль еще называют папиллярной. Сочетает в себе характеристики 2 типов аденомы: тубулярной и ворсинчатой. При гистологическом исследовании обнаруживаются трубчатые клетки и участки фиброза. Диаметр новообразования может превышать 30 мм.
Такая опухоль встречается очень редко, но значительно повышает риск развития рака толстой кишки.
Ворсинчатая аденома толстой кишки
Это самый опасный вид опухоли такого типа, поскольку в 40% случаев она становится злокачественной, из-за чего считается предраковым состоянием. Диаметр аденомы достигает 100 мм, ее структура мягкая, а поверхность бархатистая. Сама опухоль формируется из ворсинок, выстилающих слизистую толстой кишки. Внешне новообразование имеет сходство с морской капустой.
Аденома прямой кишки с дисплазией
В этой области кишечника развивается тубулярная, тубулярно-ворсинчатая или ворсинчатая аденома. Она может иметь разную степень дисплазии. Это обратимый патологический процесс, который может привести к малигнизации (озлокачествелению).
Наличие дисплазии говорит о том, что доброкачественная опухоль начинает перерождаться в злокачественную.
При тубулярном полипе такого процесса нет, но для ворсинчатого клеточные перестройки характерны. С учетом их была выделена следующая классификация:
- Тубулярная аденома с дисплазией эпителия 1 степени, которая отражает относительно нормальное деление клеток. Изменения тканей не являются ярко выраженными.
- Аденома с умеренной дисплазией. Атипичных клеток становится все больше, они отличаются гиперхромностью. Патологический процесс обратим, границы между слоями тканей еще не так различимы.
- С гиперплазией 3 степени. Это предраковое состояние с минимальной вероятностью обратного развития патологического процесса. На терминальной стадии пациенту необходимо постоянное наблюдение онколога.
Осложнения
Синяки и отеки являются наиболее распространенными проявлениями операции, они могут быть значительными, и их почти всегда следует ожидать и на них следует обращать внимание пациента заранее, до операции, чтобы после не возникало чрезмерного волнения. Образование гематомы является следующим осложнением, которое может возникнуть, но которое можно предотвратить проводя тщательный гемостаз
Образование гематомы является следующим осложнением, которое может возникнуть, но которое можно предотвратить проводя тщательный гемостаз.
Другим осложнением, которое можно избежать соблюдая технику операции, является некроз кожи в нижней части груди.
Чувствительность сосково-ареолярного комплекса может быть снижена, если отслойка тканей выполнена очень травматично с повреждением нервов.
Капсулярная контрактура обнаруживается довольно редко.