Алгоритм оказания первой помощи при шоке и его различных видах
Содержание:
- Первая помощь
- Оказание неотложной помощи при инфекционно-токсическом шоке.
- Причины развития шокового состояния
- Травматический шок – что это и почему он развивается?
- Артериальное кровотечение
- Чего не следует делать?
- Провоцирующие факторы и симптоматика
- Травматический шок: патогенез
- Причины травматического шока
- Возможные последствия
- 2.1.1. Этиология и патогенез гиповолемического шока (гш)
- Оказание неотложной помощи
- Клиническая картина травматического шока
- От чего зависит тяжесть развития шокового состояния
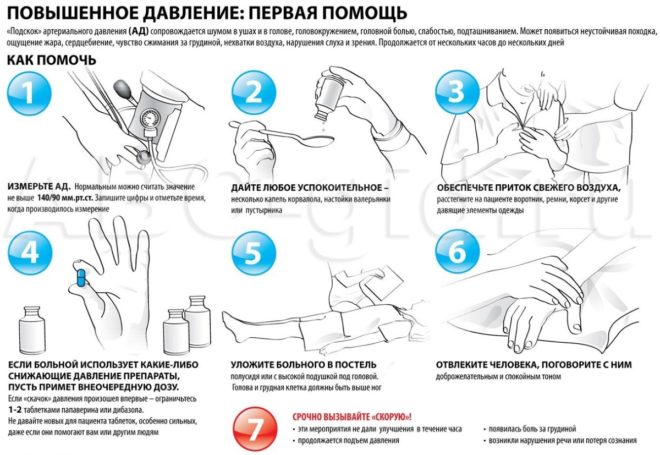
Первая помощь
Мероприятия по оказанию помощи:
Срочно остановить кровотечение с помощью жгута, повязки или проведением тампонады раны. Главным мероприятием при травматическом шоке считается остановка кровотечения, а также устранение причин, спровоцировавших шоковое состояние.
Обеспечить усиленный доступ воздуха в лёгкие пострадавшего, для чего освободить его от тесной одежды, уложить его так, чтобы исключить попадание инородных тел и жидкостей в дыхательные пути. Если на теле травмированного есть повреждения, способные осложнить течение шока, то следует провести мероприятия по закрытию ран с помощью повязки или воспользоваться средствами по транспортной иммобилизации при переломах.
Завернуть пострадавшего в тёплые вещи, чтобы избежать переохлаждения, которое усиливает шоковое состояние. Особенно это касается детей и холодного времени года. Больному можно дать немного водки или коньяка, обильно поить водой с растворённой в ней солью и питьевой содой. Даже если человек не чувствует сильной боли, а это бывает при шоке, следует применить обезболивающие препараты, например, анальгин, максиган, баралгин.
Экстренно вызвать скорую помощь или самим доставить больного в ближайшее медицинское учреждение, лучше, если оно будет многопрофильным стационаром с реанимационным отделением.
Транспортировать на носилках в максимальном покое. При продолжающейся потере крови уложить человека с приподнятыми ногами и опущенным концом носилок в районе головы.
Если пострадавший в бессознательном состоянии или его мучает рвота, то следует уложить его набок
В преодолении шокового состояния важно не оставлять пострадавшего без внимания, внушать ему уверенность в положительном исходе.
Важно соблюсти при оказании неотложной помощи 5 основных правил:
- Снижение болевых ощущений;
- Наличие обильного питья для пострадавшего;
- Согревание больного;
- Обеспечение пострадавшему тишины и покоя;
- Срочная доставка в лечебное учреждение.
При травматическом шоке запрещено:
Оставлять пострадавшего без присмотра;
Переносить пострадавшего без большой необходимости
Если без переноса не обойтись, то делать это необходимо осторожно, чтобы избежать нанесения дополнительных травм;
В случае повреждения конечностей нельзя их вправлять самим, иначе можно спровоцировать повышение болевых ощущений и степени травматического шока;
Не производить наложение шин на повреждённые конечности, не добившись уменьшения кровопотерь. Это может углубить шоковое состояние больного и даже стать причиной его смерти.
Оказание неотложной помощи при инфекционно-токсическом шоке.
Причинами
развития инфекционно-токсического шока
могут служить, в первую очередь,
менингококковая, грибковая и кишечная
инфекции, а также другие острые инфекции
при неблагоприятном течении
заболеваний. В своем развитии
инфекционно-токсический шок
последовательно проходит 3 стадии —
компенсации (шок 1 степени), субкомпенсации
(шок 2 степени), декомпенсации (шок 3
степени).
Лечение.
1.
У взрослых компенсированный
инфекционно-токсический
шок
инфузионной терапии не требует, и при
доставке в стационар лечение
ограничивается применением жаропонижающих
средств, анальгин 50% — 2 мл и димедрол 1%
— 2 мл внутримышечно; при возбуждении
и судорогах седуксен 0,5% — 2-4 мл внутримышечно
(внутривенно) и магния сульфат 25% — 10 мл
(15 мл) внутримышечно.
2.
При субкомпенсированном шоке
внутривенно капельно вводят 400 мл
полиглюкина (реополиглюкина) и
глюкокортикоидные гормоны (преднизолон
90-120 мг, или равнодействующие дозы других
препаратов — дексаметазона метилпреднизолона
и т. д.).
3.
При декомпенсированном
шоке
полиглюкин вводят струйно с последующим
переходом на капельную инфузию, а при
отсутствии эффекта назначают 200 мг
допамина на 200 мл 5% раствора глюкозы
внутривенно капельно.
4.
Возбуждение и судороги
купируются внутривенным введением
2-4 мл 0,5% раствора диазепама (седуксена)
или 10-20 мл 20% раствора натрия оксибутирата.
5.
При установленном диагнозе менингита
вводят левомецитин сукцинат натрия в
дозе 25 мг/кг, и 2-4 мл 1% раствора фуросемида
(лазикса).
6.
Инфекционно-токсический шок при гриппе
требует дополнительного введения
5,0 мл противогриппозного (донорского,
противокоревого) гамма-глобулина
внутримышечно, а также 5-10 мл 5% раствора
аскорбиновой кислоты и 10 мл 10% раствора
глюконата кальция внутривенно.
Основные
опасности и осложнения:
Несвоевременная диагностика
инфекционно-токсического шока в
результате ошибочной трактовки снижения
температуры тела до субнормальных и
нормальных цифр и прекращения
психомоторного возбуждения, как
показателей улучшения состояния
больного. Ошибочный диагноз гриппа у
больного менингитом, и ангины у
больного дифтерией. Ошибочная констатация
судорожного синдрома, не связанного с
инфекционно-токсическим шоком и
отказ от проведения инфузионной терапии
на догоспитальном этапе при доставке
больного в стационар под прикрытием
только противосудорожной терапии.
Причины развития шокового состояния
Основная причина болевого шока – это массивная травма. Причем природа травмы не играет роли, это может быть:
- Перелом крупных костей человека, например, бедренной, тазовых костей, плечевой, позвоночного столба и так далее,
- Черепно-мозговая травма. Даже незначительная травма данной области сопровождается сильной болью, которая может спровоцировать возникновение шока,
- Открытые и закрытые травмы органов брюшной полости.
Травматический шок сопровождает обширные ожоги, травмы, полученные в ДТП, на производстве и так далее. Как оказать первую помощь пострадавшим при ДТП, вы узнаете из статьи.
Следует выделить ряд патологических факторов, которые способствуют развитию шока и определяют его тяжесть:
- Физиологические особенности человека, а именно болевой порог, наличие хронических патологий и ослабление защитных сил организма. У людей с низким болевым порогом даже умеренная боль вызывает сильнейший шок,
- Наличие кровотечения. В данном случае организм ослабевает и острее воспринимает любые изменения. При массивной кровопотере в первую очередь страдает головной мозг и сердце,
- Проникновение инфекции в кровоток (сепсис). Патогенные микроорганизмы приводят к интоксикации и резкому ухудшению самочувствия и нарушению работы жизненно важных органов,
- Наличие размозженных тканей (краш-синдром). В этом случае происходит некроз данных тканей и сильнейшее отравление организма продуктами распада,
- Возраст пациента. Дети острее чувствуют боль, чем взрослые люди. У пожилых людей организм ослаблен, поэтому шок развивается быстрее.
Травматический шок – что это и почему он развивается?
Шок –
это ответная реакция организма в ответ на повреждения, вызванные факторами чрезвычайной силы. Возникает в момент травмы и даже через несколько часов. Проявляется выраженными нарушениями всех функций организма и систем, в основе которых лежит недостаточность кровообращения тканей и расстройство деятельности центральной нервной системы. Подобное состояние представляет серьезную опасность для жизни человека.
Развитие болевого шока происходит при тяжелых травмах. Это может быть ДТП, огнестрельное и ножевое ранение, падение с высоты, производственные травмы, техногенные и природные катастрофы. Предпосылками для развития шокового состояния могут быть:
- нервное и физическое переутомление;
- охлаждение;
- радиационное поражение.
Развитие шока возникает и в случаях, когда нет видимого массивного кровотечения. Это происходит, когда повреждения были в рефлексогенных зонах
- в грудной полости;
- в черепе;
- в брюшной полости;
- в промежности.
Артериальное кровотечение
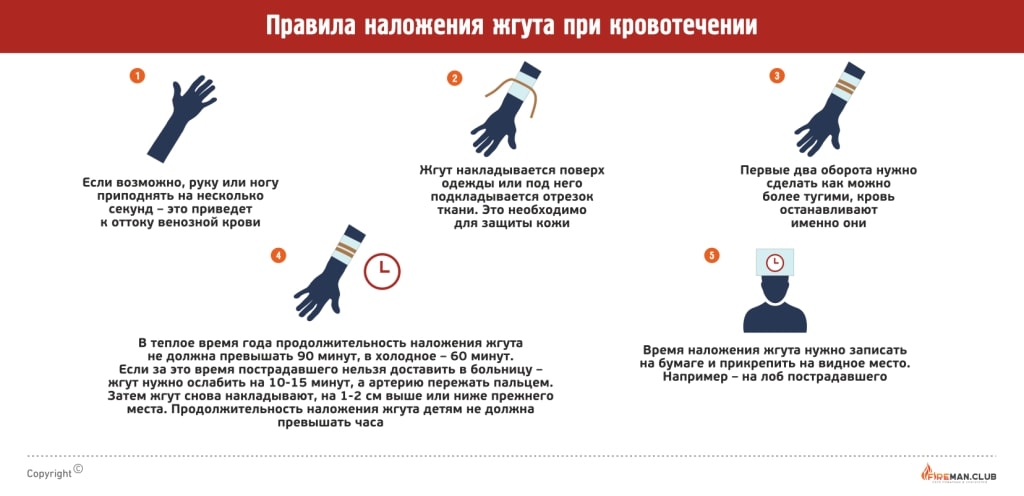
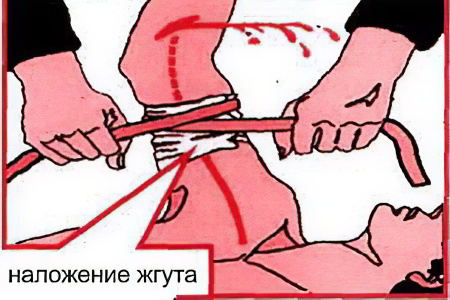
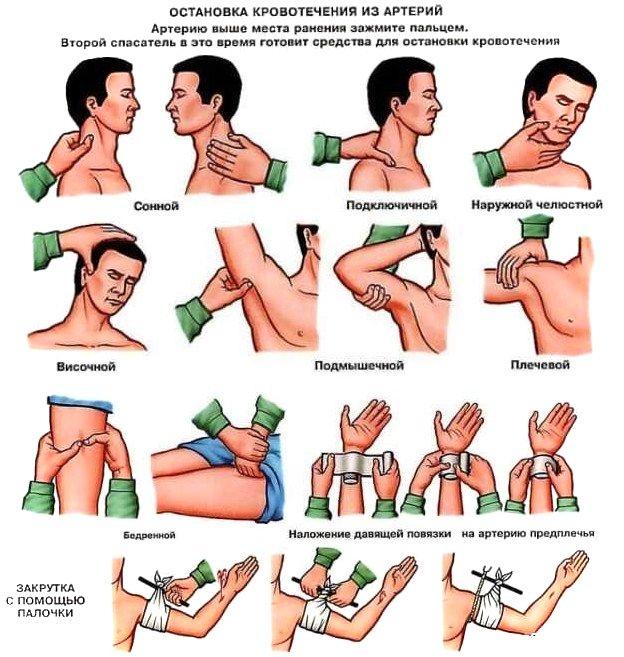
При сильной кровопотере возникает травматический шок. Но в случае артериального кровотечения приоритетнее его остановить. При таком виде кровотечения кровь алая, «бьет фонтаном». Необходимо наложить жгут на 10-20 см. выше раны, на артерии. Затягивать нужно так сильно, чтобы на этой артерии не чувствовался пульс.
Сделав жгут, необходимо указать на нем время наложения, так как передерживать его опасно. Пока вы будете готовить жгут, пусть второй человек будет сдавливать артерию.
Венозное кровотечение
При таком кровотечение кровь темная, течет медленно. Первая помощь заключается в наложении давящей повязки на саму рану.
Чего не следует делать?
- Если в ране есть посторонние предметы, их трогать нельзя. Допускается промывание раны и антисептические меры.
- Перемещение больного разрешено только из тех мест, где ему может угрожать опасность (трасса, железнодорожные пути).
- Давать анальгетики человеку при пониженной температуре тела и массовой потере крови запрещено. Может случиться понижение давления и ускорение перехода одной стадии шока в другую.
- Также недопустимо давать пострадавшему любые лекарственные препараты при доврачебной помощи, так как они могут сгладить симптомы.
Не стоит забывать, что при наступлении шока выживаемость падает. Иногда стадии сменяются быстро, и спасение человека значительно затрудняется. После обнаружения пострадавшего сразу вызывают скорую помощь и применяют все возможные методы по спасению.
Травматический шок
— угрожающее жизни человека тяжёлое состояние, возникающее как реакция на острую травму, которое сопровождается большой кровопотерей и интенсивным болевым ощущением. Проявляется шок в момент получения травмирующего действия при переломах таза, огнестрельных, черепно-мозговых травмах, сильных повреждениях внутренних органов, во всех случаях, связанных с большой потерей крови.
Травматический шок считается спутником всех тяжёлых травм независимо от их причин. Иногда он может возникнуть спустя некоторое время при получении дополнительной травмы. В любом случае травматической шок — явление очень опасное, представляющее угрозу жизни человека, требующее немедленного восстановления в реанимации.
Провоцирующие факторы и симптоматика
Травматический шок может развиться вследствие:
- переломов костей таза, верхних и нижних конечностей;
- перелома позвоночного столба;
- черепно-мозговой травмы;
- сильных ожогов;
- повреждения внутренних органов;
- сильного кровотечения.
Вызвать патологическое состояние может любой фактор, который оказывает негативное воздействие на организм, в числе: которых голодание, отравление, переохлаждение. Если у рядом находящегося человека развилось опасное патологическое состояние, то действовать нужно мгновенно, не теряя ни секунды, так как в случае травмы начинается тканевая гипоксия. Она приводит к накоплению токсичных веществ и соединений, которые вызывают интоксикацию и некроз тканей.
Фазы травматического шока различаются симптоматикой, которую необходимо знать, чтобы оказать эффективную помощь. Выделяют 2 фазы: торпидную, эректильную. В случае наступления эректильной фазы у пострадавшего появляется психоэмоциональное возбуждение, чувство тревоги, сильнейшие боли, о которых он сигнализирует различными способами. Он может проявлять агрессию, оказывать попытки сопротивления.
Торпидная фаза характеризуется вялостью, апатичностью и сонливостью. Пострадавший перестает ощущать боли, но они не стихают. Если в этот момент ему не оказать помощь, то травмированному человеку грозит смерть.
Травматический шок: патогенез
Принцип развития данной патологии заключается в цепной реакции травматических состояний, несущих тяжелые последствия для здоровья пациента и усугубляющихся друг за другом поэтапно.
При интенсивной, нестерпимой боли и высокой кровопотере в наш головной мозг отправляется сигнал, который провоцирует его сильное раздражение. Мозг резко выделяет большой объём адреналина, такое его количество не типично для обычной жизнедеятельности человека, и это нарушает функционирование различных систем.
При резкой кровопотере происходит спазм мелких сосудов, на первое время это помогает сохранить часть крови. Такое состояние поддерживать длительно наш организм не в силах, впоследствии кровеносные сосуды вновь расширяются и кровопотеря увеличивается.
В случае закрытой травмы механизм действия аналогичен. Благодаря выделяемым гормонам, сосуды блокируют отток крови и это состояние уже несет не защитную реакцию, а напротив является основой развития травматического шока. Впоследствии задерживается значительный объём крови, происходит недостаток кровоснабжения сердца, дыхательной системы, система кроветворения, мозга и других.
В дальнейшем происходит интоксикация организма, жизненно важные системы выходят из строя одна за другой, от недостатка кислорода происходит некроз ткани внутренних органов. При отсутствии первой помощи все это приводит к летальному исходу.
Важно
Развитие травматического шока на фоне травмы с интенсивной потерей крови, считается наиболее тяжелым.
В некоторых случаях восстановление организма при легкой и средней степени тяжести болевого шока может произойти самостоятельно, хотя такому пациенту также следует оказать первую помощь.
Причины травматического шока
Шоковое состояние может развиться в результате любых обширных или тяжелых повреждений вне зависимости от места их расположения или способа получения увечий. Привести к нему могут:
- ДТП, крушения;
- техногенные факторы;
- природные явления;
- нападения животных;
- огнестрельные и колото-резаные раны и т. п.
При этом могут повреждаться покровы, мягкие ткани, сосуды, двигательный аппарат, внутренние органы.
Основополагающей причиной шока при травме является гиповолемия, вызванная открытым или внутренним кровотечением, утратой плазмы при ожогах и обморожениях, изъятием из кровотока немалых объемов крови вследствие ее застоя в атоничных сосудах периферии. Так, при переломах костей конечностей скрытая кровопотеря составляет временами 500-1000 мл, а при повреждении тазовой области может достигать 1,5 л. Важную роль играют также мощные болевые импульсы, нарушение работы основных систем организма и стресс. Все эти факторы усугубляют состояние пострадавшего.
Реакция организма на травму формируется по каскадному типу, кода один процесс запускает последующий, нагнетая и ухудшая клиническую картину. После получения повреждений происходит сильнейший адреналиновый выброс, который поначалу вызывает сужение мелких сосудистых русел и перенаправление запасов крови к наиболее важным органам, таким как мозг, сердце, легкие, печень. Позже возникают сбои.
Из-за нарушения кровоснабжения ткани периферии испытывают нехватку кислорода, в них скапливаются токсины, развивается метаболический ацидоз, нарушается функционирование почек. В рамках компенсаторного механизма периферические сосуды расширяются. Однако вследствие уже имеющихся нарушений повторного их сужения не происходит. Сосудистые стенки становятся атоничными, и скопившаяся здесь кровь «выпадает» из общего кровотока.
Циркулирующего объема плазмы оказывается недостаточно для обеспечения нормальной работы сердца, что еще сильнее усугубляет ситуацию. В результате падает артериальное давление, нарушается метаболизм, появляются множественные некротические очаги, уровень общей интоксикации поднимается.
При наличии кровопотери свертываемость крови усиливается, образуются мелкие сгустки, что в совокупности со спазмом сосудов периферии приводит к закупорке последних. Развивается ДВС-синдром, свертывающие агенты исчерпываются, и появляются многочисленные кровоизлияния, может возобновиться приостановившееся кровотечение. Пострадавшему становится все хуже, высока вероятность наступления клинической смерти.
https://youtube.com/watch?v=BEiC-Y3htuA
Возможные последствия
Точно сказать о развитии конкретных последствий после значительной кровопотери сложно. Они зависят от массивности кровотечения, количества потерянного ОЦК и физиологии самого пациента. У кого-то происходит нарушение работы нейронной системы, у других отмечается только слабость, хотя есть и случаи с мгновенной потерей сознания. Из возможных последствий выделяются:
- Почечная недостаточность, повреждение слизистой легких или частичная атрофия головного мозга. Такие последствия могут возникать даже при своевременно проведенной инфузионной терапии.
- После сильного шока 2-4 стадии в большинстве случаев необходима длительная реабилитация с восстановлением нормального функционирования мозга, почек, легких и печени. Выработка новой крови занимает 2-4 дня.
- При послеродовом шоке возможна потеря репродуктивной функции вследствие удаления маточных труб или матки.
2.1.1. Этиология и патогенез гиповолемического шока (гш)
Этот
шок развивается при обширной потере
жидкостей. Самая частая причина ГШ
— острая
кровопотеря в результате травмы или
внутреннего кровотечения (из пептической
язвы, варикозных узлов пищевода, аневризмы
аорты). Кровопотеря может быть очевидной
(например, при кровавом стуле) или
латентной (например, при внематочной
беременности).
Вместе с тем ГШ
может развиваться при больших потерях
не только крови, но и других жидкостей.
В этих случаях его симптомы появляются
не сразу, а через несколько часов и
сопровождаются сгущением крови.
Жидкость может теряться:
-
при массивных
термических и химических ожогах; -
при ее скоплении
в брюшной полости (перитонит). -
при профузных
поносах и неукротимой рвоте. -
с
мочой при сахарном и несахарном диабете,
недостаточности надпочечников, при
передозировке сильных диуретиков.
Помимо
абсолютной гиповолемии бывает
относительная, при котором в сосудах
может быть достаточно и даже много
крови, но в циркуляции принимает участие
меньшая ее часть, а большая
— депонируется
(секвестрируется) в капиллярном и
венозном русле. Такая ситуация
характерна для септического,
анафилактического и в какой-то мере
—
кардиогенного шока, придавая всем этим
вариантам шока определенное сходство
с гиповолемическим, в том числе
геморрагическим шоком.
Взрослый
человек легко справляется с потерей
10% общего
объема циркулирующей крови (ОЦК) с
помощью механизмов поддержания АД, к
которым, прежде всего, относится
вазоконстрикция под влиянием катехоламинов.
Если, однако, человек быстро теряет от
20 до
25%
циркулирующей крови, компенсаторные
механизмы обычно уже не срабатывают в
полной мере и развиваются симптомы
шока.
При
геморрагическом шоке наблюдают самые
яркие перестройки гемодинамики.
Сразу
после кровопотери включаются компенсаторные
механизмы, нацеленные на поддержание
АД:
1)
уменьшение сердечного выброса (СВ)
сопровождается повышением тонуса
артериол в связи с повышением
чувствительности периферических сосудов
к катехоламинам и другим вазоконстрикторам;
2)
перекрываются капилляры и кровь начинает
протекать по артериоло-венозным шунтам;
3)
ишемия
почек запускает секрецию ренина, а через
него
—
ренин-ангиотензин-альдостероновую
систему с задержкой натрия и воды и
увеличением ОЦК.
Периферическая
вазоконстрикция (или спазм артериол) с
одной стороны поддерживает АД, а другой
— затрудняет
перфузию тканей. В связи с этим, развивается
гипоксия в тканях, накапливаются
вещества, снижающие сосудистый тонус.
Это
— лактат,
аденозин и многие другие межуточные
продукты. Микрососуды, особенно обменные,
переполняются кровью. Это можно расценить
как компенсаторную реакцию организма
в ответ на гипоксию (для решения
кислородного голодания) в создавшейся
экстремальной ситуации. В результате
развивается венозный застой и много
жидкости уходит из активной циркуляции,
кровоток ослабевает. В этой фазе все
мышечные микрососуды теряют
чувствительность к вазоконстрикторам.
Дольше
всего поддерживается перфузия сердца
и мозга, но затем и она дает сбой.
Вазоконстрикция. компенсаторная по
сути, может послужить причиной ишемических
некрозов кишечника или пальцев
конечностей. В крови появляется фактор
депрессии миокарда, ослабляющий
сердечные сокращения.
Помимо
гипоксии, важную роль в падении
тонуса периферических сосудов при любой
форме шока играет эндотоксин грамнегативных
бактерий кишечника. Если бы нарушения
микроциркуляции были связаны только с
метаболическим ацидозом, то они
сравнительно легко устранялись после
выведения организма из гипоксии. Этого
однако не происходит, ибо кроме гипоксии
в паралитическом расширении микрососудов
участвует серия высокоактивных
«шокогенных» медиаторов лейкоцитов
и эндотелия микрососудов, образуемых
под влиянием эндотоксина (см. септический
шок).
Дело в том, что
любой шок сопровождается ишемией
толстого кишечника. В свою очередь
ишемия делает кишечную стенку проницаемой
для эндотоксина, который по системе
воротной вены поступает в печень. В
обычных условиях практически весь
эндотоксин оседает и нейтрализуется
в печеночной РЭС. В то же время при шоке
печень теряет способность захватывать
и обезвреживать эндотоксин. Последний,
минуя печень, просачивается в системную
циркуляцию, подключаясь к патогенезу
шока.
Оказание неотложной помощи
Независимо от степени шока, эффект от оказания помощи зависит от того, как быстро она была оказана. Помощь должна быть направлена
- на устранение травмирующих причин,
- на снятие или уменьшение боли,
- на остановку кровотечения,
- на мероприятия, направленные на улучшение дыхательной и сердечной деятельности (реанимационные мероприятия),
- на предупреждение общего охлаждения.
Одновременно просят кого — то вызвать спасательные службы.
Оказание помощи, если больной в сознании
Уменьшение боли достигается приданием телу положения, когда уменьшаются условия для усиления боли. При переломах костей необходима надежная иммобилизация поврежденных частей тела.
До приезда скорой помощи даются обезболивающие средства. При их отсутствии можно дать немного выпить (20-30 мл) водки или спирта.
Помощь при шоке будет неэффективной, если кровотечение продолжается. Поэтому необходимо как можно быстрее остановить кровотечение. Для этого накладывают жгут выше места кровотечения или давящую повязку.
- уменьшить боль,
- дать выпить жидкости,
- создать покой и тишину вокруг пострадавшего,
- бережно транспортировать в больницу.
Важно: создать обстановку психологического спокойствия, его необходимо успокоить, внушить уверенность в благоприятном исходе событий
Клиническая картина травматического шока
Существует клиническая классификация травматического шока, основанная на величине падения артериального давления, частоте пульса, состоянии сознания и данных лабораторных показателей. Однако интересна она в первую очередь врачам, которые на ее основе принимают решение о методах лечения.
Для нас же важнее другая классификация, весьма простая. Согласно ей травматический шок делится на две фазы:
- Эректильная, при которой человек находится под воздействием «лошадиных» доз стрессовых гормонов. В этой фазе больной возбужден, мечется, порывается куда-то бежать. Из-за массивного выброса катехоламинов артериальное давление может быть в норме даже при серьезной кровопотере, однако отмечаются бледность кожи и слизистых оболочек вследствие спазма мелких сосудов, и тахикардия для компенсации недостающей жидкости в кровяном русле.
- Торпидная фаза наступает достаточно быстро и тем стремительнее, чем выше степень потери жидкости. В этой фазе человек становится заторможенным, вялым. Артериальное давление начинает падать, пульс еще больше учащается, также становится более частым дыхание, прекращается выработка мочи, появляется холодный пот — грозный признак критического нарушения кровоснабжения тканей.
При отсутствии медицинской помощи или несвоевременном и некачественном ее оказании ситуация стремительно ухудшается, шок переходит в терминальное состояние, которое почти всегда заканчивается гибелью больного из-за тяжелейших нарушений гемостаза, остановки питания и снабжения кислородом клеток жизненно важных органов, накопления продуктов распада тканей.
От чего зависит тяжесть развития шокового состояния
Основа нарушения жизнедеятельности организма при геморрагическом шоке — резкое снижение кровяных объемов, распространяемых по сосудам. Уменьшение количества крови провоцирует спазм в этих самых сосудах. Результатом становится переход тканевой жидкости в русла сосудов, что способствует разжижению крови, нарушению ее микроциркуляции в органах.

Интенсивность кровопотери зависит от ряда определяющих факторов:
- выносливости организма;
- крепости иммунитета;
- состояния нервной системы (она принимает непосредственное участие в контроле тонуса сосудов);
- патологий сердца и проч.