Синусовая тахикардия: симптомы и лечение, какие таблетки принимать
Содержание:
- Чем снизить пульс
- Риск развития осложнений, побочные действия
- Желудочковая тахикардия. Предвестники, фон, причины и последствия
- Как и чем лечить тахикардию
- Препараты от тахикардии
- Питание при тахикардии
- Что такое синусовая тахикардия сердца
- 2 Лечебная тактика при заболевании различной этиологии
- Какое лекарство принимать при повышенном давлении
- Седативные препараты для восстановления ЧСС
- Причины возникновения
- Тиреостатические лекарства
Чем снизить пульс
ЧСС может повышаться у здорового человека. Стабилизировать пульс при отсутствии заболевания сердечно-сосудистой системы получается без использования лекарств. Если пациенту свойственно повышенное или пониженное давление, учащение пульса произошло во время беременности или после сильного стресса, то устранять симптом рекомендуется специальными медикаментами.
При высоком давлении
Учащенный пульс при повышенном показателе артериального давления рекомендуется снижать после предварительной консультации со специалистом. В большинстве случаев такое сочетание является симптомом гипертонии
В данной ситуации важно устранить основное заболевание, а пульс приходит к норме автоматически
При низком
Пониженное артериальное давление сопровождается такими симптомами, как головная боль, тошнота, рвота, чувство страха. Самым эффективным способом уменьшения пульса в данном случае является прием настойки пустырника или валерианы. Из препаратов лучше принять «Валокардин» или «Валидол». Если учащение пульса происходит регулярно, то следует внести изменения в рацион питания. В нем должны присутствовать черная смородина, шиповник, мед, гранаты, черный шоколад и другие продукты, обладающие свойством повышать артериальное давление.
При беременности
Женщинам следует знать, что в период вынашивания плода ЧСС может меняться. Учащенный пульс при беременности может возникать постоянно или внезапно. Принимать лекарственные препараты без предписаний специалистов в такие моменты не рекомендуется. Во время беременности надо контролировать рацион питания, не допускать переедания, употреблять в пищу компоненты, благотворно влияющие на сердечно-сосудистую систему. При приступах повышенного пульса рекомендуется постараться расслабиться, успокоиться, принять удобную позу.
Как понизить пульс в домашних условиях
Лечение тахикардии в домашних условиях не отличается сложностью. Правильный режим питания, регулярные физические нагрузки, контроль здоровья – нюансы, которые являются залогом правильной работы сердца
При учащенном пульсе важно выявить внешние факторы, которые негативно влияют на сердечно-сосудистую систему. Увеличить ЧСС могут стрессы, депрессии, употребление в пищу определенных продуктов, наличие внутренних заболеваний
Правила, которые надо соблюдать при регулярном увеличении пульса:
лишний вес является причиной повышения ЧСС, поэтому массу своего тела надо контролировать;
если не получается контролировать эмоции, то для стабилизации работы ЦНС надо употреблять седативные препараты;
употреблять продукты, вызывающие возбуждение сердечно-сосудистой системы, надо с осторожностью;
не следует игнорировать бессонницу (последствия могут стать осложнениями состояния здоровья);
при регулярных скачках пульса надо отказаться от вредных привычек;
свежий воздух оказывает благотворное влияние на работу сердца, сосудов;
успокоительные отвары надо употреблять для профилактики, не дожидаясь проявления симптомов.
Риск развития осложнений, побочные действия
Препараты, замедляющие сердцебиение и восстанавливающие сердечный ритм, назначают после проведения, как минимум, Холтеровского мониторинга ЭКГ и АД. В некоторых случаях показана сложная манипуляция – чреспищеводное электрофизиологическое исследование (ЧПЭФИ).
Необходимо это для того, чтобы избежать серьезных осложнений, если антиаритмики назначаются не разово, для купирования приступа, а пожизненно. В этом случае возникает необходимость учитывать их взаимодействие с другими препаратами, иначе возможно развитие:
- артериального тромбоза, провоцирующего инфаркт или инсульт;
- сердечной недостаточности (нарушение сократительной способности миокарда);
- предобмороков и обмороков;
- внезапной смерти (возможно при желудочковой тахикардии).
Желудочковая тахикардия. Предвестники, фон, причины и последствия
Предвестником желудочковой пароксизмальной тахикардии (ЖПТ) в большинстве случаев выступают желудочковые экстрасистолы, фоном:
- ИБС, органические поражения сердечной мышцы после ИМ;
- Постинфарктная аневризма;
- Миокардиты;
- Кардиомиопатиии; (постоянно-возвратная форма ЖПТ)
- Врожденный порок сердца и приобретенный (последствия ревматизма);
- Артериальная гипертензия (высокое АД);
- Пролапс митрального клапана (редко);
- Дигиталисная интоксикация (около 1,5-2 %)
Генетическая предрасположенность, пожилой возраст и мужской пол усугубляют ситуацию. Правда, иной раз, хоть и очень редко, ЖПТ может возникать у молодых, вполне здоровых молодых людей, не имеющих сердечной патологии. К таковым могут относиться люди, профессионально занимающиеся такими видами спорта, которые дают чрезмерные нагрузки и требуют большой самоотдачи. «Сердце спортсмена» чаще не выдерживает после усиленной тренировки, заканчивающейся «аритмической смертью».
В основе возникновения желудочковой пароксизмальной тахикардии лежат исходящие из пучка Гиса импульсы. На ЭКГ – симптомы блокад ножек п. Гиса с ЧСС около 140-220 уд/мин, что сказывается на состоянии больного:
- Выраженные нарушения кровообращения;
- Падение артериального давления;
- Развитие сердечной недостаточности;
- Ишемия мозга.
Желудочковая пароксизмальная тахикардия, сопровождающая ишемическую болезнь сердца (без ИМ) может быть представлена двумя вариантами:
- Экстрасистолическая тахикардия (постоянно-возвратная) тахикардия Галавердена (140-240 уд/мин), которой сопутствуют экстрасистолы, идущие в паре или поодиночке;
- Спорадические короткие или затяжные пароксизмы (ЧСС – 160-240 уд/мин), возникающие с различной частотой (несколько раз в неделю или несколько раз в год).
Большого внимания кардиологов заслуживают префибрилляторные формы ЖТ. Хотя в группе риска находится любой больной с ИБС, есть еще более опасные формы, способные вызвать фибрилляцию желудочков, от которой очень легко можно умереть, поскольку она является терминальным нарушением сердечного ритма.
Симптомы и лечение желудочковой пароксизмальной тахикардии
Желудочковую пароксизмальную тахикардию можно узнать по характерному толчку в груди, который возникает внезапно. После него сердце начинает биться часто и сильно. Это первые признаки ЖПТ, остальные присоединяются спустя непродолжительное время:
- Набухают шейные вены;
- Повышается артериальное давление;
- Становится трудно дышать;
- Появляется боль в груди;
- Нарастают нарушения гемодинамики, последствием которых становится сердечная недостаточность;
- Возможно развитие обморока и кардиогенного шока.
Приступ ЖТ требует оказания экстренной помощи больному, но применять вагусные методы и вводить сердечные гликозиды при этой форме тахикардии не рекомендуется, потому что можно вызвать фибрилляцию желудочков и создать угрозу жизни больного.
Наилучшим выходом будет звонок в «скорую» с толковым объяснением диспетчеру цель вызова
Это очень важно. Наверное, многие люди замечали, что в иных случаях бригада приезжает за 3 минуты, а в других – в течение часа
Все просто: слегка повышенное артериальное давление может подождать, сердечный приступ – нет. Конечно, хорошо, если в такой момент кто-то с человеком будет рядом.
Если пациента с суправентрикулярной, а тем более с синусной, тахикардией иногда возможно оставить дома, то на ЖПТ это не распространяется. Лечить ее нужно только в стационарных условиях, поскольку стремительное разворачивание событий нередко заканчивается летальным исходом, то есть, больной может попросту умереть.
Лечебная тактика, направленная на купирование приступа ЖПТ заключается в применении лидокаина для внутривенного введения, его же применяют и в целях профилактики. При падении АД к лечению добавляют введение прессорных аминов (мезатон, норадреналин), что иной раз позволяет восстановить синусовый ритм. В случаях неэффективности медикаментозного лечения, проводят электроимпульсную кардиоверсию (попытка купирования приступа разрядом дефибриллятора), и это довольно часто имеет успех, при условии своевременно начатых реанимационных мероприятий.
ЖПТ, сформированную в результате отравления сердечными гликозидами, лечат препаратами калия (панангин – внутривенно) и таблетками дифенина, которые следует принимать по 0,1 г трижды в день после еды.
Как и чем лечить тахикардию
Нарушение сердечного ритма негативно отражается на работе сердца. О развитии тахикардии можно говорить, когда количество сердечных сокращений превышает 90 ударов в минуту.
Как и чем лечить тахикардию различных форм?
В медицине выделяют два типа этого заболевания – патологическая и физиологическая тахикардия.
Причины
Сердце здорового человека в минуту совершает около 60-80 сокращений. Учащение сердечного ритма на 10-20 ударов считается одним из первых признаков тахикардии. Врачи отмечают, что такое явление может быть вызвано ухудшением электрической проводимости сердца и патологиями сердечно-сосудистой системы. Однако прежде, чем лечить тахикардию, следует узнать точную причину ее возникновения. Из всех возможных факторов самими распространенными, по мнению врачей-кардиологов, являются:
- Дефицит калия и магния, которые способствуют проводимости сердечных импульсов;
- Повышенные физические нагрузки;
- Стрессы и волнения;
- Снижение уровня гемоглобина в крови;
- Повышенная активность щитовидной железы;
- Злокачественные опухоли;
- Снижение артериального давления вследствие кровотечения;
- Инфекции гнойного характера.
Стоит заметить, что тахикардия – это не болезнь, а, скорее, проявление нарушений в работе сердечной мышцы. Однако медики отмечают, что в некоторых случаях учащение сердечного ритма может выступать в качестве самостоятельного недуга. Кардиологи выделяют два типа тахикардии. Синусовая тахикардия считает естественной реакцией организма на различные жизненные ситуации. При волнении, страхе или физических нагрузках сердцебиение учащается, однако через короткий период времени оно вновь приходит в норму. При синусовой тахикардии количество ударов сердца нарастает постепенно, лечение в данном случае не требуется.
В отличие от нее патологическая тахикардия вредна для организма. Наиболее опасен приступ тахикардии, при котором наблюдается интенсивная работа сердца. В итоге, сердечные желудочки не успевают наполниться кровью, что ведет к снижению артериального давления и оттоку крови из сердца. Резкое учащение пульса нарушает процесс кровоснабжения сердечной мышцы. В условиях повышенной нагрузки сердце требует большего количества кислорода. На фоне этих двух процессов высокая вероятность развития ишемической болезни сердца и, как следствие, возникновение инфаркта.
Симптомы
Для тахикардии характерна внезапность учащения сердечного ритма. Сокращения сердца становятся более отчетливыми. Это становится заметно и внешне: у некоторых людей отмечается пульсация сосудов на шее. Другими тревожными симптомами тахикардии являются:
- Головокружение;
- Недостаток воздуха;
- Тяжелое прерывистое дыхание;
- Состояние, близкое к обмороку;
- Ярко выраженная слабость;
- Непроизвольная дрожь в конечностях;
- Боли в груди;
- Потемнение в глазах;
- Учащение сердечного ритма в состоянии покоя;
- Неоднократные обмороки.
С подобными симптомами целесообразно обратиться к врачу. Кардиолог не только подскажет, как лечить тахикардию, но и поможет определить причину ее возникновения.
Лечение
В большинстве случаев медики сталкиваются с тем, что приступы тахикардии появляются у больных, которые на протяжении длительного времени принимали мочегонные, успокоительные и гормональные препараты. Дело в том, что эти медикаменты способствуют вымыванию магния и калия из организма, что и вызывает приступы тахикардии. Ответ на вопрос, как лечить тахикардию в таком случае, очевиден: прекратите прием этих препаратов. Если и после этого симптомы тахикардии не исчезнут, причину следует искать в другом.
Лечение нарушения сердечного ритма проводится в стационарных условиях. В первую очередь, кардиологи рекомендуют обеспечить больному полный покой, как в физиологическом, так и в эмоциональном плане. Говоря о том, чем лечить тахикардию, медики предлагают применение лекарственных препаратов – успокоительные и антиаритмические средства.
В следующем видеоролике — народные рецепты лечения тахикардии:
К первой группе медикаментов относятся средства растительного (пустырник, валериана и т.д.) и синтетического происхождения. В число антиаритмических лекарств, использующихся при тахикардии, входят флекаинид, аденозин и их производные. Больным с хронической тахикардией следует знать, как действовать при приступе. Предлагаем несколько способов:
- Освободитесь от тесной одежды;
- Лягте на постель, выдохните и напрягитесь. Удерживайте такое состояние 40-60 секунд;
- Закройте глаза и слегка надавите пальцами на глазные яблоки;
- Выпейте немного холодной воды и умойтесь;
- Примите успокоительное средство (валидол, валокардин, корвалол, пустырник), которое следует всегда носить с собой.
Препараты от тахикардии
Антиаритмические препараты действуют на клетки сердца, меняя поток ионов через их мембраны. Таким образом они влияют на скорость электрического возбуждения, его длительность и время восстановления исходного состояния. В зависимости от этих свойств различают 4 класса лекарств, которые назначаются при разных видах учащенного сердцебиения.
| Класс | Основное действие | Представители |
| I | Прекращение поступления в клетку натрия, что замедляет ее возбуждение |
|
| II | Блокада бета-адренорецепторов, замедление проводимости электрического сигнала по сердцу и снижение возбудимости миокарда |
|
| III | Блокада поступления в клетку калия, замедление восстановления исходного электрического состояния |
|
| IV | Блокада поступления в клетку кальция, замедление восстановления ее исходного состояния |
|
Также применяются медикаменты с другими механизмами действия:
- АТФ;
- препараты калия и магния;
- сердечные гликозиды;
- ивабрадин.
Чтобы правильно выбрать лекарство, необходимо знать механизм его действия и влияние на разные виды аритмии. Все антиаритмические средства обладают аритмогенным эффектом, то есть при неправильном применении способны вызвать новое нарушение ритма. Поэтому самостоятельный подбор терапии при учащенном сердцебиении очень опасен.
Питание при тахикардии

Общее описание болезни
Тахикардия – это ускорение ритма работы сердца, которое возникает в виде реакции на повышение температуры тела, эмоциональную и физическую нагрузку, курение, употребления алкоголя, снижении артериального давления (в результате кровотечения) и уровня гемоглобина (например, при анемии), при повышенной функции щитовидной железы, злокачественных опухолях, гнойной инфекции, употреблении некоторых лекарств. Также, тахикардию могут вызывать патология сердечной мышцы, нарушения электрической проводимости сердца.
Причины развития тахикардии
- чрезмерное увлечение употреблением продуктов содержащих кофеин;
- заболевания сердечнососудистой системы (порок сердца, ишемия, инфаркт, гипертоническая болезнь);
- заболевание щитовидной железы и эндокринной системы;
- инфекционные заболевания;
- беременность.
Признаки тахикардии:
потемнение в глазах, боль в области груди, учащённый сердечный ритм при покое и без объективных причин, частые головокружения, неоднократная потеря сознания.
Последствия тахикардии
изнашивание сердечной мышцы, сердечная недостаточность, нарушение электропроводимости сердца и ритм его работы, аритмический шок, острая недостаточность кровообращения мозга, тромбоэмболия мозговых сосудов и легочных артерий, фибрилляция желудочков.
Что такое синусовая тахикардия сердца
Не каждый человек сможет определить, из-за чего происходит учащение сердцебиения, списывая его на волнение или усталость. Во избежание осложнений стоит знать, что такое синусовая тахикардия сердца: это повышение ЧСС (частота сердечных сокращений) до 100 ударов и более. Данный симптом – признак тахикардии, которая является формой наджелудочковой тахиаритмии. В международной медицине заболевание имеет аббревиатуру МКБ-10. Медики выделяют два вида – физиологический и патологический.
- Первый вид заболевания может быть, как врожденным, который часто встречается у девочек любого возраста и мальчиков-подростков, так и приобретенным в течение жизни. Приобретенная тахикардия проявляется при активных физических нагрузках, после них, в состоянии сильного волнения, стресса. Такая реакция сердца является нормальным ответом нашего организма, носит она временный характер.
- Патологическую тахикардию делят на адекватную и неадекватную. Последняя характеризуется стойким симптоматичным увеличением частоты сердечных сокращений более ста ударов в минуту, когда человек бодрствует и находится в состоянии покоя или во время легкой физической нагрузки. Диагноз верен, если приступы учащенного сердцебиения продолжаются на протяжении трех месяцев без явной на то причины. Адекватной синусовой тахикардией (СТ) называют рост частоты сердечных сокращений при:
- артериальной гипотензии;
- анемии;
- гипоксемии;
- феохромоцитоме;
- тиреотоксикозе.
ЧСС и ритм
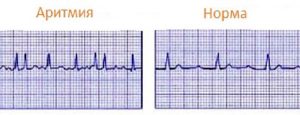
Явными симптомами приступа тахикардии считаются изменения частоты сердечных сокращений и ритма сердцебиения. ЧСС является важным признаком проблем с синусовым узлом. При этом умеренная тахикардия – типичная реакция организма на нагрузки или стрессы. Характерным для этого заболевания является сохранение ритма сердца, а если нарушается и он, то это уже аритмия. Следует сделать электрокардиограмму, если у вас:
- чувство «трепыхания» сердца, частый ритм сердцебиения;
- слабость и головокружение;
- общая слабость, снижение работоспособности;
- учащение сердцебиение при смене с горизонтального на вертикальное положение тела;
- боль в груди.
Расшифровкой кардиограммы должен заниматься только врач, после чего он пишет заключение, назначает соответствующее лечение. Если вы хотите понимать, что показала ваша ЭКГ, то следует разобраться с некоторой терминологией. Важными для постановки правильного диагноза, назначения дальнейшего лечения учащенного сердцебиения выступают следующие показатели:
- ЭОС (электрическая ось сердца) указывает на положение сердца во время кардиографии. Оно может быть нормальным, с отклонением вправо или влево, горизонтальным, вертикальным.
- Частота сердечных сокращений. Отклонением считается ЧСС свыше 90 ударов в минуту.
- При стимуляции сердца второстепенными источниками электрических сердечных потенциалов указывается, что это несинусовый ритм. Показатель говорит о заболевании сердца.
- Гипертрофия правого или левого желудочка. Говорит о росте размера желудочка сердца или утолщении его стенки.
- Мерцательная аритмия. Говорит о нарушении ритма сердца, что свойственно людям старше 60. Есть возможность развития сердечной недостаточности, инсульта мозга.
- Пароксизм мерцательной аритмии. Это найденный на кардиограмме резкий приступ мерцательной аритмии, который обязывает начать немедленное лечение.
- Экстрасистолия – аномальный импульс на кардиограмме из-за внеочередного сокращения сердечной мышцы. Существует предсердная, желудочковая, атриовентрикулярная экстрасистола.
Причины
- Гиповолемия.
- Гипоксия.
- Адренергические препараты.
- Гипотония.
- Повышение температуры из-за воспаления или системной инфекции.
- Тиреотоксикоз.
- Кардиомиопатия с сопутствующим нарушением функции левого желудочка.
- Дыхательная недостаточность.
- Лихорадка.
- Острая сосудистая недостаточность.
- Гипертиреоз.
- Использование ряда лекарственных препаратов (эуфиллина, блокаторов медленных кальциевых каналов, кофеина).
Опасна ли тахикардия
Синусоидная тахикардия – неправильная работа сердечной мышцы на износ. Такая нагрузка может спровоцировать развитие сердечной недостаточности, других нарушений ритма, снижение артериального давления. Патология нарушает кровоснабжение сердца, что повышает вероятность развития ишемической болезни, инфаркта. Особую опасность представляет возможность возникновения тромбоэмболии мозговых сосудов, легочной артерии, а на фоне инфаркта миокарда – фибрилляции желудочков, что приводит к внезапной смерти. Поэтому в армию с приступами тахикардии не берут.
2 Лечебная тактика при заболевании различной этиологии
В настоящее время лечение тахикардии проводится комплексно. Учитывая, что в случае если нет структурных изменений тканей сердца, скорее всего, проблема кроется в нарушении нервной проводимости и работы вегетативной нервной системы, устранить которые даже медикаментозным лечением не всегда представляется возможным. Врачами может прописываться поддерживающая терапия. В этом случае, помимо медикаментозной терапии, больному предписывается соблюдать режим дня. Спать необходимо не менее 8 часов в сутки, причем желательно приучиться ложиться вставать в одно и то же время. Это позволит привести в норму все биоритмы.

Помимо всего прочего, людям, страдающим от приступов тахикардии, но при этом не имеющим явных заболеваний сердца, также необходимо полностью изменить свой рацион. Все дело в том, что нередко переедание провоцирует учащение сердечного ритма, причем это никак не зависит от имеющихся физических и психологических нагрузок. Особенно часто подобное нарушение работы сердца наблюдается у людей, страдающих ожирением. Диета в этом случае позволяет не только снизить количество приступов тахикардии, но и нормализовать вес и работу всей сердечно-сосудистой системы. Людям, страдающим от тахикардии, следует принимать пищу маленькими порциями, но при этом не менее 6-8 раз в день. Пищу с высоким содержанием жира, в том числе жареное и копченое мясо любого вида, а кроме того хлебобулочные изделия из рациона стоит исключить полностью. Основой рациона должны стать каши, постные супы, нежирное мясо, приготовленное на пару, овощи и фрукты в сыром, запеченном и вареном виде.
В случае, если приступы тахикардии случаются нечасто и возможной их причиной являются нарушения работы нервной системы, могут назначаться легкие успокоительные средства на основе трав. Нередко людям, страдающим от тахикардии, назначают боярышник. Настойки и отвары на его основе способствуют не только устранению тахикардии, но и улучшению работы всей сердечно-сосудистой системы. Кроме того, нередко назначается настой валерианы, ромашковый чай и другие средства, которые способствуют снятию стресса.
При частых и интенсивных приступах тахикардии, сопровождающихся выраженой симптоматикой, назначаются препараты, которые способствуют нормализации сердечного ритма. Схема лечения и препараты против тахикардии подбираются для больных индивидуально. В тяжелых случаях может проводиться хирургическое лечение. К нему прибегают только при наличии риска развития осложнений.
Какое лекарство принимать при повышенном давлении
Гипертония – одна из ключевых причин развития таких заболеваний сердца и сосудов, как инфаркт миокарда и инсульт. Симптомами заболевания являются:
- головокружение;
- рвота;
- головная боль;
- одышка;
- ухудшение зрения;
- кровотечения из носа;
- бессонница;
- отечности конечностей.
Если врач постановил такой диагноз, терапия должна включать не только лекарства от тахикардии при гипертонии, но также изменение образа жизни пациента. Чтобы улучшить свое состояние, больной должен отказаться от курения и употребления алкоголя, сбалансировать рацион и отказаться от соленой пищи. Гипотензивные препараты при тахикардии сердца назначаются в тех случаях, когда высок риск инсульта или инфаркта. Длительность терапии и дозировка подбирается исключительно врачом.
Специалист выписывает самые безопасные лекарства, основываясь на стадии заболевания и общем состоянии организма пациента. Во время приема эффективных понижающих давление средств может вырабатываться привыкание к действующим веществам, поэтому целесообразно периодически заменять таблетки другими. Для повышения качества лечения гипертонии одновременно проводится симптоматическая терапия, содержащая профилактические меры от вторичных патологий – ишемии сердца, нефропатии, диабета, пр.
Ингибиторы АПФ
Как правило, такие лекарства назначаются при наличии сахарного диабета. Принимают ингибиторы АПФ за полчаса до еды, при этом дозировка и продолжительность курса подбирается кардиологом. Главная опасность при лечении повышенного давления такими средствами заключается в увеличении уровня калия в теле человека. В повышенных количествах вещество оказывает негативное влияние на работу сердца и приводит к судорожным сокращениям мышц.
Невзирая на побочные эффекты, ингибиторы АПФ показывают хорошее антигипертензивное действие. Чтобы снизить риск возникновения негативных последствий приема лекарств от повышенного давления, следует строго придерживаться указанной врачом дозировки. Согласно клиническим исследованиям, ингибиторы АПФ помогают предотвратить развитие сердечной недостаточности, если принимать их в небольших количествах. Запрещен прием препаратов во время беременности и в период кормления. К данной группе лекарств относятся:
- Моноприл;
- Энам;
- Униваск;
- Алтейс;
- Асеон;
- Капотен;
- Мавик.
Бета-адреноблокаторы
Лекарства данного вида являются одними из самых эффективных при повышенном давлении. Их использование допускается исключительно по назначению врача. Эффективность бета-адреноблокаторов обусловлена способностью снижать уровень адреналина в крови, благодаря чему происходит расширение стенок сосудов. Запрещен прием таких лекарств при аритмии, брадикардии, астме, эмфиземе, беременности (в данном случае для снижения АД лучше использовать народные средства). При приме препаратов следует обязательно наблюдать за своим пульсом: при высокой частоте, снизьте дозировку.
К числу бета-адреноблокаторов относятся:
- Анаприлин;
- Атенолол;
- Метопролол;
- Тимолол;
- Ацетутолол;
- Бисопролол;
- Лабеталол.
Диуретики при гипертонии
Эффективное лекарство от тахикардии при повышенном давлении – это диуретики. Они обладают ярко выраженным мочегонным действием и рекомендованы к применению пожилыми пациентами. Специалисты, как правило, назначают для лечения гипертонии прием тиазидных диуретиков вместе с антагонистами кальция. При этом следует учитывать, что данные лекарства нежелательно принимать в больших дозах, поскольку они удаляют из организма минералы. Как лечить тахикардию и повышенное давление? Для этого назначают один из перечисленных препаратов:
- Амлодипин;
- Гидрохлортиазид;
- Индапамид-ретард;
- Триамтерен;
- Амилорид.
Седативные препараты для восстановления ЧСС
Успокоительные лекарства назначаются пациентам с тахикардией вне зависимости от причин, вызвавших учащенный пульс при нормальном давлении. Эти препараты нормализуют ЧСС за счет снятия нервного напряжения, улучшения функционирования отделов ЦНС. Эффективен прием лекарств в стрессовых ситуациях, в профилактических целях при частом проявлении негативных эмоций.
При нормальном давлении следует подбирать медикаменты, минимально снижающие показатель АД. Седативные средства практически не вызывают побочных эффектов. Среди противопоказаний отмечают беременность, кормление грудью, детский возраст. Выделяют успокоительные на основе натуральных растительных компонентов (настой боярышника, пиона) и искусственно синтезированных веществ (Валидол, Валокордин, Реланиум).
На натуральной основе
Успокоительные данной группы включают в свой состав растительные гликозиды. Сюда относятся следующие лекарственные средства:
|
Наименование |
Принцип действия |
Показания |
Противопоказания |
Дозировка, в день |
Цена, рублей |
|
Настойка пустырника |
Снижает давление, стимулирует сократимость миокарда, усиливает процессы торможения в ЦНС |
Неврозы, ВСД, гипертония, повышенная возбудимость |
Нет |
30-50 капель 3-4 раза |
15-50 |
|
Настойка корня валерианы |
Расслабляет мышечные и нервные клетки, расширяет коронарные сосуды |
Тахикардия, бессонница, мигрени, нервное напряжение, спазмы ЖКТ |
Беременность, кормление грудью, возраст до 1 года |
3 раза по 1-2 таблетки или по 20-30 капель |
15-70 |
|
Персен |
Седативное и спазмолитическое средство, снимает раздражительность |
ВСД, стресс, невроз, бессонница |
Гипотония, заболевания желчевыводящих путей, беременность, кормление, возраст до 12 лет |
по 2-3 таблетки 2-3 раза |
230-550 |
|
Ново-Пассит |
Препарат от тахикардии без снижения давления, успокоительное, анксиолитическое (снимает тревогу) |
Неврастения, тревожность, раздражительность, головные боли, бессонница |
Возраст младше 12 лет, непереносимость фруктозы |
5-10 мл 3 раза |
190-600 |
Синтетические препараты
Обладают продолжительным седативным эффектом, предотвращают повторные приступы учащения ЧСС многие препараты. Выделяют следующие лекарства от тахикардии при нормальном давлении:
|
Наименование |
Принцип действия |
Показания |
Противопоказания |
Дозировка, в день |
Цена, руб. |
|
Верапамил |
Блокада кальциевых каналов, расширяет коронарные артерии, снижает тонус гладкой макулатуры |
Нарушения сердечного ритма, стенокардия, гипертензия |
Брадикардия, сердечная недостаточность, возраст до 18 лет |
1 таблетка (40-120 мг) |
50-150 |
|
Релиум |
Уменьшение тревожности, расслабляет мышечные клетки, против судорог |
Тревожность, неврозы, эпилепсия, |
Глаукома, расстройства дыхания, головные боли |
5-20 мг по мере необходимости |
350-400 |
|
Ритмилен |
Обогащает кислородом миокард, мембраностабилизатор, антиаритмический |
Нарушения ритма, экстрасистолия |
Глаукома, гипотония |
100-200 мг 4 раза |
80-120 |
|
Фенибут |
Ноотроп, ускоряет интенсивность передачи нервных импульсов, улучшает кровоток в мозге |
Тревожность, страхи, нарушения сна, алкоголизм |
Беременность, лактация, возраст до 2 лет |
250-500 мг 3 раза |
60-400 |
Причины возникновения
Нормальная реакция организма на жизнь
Тахикардия при неврозе, ВСД, паническом расстройстве возникает тогда же, когда и у всех других людей на земном шаре. Другое дело, что тревожный невротик, сконцентрированный на работе своего организма в целом и сердца в частности, трактует эти нормальные физиологические реакции как симптомы надвигающейся тяжёлой болезни и даже смерти.
Спровоцировать учащение сердцебиения и при неврозе, и в полном здравии могут:
- бессонница;
- употребление алкоголя;
- кофеин;
- повышение температуры тела (и на жаре, и при ОРЗ);
- изменения гормонального фона (прежде всего, у женщин);
- падение уровня сахара в крови при голоде (сам голод при этом может оставаться незамеченным);
- курение и др.
И, конечно, частота сердечных сокращении всегда увеличивается на фоне физической нагрузки. Это – норма. Но мнительные тревожные люди иногда так начинают боятся эту норму, что отмечают у себя ужасное сердцебиение даже при подъеме с кровати и проходе по комнате.
На самом деле при подъеме из горизонтального положения в вертикальное у всех людей учащается пульс. Только не всем приходит в голову его посчитать.
Также у всех людей в норме увеличивается частота пульса после еды. Но только тревожные больные ВСД отмечают у себя какую-то особую тахикардию после еды, которая нередко провоцирует развитие после еды паники.
Подготовка к борьбе и бегству
Если у вас генерализованное тревожное или паническое расстройство, или вы полагаете, что страдаете вегето-сосудистой дистонией, вы постоянно волнуетесь. Даже тогда, когда этого не замечаете. То есть ваш организм постоянно готовится к тому, чтобы бежать или драться. И, безусловно, он увеличивает частоту сердечных сокращений. Так и должно быть.
Сердцебиение при этом связано и с увеличением уровня гормонов стресса, и с учащением дыхания, часто ведущим к гипервентиляции, и с перераспределением крови в организме, и с переходом мышц в болевое состояние.
Все эти реакции подготовки к активным действиям должны увеличивать пульс. И они это делают. И это указывает на здоровье, а не на болезнь.
Навязчивость на подсчете пульса
Выше уже было сказано, что больные неврозом, ВСД и т.д. могут отмечать у себя тахикардию не только тогда, когда она есть, но и при ее отсутствии. Частота сердечных сокращений будет максимум 90 ударов, а то и 72, сердце будет биться идеально ровно, но невротик будет беспрерывно жаловаться на сердцебиение и пребывать в уверенности, что он умирает.
Что уж тут говорить о том ужасе, который накрывает мнительного человека в тот момент, когда его сердце на самом деле бьется с частотой 140 и более ударов в минуту. Больные паническим расстройством трактуют такое поведение своего сердца как неизбежное приближение смерти.
Тиреостатические лекарства
С их помощью проводят лечение гипертиреоза (болезни щитовидной железы), один из симптомов которого – тахикардия. Они снижают выработку тиреотропных гормонов щитовидной железой.
Наиболее часто назначаемый препарат этой группы – Мерказолил. Он практически не вызывает побочных эффектов. В редких случаях появляется сыпь, снижается уровень лейкоцитов в крови, увеличивается щитовидная железа.
Противопоказания:
- лейкопения (пониженный уровень лейкоцитов в крови);
- беременность: так как вещество проникает сквозь плаценту, у плода может развиться гипотиреоз;
- период грудного вскармливания.