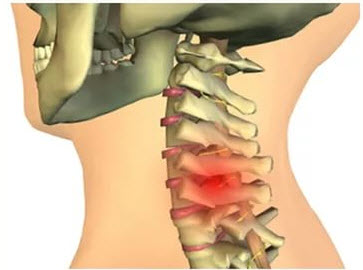
Особенности шейного спондилеза
Содержание:
Стадии заболевания
 У деформирующего спондилеза нет острой или хронической формы — болезнь всегда развивается постепенно, и при благоприятном исходе этот процесс можно только затормозить. Полностью вернуть к здоровому состоянию участок позвоночного столба, который подвергся патологическим изменениям, к сожалению, невозможно, но при своевременном лечении можно устранить неприятные симптомы и помочь пациенту вернуться к привычному образу жизни.
У деформирующего спондилеза нет острой или хронической формы — болезнь всегда развивается постепенно, и при благоприятном исходе этот процесс можно только затормозить. Полностью вернуть к здоровому состоянию участок позвоночного столба, который подвергся патологическим изменениям, к сожалению, невозможно, но при своевременном лечении можно устранить неприятные симптомы и помочь пациенту вернуться к привычному образу жизни.
Всего специалисты выделяют 3 стадии развития этого недуга. Для деформирующего спондилеза 1 степени характерно образование небольших выростов на позвонках, не выходящих за их пределы. Симптомы болезни проявляются слабо, нерегулярно и, как правило, сводятся к небольшому дискомфорту и скованности в отдельном участке позвоночника. В некоторых случаях к этим ощущениям могут присоединяться кратковременные мышечные спазмы, но они редко вызывают серьезные опасения, а значит, и выявить спондилез на этой стадии удается далеко не всегда.
Деформирующий спондилез 2 степени проявляется ярче — костные образования увеличиваются в размерах, оказывая давление на нервные окончания. На этой стадии появление спондилофитов перестает быть компенсаторной реакцией организма на разрушение межпозвоночных дисков — они начинают разрастаться навстречу друг другу, заставляя позвоночник испытывать постоянное перенапряжение. Эти процессы сопровождаются частыми и более продолжительными болями в спине, ноющими или тянущими, которые могут усиливаться при резких движениях или долгом пребывании в неудобной позе.
О спондилезе 3 степени речь заходит, когда костные образования начинают срастаться между собой, обездвиживая пораженный участок позвоночника. При этом пациента мучают острые боли, возникающие вследствие сосудистых и мышечных спазмов. Без своевременного лечения дальнейшее прогрессирование болезни крайне опасно для здоровья человека — патологический процесс начинает затрагивать близлежащие позвонки, мягкие ткани и даже расположенные в этой области внутренние органы.
Методы лечения
Лечение болезни обычно проводят амбулаторно, то есть в домашних условиях. Госпитализация нужна лишь при развитии тяжелых осложнений. Периодические курсы лечения в стационаре необходимы и лицам с деформирующим спондилезом. Этими пациентами занимаются врачи-ревматологи.
Таблица 1. Средства для лечения спондилеза позвоночника
| Средство | Как действует | Нюансы применения |
| Лечебная физкультура | ЛФК при спондилезе улучшает подвижность суставов позвоночника и укрепляет мышцы спины. Комплекс упражнений позволяет сохранить трудоспособность и замедлить прогрессирование патологии | Заниматься гимнастикой при спондилезе следует после купирования болевого синдрома. Лучше, чтобы упражнения подбирал специалист |
| Массаж | Улучшает кровообращение в мягких тканях, способствует формированию мощного мышечного корсета, стимулирует прилив крови к структурам позвоночного столба | Выполняется профессиональным массажистом или мануальным терапевтом при условии отсутствия выраженных болей в позвоночнике |
| Нестероидные противовоспалительные средства (Индометацин, Диклофенак, Ремесулид, Мелоксикам) | Оказывают обезболивающее и противовоспалительное действие. К сожалению, препараты только снимают неприятные симптомы, но мало влияют на развитие болезни | Используются при наличии сильных болей в спине. Назначаются в мазях, гелях или таблетках, реже – в виде инъекций |
| Миорелаксанты центрального действия (Мускулофлекс, Толперизон) | Снимают мышечные спазмы, которые возникают практически у всех больных спондилезом | Применяются в виде таблеток. Зачастую их используют вместе с нестероидными противовоспалительными средствами (пример – комбинированный препарат Миолгин) |
| Препараты, улучшающие микроциркуляцию и обмен веществ в тканях (Бетагистин, Кокарнит, Агапурин) | Замедляют дегенеративные процессы в структурах позвоночника, что позволяет затормозить прогрессирование болезни | Назначаются в таблетках. Принимать их следует на протяжении длительного времени |
| Физиотерапия (чрескожная электростимуляция, диадинамотерапия, лазеротерапия, УВЧ-терапия) | Физиотерапевтические методы помогают улучшить функциональное состояние мышц, межпозвоночных дисков и суставов. Благодаря им состояние человека заметно улучшается | Врачи назначают физиотерапию курсами, параллельно с лечебной физкультурой и медикаментозной терапией |
| Ударно-волновая терапия | Является современным методом лечения, позволяющим не только улучшить микроциркуляцию и обмен веществ в тканях, но и частично раздробить остеофиты | Курс ударно-волновой терапии можно пройти в условиях медицинских учреждений |
Лицам с шейным остеохондрозом очень важно больше двигаться и меньше сидеть в одной и той же позе. Если вы относитесь к данной категории людей, во время рабочего дня старайтесь почаще прерываться на гимнастику; купите абонемент в бассейн и займитесь плаванием, пойдите на танцы или начните посещать спортзал
В лечении спондилеза поясничного отдела позвоночника очень важно ограничить тяжелую физическую нагрузку. Если у вас болит спина, прекратите поднимать тяжести, откажитесь от выполнения монотонной работы и перестаньте ходить в неудобной обуви
Для успешной борьбы со спондилезом требуется комплексный подход. На надейтесь, что периодическое выполнение упражнений или один-два курса массажа помогут вам полностью избавиться от патологии. Чтобы устранить боли, дискомфорт и скованность в спине, вам нужно регулярно следить за здоровьем.
Вместе с коррекцией образа жизни, занятиями гимнастикой вам потребуется периодически проходить курсы физиотерапии. Для купирования болей и мышечных спазмов показаны лекарственные средства (миорелаксанты, НПВС). Чтобы замедлить развитие спондилеза, обратитесь к врачу, чтобы тот назначил вам препараты, нормализующие кровообращение и обмен веществ.
Лечение
В результате того, что данное заболевание может перерасти в хроническую форму, которую лечить крайне сложно, даже самыми эффективными средствами, очень важно начать своевременное лечение шейного спондилеза. И важно понимать, что заниматься самолечением, а точнее, принимать какие-либо препараты или делать упражнения, особенно на область шеи и грудной клетки крайне нежелательно
Гимнастика должна быть правильной.
Лечение должно быть направлено, прежде всего, на уменьшение нагрузки шею, устранение болевых ощущений, укрепление мышц и формирование правильного положения осанки.
Существует несколько методов лечения шейного спондилеза:
- Для снятия симптомов врач может назначить прием различных анальгетиков, а также нужные препараты. Однако если такими средствами увлекаться на протяжении длительного времени они могут приостанавливать восстановительные процессы, а также оказывать деформирующий эффект в хрящевых тканях межпозвонковых дисков и грудной клетке;
- иглоукалывание;
- лечебная физиотерапия — диадинамический ток, электрофорез с применением новокаина и пр.;
- мануальная терапия;
- лечебная гимнастика щадящего типа укрепит грудной и спинной мышечный каркас. Для этого доктор назначит специальные упражнения, которые смогут снять боль в шее и не будут оказывать давление грудной клетке;
- лечебный массаж;
- хирургическое вмешательство ( применяется только в особо тяжелых случаях).
Важно также чтобы лечение шейного спондилеза различными средствами было направлено и на предупреждение первой степени осложнений. Поэтому, если большую часть времени человек занимается сидячей работой и начинает ощущать первые симптомы врачи рекомендуют каждый час расслабляться: расслабить руки, опереться на спинку стула, поднять голову и провести в таком положении несколько минут
Специальная гимнастика должна стать ежедневной процедурой.
Лечение
Лечение деформирующего спондилеза должно совершаться как можно раньше. Если оно начато на ранних стадиях, то прогноз практически всегда благоприятный.
В конечном итоге это приводит только к трате времени и прогрессированию патологического процесса.
Следует избегать самолечения, которое не обладает никакой эффективностью, а только затягивает время начала рациональной терапии.
Основная задача, которая должна быть достигнута в ходе лечения – это борьба с воспалительным процессом и купирование болевого синдрома.
Как лечить традиционными способами
Лечение должно проводиться комплексно, с учетом возможной причины, которая вызвала развитие этого состояния.
|
Фото: массаж |
Фото: физпроцедуры |
В рамках комплексной программы назначаются следующие препараты и процедуры:
- массаж;
- физиотерапевтические процедуры;
- лечебная физкультура (ЛФК);
- физпроцедуры, которые разработаны по индивидуальной программе с учетом особенностей каждого человека;
- назначение нестероидных противовоспалительных средств и применение других обезболивающих препаратов, в том числе и наркотических;
- в случае выраженного спазма мышц и болевого синдрома на этом фоне применяются миорелаксанты;
- рефлексотерапия, которая подразумевает воздействие на те или иные биологически активные точки, что приведет к улучшению состояния позвоночника.
Операция
Операция с целью лечения деформирующего спондилеза применяется в тех случаях, когда консервативное лечение оказывается неэффективным. Суть ее заключается в том, что необходимо удалить патологически разросшуюся костную ткань.
На втором этапе, если имеется такая возможность, то показано проведение остеосинтеза, то есть соединения межпозвоночных дисков между собой.
Хирургическое вмешательство не устраняет причину развития этого патологического состояния. В связи с этим показано детальное обследование, которое позволит уточнить стадию распространения патологического процесса и возможность проведения операции, а также ее объем.
Использование современных технологий позволяет добиться отличных результатов при хирургическом лечении позвоночника. Смотрите видео:
https://youtube.com/watch?v=qu_elB3eXow
Народные средства
- Народная медицина рекомендует в составе комплексного лечения использовать гирудотерапию, то есть применение пиявок.
- Настой из лопуха тоже может оказаться эффективным. Для его приготовления понадобятся 3 чайные ложки корня лопуха, который предварительно был измельчен. Их заливают стаканом кипятка. Выдерживают настой в течение получаса. Затем процеживают и применяют по три столовые ложки трижды в день. Длительность лечения должна составлять минимум один месяц.
ЛФК
Лечебная физкультура занимает особое место в терапии деформирующего спондилеза. Она позволяет замедлить прогрессирование патологического процесса. Движения совершаются плавно, без резких рывков.
Комплекс физических занятий при спондилезе в шейном отделе выглядит следующим образом:
- голову наклонить вперед, касаясь подбородка, а затем повернуть налево и направо;
- сводить и разводить лопатки, при этом необходимо сидеть на стуле;
- в плечах совершают круговые движения;
- руки, положенные на затылок, должны испытывать с его стороны сопротивление.
Также вы можете посмотреть комплекс лечебных упражнений для шейного отдела:
Диагностика

Когда пациент подозревает у себя спондилез шейного отдела, лечение должно быть назначено безотлагательно. Но в этом случае, прежде необходимо пройти полный курс диагностики у квалифицированного специалиста. Он сможет определить не только наличие той или иной патологии и подтвердить первоначальный диагноз, но и установит степень развития болезни и поражения прилежащих тканей.
После обращения к доктору проводится целый комплекс диагностических мероприятий, включающих в себя следующие методики:
-
Изучение всей истории болезни и сбор первичного анамнеза на основании жалоб человека.
-
Осмотр путем пальпации и перкуссии пораженной области.
-
Определение неврологического статуса и изучение всех рефлексов и уровня чувствительности в области, где ощущается боль, а также в верхних конечностях.
-
Компьютерная томография и магнитно-резонансная томография в шейной области помогают определить наличие воспалительных процессов, установить степень защемления нервных волокон.
-
При помощи электромиографии также определяют, насколько повреждены нервные волокна и возможно ли по ним передача нервных импульсов в полном объеме.
-
Рентгенографический снимок шеи помогает установить количество, форму и размеры сформировавшихся остеофитов.
-
А также иногда применяют миелографию.
Эффективные лечебные мероприятия
Терапия направлена на устранение неприятных симптомов, сопровождающих деформирующий спондилёз в шейной зоне, предупреждение дальнейшего прогрессирования заболевания. Также лечение нужно для восстановления двигательной активности шейного отдела, увеличения работоспособности пациента.
Медикаментозные препараты
Эффективные препараты:
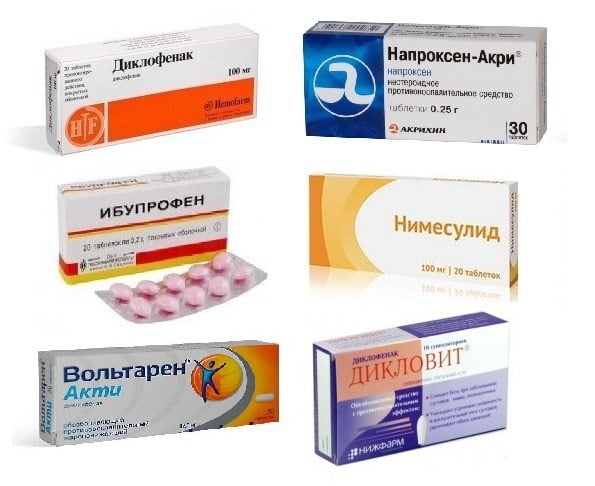
- врачи рекомендуют применять короткими курсами НПВС. Лекарства купируют воспалительный процесс, замедляют дегенеративные процессы. Зачастую используют Ибупрофен, Мовалис, Напроксен;
- миорелаксанты (Циклобензаприн, Сирдалуд, Тизанидин, Мидокалм). Средства устраняют мышечные спазмы, которые становятся причиной защемления нервных окончаний, позвоночной артерии;
- при хронических болях показаны блокады позвоночника, приём витаминных комплексов (Нейромультивит), иммуностимуляторов, антидепрессантов.
Важно! Все вышеописанные медикаменты назначает доктор, учитывая состояние пациента, степень развития заболевания. Самостоятельно пытаться устранить дискомфорт категорически запрещено во избежание резко негативных последствий.
Физиотерапевтические процедуры
Полностью избавиться от деформирующего спондилёза невозможно, но уменьшить неприятные симптомы, увеличить амплитуду движений поможет применение физиопроцедур:
- иглоукалывание;
- вакуумная терапия;
- электростимуляция;
- лазеротерапия.
ЛФК и гимнастика
Целебные упражнения рекомендуется выполнять только под контролем тренера. Самостоятельная физкультура без специфической подготовки может привести к ухудшению ситуации.
Упражнения выбираются индивидуально для каждого пациента, учитывая особенности организма и стадию развития патологического процесса:
- встаньте прямо, поочерёдно кладите ладони на лоб, упирайтесь головой, сопротивляясь рукой. Меняйте ладони, в каждом положении задерживайтесь по пять секунд;
- прислонитесь к стене, прикасаясь поверхности затылком, ягодицами и пятками. Простойте в таком положении десять минут, запомните положение тела, попытайтесь оставшуюся часть дня провести с ровной спиной;
- встаньте прямо, ладони разверните в стороны. Медленно поднимите руки вверх, описывая над собой полукруг. Постарайтесь одновременно свести лопатки. Задержитесь в такой позиции на несколько секунд, выполняйте столько подходов, сколько нужно для купирования болевых ощущений.
Суть заболевания
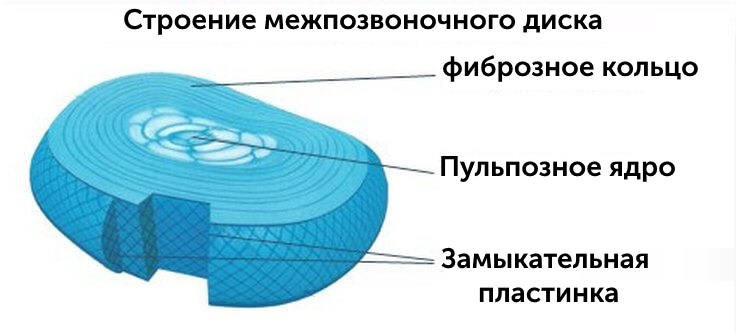
Причины развития деформирующего спондилеза до конца не установлены. Некоторые ученые рассматривают патологию, как деструктивно дистрофическое поражение поясничного отдела, другие — что заболевание возникает из-за однократной травмы или множественных повторных микротравм продольных связок на фоне выпячивания фиброзных колец межпозвонковых дисков. Кольца утрачивают способность выдерживать давление мякотных ядер. При воздействии значительных нагрузок они выгибаются и открепляют продольные связки от участков их соединения с поверхностями тел поясничных позвонков. К провоцирующим развитие деформирующего спондилеза факторам относятся:
- пожилой и старческий возраст;
- тяжелые острые или хронические болезни суставов и патологии внутренних органов;
- избыточная масса тела;
- серьезные спортивные или профессиональные физические нагрузки;
- травмирование позвоночника — сильные ушибы, переломы, длительное сдавливание.
Остеофиты.
После отрыва продольных связок происходит незначительное кровоизлияние, а затем постепенно образуется нарост из костных тканей. Повторное травмирование становится причиной нового отрыва с формированием остеофита. При этом размеры позвонков длительное время не изменяются, как не происходит и снижение их функциональной активности. Этим объясняется продолжительное бессимптомное течение заболевания. Что происходит при прогрессировании патологического процесса:
- костные наросты сдавливают передние продольные связки;
- подвижность переднего отдела позвоночного столба ограничивается;
- в некоторых случаях сужаются межпозвоночные отверстия.
При проведении исследований было установлено, что спровоцировать развитие патологии могут заболевания, протекающие на фоне нарушения обмена веществ. Например, подагра, при которой в костных и суставных тканях, связках, сухожилиях откладываются кристаллы солей мочевой кислоты.
Симптоматика
Если шейный спондилез имеет ограниченный характер и высота диска не пострадала, симптомов может не наблюдаться. Когда болезнь прогрессирует, возникают болевые ощущения. Чаще всего это тупые боли, которые долго не проходят и имеют ноющий характер. Обычно на этом этапе, люди стараются уменьшить нагрузку на шею – например, поворачиваются всем корпусом, оставляя шейную область неподвижной.
Если происходит сдавливание артерий позвоночника, присоединяются боли в голове. Нередко наблюдается головокружение, а при повреждении шейных нервов – ухудшение слуха и зрения. Пациенты отмечают нарушения фокусировки зрения, наличие «мушек» перед глазами. Чем дальше прогрессирует болезнь, тем сильнее становятся боли. Они приобретают постоянный. характер и не проходят даже после отдыха и сна.
Со временем, заболевание приводит к формированию «порочного круга».
Нарушение нормальной анатомии шеи ведет к постоянному перенапряжению мышц.
Спазмированные мышцы, в свою очередь, препятствуют нормальному движению позвоночника и сами являются причиной боли.
Кроме этого, анатомические нарушения могут стать предпосылкой воспаления нервных корешков. Развивается радикулит. Еще одно последствие – сужение позвоночного канала, которое называют стенозом. При этом начинает страдать мышечная и кожная чувствительность области шеи и воротниковой зоны. Часто отмечаются чувство слабости, снижение чувствительности рук и иррадиация боли в спину.
Уменьшение диаметра сосудов и сужение позвоночного канала может привести к формированию синдрома позвоночной артерии. Это сложное сочетание симптомов, причиной которых является нарушение артериального кровотока в области позвоночника.
На ранней стадии синдром позвоночной артерии проявляется в виде головной боли и головокружений, преходящих нарушений зрения. Синдром с течением времени прогрессирует в ишемическую стадию. Она проявляется приступами острого нарушения кровообращения, или транзиторными ишемическими атаками.
Отмечаются нарушения координации, приступы рвоты, острое и сильное головокружение. Часто эти признаки начинаются после резких движений в области шеи. При восстановлении положения, симптомы нарушения мозгового кровообращения могут полностью пройти.
Подробнее про синдром позвоночной артерии расскажет это видео –
Общие сведения
Деформирующий спондилез относится к хроническим дегенеративно-дистрофическим заболеваниям позвоночника, для которого характерно формирование и разрастание костных отростков (краевых остеофитов/спондилофитов) и разрушение фиброзных тканей, а в ряде случаев, когда остеофиты сильно разрастаются, сращивание позвонков с их полной неподвижностью.
Дегенеративно-дистрофические изменения позвоночного столба
Заболевание представляет собой проявление крайней степени изношенности структур позвоночника, возникающее как следствие первичных дистрофических изменений межпозвонкового диска и фиброзного кольца. Практически никогда спондилез не является самостоятельным заболеванием, а развивается на фоне уже имеющейся патологии позвоночника (остеохондроз, сколиоз, лордоз, патологический кифоз) или некоторых системных болезней. По сути, это заболевание является заключительной стадией остеохондроза.
Спондилез, хотя и не является обязательным признаком старения, тем не менее, это частый спутник лиц зрелого и особенно пожилого возраста (65-70 лет). Спондилезом после 45 лет страдают около 20-35% населения, преимущественно мужчины. Заболевание развивается чаще у лиц, ведущих неактивный образ жизни (водители, офисные сотрудники) и лиц, не уделяющих осанке должного внимания, что в конечном итоге провоцирует сужение позвоночных каналов, сдавливание нервных окончаний и приводит к ограничению подвижности в соответствующем отделе позвоночника. Так, спондилогенные дорсалгии (боли в позвоночнике) встречаются у 70–80% взрослой популяции и часто приводят к временной утрате трудоспособности.
Локализации дегенеративных изменений при деформирующем спондилезе может быть во всех отделах позвоночника (шейном/грудном/поясничном), что и определяет конкретную симптоматику заболевания.
Диагноз
Томограммы поясничного отдела позвоночника при различных стадиях спон-дилеза (прямая проекция): а — I стадия: незначительные костные разрастания на краях тел позвонков и обызвествление продольной связки позвоночника (указано стрелкой); б — II стадия: выраженные костные разрастания на краях позвонков с образованием между ними неоартроза (указан стрелкой); в — III стадия: образование костной скобки, соединяющей позвонки (указана стрелкой).
В диагностике С. большое значение имеют результаты рентгенол. исследования. В зависимости от локализации поражения оно может быть лучше видно на рентгенограмме в прямой или боковой проекции. Поэтому необходимо проводить исследование в двух стандартных проекциях. При незначительном С. (I стадия) краевые костные разрастания не выходят за плоскость площадки тела позвонка, располагаясь на уровне краевого лимба у боковой, переднебоковой или передней поверхности (рис., а). При выраженном С. (II стадия) костные разрастания выходят за пределы плоскости площадки тела позвонка и огибают межпозвоночный диск. Если они развиваются навстречу друг другу, то вследствие движений в сегменте между ними может образоваться неоартроз (рис., б). Иногда костный вырост, идущий от одного позвонка, достигает тела другого и образует неоартроз с соответствующим участком передней или боковой поверхности тела смежного позвонка.
При резко выраженном С. (III стадия) продолжающееся окостенение под передней продольной связкой приводит к образованию мощной костной скобы, соединяющей тела смежных позвонков и полностью фиксирующей сегмент (рис., в). После этого окостенение на данном участке прекращается.
Дифференциальный диагноз основывается на клинико-рентгенол. данных. Межпозвоночный остеохондроз отличается от С. характером болей, наличием корешковых, а порой и спинальных симптомов, а также симптомов ликворного толчка (см. Спинной мозг, опухоли), характером остеофитов, снижением высоты межпозвоночного диска и др. (см. Остеохондроз). В отличие от костных разрастаний при остеохондрозе, к-рые всегда перпендикулярны длинной оси позвоночника и никогда не срастаются друг с другом, при С. эти разрастания параллельны длинной оси позвоночника и могут срастаться друг с другом, блокируя подвижность позвоночного сегмента. Дифференциальный диагноз с грыжей Шморля (см. Шморля узелки) и болезнью Форестье (см. Форестъе синдром) строится на сопоставлении данных спондилогра-фии. Болезнь Форестье характеризуется утолщением и оссификацией под передней продольной связкой в шейном или шейно-грудном отделах позвоночника, а клинически проявляется исчезновением подвижности на соответствующем уровне. Болезнь Бехтерева возникает преимущественно у мужчин в возрасте 20—40 лет, для нее характерна определенная локализация поражения, суб-фебрильная температура, ускоренная РОЭ, раннее анкилозирование крестцово-подвздошных суставов (см. Бехтерева болезнь). Непрогрессирующая оссификация под передней продольной связкой, напоминающая С., может возникнуть в результате однократной массивной травмы позвоночника.
Методы лечения
Терапией заболевания занимаются неврологи, ортопеды и вертебрологи – специалисты по патологиям позвоночного столба. Третья стадия недуга может потребовать хирургического вмешательства. Используются медикаментозные методики, физиотерапия, массаж, ЛФК.
Медикаментозная терапия
Лекарственная терапия – один из наиболее частых способов лечения шейного спондилеза.
Используются следующие группы препаратов:
- НПВС – снижают боль, уменьшают воспаление и выраженность отека тканей;
- Миорелаксанты – препараты, которые уменьшают спазм шейных мышц, снижается боль и улучшается подвижность;
- Витаминные препараты – укрепляют организм, улучшают трофику тканей. Витамины группы B, тиамин и пиридоксин, способствуют восстановлению нервной ткани.
- Лекарства для улучшения микроциркуляции – способствуют улучшению местного кровоснабжения, благотворно влияют на мелкие сосуды.
Помните! Любые лекарственные препараты, независимо от длительности их применения имеют побочные эффекты.
Физиотерапия
Физиотерапия – эффективный метод борьбы с болезнью.
Наиболее часто врачами используется:
- Импульсная терапия – вариант электротерапии, при котором нервные окончания стимулируются импульсами тока низкой частоты;
- Диадинамотерапия – лечение волновым током;
- Интерференцтерапия – воздействие разночастотных электронных импульсов;
- СМТ – физиотерапевтическая процедура с прогревающим эффектом, заключается в воздействии синусоидальных модулированных токов;
- Лазеротерапия – улучшение местного кровоснабжения посредством воздействия лазерного излучения;
- Ударно-волновая терапия – лечение с помощью акустической волны;
- Облучение УФ – в коже вырабатывается витамин D, который способствует лучшему усвоению кальция;
- УВЧ-терапия – воздействие высокочастотным электромагнитным полем.
Физиотерапия способствует снижению симптомов, улучшению подвижности и снижает скорость развития патологии.
Прогревание – один из самых простых способов уменьшить мышечное напряжение и боли. В домашних условиях прогревание шейной области проще всего реализовать воздействием горячего душа. Более сложная процедура – прогревание по Болотову.
Оно проводится только в медицинских клиниках и представляет собой прогревание в специальных соляных ваннах.
Важно! В период обострения, ванны применять нельзя. Это может ухудшить состояние
Рефлексотерапия
Иглотерапия, или иглоукалывание – метод лечения, который основывается на воздействии на акупунктурные точки. Несмотря на то, что метод многими считается «экзотическим», это официальная медицинская практика, эффективность которой подтверждена клиническими исследованиями.
Иглоукалывание снимает болевые ощущения и эффективно расслабляет мышцы шейного корсета. Стимулирующее воздействие способствует усилению микроциркуляции.
ЛФК
Лечебная физкультура – одна из основ лечения любых болезней позвоночника. Ликвидация гиподинамии шеи не дает кальцинатам разрастаться и срастаться друг с другом. Благодаря этому увеличивается подвижность в области шеи. Кроме лечебного эффекта, улучшается качество жизни.
Базовый комплекс упражнения выглядит следующий образом:
- Ладони кладут на затылок и давят так, чтобы подбородок коснулся груди. Мышцы шеи при этом должны быть максимально напряжены для сопротивления;
- Подъем рук в стороны и их опускание с максимальным сведением лопаток;
- Махи ногами вперед и назад без прогиба спины, по 10 штук для каждой ноги;
- Приседания, при которых спину не следует прогибать, а ноги надо расставить на ширину плеч;
- Приподнимание верхней половины туловища с фиксацией в области поясницы на 10 секунд, из положения лежа.
Помните! ЛФК при синдроме позвоночной артерии требует повышенного внимания.
Массаж
Массирование при спондилезе шейного отдела позвоночника помогает убрать мышечное напряжение и улучшить кровообращение. Оказывает отвлекающее действие, что способствует снижению шейной боли.
Самомассаж при спондилезе шейного отдела позвоночника требует обязательной предварительной консультации с врачом.
Наилучший эффект оказывает лечебный массаж, который проводят профессионалы.
Массирование начинается с прогревающих, поглаживающих движений. Дальнейшие действия массажиста учитывают выраженность болезни и анатомическое строение шейного отдела позвоночника. Может быть назначен как общий массаж воротниковой зоны, так и точечный.
Причины деформирующего спондилеза
Если же рассматривать всю совокупность причин, которые вызывают деформирующий спондилез шейного отдела, грудного отдела и поясницы, то можно выделить следующие моменты:
-
Пожилой возраст и сопутствующий замедленный обмен веществ, который не может обеспечить все ткани необходимыми питательными веществами и кислородом в том числе.
-
Различные виды повреждений костной ткани.
-
Нарушения в работе связок, вызванные их разрывом или интенсивным растяжением.
-
Избыточный вес тела, который приводит к повышению нагрузки на определенную часть спины, которая локализуется в нижнем отделе. По этой причине чаще всего возникает деформирующий спондилез поясничного отдела позвоночника, так как именно здесь располагается центр тяжести человеческого тела. И позвонки этой части позвоночного столба принимают на себя всю основную нагрузку тела, а при увеличении массы они несут повышенный груз, что и вызывает их быстрейшее разрушение или некорректное функционирование.
-
Любые хронические заболевания опорно-двигательного аппарата.
-
Снижение иммунитета и защитных сил организма вследствие переохлаждения.
-
Разнообразные стрессовые ситуации, которые длятся достаточно долго, также могут вызвать сбой в работе позвоночника.
-
Искривления.