Причины развития спондилеза пояснично крестцового отдела позвоночника
Содержание:
Симптомы
Симптомы заболевания у пациентов зависят от того, в каком отделе появилась патология. Обычно пациенты жалуются на появление болезненности в спине, которое проявляется более всего при передвижении, наклонах или поворотах. Уменьшается болезненность в состоянии покоя.
Характер дискомфортных ощущений может быть постоянным и ноющим, но иногда боли носят выраженный, острый характер и перемежаются встречающимися прострелами. Влияет на появление боли и погода. Больные отмечают усиление симптоматики в сырую погоду с резкой переменой на тепло.
СПРАВКА! При развитии спондилоартроза в шейном отделе позвоночника начальное проявление заболевания приносит едва ощутимый дискомфорт и боль в шее.
Обычно ощущения усиливаются при повороте головы или наклоне. Если долго сидеть в одной позе или резко повернуть голову, то боли усиливаются, по характеру боли простреливающие, но может ощущаться и сильное жжение. Скованность в шее возникает и по утрам, но обычно она исчезает примерно через полчаса, и пациенты списывают такой дискомфорт на неудобную позу во сне.
При прогрессировании патологии и усилении признаков остеохондроза, если пациент не лечит заболевание, симптоматика усиливается. Проявления боли становятся настолько разноплановыми, что ставят пациентов в тупик. Дискомфорт то проявляется, то исчезают. Боль начинает ощущаться в плече и верхней части спины.
Возникают головокружения, мигрени, чувство тяжести в голове и туманность сознания. Возможны парестезии и нарушение чувствительности. Если поражены первый и второй позвонки шейного отдела, то к симптоматике можно добавить проблемы с равновесием, слабость рефлексов, неврит.
Симптомы спондилоартроза обычно появляются в шейном и поясничном отделах.
Спондилоартроз в грудном отделе проявляется редко. Симптоматика здесь начинается с появления слабого дискомфорта, который появляется сначала время от времени, но потом перерастает в постоянное чувство боли. Подвижность ограничивается, по утрам особенно тяжело привести себя в форму, а при резком движении можно услышать характерные хрустящие звуки. Мышцы грудного отдела могут частично атрофироваться.
Патология в области поясницы дает чуть ли не наиболее болезненные ощущения. Боль локализуется в ягодицах, распространяется на поясницу и затрагивает даже бедра. По утрам – характерная скованность, причем даже нарушается походка и становится сгорбленной осанка. Признаки спондилоартроза в поясничном отделе дают наиболее разнообразную симптоматику. Болевые ощущения можно условно разделить на компрессионные и рефлекторно-болевые.
Характерным проявление заболевания является синдром латерального стеноза в поясничном отделе. Причина такого отклонения, по мнению врачей, состоит в сегментарной ротации, которая возникает при ходьбе. Это еще больше провоцирует стеноз межпозвонкового канала и усиливает венозное наполнение. Обычно диагностируется такой синдром у пациентов старше 60 лет.
Больные описывают свои ощущения, как одеревенение конечностей, сильную пронизывающую боль в позвоночнике, а также слабость ног, ощущение ватности, как при простуде. Возникают ощущения как с одной стороны спины, так и по обеим сторонам. Иногда его появления связано исключительно с длительным пребыванием на ногах. Если пациент принимает удобную горизонтальную позу, то дискомфорт уходит.
Особенности питания при спондилезе
Рацион играет ключевую роль в оздоровлении организма в целом, поэтому правильное питание — важная частью лечения и профилактики заболеваний позвоночника. Оно должно быть обогащено витаминами и минералами. Стоит исключить или снизить употребление тяжелых продуктов, которые способствуют отложению солей и жиров.
Ежедневное меню при спондилезе должно содержать:
- фрукты, овощи, листовую зелень;
- молочные и кисломолочные продукты;
- несоленые сорта сыра;
- нежирные сорта мяса;
- рыбу;
- крупы;
- яйца;
- растительные масла.
Нежелательны:
- алкоголь;
- пищевой мусор (чипсы, снеки, фаст-фуд);
- полуфабрикаты;
- жирное, острое и соленое;
- крепкий кофе и чай;
- газированные и сладкие напитки.
Методы лечения
Лечение болезни обычно проводят амбулаторно, то есть в домашних условиях. Госпитализация нужна лишь при развитии тяжелых осложнений. Периодические курсы лечения в стационаре необходимы и лицам с деформирующим спондилезом. Этими пациентами занимаются врачи-ревматологи.
Таблица 1. Средства для лечения спондилеза позвоночника
| Средство | Как действует | Нюансы применения |
| Лечебная физкультура | ЛФК при спондилезе улучшает подвижность суставов позвоночника и укрепляет мышцы спины. Комплекс упражнений позволяет сохранить трудоспособность и замедлить прогрессирование патологии | Заниматься гимнастикой при спондилезе следует после купирования болевого синдрома. Лучше, чтобы упражнения подбирал специалист |
| Массаж | Улучшает кровообращение в мягких тканях, способствует формированию мощного мышечного корсета, стимулирует прилив крови к структурам позвоночного столба | Выполняется профессиональным массажистом или мануальным терапевтом при условии отсутствия выраженных болей в позвоночнике |
| Нестероидные противовоспалительные средства (Индометацин, Диклофенак, Ремесулид, Мелоксикам) | Оказывают обезболивающее и противовоспалительное действие. К сожалению, препараты только снимают неприятные симптомы, но мало влияют на развитие болезни | Используются при наличии сильных болей в спине. Назначаются в мазях, гелях или таблетках, реже – в виде инъекций |
| Миорелаксанты центрального действия (Мускулофлекс, Толперизон) | Снимают мышечные спазмы, которые возникают практически у всех больных спондилезом | Применяются в виде таблеток. Зачастую их используют вместе с нестероидными противовоспалительными средствами (пример – комбинированный препарат Миолгин) |
| Препараты, улучшающие микроциркуляцию и обмен веществ в тканях (Бетагистин, Кокарнит, Агапурин) | Замедляют дегенеративные процессы в структурах позвоночника, что позволяет затормозить прогрессирование болезни | Назначаются в таблетках. Принимать их следует на протяжении длительного времени |
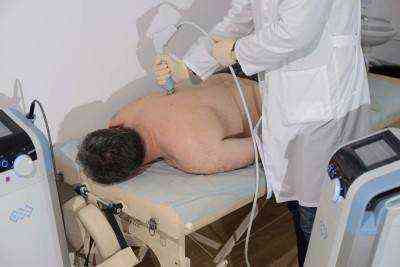
| Физиотерапия (чрескожная электростимуляция, диадинамотерапия, лазеротерапия, УВЧ-терапия) | Физиотерапевтические методы помогают улучшить функциональное состояние мышц, межпозвоночных дисков и суставов. Благодаря им состояние человека заметно улучшается | Врачи назначают физиотерапию курсами, параллельно с лечебной физкультурой и медикаментозной терапией |
| Ударно-волновая терапия | Является современным методом лечения, позволяющим не только улучшить микроциркуляцию и обмен веществ в тканях, но и частично раздробить остеофиты | Курс ударно-волновой терапии можно пройти в условиях медицинских учреждений |
Лицам с шейным остеохондрозом очень важно больше двигаться и меньше сидеть в одной и той же позе. Если вы относитесь к данной категории людей, во время рабочего дня старайтесь почаще прерываться на гимнастику; купите абонемент в бассейн и займитесь плаванием, пойдите на танцы или начните посещать спортзал
В лечении спондилеза поясничного отдела позвоночника очень важно ограничить тяжелую физическую нагрузку. Если у вас болит спина, прекратите поднимать тяжести, откажитесь от выполнения монотонной работы и перестаньте ходить в неудобной обуви
Для успешной борьбы со спондилезом требуется комплексный подход. На надейтесь, что периодическое выполнение упражнений или один-два курса массажа помогут вам полностью избавиться от патологии. Чтобы устранить боли, дискомфорт и скованность в спине, вам нужно регулярно следить за здоровьем.
Вместе с коррекцией образа жизни, занятиями гимнастикой вам потребуется периодически проходить курсы физиотерапии. Для купирования болей и мышечных спазмов показаны лекарственные средства (миорелаксанты, НПВС). Чтобы замедлить развитие спондилеза, обратитесь к врачу, чтобы тот назначил вам препараты, нормализующие кровообращение и обмен веществ.
Эффективность упражнений
Прежде чем назначить курс лечебной физкультуры врач и пациент должны учесть некоторые пункты:
- упражнений со скручиваниями избегать;
- сделать пробные занятия со специалистом, который поставит правильную технику выполнения всех движений;
- постепенное увлечение нагрузок на крестцово-поясничный отдел;
- дискомфортные ощущения и боли во время комплекса – знак к прекращению физкультуры.
Доктора рекомендуют делать ЛФК в положении лежа на животе.
Наиболее распространенные упражнения при пояснично-крестцовом спондилезе:
- В указанном положении одновременно поднимать верхнюю и нижнюю части туловища, пытаясь соединить лопатки вместе. Руки за головой. Чередовать статическое положение и отдых.
- Поднятие ног, при неподвижном корпусе. Задействовать желательно ягодичные мышцы, а не больной отдел.
- Встать около стены, прижаться к ней плотно спиной, ягодицами, пятками, лопатками и затылком. Зафиксироваться на полминуты, сделать отдых, повторить.
- Приседания в широкой стойке. Выполняя присед, следите за осанкой и глубиной приседания. Ягодицы не должны опускаться ниже колен.
- Стоячее положение на носочках. Максимально потянуть руки вверх на вдохе, ощущая растяжение всего позвоночного столба, остаться в статичном положении на несколько секунд, на выдохе опуститься. Сделать 10-15 повторов.
Большая эффективность от упражнений будет при их ежедневном выполнении, в крайнем случае – через день. Видимые улучшения заметны спустя несколько недель ЛФК. Заметьте, что появление малейших болезненных ощущений вначале или середине комплекса указывает на необходимость прекращения упражнений, иначе может произойти деформация участка позвоночника.
Лечение
Фото с сайта virilis.spb.ru
Совсем вылечить спондилез поясничного отдела позвоночника нельзя, терапия направлена на остановку прогрессирования патологии. Если обнаружить болезнь на ранних стадиях, можно предотвратить окостенение суставных дисков и развитие осложнений, больные могут пожизненно выполнять профилактические мероприятия и избежать инвалидности.
Медикаментозное лечение
При лечении спондилеза 1-2 степени поясничного отдела позвоночника эффективна консервативная терапия. Начать рекомендуется с приема лекарств – они предназначены для снятия симптомов заболевания, восстановления поврежденных суставных дисков и связок. Применяют такие группы препаратов:
- НПВС (Диклофенак, Вольтарен) – рекомендуется начинать с мазей. Наносить полоску 5-8 см 3-4 раза в день. Такое лечение снимает боль, отек и воспаление, возвращает подвижность.
- Кортикостероиды (Преднизолон, Бетаметазон) – сильные анальгетики, назначаются строго по рецепту. При бесконтрольном приеме часто развиваются осложнения: от диспепсических расстройств до потери зрения.
- Хондропротекторы (Хондроитин сульфат, Артра) – лечат суставы, содержат строительный материал для соединительной ткани. Пить их рекомендуется длительно: по 1 капсуле трижды в день в течение 6-12 месяцев. В тяжелых случаях терапия проводится годами.
- Витамины (Витрум, Компливит) – по 1 шт. 2-3 раза в сутки. Направлены на укрепление иммунитета, повышение восстановления поврежденных тканей.
- Седативные препараты (настой валерианы, пустырника) – выписываются пациентам для успокоения нервной системы. Снимают хроническую усталость, стрессы.
Физиотерапия
При обнаружении деформирующего спондилеза поясничного отдела позвоночника показано физиотерапевтическое лечение. В качестве укрепляющих процедур могут быть назначены:
- УВТ – метод с применением ультразвука. Волны воздействуют на позвоночник, пораженный спондилезом, повышают регенерацию поврежденных тканей.
- Магнитотерапия – пациент посещает процедуры, в ходе которых применяются специальные аппараты, генерирующие магнитные волны. Они активируют кровоток, вследствие чего улучшается клеточное питание, восстанавливается подвижность.
- Лекарственный электрофорез – при проведении процедур используют анальгетики, проникновение через кожу улучшается за счет слабых импульсов тока.
Физиотерапия проводится 2-3 раза в неделю, сеанс длится 20-30 минут. Первые результаты наблюдаются спустя 10-15 процедур.
ЛФК
Лечебная гимнастика очень эффективна на ранних стадиях, но выполнять ее необходимо ежедневно. Регулярные тренировки сохранят в позвоночнике подвижность, предупредят развитие окостенения. Перечислим основные упражнения – делать каждый комплекс нужно по 2-3 минуты:
- ноги на ширине плеч – наклоны вбок, вперед, назад;
- вращение обруча на талии;
- в положении лежа на спине поднятие и опускание таза;
- в этой же позиции – подъем таза и запрокидывание ног за голову;
- стоя на четвереньках – выгибание спины и возвращение в исходную позицию.
Если поясничный спондилез сопровождается болями, делать гимнастику запрещается. Необходимо отложить упражнения до восстановления нормального самочувствия.
Народное лечение
Можно дополнить терапевтическую программу народными средствами, которые применяются с укрепляющей целью:
- компресс из листа капусты – сырой овощ прикладывается к зоне поражения;
- растирка с анальгином – лекарство смешивается со спиртом (до получения кашеобразной массы) и втирается в зону поражения;
- шерсть – опоясывание поясом или пуховым платком в холодное время года.
Хирургическое лечение
В тяжелых случаях назначается оперативное лечение спондилеза пояснично-крестцового отдела позвоночника. Проводится иссечение мягких тканей и удаление костных наростов.
После хирургии в течение нескольких месяцев проводится реабилитация, включающая:
- диету;
- лечебную гимнастику;
- ношение специальных корсетов;
- физиотерапию.
Лечебная гимнастика
Единственным действенным способом оздоровления позвоночника и профилактики рецидивов заболевания является физкультура. Больным спондилезом показаны упражнения на расслабление, бережное растяжение позвоночника, укрепление мышечного корсета. Упражнения на расслабление выполняются в положении лежа на полу или на четвереньках и сочетаются с дыхательной гимнастикой. Растяжения можно добиться с помощью турника, шведской стенки, действенным методом является йога в гамаках. В гимнастику включают прогибы, наклоны.
После устранения болевых симптомов больным спондилезом разрешены упражнения на укрепление позвоночника и пресса. Желательны занятия в группах ЛФК, йоги, пилатеса. Регулярные упражнения позволят наладить кровообращение в тканях, сделать более эластичными связки, укрепить мышцы. Степень физической нагрузки и комплекс упражнений должен определить лечащий врач, ортопед, реаниматолог.
Лечение
Терапия спондилита должна состоять из комплексного подхода. Так как это заболевание достаточно опасное и может привести к инвалидизации, то к лечению такой патологию нужно подходить крайне серьезно. Соблюдение всех рекомендаций и предписаний врача позволит эффективно провести терапию и избежать осложнений.
Медикаментозная терапия
Лечение патологии во многом зависит от пораженного отдела позвоночника и причины заболевания. Однако существуют общие принципы терапии:
- Из медикаментозных средств применяют нестероидные противовоспалительные препараты: Диклофенак, Ибупрофен, Нимесулид. При неэффективности этих лекарств используют так называемые базовые средства – глюкокортикостероиды или Метотрексат. Оба вида препаратов подавляют иммунно-воспалительную реакцию и снижают симптоматику болезни, однако обладают выраженными побочными действиями. Их прием возможен только после консультации специалиста.
- Инфекционный спондилит лечат с помощью антибактериальных препаратов. Назначаются антибиотики широкого спектра действия, пока не будет готов результат микробиологического исследования, который укажет на возбудителя заболевания.
ЛФК и физиотерапия
Лечебная гимнастика в разумных объемах и под контролем специалиста помогает снизить симптоматику заболевания, предотвращает рефлекторный спазм мышц позвоночного столба.
Физиотерапия в виде прогревающих процедур, а также горячие ванны вызывают миорелаксацию – расслабление мышечных волокон. Это не только положительно сказывается на интенсивности боли, но и препятствует чрезмерной тяге мышц за пораженные позвонки.
Прогревание противопоказано при активном гнойном воспалении! Обязательно проконсультируйтесь со специалистом.
Хирургическое лечение
Оперативное вмешательство необходимо при гнойном спондилите с образованием абсцессов и свищей. Из абсцессов удаляют гнойное содержимое или полностью иссекают очаг воспаления. Свищевой ход также иссекают в пределах здоровых тканей.
Реконструктивные операции по замене тел пораженных позвонков, установке металлических конструкций, выпрямляющих позвоночник необходимы в поздних стадиях болезни с выраженным некрозом костной ткани.
Как лечить спондилез позвоночника
Существует масса споров о том, как наиболее эффективно бороться с возникшим спондилезом позвоночника. Лечение таких недугов должно проводиться в комплексе. Целью лечения должно быть избежание дегенеративно-дистрофических модификаций тканей. Вы не должны допустить деформирования позвонков. Нельзя устраивать самолечение, которое только ухудшит состояние организма больного и, что ещё более трагично, спровоцировать образование сложных патологий.Основные направления лечения болезни:
- купирование синдрома боли;
- снижение трения и давления позвоночных дисков;
- восстановление кровоснабжения позвонковых тканей;
- укрепление мышечного корсета.
Пациентам рекомендуется соблюдать спокойную жизненную активность, не переохлаждаться и не нагружать себя.
Медикаментозное лечение
Чтобы вылечить спондилез поясницы, используют лекарственные препараты. Если больной жалуется на боли в поясничной области и резкие спазмы, врач выписывает миорелаксанты (циклобензаприн, тизанидин) и препараты группы НПВС (ибупрофен, напроксен, мелоксикам).
В особых, частых и болезненных случаях назначают -трамадол и другие анальгетики. Если пациент жалуется на хронические боли, врач дает рецепт на трициклические антидепрессанты в малых дозах (доксепин, амитриптилин).
Физиотерапия
Как эффективная часть лечения, может выступать гимнастика, которую рекомендуют проводить во время ремиссий. Врач часто может назначить упражнения при спондилезе. Специально назначенная лечебная гимнастика укрепляет позвоночник и находящиеся около него мышцы и снижает нагрузку на позвоночник.
После регулярных занятий гимнастикой, наблюдается уменьшение, как силы болей, так и их частоты, возрастает функциональность позвоночника.
Упражнения при спондилезе поясничного отдела позвоночника выполняются лежа, чтобы мышцы полностью расслабились. Если болезнь находится на этапе обострения, то нагрузку выполнять не стоит, иначе болевая симптоматика может усилиться. Спондилез поясничного отдела позвоночника требует от пациента выполнения определенных упражнений:
- согните ноги в коленях, руки положите параллельно своему телу – поднимайте согнутые ноги к груди 5-6 раз;
- теперь сделайте упор на руки из положения на коленях: нужно не спеша поднимать голову, а спина в это время должна прогибаться;
- из этого же положения вытяните ногу назад и постарайтесь удержаться в этом положении 10-30 секунд: поменяйте ноги поочередно, повторив на каждую по 5 раз;
- теперь сгибайте в локтях руки, доставая до пола.
При выявлении спондилеза поясницы, врач может выписать направление на физиопроцедуры. Наиболее действенными принято считать: диатермию, ультразвук, аппликации парафина и озокерита, ортотракцию, электрофорез с йодом и кальцием. Если болезнь выявлена на первичных стадиях, назначается ультразвук. Нередко больным могут назначаться процедуры массажа и иглорефлексотерапия.
https://youtube.com/watch?v=9Oj813ksaK0
Необходимость операции
Хирургические вмешательства при обнаружении болезни – крайне редкое явление, причиной которого могут стать только заметные неврологические патологии и неэффективность терапии.
Чаще применяется сращение нескольких позвонков. Делается это при помощи специальных медицинских прутов и шурупов. Понадобится пересадка костной ткани. Такая процедура будет эффективной на острой стадии, когда пациент чувствует непрекращающуюся боль из-за огромных нагрузок на позвоночник вследствие излишнего веса.
Диагностика и лечение спондилеза грудного отдела позвоночника
Зачастую спондилез грудного отдела позвоночника выражается в хронической боли в спине, которая и заставляет людей обратиться за медицинской помощью. На консультации врач-невролог осуществит сбор анамнеза, подробно расспросит пациента о его жалобах, а также проведет полный медицинский осмотр, включая и оценку неврологического статуса пациента. После осмотра врач может назначить пациенту прохождение дополнительных обследований для подтверждения и уточнения диагноза. Такими обследованиями могут стать рентгенография, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). МРТ считается наиболее продвинутым методом диагностики проблем с позвоночником, поскольку позволяет получить высококачественные снимки не только костной, но и мягких тканей позвоночника: спинного мозга, спинномозговых нервов, мышц, связок и межпозвонковых дисков. Тем не менее, иногда бывают ситуации, когда патология, которую не было видно на снимках МРТ, обнаруживается только на рентгеновских или КТ-снимках
Врач обратит внимание на любые признаки дегенерации и повреждений позвоночника на полученных изображениях
Чаще всего, не осложненные случаи спондилеза грудного отдела позвоночника успешно лечат с помощью нехирургических методов. К методам консервативного лечения спондилеза грудного отдела позвоночника относят:
- прикладывание к больному месту пузыря со льдом/грелки;
- прием безрецептурных обезболивающих и противовоспалительных препаратов;
- безнагрузочное вытяжение позвоночника, которое помогает снизить скорость дегенерации позвоночных структур и уменьшить размеры межпозвонковой грыжи;
- лечебную гимнастику;
- медицинский массаж;
- тейпирование (технику, используемую для предотвращения травм и реабилитации);
- эпизодическое ношение ортопедического корсета;
- гирудотерапия
К оперативному вмешательству при спондилезе грудного отдела позвоночника прибегают лишь тогда, когда 1) комплексное консервативное лечение, проводимое на регулярной основе и в течение длительного времени, оказалось не эффективным и 2) если у пациента наблюдается нарастание симптомов неврологического дефицита (слабость в руке, нарушение мелкой моторики и прочее).
Классификация и признаки спондилеза
Чтобы окончательно установить диагноз, нужно опираться на международную классификацию болезней. Поражение может затрагивать любой из пяти позвонков пояснично-крестцового сегмента:
- L1-L2 – спондилез первого и второго поясничного позвонка.
- L2-L3 – обнаружение патологии между вторым и третьим поясничными позвонками.
- Уровень L4 – L5.
- L5-S1 – поражение пояснично-крестцового отдела.
Последний вариант встречается чаще всего. Болезнь возникают при наличии неблагоприятных факторов, и включает яркие симптомы проявления.
Стадии заболевания включают:
- Развитие заболевания на начальном этапе практически никак не проявляется. В редких случаях при тяжелой нагрузке на позвоночник возникают умеренные боли в области поясницы. На начальном этапе развития спондилеза деформации незначительны. Определить патологию удается на начальном этапе развития случайно. Если провести диагностическое исследование, можно заметить на снимках позвоночника начало разрастания костных наростов на пораженных участках дисков.
- На второй степени боли становятся значительными, ощущается скованность по утрам. Боль усиливается в положении стоя и в наклоне вперед, поэтому нужно избегать длительной статической нагрузки. Признаки спондилеза усиливаются. Боль меняет течение. Возникает сильный дискомфорт, характеризующийся большой длительностью.
- На последнем этапе возникновение боли не зависит от провоцирующих факторов. Наблюдается онемение, парестезии конечностей, потеря чувствительности ног. Пациент не может выполнять привычные действия, двигательные навыки практически полностью нарушены, ведь остеофиты сильно разрослись, из-за чего подвижность сильно ограничена. Требуется хирургическое устранение патологии.
Общие симптомы спондилеза, указывающие на болезнь, включают:
- Болевой синдром – ноющий и пульсирующий на уровне развития поражения. Нет иррадиации в другие отделы позвоночника или внутренние органы. Обычно дискомфорт, по утрам сковывающий и усиливается при наклонах, физических нагрузках. Разогревание мышц немного и временно облегчает состояние.
- Нарушение подвижности. Больной не может прогнуться в спине или наклониться до упора. При поворотах туловища ощущается явное ограничение движения в стороны.
- Хромота – признаки пережатия волокон седалищного нерва. Сначала хромота возникает при физической нагрузке, а позже – в спокойном состоянии.
- Потеря чувствительности в нижних конечностях – симптом, связанный с ущемлением нервного корешка.
В трети случаев заболевание протекает бессимптомно, но реже наблюдается только хромота. При таких скудных симптоматических признаках патологию уже определяют на поздней стадии, когда больному становится действительно плохо. На поздних этапах появляется скованность в позвоночнике, связанная с разрастанием остеофитов.
По выраженности симптомов наблюдают несколько этапов:
- На начальной стадии спондилеза признаки болезни отсутствуют или слабо выражены.
- На втором этапе развития патологии происходит частичное ограничение подвижности. Иногда наблюдают онемение конечностей.
- Третий этап – терминальный. У пациента хронически болит спина, движения скованы. Больному присваивают инвалидность.
Чем раньше возникнет неблагоприятная симптоматика, тем быстрее нужно обращаться за помощью к специалисту. На начальных этапах развития болезни еще можно справиться с дискомфортом с помощью консервативной терапии.
Симптомы
Симптомы заболевания зависят от длительности его течения, общего состояния организма и индивидуальных особенностей больного.
Распространенная симптоматика спондилеза поясничного отдела позвоночника:
- Болевые ощущения в области поясницы – раздражающее воздействие остеофитов на переднюю продольную связку позвоночника, сдавливание корешков спинномозговых нервов становятся причиной проявления боли. Болезненные проявления локализуются в области поясницы, при поражении спондилезом крестца, распространяются на зону копчика. Возможны болезненные проявления в области паха и в нижних конечностях. Ноющая, постоянная боль усиливается при интенсивной двигательной и физической нагрузке. При развитии грыжи диска характер боли меняется, она становится резкой, простреливающей, распространяется на ягодичную область и по задней поверхности бедра. Длительная ходьба, продолжительное нахождение на ногах также усиливают болезненные симптомы. Снижается болевые проявления при нахождении в позе эмбриона, такое расположение тела уменьшает нагрузку на позвоночный столб и остеофиты меньше раздражают переднюю связку позвоночника.
- Нарушение чувствительности – сдавливание чувствительных волокон задних корешков и компрессия нерва, в котором находятся двигательные и чувствительные волокна, ведут к частичной или полной потери чувствительности на кожных покровах нижних конечностей, в поясничной зоне, области ягодиц. Вторым вариантом проявления симптома может быть возникновение покалывания, онемения или холода. Компрессия бедренного нерва проявляется утратой чувствительности половых органов.
- Скованность поясничной зоны, нарушение двигательной активности – возникновение мышечного спазма является компенсаторной реакцией организма на разрастание остеофитов с целью уменьшить подвижность этого отдела позвоночника. При длительном течении заболевания возникает сращивание позвонков, которое не только ограничивает двигательную активность в поясничной зоне, но может стать причиной невозможности самостоятельного передвижения.
- Перемежающаяся хромота, нарушение походки – резкое сужение сосудов уменьшает поступление крови в мышечную ткань нижних конечностей и ухудшает обменные процессы. Результатом становится образование молочной кислоты, которая оказывает раздражающее действие на нервные окончания и вызывает боль. Во время ходьбы происходит резкое напряжение икроножной мышцы и возникает слабость. Приступ боли ослабевает при остановке и наклоне туловища вперед, такая поза уменьшает напряжение передней связки позвоночника.
Начальная стадия патологии отмечается бессимптомным протеканием. По мере прогрессирования болезни симптоматика может соответствовать возрастным изменениям, свойственным людям пожилого возраста.
Как проводится терапия деформирующего спондилеза
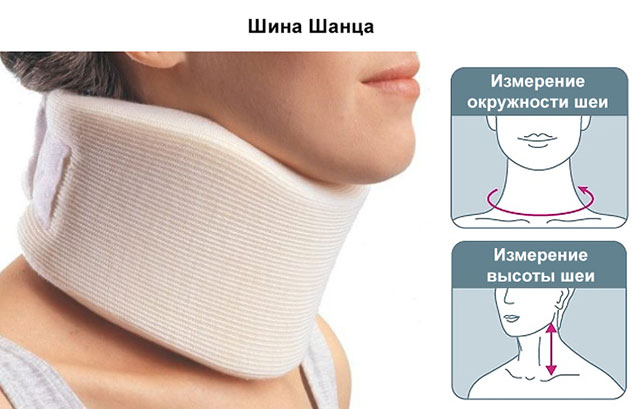
Основные задачи лечения спондилеза — устранение болей и тугоподвижности. Пациентам рекомендуется не находиться долго в одном положении, следить за осанкой. Им показано ношение ортопедических приспособлений: воротников Шанца для шеи, эластичных бандажей с жесткими вставками для поясницы и грудного отдела позвоночника. Необходимо также ограничить физические нагрузки, больше отдыхать.
Медикаментозное лечение
Паравертебральные блокады применяются при острых болях. В мягкие ткани, расположенные около пораженных спондилезом позвонков, вводится смесь растворов глюкокортикостероидов (Триамцинолон, Дипроспан, Дексаметазон) и анестетиков (Лидокаин, Новокаин). Процедуры устраняют боли на несколько дней, а иногда и недель. Но гормональные средства весьма токсичны для внутренних органов, хрящей, костей, поэтому при возможности вместо блокад внутримышечно вводятся нестероидные противовоспалительные средства — Мовалис, Ортофен, Лорноксикам.
НПВС применяются и в других лекарственных формах:
- таблетки, капсулы — Целекоксиб, Эторикоксиб, Найз, Кеторол, Индометацин, Кетопрофен, Мелоксикам;
- мази, гели — Вольтарен, Нимесулид, Быструмгель, Фастум, Финалгель, Диклофенак, Артрозилен.
ЛФК
Лечебная физкультура — основной, самый эффективный метод лечения деформирующего спондилеза. Сразу после устранения болей пациент направляется к врачу ЛФК с результатами рентгенодиагностики. Он составляется индивидуальный комплекс упражнений с учетом общего состояния здоровья, степени тяжести спондилеза, характера его течения.
Ежедневные занятия лечебной физкультурой необходимы для выработки правильных двигательных стереотипов, позволяющих избежать перегрузок уже поврежденных позвонков, связок, дисков. А за счет формирования крепкого мышечного корсета улучшается осанка. Регулярные тренировки способствуют ускорению кровообращения в позвоночных сегментах, устранению дефицита в них питательных веществ.
Массаж
После физкультуры массаж считается вторым по эффективности способом терапии спондилеза. Он особенно востребован при наличии у пациентов противопоказаний к ЛФК. Им назначается проведение 20-30 процедур несколько раз в год, как в качестве лечения, так и в профилактических целях. Наиболее часто используются такие разновидности массажа:
- классический;
- вакуумный, или баночный, в том числе аппаратный;
- точечный, или акупунктурный.
Физиотерапия
Для улучшения кровообращения в позвоночнике, ускорения восстановительных процессов в дисках и связках проводятся физиопроцедуры. Это магнитотерапия, лазеротерапия, ударно-волновая терапия. Пациентам назначаются от 5 до 10 процедур, хорошо сочетающихся с ЛФК, всеми видами массажа. Но наиболее эффективны в лечении спондилеза такие физиотерапевтические мероприятия:
- ультразвук — воздействие высокочастотными звуковыми колебаниями низкой интенсивности;
- диадинамические токи — воздействие током низкой частоты.
Хирургическое вмешательство
Довольно редко при спондилезе проводится хирургическое лечение. Показаниями к нему становятся устойчивые боли, не устраняемые медикаментозно, осложнения, возникшие из-за сильной деформации позвонков. Наиболее часто выполняются такие хирургические вмешательства:
- спондилодез — обездвиживание смежных позвонков с помощью их сращивания;
- декомпрессия спинномозговых структур за счет иссечения остеофитов, реконструкции позвонков.
Народная медицина
При спондилезе народные средства неэффективны. Их ингредиенты не способны устранить ограничение движений, предупредить разрастание костных тканей. Поэтому пользоваться народными средствами врачи разрешают только по окончании основного лечения. Компрессы, мази, аппликации, растирания обычно применяются при слабых болях, возникающих после физических нагрузок или переохлаждения.