Лечение пневмонии в стационаре
Содержание:
- Общие сведения о пневмонии
- Принципы современного лечения
- Ошибки при назначении антибиотиков при пневмонии
- Лечение в домашних условиях
- Лучшие лекарства от пневмонии
- Классификация таблеток от пневмонии
- Лечение пневмонии антибиотиками
- Как не допустить заболевания
- Питание и питьё при воспалении легких
- Респираторные фторхинолоны наиболее эффективные антибиотики при пневмонии
- Восстановление и профилактика пневмонии
- Этиология и патогенез заболевания
- Кратко о воспалении легких
- Категории пациентов
- Тепловые процедуры при пневмонии
Общие сведения о пневмонии
Пневмония является опасным заболеванием. В легких под действием бактерий, вирусов или грибов возникает воспалительный процесс.
Особенно опасно стремительное течение болезни, при котором происходят необратимые изменения тканей в легких.
У детей часто наблюдается быстрое развитие заболевания.
Кроме того, болезнь может переходить в хроническую форму или давать осложнения на другие органы.
Показатели смертности от пневмонии значительно снизились после появления антибиотиков.
Их роль в подавлении бактериальной инфекции трудно переоценить.
Лечить воспаление нужно медикаментами по назначению врача, а народные средства использовать для реабилитации организма после болезни или как дополнительную терапию. Особенно когда болеет ребенок.
Возбудители пневмонии могут вызывать тяжелые заболевания легких и сердца:
- плеврит;
- сепсис;
- эндокардит и другие.
Оказывают токсическое действие на весь организм. Вредоносные микроорганизмы могут попадать в легкие при вдыхании или с кровью.
В первом случае бактерии содержаться в пыли, которая попадает в легкие при вдохе.
Заболевание может вызвать строительная, домашняя пыль, которая содержит частички вредных веществ химического или органического происхождения.
При наличии в организме очага инфекции бактерии могут разноситься кровотоком по органам.
Легкие являются фильтром всего организма. При очистке крови от микроорганизмов легочная ткань сама может подвергнуться инфицированию.
Как лечится пневмония
Как лечится пневмония: стандарт и принципы лечения пневмонии. Пневмония — недуг, который нельзя …«Подробнее»
Диагностировать пневмонию позволяют следующие симптомы:
- кашель, который сохраняется больше двух недель;
- постоянная головная боль, беспричинная слабость;
- подъем температуры до 38 градусов, но бывают и без температурные пневмонии;
- боли в грудной клетке;
- при глубоком вдохе пациент закашливается;
- могут быть симптомы гриппа;
- одышка.
Чтобы правильно лечить пневмонию, нужно выявить возбудителя.
- Если воспаление вызвано вирусом, то организм справиться самостоятельно.
- При заболевании грибковой природы нужны противогрибковые препараты.
- Поражение бактериальное – не обойтись без антибиотиков. Бактериальная инфекция опасна интоксикацией организма.
Так как продукты жизнедеятельности микроорганизмов отравляют организм.
Если вовремя не убрать патогенную флору, наступят необратимые изменения в организме.
Стоит отметить, что воспаление легких у детей несколько отличается. Из-за особенностей строения детской дыхательной системы, воспалительные процессы протекают стремительно. Может развиться отек, удушье. Поэтому лечение должно быть своевременным и быстрым.
Принципы современного лечения
Правильная терапия пневмонии должна базироваться на следующих действиях:
- Устранение причины.
- Устранение очага воспаления.
- Симптоматическая терапия.
Этиологическое лечение основано на противовирусных препаратах или применении антибиотиков, однако этот подход не всегда оптимален.
Воспаление ликвидируется применением противовоспалительных средств, препаратов для понижения температуры, потреблением больших объемов жидкости.
Симптоматическая терапия включает применение отхаркивающих средств (улучшают отхождение мокроты, нормализуют муко-цилиарный клиренс, восстанавливают функциональность бронхов, купируют аллергические осложнения).
Для правильного лечения воспаления легких требуется предварительная диагностика с помощью рентгенографии, оценки дыхательной емкости и общего анализа крови.
Ошибки при назначении антибиотиков при пневмонии
Часто при лечении больных с воспалением лёгким врачи придерживаются устаревших схем, неэффективность которых была неоднократно доказана.
Это относится преимущественно к специалистам «советской закалки», которые обучались по методикам и пособиям старого времени.
Мир не стоит на месте, и регулярно научным сообществом исследуются лечебные тактики, чтобы выявить наиболее эффективные из них и учесть особенности, способные повлиять на результативность проводимого лечения.
Как лечить пневмонию в домашних условиях?
Лечение пневмонии в домашних условиях взрослых и детей. Пневмония – воспаление легких, которое …«Подробнее»
Если у больного возникли сомнения в правильности назначенного лечения, лучше перестраховаться и обратиться к другому врачу, так как промедление в лечении пневмонии недопустимо.
Лечение в домашних условиях
Современное лечение пневмонии дома требует большого практического опыта врача.
Домашняя терапия имеет следующие преимущества и недостатки:
- Соблюдая постельный режим, пациент находится в комфортной обстановке;
- Врач и родственники должны следить за малейшими изменениями в состоянии больного;
- Необходимо постоянно контролировать артериальное давление;
- Ухудшение состояния пациента требует госпитализации в стационар;
- Психическое возбуждение является свидетельством токсического поражения мозга. В этой ситуации необходимо немедленно провести диагностику патологии головного мозга и легких;
- В помещение постоянно должен быть приток чистого воздуха, так что необходимо проводить проветривания несколько раз в сутки.
Курс домашней терапии пневмонии имеет большую продолжительность, чем лечение в стационаре.
Существенным преимуществом домашнего лечения является возможность организации правильного и рационального питания. Пища больного должна быть низкокалорийной и иметь ограниченное содержание углеводов.
Лучшие лекарства от пневмонии
Большинство антибиотиков, которые подходят от бактериального воспаления легких, относятся к рецептурным препаратам.
Неправильное их применение может существенно навредить здоровью человека.
Препарат и его дозировка должны быть выбраны специалистом.
Лечить воспаление легких тяжело, поэтому следует прислушиваться к своему организму – иногда подходящий по всем показателям препарат не помогает.
В таком случае нужно обратиться к врачу для подбора другого средства, либо проконсультироваться с несколькими специалистами.
Часть препаратов доступны в свободной продаже, но большинство из них могут применяться только в условиях стационара.
Врачом могут быть назначены разные антибиотики:
- макролиды;
- пенициллины с ингибиторами бета-лактаз;
- тетрациклины;
- респираторные фторхинолоны;
- цифалоспорины поколений 2 или 3.
Против некоторых возбудителей, например от синегнойной палочки, назначают комбинированные полусинтетические пенициллины.
К таким лекарствам относят:
- амоксициллин (Флемоксин Солютаб, Хиконцил);
- пиперациллин и тазобактам (Тазоцин);
- оксациллин;
- оксациллин и ампициллин (Оксамп, Ампиокс);
- ампициллин и сульбактам (Уназин, Сулациллин);
- амоксициллин и клавуланат калия (Аугментин, Амоксиклав, Ко-Амоксиклав).
Если для лечения требуются цефалоспорины, то подбирают средство одной из четырех групп таких препаратов.
Чаще используют:
- Цефуроксим (Зинацеф, Кетацеф — II поколение);
- Зиннат (Цефуроксим Аксетил — II);
- Цефаклор (Цеклор — II);
- Цефтриаксон (Лендацин, Роцедин, Форцеф, Цефтриабол – III поколение);
- Цефотаксим (Клафоран — III);
- Сульперазон (цефоперазон и сульбактам — III);
- Цефоперазон (Цефобид — III);
- Цефиксим (Цефспан, Супракс — III);
- Цефтибутен (Цедекс, III);
- Цефипин (Максипим, IV);
- Цефпиром (IV).
Из тетрациклинов лучшим в лечении воспаления легких считается Доксициклин (Вибрамицин, Юнидокс солютаб), а среди монобактамов – Азтреонам (Азактам).
Из аминогликозидов стоит отметить Амикацин (Амикин), который назначают, если воспаление вызвано грамотрицательными микроорганизмами.
Если штаммы выявленных бактерий устойчивы к цефалоспоринам, используют карбапенемы:
- Меропенем (Меронем);
- Тиенам;
- Импенем (циластатин и имипенем).
Если воспаление легких вызвали пневмококки, то подходят фторхинолоны – Левофлоксацин (Таваник) или Моксифлоксацин (Авелокс).
Среди отхаркивающих препаратов популярны и доступны в аптеках:
- Амброгексал;
- Амбробене;
- Халиксол;
- Бронхосан;
- Лазолван;
- Бронхогекс;
- Мукосольван;
- Геделикс;
- Синупрет.
Чтобы лечить вирусное воспаление легких без бактериальной инфекции, не нужно принимать антибиотики.
- Ацикловир от ветряной оспы и герпеса;
- Ганциловар от цитомегаловируса;
- Тамифлю или Реленза от гриппов A и B.
Антибиотики при пневмонии у взрослых
Лечение антибиотиками пневмонии у взрослых: схема и курс. Лечение воспаления лёгких проводится преимущественно …«Подробнее»
Классификация таблеток от пневмонии
В состав стандартной комплексной терапии воспаления легких входят:
- антибиотики широкого спектра действия (в начале заболевания);
- антибиотики, чувствительность патогенных микроорганизмов к которым установлена лабораторно;
- противовирусные препараты (в случае вирусной этиологии заболевания);
- нестероидные противовоспалительные средства;
- муколитики и бронхолитики;
- обезболивающие препараты;
- дезинтоксикационные средства;
- поддерживающие и профилактические лекарства.
На ранних этапах заболевания назначают антибиотики широкого спектра действия:
- пенициллины;
- макролиды;
- цефалоспорины.
Пенициллин – эффективный препарат, является более безопасным при применении для детей и подростков, а также при лечении легких и среднетяжелых форм пневмонии. Из пенициллиновой группы чаще других назначают Амоксиклав — комбинированный препарат, содержащий амоксициллин и клавулановую кислоту.
Современная группа антибиотиков, называемая макролидами, обладает более широким диапазоном действия, назначается в виде таблеток для взрослых, суспензий – для детей. Наибольшим эффектом при лечении пневмонии отличается Сумамед, активное вещество которого азитромицин.
Антибиотики группы цефалоспоринов применяют при среднетяжелом течении воспаления легких, а также у беременных в поздних триместрах. Цефалоспорины схожи с пенициллинами по строению и способу действия, поэтому возможны перекрестные аллергические реакции. При пневмонии чаще других назначают Цефтриаксон.
Противовоспалительные
В состав терапии воспаления легких входят стероидные (на основе гормонов) и нестероидные препараты. К первым относятся глюкокортикостероиды, такие, как Преднизолон и Дексаметазон. ГКС используются при тяжелых течениях заболевания, способны купировать отек паренхимы легких, снижают воспаление.
Ко второй группе препаратов относятся средства для терапии среднетяжелых пневмоний, которые носят вспомогательный характер. Используются как жаропонижающие, так и обезболивающие средства. Список этих препаратов обширен, главные представители – Анальгин, Кеторолак, Парацетамол, Эреспал.
Другие
Обилие лекарственных препаратов при пневмонии, риск возникновения побочных действий и общее негативное воздействие на организм медикаментозной терапии накладывает необходимость применения защитных средств.
Пероральные средства назначают под прикрытием Омепразола, который способен предотвратить повреждения желудка, особенно выраженное влияние на который оказывают НПВС.
Капсулы Линекс
Универсальные антибактериальные лекарства атакуют не только патогенные микроорганизмы, но губят и микрофлору кишечника, вызывая дисбактериоз и диарею, что приводит к необходимости защитить ее и восстановить. Для профилактики осложнений необходимо назначать эубиотики, такие как Линекс.
Все лекарственные средства проходят через печень человека, которую также необходимо поддерживать во время лечения воспаления легких. Назначение гепатопротекторов, таких как Гептрал, помогает защитить печень и ускорить восстановление.
Лечение пневмонии антибиотиками
Основу лечения пневмонии составляет антибиотикотерапия. Выбор конкретного препарата зависит от вида возбудителя патологии. Традиционно пульмонологи назначают следующие виды лекарств:
- природные и синтетические пенициллины (в случаях, когда болезнь вызвана пневмококками, стафилококками);
- цефалоспорины (против кишечной палочки, грамотрицательных бактерий);
- тетрациклины, действующие при развитии любых инфекционных процессов;
- макролиды, помогающие быстро вылечить воспаление лёгких, спровоцированное микоплазмой;
- фторхинолоны, направленные на борьбу с бактериальной пневмонией.
Антибиотики при воспалении лёгких могут назначаться только врачом. Принимают их в одно и то же время суток, через равное количество часов, строго соблюдая дозировку и продолжительность курса. В первые дни лечения пациентам преимущественно показан постельный режим.
Как не допустить заболевания
От степени поражения легких, болезнетворных микроорганизмов, вызвавших его, зависят особенности диагностики,
комплекс лечения и эффективная профилактика. Вовремя обнаруженная болезнь – залог успеха в лечении. Даже если отсутствуют явные симптомы воспаления легких, обязателен визит к врачу. Особенно это касается детей и пожилых пациентов.
Полностью предотвратить развитие воспаления невозможно, но вполне под силу снизить риск осложнений. Чтобы не допустить проникновения инфекции из верхних дыхательных путей в легкие, профилактика включает в себя промывание носовых ходов и полоскание горла раствором соли.
Отхаркивающие средства и препараты от кашля важно принимать строго по назначению врача. Дабы не допустить распространения инфекции и заражения других людей, важно чаще мыть руки, использовать марлевую повязку или носовой платок при кашле и чихании
Следует полностью исключить влияние на больного табачного дыма, летучих химических веществ, пыли.
Пневмония не оставляет после болезни иммунитета. Нужно укреплять его путем закаливающих процедур и дыхательных упражнений, всячески избегать стрессовых ситуаций, переохлаждений организма. Профилактика пневмонии поможет сохранить здоровье в любую пору года.
Питание и питьё при воспалении легких
 В процессе выздоровления пациенту с пневмонией сначала назначают диетический стол № 13, затем переводят на №15. Поскольку у некоторых людей есть сопутствующие воспалению легких заболевания, например, диабет, гастрит, гипер- или гипотония, рекомендованные продукты питания в каждом конкретном случае могут отличаться.
В процессе выздоровления пациенту с пневмонией сначала назначают диетический стол № 13, затем переводят на №15. Поскольку у некоторых людей есть сопутствующие воспалению легких заболевания, например, диабет, гастрит, гипер- или гипотония, рекомендованные продукты питания в каждом конкретном случае могут отличаться.
Остановиться следует лишь на общих правилах:
- рацион должен быть максимально полноценным;
- нельзя употреблять жирные, острые, пряные продукты;
- еду готовят из измельчённого сырья (фарш, протёртая, рубленая пища);
- термообработка пищи паровая;
- полезны вареные, тушеные продукты;
- суточная норма соли 8 г;
- питание дробное;
- соки разбавляются кипячёной водой;
- нужно ограничивать калорийность.
Среди жидкостей, рекомендованных врачами при воспалении легких, наиболее эффективны чай с лимоном и мёдом, морсы, отвары, особенно из шиповника, мясные бульоны средней жирности, а на ночь полезна кружка кипячёного молока.
Соки подойдут ягодные, фруктовые, овощные с высоким содержанием витаминов. Для их приготовления могут использоваться красная или черная смородина, грейпфрут, клюква и брусника, черника, гранат, голубика, морковь и далее. Нельзя употреблять концентрированные напитки.
Респираторные фторхинолоны наиболее эффективные антибиотики при пневмонии
Антибиотики из группы фторхинолонов очень часто используются в медицине. Создана специальная подгруппа этих препаратов, особо активная в отношении возбудителей инфекций дыхательных путей. Это респираторные фторхинолоны:
- левофлоксацин (Ашлев, Глево, Ивацин, Лебел, Левоксимед, Леволет Р, Левостар, Левотек, Левофлокс, Левофлоксабол, Леобэг, Лефлобакт Форте, Лефокцин, Маклево, Од-Левокс, Ремедиа, Сигницеф, Таваник, Танфломед, Флексид, Флорацид, Хайлефлокс, Эколевид, Элефлокс);
- моксифлоксацин (Авелокс, Аквамокс, Алвелон-МФ, Мегафлокс, Моксимак, Моксин, Моксиспенсер, Плевилокс, Симофлокс, Ультрамокс, Хайнемокс).
Эти антибиотики действуют на большинство возбудителей бронхо-легочных заболеваний. Они доступны в форме таблеток, а также для внутривенного применения. Назначаются эти препараты 1 раз в день при остром синусите, обострении бронхита или внебольничной пневмонии, но лишь при неэффективности других средств. Это связано с необходимостью сохранять чувствительность микроорганизмов к мощным антибиотикам, не «стреляя из пушки по воробьям».
Эти средства обладают высокой действенностью, но и список возможных побочных эффектов у них обширнее:
- кандидоз;
- угнетение кроветворения, анемия, кровоточивость;
- кожная сыпь и зуд;
- повышение уровня липидов в крови;
- тревожность, возбуждение;
- головокружение, нарушение чувствительности, головная боль;
- ухудшение зрения и слуха;
- нарушения сердечного ритма;
- тошнота, понос, рвота, боль в животе;
- боли в мышцах и суставах;
- снижение артериального давления;
- отеки;
- судороги и другие.
Респираторные фторхинолоны нельзя применять пациентам с удлинением интервала Q-T на ЭКГ, это может вызвать опасную для жизни аритмию. Другие противопоказания:
- проводимое ранее лечение препаратами хинолонов, вызвавшее повреждение сухожилий;
- редкий пульс, одышка, отеки, перенесенные ранее аритмии с клиническими проявлениями;
- одновременное использование удлиняющих интервал Q-T лекарств (это указано в инструкции по применению такого препарата);
- низкое содержание калия в крови (длительная рвота, диарея, прием больших доз мочегонных средств);
- тяжелые заболевания печени;
- лактозная или глюкозно-галактозная непереносимость;
- беременность, период грудного вскармливания, дети до 18 лет;
- индивидуальная непереносимость.
Восстановление и профилактика пневмонии
Куриный бульон при пневмонии
Проводить меры, направленные на восстановление организма, можно после исчезновения основных симптомов воспаления легких. Если у пациента появился аппетит, то употреблять сразу тяжелую пищу не рекомендуется. Лучше начать с легкоусвояемых блюд: куриных бульонов, салатов из свежих овощей. Обязательно пить много соков и воды, что позволит вывести из организма токсичные вещества. Так восстановление после пневмонии пойдет быстрее.
Постельный режим надо соблюдать не менее 10 дней. Пациент должен избегать переохлаждения и продолжительного пребывания на морозе, чтобы не вызвать рецидив пневмонии или серьезных осложнений.
В это время эффективную помощь окажет дыхательная гимнастика. Упражнения могут выполнять люди любого возраста. Существуют специальные программы, которые разработаны Стрельниковой А.Н. и Бутейко К.П.
Дыхательная гимнастика позволяет стимулировать работу легких и бронхов. В результате, в них возникают положительные процессы:
- ускоряется метаболизм;
- улучшается процесс кровообращения;
- ускоряется регенерация клеток.
Дыхательная гимнастика для лечения пневмонии
После полного выздоровления при пневмонии следует заняться укреплением иммунной системы. Это можно сделать с помощью лекарственных средств или травяных сборов.
Профилактические рекомендации
Поскольку воспаление легких способно вызвать тяжелейшие осложнения (менингит, патологии сердца, отек), и обладает рецидивным характером, то необходимо соблюдать меры профилактики:
- делать пневмококковые прививки не только детям, но и взрослым из группы риска по заболеванию (пожилым, астматикам);
- соблюдать личную гигиену (мыть руки);
- принимать витамины в осенне-зимний период (борьба с вирусными инфекциями, гриппом);
- закаливающие процедуры (контрастный душ, обливание);
- постоянное проветривание, влажная уборка помещения;
- для улучшения вентиляции легких делать дыхательные упражнения;
- сбалансировано питаться;
- отказаться от курения, других вредных привычек;
- умеренно заниматься спортом;
- употребление в пищу: лука, чеснока, меда, малины, травяных трав.
Воспаление легких относят к серьезной патологии, лечение которой лучше всего проводить антибиотиками, а также народными средствами (компрессы, ингаляции). Поэтому отказываться от госпитализации не рекомендуется пациентам, которые страдают хроническими заболеваниями сердца, почек и печени. Во время лечения пневмонии нужно: больше отдыхать, пить много жидкости, соблюдать постельный режим.
Этиология и патогенез заболевания
На рисунке: схематически патогенез (течение заболевания).
Подобного рода пневмонии называются атипичными по двум основным причинам:
Нетипичное течение. Всем нам уже хорошо известно, что воспаление легких (сегментарное, крупозное) проявляется лихорадкой, достигающей фебрильных значений, сильным кашлем, с отхождением большого количества мокроты, выраженной слабостью и апатией, при тяжелом течении – дыхательной недостаточностью различной степени. Аускультативно – у ребенка жесткое дыхание, обилие влажных мелкопузырчатых хрипов над зоной поражения легкого. В анализе крови больного ребенка характерны классические признаки воспалительного процесса – выраженный лейкоцитоз (нейтрофилез) со сдвигом лейкоцитарной формулы влево (повышение палочкоядерных незрелых форм до десяти процентов и более), повышение СОЭ до 20-30 мм/ч, возможны воспалительные признаки в моче.
На рентгене – признаки консолидации (опеченения) легкого, проявляющиеся гомогенной тенью. В случае атипичной пневмонии все эти признаки будут очень сильно сглажены. Да, будет лихорадка, но невысокая, до субфебрильных значений (37,0-37,5 градусов по Цельсию, не более), ослабление дыхания и хрипы также могут выслушиваться, но намного менее интенсивно. В общем анализе крови и в общем анализе мочи также будут изменения, но намного менее выраженные, чем при типичной пневмонии. На обзорной рентгенограмме легких возможно вообще полное отсутствие каких-либо изменений. Иногда встречается тяжистость корней легких, наименее характерный для пневмонии признак.
На рисунке: рентген атипичной пневмонии.
Нетипичный возбудитель. В большинстве случаев пневмония вызвана пневмококком, стафилококком, стрептококком, гемофильной инфекцией и некоторыми другими бактериями. В данном же случае, этиологическим фактором (другими словами — микроорганизмом, который привел к развитию заболевания и манифестации процесса) является, в большинстве случаев, внутриклеточный паразит – хламидии, микоплазма, легионеллы. Кроме того, к разряду атипичных пневмоний относят пневмонии вирусного происхождения, вызванные вирусом кори, краснухи, гриппа, герпеса опоясывающего, цитомегаловируса. У лиц со сниженным иммунитетом наблюдаются зачастую пневмонии, вызванные простейшими – пневмоцистная или токсоплазменная пневмония.
На рисунке: рентген атипичной пневмонии с деструкцией.
Зарегистрированы случаи, когда воспаление легких вообще имело грибковую этиологию (как правило, это были больные в состоянии синдрома приобретенного иммунодефицита в самых крайних стадиях, с очень низким уровнем CD-4 клеток). Учитывая то, что до недавнего времени хламидии, токсоплазмы и легионеллы относили к вирусам, все атипичные пневмонии называли вирусными, что не совсем правильно. Да, у внутриклеточных организмов (хламидий) нет клеточной муреиновой стенки, свойственной бактериям, но у них есть свой белоксинтезирующий аппарат, что исключает их возможность причисления к вирусам и обуславливает необходимость вынесения в отдельную таксономическую группу. Морфологическое строение микроорганизмов обуславливает их устойчивость к ряду антибиотиков. По большому счету, происхождение воспаления легких определяет иммунный ответ на инфекцию, а он, в свою очередь, клинику и симптоматику. Так что все очень сильно взаимосвязано
Важно отметить, что атипичные пневмонии достаточно редко встречаются
Кратко о воспалении легких
Основными симптомами заболевания являются слабость, удушье, боль при кашле или вдохах (это реагирует плевра), температура тела от 37 C до 40 C и выше. При малейшем подозрении на воспаление легких рекомендуется немедленно пройти обследование.
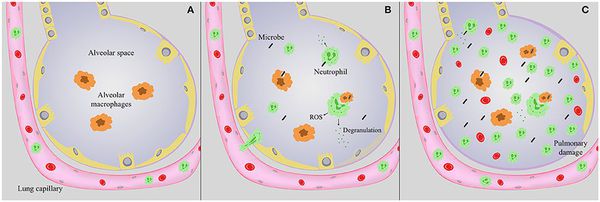
Инфекционное поражение затрагивает альвеолы, где происходит газообмен. В результате этого мешочки легких заполняются жидкостью – экссудатом. По этой причине пораженная часть прекращает правильно функционировать, то есть, становится не задействованной в дыхании, насыщении организма кислородом и удалении углекислого газа, токсинов, которые возникают при обменных процессах.
Воспаление лёгких возникает как у младенцев, так и у взрослых любого поколения. Более всего риску подвержены те люди, у которых существует проблема с естественной вентиляцией, например, бронхит или астма, а также пожилые и лица, длительно прикованные к постели при параличе, переломах и прочих состояниях.
Заболевание диагностируется доктором в медучреждении после сдачи анализов, рентгенографии. Нельзя заниматься самолечением: патология протекает остро, имеет стремительное развитие, опасна для жизни и требует применения антибиотиков с индивидуальным подбором дозировок. Терапия под наблюдением врача в зависимости от способности иммунитета защищать организм от инфекций может занять от 10 до 90 дней.
Категории пациентов
Согласно данным медицинской практики, всех больных можно условно подразделить на три категории:
- Лица, у которых отсутствуют тяжелые симптомы, осложнения. Как правило, это люди моложе 60 лет без сопутствующих функционально-соматических недугов. Такие пациенты в большинстве клинических ситуаций могут проходить лечение дома.
- Больные старше 60 лет, у которых присутствуют множественные или единичные болезни органов и систем (гипертония, сердечная и легочная недостаточность и другие). Такие пациенты в обязательном порядке помещаются в стационар для постоянного наблюдения.
- Люди любого возраста с тяжелым течением воспаления легких. В таком случае не обойтись без госпитализации и последующего стационарного лечения.
Тяжесть течения заболевания определяется следующими характерными проявлениями: цианоз (синюшность носогубного треугольника и кожных покровов), одышка, удушье, тахикардия, понижение артериального давления (ниже показателей в 100 на 80).
Как лечить пневмонию? – Основу терапии должно составлять применение антибактериальных препаратов нового поколения и максимально широкого действия. Однако это не аксиома
Важно сперва провести бактериологический посев мокроты, дабы определиться с характером возбудителя. Также подобное исследование дает возможность рассмотреть чувствительность флоры к антибиотикам.
Наконец, нужно назвать точный тип пневмонии
Если она аллергическая – основу лечения составляют антигистаминные препараты и бронхолитики и т.д.
Пациенту нужно давать как можно больше теплой воды или иных неагрессивных витаминизированных напитков, дабы компенсировать выход жидкости из организма с потом в процессе болезни.
Если имеет место атипичная форма воспаления, лечение проводится исключительно в больничных условиях, причем требуется изоляция пациента.
Придерживаясь указанных принципов, врач имеет возможность быстро и качественно излечить болезнь.
Тепловые процедуры при пневмонии
При пневмонии принято ставить горчичники и банки. В остром периоде эти средства не используют, поскольку это усиливает уже активный воспалительный процесс.
Горчичники и банки применяют на этапе выздоровления.
Процедуры способствуют расширению кровеносных сосудов, лучшему кровотоку и скорейшему заживлению пострадавших тканей.
Но для лечения теплом есть ограничения, в числе которых острые инфекции и возраст младше 1 года.
С осторожностью проводят подобные манипуляции и у дошкольников. Наряду с горчичниками, делают аппликации парафином, озокеритом, лечеными грязями
Наряду с горчичниками, делают аппликации парафином, озокеритом, лечеными грязями.