Что такое сегментарная пневмония?
Содержание:
- Симптомы
- Профилактика и прогноз
- Как развивается пневмония при коронавирусе
- Симптомы сегментарной пневмонии
- Лечение
- Как проявляется сегментарная пневмония?
- Симптоматика сегментарного воспаления легкого
- Симптомы левосторонней пневмонии
- В чем отличие вирусной пневмонии от бактериальной?
- Симптомы коронавирусной пневмонии
- Симптомы
- Виды заболевания
- Диагностика полисегментарной пневмонии
- Симптомы
- Лечебный процесс
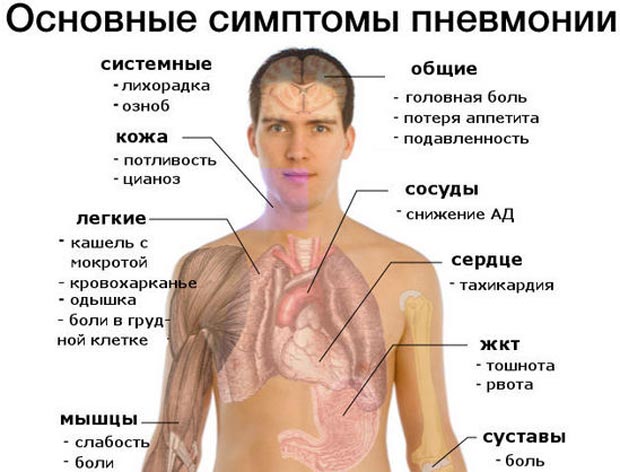
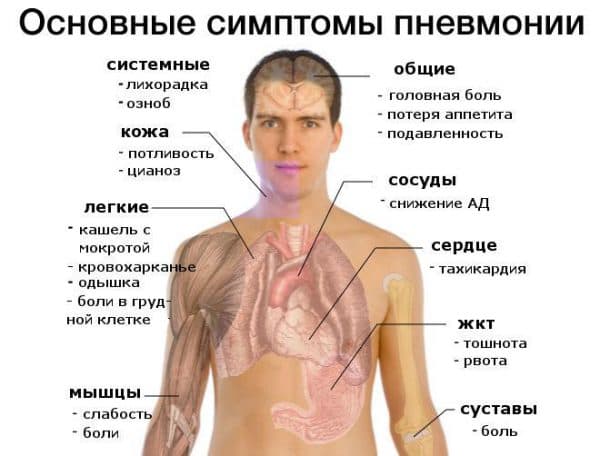
Симптомы
Болезнь начинается остро, симптоматика стремительно нарастает. Температура повышается до фебрильных значений (38-39 градусов), быстро развивается интоксикация организма. Токсичные продукты жизнедеятельности патогенной микрофлоры разносятся ко всем тканям, в результате наблюдаются такие симптомы:

- слабость;
- общее недомогание;
- головная боль;
- усиленное потоотделение;
- иногда начинаются судороги, у ребенка может быть некоторая спутанность сознания.
Кашель, как правило, присоединяется на второй или третий день. Ребенок может жаловаться на боли за грудиной или в области желудка. У малыша отсутствует аппетит, он становится вялым, не проявляет активности, отказывается играть и бегать. Кожа становится бледной, в области носогубного треугольника может отливать синевой.
Профилактика и прогноз
Специфических профилактических мер от сегментарной пневмонии не существует, но среди мероприятий, которые снижают вероятность формирования воспалительного процесса, стоит выделить:
- вакцинация против бактерий и вирусов, которые могут выступать в качестве возбудителя болезни;
- полный отказ от пагубных пристрастий;
- рациональное и сбалансированное питание;
- избегание переохлаждения организма;
- по возможности сведение к минимуму влияния стрессовых ситуаций;
- своевременное устранение патологий, которые могут выступать базовым недугом, на фоне которого развивается сегментарная пневмония;
- приём лекарств, выписанных только лечащим врачом;
- отказ от применения средств народной медицины для купирования первых признаков подобного заболевания – это нужно для предупреждения осложнений;
- регулярное прохождение полноценного осмотра в клинике.
Ранняя ликвидация болезни приводит к тому, что сегментарное воспаление лёгких зачастую имеет благоприятный прогноз. Несмотря на то что осложнения развиваются достаточно редко, они могут привести к летальному исходу.
https://youtube.com/watch?v=xZBwIW7nyPk
Как развивается пневмония при коронавирусе
Коронавирус давно живет рядом с человеком, иммунитет которого приспособился к нему. Но отличительной чертой штамма COVID-19 является наличие шипов-рецепторов на поверхности вирусной клетки, которые, как оказалось, имеют аутентичные белки для тесного контакта с клетками всех тканей организма человека. Такая «родственность» помогает вирусу легко обманывать иммунные клетки, контактировать с рецепторами клеточных мембран, поражая органы и ткани.
Основной мишенью Ковида являются слизистые дыхательных путей. Путь распространения коронавирусной инфекции преимущественно воздушно-капельный, поэтому, в первую очередь, вирус атакует назальный, носоглоточный эпителий. Но слизистая носа тоже обладает специфической особенностью: она долгие годы первой принимает на себя любой респираторный удар и приспособилась адекватно отвечать на него, локализуя инфекционный очаг клетками местного иммунитета.
Поэтому первоначально слизистая распознает COVID-19 как любой другой коронавирус и останавливает его распространение. Причем, чем сильнее клеточный иммунитет у человека, тем больше шансов перенести коронавирус легко. Но тем и опасен новый штамм, что вирус, вроде бы локализуясь, приспосабливается к рецепторам назальной слизистой и продолжает размножаться в регионарных лимфоузлах. Как только критическая масса вируса превосходит возможности его нейтрализации лимфоузлом, происходит выброс Ковида в кровоток и распространение по всему организму.
Это приводит к нарушению газообмена, одышке, выключению из акта дыхания целых долей легкого. Поврежденные участки замещаются соединительной тканью, фиброзируются – становятся функционально инертными, в газообмене не участвуют. Поэтому, даже после перенесенной пневмонии, человека еще долго беспокоит дыхательная недостаточность, пока участки фиброза не минимизируются с помощью восстановительных мероприятий.
Симптомы сегментарной пневмонии
Сегментарное воспаление легких проявляет себя следующими внешними признаками:
- повышение температуры тела;
- интоксикационный синдром;
- влажный кашель;
- болевые ощущения;
- увеличение частоты дыхания выше 30 в минуту;
- одышка;
- дыхательная недостаточность;
- тахикардия с частотой сердечных сокращений выше 125 в минуту;
- снижение артериального давления до 90/60 и ниже.
Непосредственное воспаление в легких характеризуется резким началом. Температура тела повышается значительно — до 39-40 градусов С. Лихорадка сопровождается комплексом интоксикационных симптомов:
- слабость;
- малоподвижность;
- нарушение сна;
- повышенная потливость;
- головная боль;
- «ломота» в теле;
- отсутствие аппетита;
- спутанность сознания.
Симптомы интоксикации у пациентов пожилого возраста утяжеляются, становятся ведущими.
Кашель является обязательным признаком пневмоний. На фоне лихорадочных симптомов кашель приобретает выраженный характер, становится влажным, с обильным откашливанием мокроты. В некоторых случаях кашлевой симптом может не доминировать: быть отрывистым и редким.
Одновременно больные жалуются на боли в груди, вверху живота. Боль интенсивная, соотносится с дыхательным циклом, усиливается при кашле.
В зависимости от общего состояния дыхательной система, возраста больного, фактора курения, а также степени поражения легких воспалительным процессом, у больных наблюдается та или иная степень одышки с увеличением частоты дыхательных циклов. Большинство пациентов с сегментарной пневмонией имеют одышку при ходьбе. Некоторые — страдают от одышки, находясь в покое.
Дыхательная недостаточность при пневмонии характерна для случаев с большим объемом поражения легких: когда воспаление распространилось на несколько сегментов, патологический процесс затронул оба легких. Дыхательная недостаточность формируется на фоне обструкции бронхов, закупорки дыхательных путей мокротой, «спадения» легких и значительного ухудшения газообмена в них.
Лечение
Применяются препараты нескольких фармацевтических групп:
- Противовоспалительные нестероидного происхождения — для купирования боли и воспаления, и снижения температуры. Названия: Ибупрофен, Парацетамол, Ибуклин, Нурофен.
- Стероидные противовоспалительные средства. Назначаются в крайних случаях при тяжелом течении заболевания. Сюда входят такие лекарства, как Преднизолон и иные.
В комплексе указанных препаратов вполне достаточно. Так же, может потребоваться использование анальгетиков. Препараты, используемые при лечении пневмоний (в том числе симптоматичекие) подробно описаны здесь.
Как проявляется сегментарная пневмония?
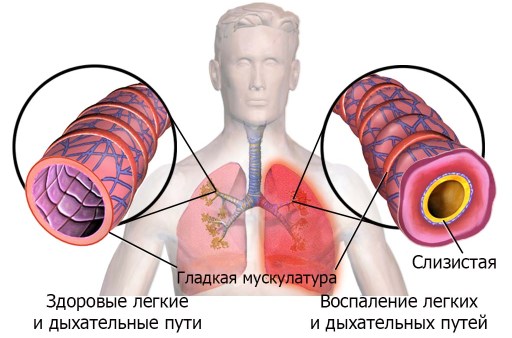
Сегментарная пневмония развивается в пределах легочного сегмента. Этот участок паренхимы легкого имеет конусовидную форму, собственный (сегментарный) бронх и отдельную сегментарную ветвь легочной артерии для кровоснабжения. Каждое легкое состоит из множества сегментов: в правом их 10, в левом — 9. При воспалении сегмента легкого справа или слева, последний спадается, уплотняется, пропитывается воспалительным экссудатом, становится безвоздушным.
Обычно наряду с воспалением легочной паренхимы обнаруживается и локальный бронхит со скоплением в просвете бронха слизисто-гнойного отделяемого и воспалительным пропитыванием стенки бронха. Локальный сегментарный бронхит дает начало очаговой пневмонии. Наиболее часто диагностируется правосторонняя сегментарная пневмония, которая в абсолютном большинстве случаев оказывается односторонней, значительно реже — двухсторонней полисегментарной.
Начинается сегментарная пневмония, как правило, остро:
- Ощутимо повышается температура тела (до 39 и выше);
- Нарастают симптомы интоксикации, усиливается слабость, сонливость, но возможно и возбуждение;
- Пациента беспокоит сильная потливость;
- Появляются боли в мышцах, головная боль;
- Учащается дыхание и пульс.
Описанные симптомы характерны для сегментарной пневмонии у взрослых. У детей же на фоне лихорадки и интоксикации может нарушиться сознание, иногда появляются судороги. К третьему дню заболевания становится заметным кашель, нарастают боли в груди, области эпигастрия. Если поражается одновременно несколько сегментов либо вовлекаются сразу оба легких, можно диагностировать признаки дыхательной недостаточности — выраженная одышка, цианоз.
Независимо от этиологии, при пневмонии наступает серьезная интоксикация, которая связана с попаданием в кровь большого количества как микробных токсинов, так и продуктов воспалительной реакции, разрушенных тканей. Токсины очень быстро разносятся кровью по всему организму, отравляя его.
Недостаточно эффективное лечение или его отсутствие могут привести к осложнениям не только со стороны легких, но и других органов. Возможны:
- Хроническая пневмония, которая длится свыше 3 месяцев и до нескольких лет;
- Образование рубцов на месте воспаленного сегмента;
- Бронхоэктазы — очаговое расширение бронхиального просвета со скоплением гнойного содержимого;
- Бронхообструктивный синдром, проявляющийся приступами мучительного кашля, свистящими хрипами в легких;
- Воспаление плевры;
- Абсцесс (очаг гнойного расплавления) в пораженном сегменте легкого;
- Поражение миокарда токсинами с развитием острой сердечной недостаточности;
- Артериальная гипотония, коллапс, шок;
- Поражение нервной системы.
Генерализация воспаления наиболее вероятна у лиц с иммунодефицитом, системными заболеваниями соединительной ткани, лечащихся цитостатиками, глюкокортикостероидами, у пациентов с онкопатологией. При распространении инфекции в другие органы и возникновении там вторичных очагов гнойного воспаления говорят о сепсисе, и тогда могут диагностировать гнойный нефрит, полиартрит, перитонит, абсцессы в печени и т. д.
Симптоматика сегментарного воспаления легкого
Симптомы сегментарной пневмонии следующие:
- показатели температуры тела резко растут, доходят до отметки в 39 градусов;
- проявление интоксикационного синдрома, сопровождающегося следующими состояниями: мигрень, спутанность сознания, потеря сознания;
- сильная боль в области ниже ребер;
- появление тахикардии, говорящей о наличии токсинов бактерий, либо продуктов распада тканей;
- отсутствие возможности двигаться, сильная слабость;
- потливость, становящаяся особенно выраженной при попытке движения или смены положения тела.
При сегментарной пневмонии ярко выражена сильная одышка
Кроме указанных признаков, на сегментарную пневмонию могут указывать выделение влажной слизи, сильная одышка и учащенное дыхание. Диагностировать заболевание несложно, однако, симптомы могут быть признаками и других проблем со здоровьем. Выход из ситуации – прохождение диагностики с целью выявления формы заболевания, которое лучше всего поддается лечению на начальном этапе.
При вирусной или бактериальной природе заболевания следует иметь в виду необходимость определенного инкубационного периода. Он определяется с момента проникновения в организм возбудителя до появления первых признаком воспаления легких. Типичные формы острой пневмонии имеют продолжительность этого периода не более трех суток, при атипичных формах период может быть очень длительным, до 21 дня.
Симптомы левосторонней пневмонии
Инкубационный период длится 10-12 дней, после чего начинается острая стадия болезни. Особенно тяжело ее переносят дети и пожилые люди. Из-за высокой температуры у стариков и малышей может появиться дыхательная недостаточность, спутанность и потеря сознания.
К основным симптомам острой фазы левосторонней пневмонии относятся:
- Внезапное повышение температуры тела до 40°.
- Одышка в состоянии физической, умственной и эмоциональной нагрузки.
- Боли в грудине при движении и разговоре.
- Мокрый кашель с отделением желтой, зеленой или розовой слизи.
- Хрипы и свисты во время глубокого дыхания. Исключение – сегментарная левосторонняя пневмония.
Через несколько дней острой фазы появляется период «мнимого благополучия», который длится 2-3 суток. Но, несмотря на снижение интенсивности симптомов, строго запрещено изменять дозировку препаратов или прекращать лечение болезни.
В чем отличие вирусной пневмонии от бактериальной?
Отличия вирусной пневмонии от бактериальной
| Критерий | Вирусная пневмония | Бактериальная пневмония |
| Контагиозность (заразность) | Является заразной, как и любое острое респираторное вирусное заболевание (ОРЗ). | В эпидемиологическом плане не считается заразной. |
| Инкубационный период | Короткий инкубационный период – от 2 до 5 суток. | Длительный инкубационный период – от 3 суток до 2 недель. |
| Предшествующее заболевание | Пневмония всегда появляется как осложнение острого респираторного вирусного заболевания, чаще всего в результате гриппа. | Не характерно предшествующее заболевание. |
| Продромальный период | Длится около 24 часов. Особо выражен. Основными симптомами являются:
|
Практически незаметен. |
| Начало болезни | Ярко выраженный дебют болезни, при котором быстро нарастает температура тела до 39 – 39,5 градусов. | Обычно начинается постепенно, с температурой, не превышающей 37,5 – 38 градусов. |
| Интоксикационный синдром | Слабо выражен. Наиболее частыми симптомами общего интоксикационного синдрома являются:
|
Выражен. Наиболее частыми симптомами интоксикационного синдрома являются:
|
| Признаки поражения легочной ткани | Симптомы поражения легких слабо выражены в начале болезни. На первый план выходят симптомы общего недомогания организма. | Легочная симптоматика выражена с первых дней заболевания. |
| Кашель | Длительное время отмечается умеренный непродуктивный кашель. Постепенно начинает выделяться небольшое количество слизистой мокроты. Мокрота имеет прозрачный или белесоватый цвет, без запаха. Иногда в мокроте появляются прожилки крови. Если мокрота становится гнойной, значит, присоединилась бактериальная инфекция. | Сухой кашель быстро переходит в мокрый. Изначально выделяется небольшое количество слизистой мокроты. Объем мокроты увеличивается, и она становится слизисто-гнойной. Цвет мокроты может быть разным – зеленоватым, желтоватым либо ржавым с примесью крови. |
| Признаки дыхательной недостаточности | В запущенных стадиях болезни появляется острая дыхательная недостаточность с выраженной одышкой и цианозом губ, носа и ногтей. | Основными симптомами дыхательной недостаточности являются:
|
| Болевой синдром | Отмечаются умеренные боли в грудной клетке. Боль усиливается при кашле и глубоком вдохе. | В груди появляются выраженные болевые ощущения при кашле и глубоком вдохе. |
| Аускультативные данные (прослушивание) | На протяжении всей болезни прослушивается жесткое дыхание с редкими единичными хрипами. | Выслушивается множество влажных хрипов различного размера и интенсивности. Воспаление листков плевры выслушивается в виде крепитаций. |
| Рентгенологические данные | Наблюдается картина интерстициальной (межклеточной) пневмонии. Основными характеристиками рентгеновского снимка вирусной пневмонии являются:
|
Не существует высокоспецифичных признаков бактериальной пневмонии. Основными характеристиками рентгеновского снимка являются:
|
| Общий анализ крови | Наблюдается снижение числа лейкоцитов (белых кровяных телец). Иногда появляется лимфоцитоз (увеличение числа лимфоцитов) и/или моноцитоз (увеличение числа моноцитов). | Выявляется выраженный лейкоцитоз и увеличение скорости оседания эритроцитов (СОЭ). |
| Реакция на антибиотикотерапию | Отрицательная реакция на антибиотики. Эффективным является противовирусная терапия в первые дни болезни. | Положительная реакция на антибиотики видна с первых дней начала лечения. |
Симптомы коронавирусной пневмонии
В некоторых случаях пневмония при КВИ протекает без явных клинических проявлений. Такую форму заболевания называют бессимптомным, хотя клинические проявления у нее есть:
- общая слабость, разбитость, сонливость;
- кашель и незначительная одышка;
- иногда – ринит.
Но в большинстве случаев коронавирусная пневмония протекает достаточно тяжело. Возбудитель заболевания провоцирует множественные очаги воспаления в легочной ткани, поэтому больной постепенно лишается способности дышать самостоятельно. Даже если патология протекает со средней степенью тяжести, и человек не нуждается в искусственной вентиляции легких, внутренние органы страдают от кислородной недостаточности (гипоксии), что часто проявляется в вегетативных расстройствах, когнитивных нарушениях, депрессивном и астеническом синдроме. У больного наблюдается форсированное дыхание, в котором участвуют вспомогательные мышцы: на вдохе он поднимает ребра и выгибает спину, на выдохе – втягивает живот и опускает ребра.
| Легкое течение | Средняя тяжесть | Тяжелое течение | Крайне тяжелое |
| Проявления обычной респираторной инфекции, температура не поднимается выше 38,5 градусов. | Температура выше 38,5 градусов, сатурация падает до 95%, при незначительной физической нагрузке появляется одышка | Сатурация опускается до 93%, одышка присутствует постоянно. Снижается артериальное давление. Может возникать задержка мочеиспускания. | Дыхательная недостаточность и отказ других внутренних органов. Сатурация ниже 85%. |
При прогрессирующей дыхательной недостаточности больной теряет способность дышать самостоятельно, так как его легкие наполняются экссудатом. Распознать это можно по следующим клиническим признакам:
- из-за кислородной недостаточности больной вялый, жалуется на предобморочные состояния, слабость, постоянную сонливость;
- кровяное давление падает, в области сердца появляется дискомфорт;
- кожа бледнеет, в зоне носогубного треугольника проступает синева.
Если человек не получит срочную медицинскую помощь, риск летального исхода многократно возрастет. В домашних условиях рекомендуется лечиться пациентам только с легкой степенью тяжести болезни. Остальным рекомендована госпитализация в стационар, где пациенты получают круглосуточное наблюдение и быстрое оказание помощи при развитии осложнений и дыхательной недостаточности.
Симптомы
Сегментарная пневмония имеет следующие проявления:
- увеличение температурных показателей при инфекции бактериального типа, которое доходит до 39 градусов;
- патология интоксикационного типа, проявляющаяся подавленностью, целостным недомоганием, перманентными мигренями и спутанностью сознания, последнее у людей во взрослом возрасте может доходить вплоть до бреда, галлюцинаций и потери сознания;
- болевые ощущения на эпигастральном участке (под ребрами), которые чаще всего отмечаются при поражении системы ЖКТ, лечение в этом случае должно быть комплексным;
- учащение частотности сердечный сокращений (тахикардия), – этот симптомы свидетельствует о том, что в крови присутствуют токсины бактерий или тканевых продуктов распада;
- проявления адинамии – они являются свидетельством усугубленного течения заболевания, при адинамии о прогрессировании болезни специалисты судят по увеличению температурных показателей тела;
- потливость при попытке поменять положение тела – является признаком общеинтоксикационного реагирования.
 Могут проявляться также кашель с выделением влажной слизи и одышка, а также ускорение частотности дыхания (тахипноэ).
Могут проявляться также кашель с выделением влажной слизи и одышка, а также ускорение частотности дыхания (тахипноэ).
Сегментарная пневмония легко поддается идентификации, однако симптомы могут быть обманчивы. В связи с этим рекомендуется пройти диагностику, чтобы выявить, действительно ли это правостороння форма заболевания, лечение которой лучше всего начинать на начальном этапе.
Виды заболевания
Сегментарная пневмония классифицируется на обычную и субсегментарную. Разница между ними в том, что обычное воспаление меньше травмирует альвеолы, а зона поражения намного меньше в сравнении с субсегментарной пневмонией. Для выявления конкретного типа поражения требуется не только рентгенография, но специальное обследование и анализы.
Также сегментарная пневмония бывает правосторонней или левосторонней.
Основные особенности правосторонней пневмонии:
- задействование в течение болезни сразу нескольких сегментов ткани легкого,
- обычно двух или трех;
- частое развитие сложных форм и проявление осложнений;
- преобразование патологии в хроническую форму;
- формирование в поврежденном сегменте мокроты и гноя;
- постоянная тошнота, иногда переходящая в рвоту.
Симптоматика во многом схожа с проявлениями правосторонней сегментарной пневмонии у взрослых, только еще острее. Лечение и последующее восстановление займет больше времени, терапия для ребенка проводится только в стационаре.
Если лечения нет, патология приобретает хронический характер, но при этом повреждается сразу несколько сегментов. Так, одна доля легкого полностью подвергается воспалению, а вторая – частично.
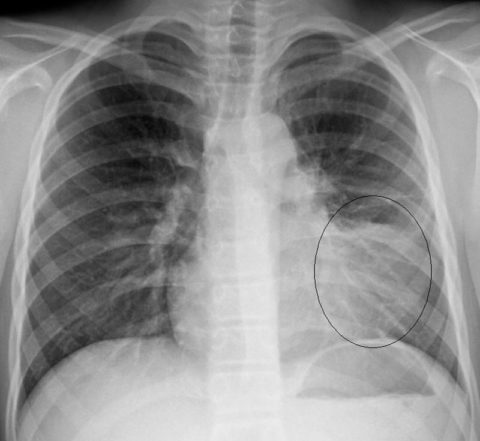
Диагностика полисегментарной пневмонии
Безусловным лидером среди диагностических методик является рентгенография:
- на снимке объективно показаны сегментарные поражения;
- сразу же делается вывод о том, какова локализация (право-, лево- или двухсторонняя);
- врачам становится известен размер очагов воспаления (что дает фору в определении доз медикаментов, чтобы подавить возбудителя, исключить дальнейшие осложнения и не дать болезни перейти в хроническую форму).
По внешним симптомам поставить точный диагноз вряд ли возможно.
Дело в том, что некоторые признаки характерны целому ряду других недугов.
Одни из них могут перекликаться с бронхолегочными проблемами, а иные затрагивают совершенно «далекие» органы и системы.
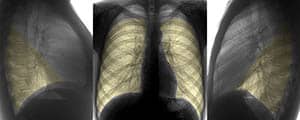
Двусторонняя полисегментарная пневмония на рентгене
Симптомы
Сегментарная пневмония у детей и взрослых проявляется следующей симптоматикой:
- подъем температуры;
- интоксикация;
- кашель продуктивный;
- боль в грудной клетке;
- учащение дыхания и одышка;
- тахикардия до 125 ударов в минуту;
- уменьшение артериального давления.
Зачастую перед острым проявлением воспаления легких отмечается симптоматика ОРЗ, не сопровождающаяся температурой. Она проявляется насморком, заложенностью носа и кашлем.
У сегментарного воспаления резкое начало с сильным повышением температуры до 39 градусов. Лихорадка сопровождается такими признаками воспаления легких:
- плохой сон;
- отсутствие аппетита;
- ломота тела;
- головные боли;
- спутанное сознание.
Симптоматика интоксикации у людей преклонного возраста очень тяжелая и становится ведущей. Частый вопрос пациентов врачам – можно ли гулять при пневмонии
Ребенку или взрослому с тяжелыми формами запрещено гулять, важно придерживаться постельного режима, чтобы не произошло ухудшений
Кашель – постоянный симптом пневмонии, а на фоне лихорадки он проявляется еще больше. Откашливание продуктивное с обильным отхождением мокроты. Когда оно не доминирует, то бывает редким и отрывистым. Также пациенты жалуются на боль в грудной клетке, она интенсивная, усиливается на вдохе и при кашле.
В соответствии с общим состоянием органов дыхания развивается одышка. Сегментарная пневмония у взрослых осложняется под влиянием отягощающих факторов, например, курения. Некоторые жалуются только на одышку при ходьбе, но в особо запущенных случаях она сохраняется даже в покое.
При большом количестве пораженных сегментов развивается недостаточность дыхания. Она возникает на фоне обструкции бронхов, при закупорке дыхательных путей мокротой и сильного ухудшения процессов газообмена органа.
Лечебный процесс
Лечение патологии противовоспалительное, иммуносупрессивное. Проводится оно гормональными препаратами — кортикостероидами и химиотерапевтическими средствами — цитостатиками. Для повышения эффективности этиотропной терапии и устранения неприятных проявлений болезни показано симптоматическое лечение.
Основная цель лечебных мероприятий и задача лечащего врача – замедление патологического процесса. Комплекс медикаментозных и физиотерапевтических процедур позволяет улучшить общее состояние пациента и предупредить развитие осложнений.
- Больным назначают высокие дозы «Преднизолона» в сочетании с «Циклоспорином», «Метотрексатом» и тщательным наблюдением за работой внутренних органов. Проводится длительный курс гормонотерапии и химиотерапии – от 3 до 6 месяцев или до года.
- Антибиотикотерапия показана при инфекционной этиологии процесса — пенициллины «Амоксициллин», «Аугментин», цефалоспорины «Цефотаксим», Цефтриаксон», макролиды «Сумамед», «Клацид».
- Пробиотики для поддержания нормальной микрофлоры кишечника – «Линекс», «Бифидумбактерин», «Бифиформ».
- Антифиброзные препараты препятствуют замещению легочной ткани соединительнотканными волокнами – “D-пеницилламин”, “Колхицин”, “Интерферон”.
- Муколитики, разжижающие и выводящие мокроту – «Амброксол», «Флюдитек», «Бронхолитин».
- Бронхолитики, расширяющие просвет бронхов и устраняющие бронхоспазм – «Сальбутамол», «Беродуал», «Пульмикорт».
- Жаропонижающие препараты показаны при лихорадке – «Ибуклин», «Нурофен», «Парацетамол».
- Препараты, влияющие на функциональную активность эндотелия – антиагреганты, ангиопротекторы и антиоксиданты: «Актовегин», «Трентал», «Пентоксифиллин».
- Поливитаминные комплексы, ускоряющие процессы выздоровления и восстановления организма.
Пациенты с острой формой пневмонии нуждаются в поддержании дыхательной функции с помощью оксигенотерапии и ИВЛ. Физиотерапия улучшает общее состояние больного и ускоряет регенерационные процессы. Наиболее эффективными при пневмонии являются следующие процедуры: ингаляции, дециметровая терапия, УВЧ-терапия, дренажный массаж, ЛФК. Кислородотерапия повышает выносливость организма при незначительных физических нагрузках, но никак не влияет на продолжительность жизни. Трансплантационные операции показаны при формировании «сотового легкого».
Прогноз интерстициальной пневмонии неоднозначный. Он зависит от формы заболевания и степени фиброзного поражения легочной ткани. Отказ от курения – обязательное условие при лечении патологии. Если соблюдать все врачебные предписания, наступает длительная ремиссия. При наличии сопутствующих патологий – пневмосклероза, дыхательной недостаточности и кардиоваскулярных расстройств продолжительность жизни редко превышает 3-5 лет. Заболевание отличается тяжелым течением и высокими показателями смертности. В редких случаях удается достичь стойкого клинического выздоровления. Наиболее опасной является острая форма патологии, характеризующаяся стремительным ухудшением дыхательной функции.
Лица, пренебрегающие лечением, должны помнить, что неуклонное прогрессирование пневмонии приводит к развитию опасных осложнений, поражению внутренних органов и пожизненной инвалидизации.
Мероприятия, минимизирующие риск развития интерстициальной пневмонии:
- Борьба с вредными привычками, особенно табакокурением,
- Регулярная вакцинация против гриппа и пневмококковой инфекции,
- Защита организма от влияния негативных провоцирующих факторов,
- Укрепление иммунитета,
- Исключение контактов с инфекционными больными,
- Рациональный режим труда и отдыха,
- Белковое и обогащенное витаминами питание.
Интерстициальная пневмония – опасное воспаление легких, требующее своевременного проведения лечебно-диагностических мероприятий. В противном случае здоровье больных необратимо ухудшается, может наступить летальный исход.