Сахарный диабет у детей: лечение, причины, симптомы
Содержание:
- Сахарный диабет 1 типа: симптомы у детей
- Симптомы при сахарном диабете 1 типа
- Явные симптомы заболевания
- Питание и меню для ребенка диабетика 1 типа
- Лечение
- Лечение инсулинозависимого диабета
- Диагностические процедуры
- Оценить риски заболевания сахарным диабетом
- Факторы риска развития диабета 1 типа
- Диабет «вырос» и «помолодел»
Сахарный диабет 1 типа: симптомы у детей
Заболевания у детей может проявиться в юном возрасте. Скорость формирования и проявление симптомов связано с возрастом малыша.
Поджелудочная железа у детей и подростков развита слабо, полностью функциональной она становится только к 5 году жизни. В первые 2 года уровень сахара в крови у малыша настолько нестабилен, что этот показатель невозможно считать достаточной информативным. Нормальные размеры орган приобретает только к 10 годам. Этим обуславливается высокая скорость развития диабета и не меньшая сложность корректировки сахара в крови.
Диабет 1 типа у ребенка формируется быстро благодаря очень высокому метаболизму. На его фоне даже недостаточное усвоение углеводов приводит к остановке в росте, слабости, отставанию в развитии. Если углеводный обмен разрушается полностью, организм реагирует очень быстро.
Общие признаки сахарного диабета 1 типа одинаковы для любого возраста, однако форма их проявления несколько отличается.
Симптомы заболевания у грудничков
Такая патология у младенцев возникает крайне редко. Обнаружить ее с помощью лабораторного анализа сразу не всегда удается
Однако признаки диабета на данном этапе оказываются настолько характерными, что сразу привлекают внимание:
- у малыша отличный аппетит, но при этом прибавки в весе нет, более того, младенец может худеть;
- ребенок постоянно хочет пить. Крики и плач унимаются только питьем, причем воду малыш пьет охотней, чем молоко;
- если высушить пеленку, не постирав, она приобретает специфическую «крахмальную» жесткость. Этот признак указывает на сахар в моче;
- суточный объем мочи заметно превосходит норму. Нередко развивается обезвоживание;
- от опрелостей практически невозможно избавиться, так как они связаны не с внешними, а с внутренними факторами.
Симптомы диабета у детей от 1 до 5
Признаки болезни не менее ярко проявляются, однако могут иметь не совсем привычный вид:
обильное мочеиспускание может привести к энурезу
Если симптом возникает после вполне удовлетворительного избавления от детского энуреза, он привлекает внимание. Однако в данном случае симптом спровоцирован не стрессом или страхом, а чрезмерным объемом мочи;
потребность в воде сильно возрастает
Ребенок 5 лет может за сутки выпивать до 5–6 л воды;
малыш становится вялым, очень быстро устает, капризничает и часто плачет. Длительный отдых и хорошее питание не возвращают хорошего настроения и подвижности;
вместо отменного аппетита, свойственного диабетикам 1 типа, нередко наблюдается отказ от пищи, даже от сладостей. Появляется рвота и тошнота;
чрезмерный распад жиров приводит к потере массы, остановке в росте. При этом нередко начинается кетоз – в дыхании ребенка и у мочи появляется запах ацетона.
Лечение сахарного диабета 1 типа у детей подразумевает инсулинотерапию. Вне зависимости от того, в каком возрасте появляется диабет, обойтись без инъекций инсулина невозможно.
Признаки болезни у детей от 5 до 15
В более старшем возрасте патология некоторое время остается скрытой. После 5 поджелудочная железа функционирует достаточно эффективно. Чтобы погибли 70–90% клеток органа, требуется некоторое время – от месяца до полугода. Симптомы появляются только при существенном снижении выработки инсулина:
- неумеренная жажда и частое мочеиспускание появляются, когда гипергликемия достигла 10 ммоль/л. Симптом усиливается довольно быстро: в течение 2–3 недель суточный объем выпиваемой жидкости может вырасти в 5–8 раз;
- ребенка постоянно мучает голод, отмечается прекрасный аппетит и явная тяга к сладкому. При этом нередко наблюдается тошнота и рвота, так как пищеварительный тракт не справляется с большим объемом пищи;
- заметно падает успеваемость, ухудшается физическое состояние. Ребенок становится вялым, теряют интерес к любому занятию. Попытки изучать школьные дисциплины более тщательно, к улучшению результатов не приводят;
- диабет 1 типа у ребенка вызывает сильную потерю веса. В подростковом возрасте это приводит к отодвиганию сроков полового созревания;
- сахарный диабет обуславливает снижение эффективности иммунной системы как общего, так и местного. Ребенок часто и подолгу болеет, ранки и царапины очень долго и плохо заживают. Появляется подверженность грибковым заболеваниям любого рода.
В подростковом возрасте уровне сахара в крови определяется вполне уверенно. Отклонения от нормы указывают на заболевания однозначно.
Симптомы при сахарном диабете 1 типа
Для диабета 1 типа характерно быстрое проявление симптомов. За несколько недель состояние здоровья малыша резко ухудшается. Его направляют в больницу.
ЧИТАЕМ ПОДРОБНО: основные симптомы диабета у детей
Ребенка постоянно мучает жажда, частое питье не решает проблему обезвоживания. Сахар, накопившийся в крови, плохо разбавляется жидкостью. Родителей должно насторожить, что ребенок стал часто посещать туалет. Позывы к мочеиспусканию возникают среди ночи, когда малыш должен спать.
ЧИТАЕМ ТАКЖЕ: норма сахара в крови у детей по возрасту
Из-за отсутствия адекватного питания клеток и обезвоживания страдает зрение. У детей могут возникать зрительные нарушения, появляется пелена перед глазами. На фоне диабета часто возникают грибковые поражения. У малышей могут появляться опрелости, трудно поддающиеся лечению. Девочки страдают от молочницы.

Главный источник энергии – глюкоза. Из-за того что клетки недополучают питание, происходит активное расщепление белков и жиров. Ребенок начинает быстро терять вес. Жизненные силы покидают ребенка, он становиться вялым. На фоне повышенного аппетита постоянно сохраняется чувство голода и усталости. При ухудшении состояния и развитии кетоацидоза аппетит резко снижается. Это состояние грозит диабетической комой и может привести к смерти.
Характерными симптомами кетоацидоза являются:
- тошнота,
- сонливость,
- тяжелое дыхание,
- боль в животе,
- запах ацетона из ротовой полости,
- обмороки.
Когда уровень глюкозы в крови сильно падает, развивается гипогликемия. Это состояние сопровождается:
- сильным голодом,
- дрожью,
- учащенным сердцебиением,
- спутанностью сознания.
Явные симптомы заболевания
Во время дальнейшего развития болезни симптомы диабета получают ярко выраженный характер. Узнать, есть ли заболевание у малыша, родители смогут по нескольким симптомам:
Постоянная жажда. Полидипсия является одним из явных симптомов
Родители обязаны обратить внимание на то, сколько жидкости в сутки употребляет их ребенок. Во время диабета пациенты чувствуют все время ощущения жажды
Ребенок может пить до 5 литров жидкости ежедневно. При этом сохраняется сухость слизистых оболочек.
Полиурия. Высокое количество выделяемой мочи обусловлено повышенным употреблением жидкости. В день человек может мочиться более 25 раз. Наблюдаются мочеиспускания и ночью. Часто взрослые это путают с детским энурезом. Кроме того, могут встречаться симптомы обезвоживания, шелушение покровов кожи, сухость слизистой ротовой оболочки.
Снижение веса. Диабет сопровождается снижением массы. В начале болезни вес может увеличиться, однако в последующем он падает. Обусловлено это тем, что клетки в организме недополучают сахар, который требуется для переработки его в энергию, в результате этого начинают расщепляться жиры, и снижается масса тела.
Медленное заживление ран. Определить появление диабета можно по медленному заживлению царапин и ран. Это происходит из-за нарушения работы капилляров и мелких сосудов в результате устойчивого повышенного содержания сахара в организме. Во время повреждения кожных покровов ранки не заживают продолжительное время, часто случается нагноение и бактериальная инфекция. При обнаружении этих симптомов необходимо максимально быстро обратиться к эндокринологу.
Частые грибковые и гнойничковые поражения дермы. Диабетики нередко страдают от разных кожных поражений. Этот симптом имеет медицинское название — диабетическая дермопатия. На теле пациента появляются гнойнички, уплотнения, язвочки, пигментные пятна, высыпания и другие проявления. Обусловлено это обезвоживанием организма, снижением иммунитета, нарушением функционирования сосудов и обменных процессов, изменением структуры дермы.
Слабость и раздражение. Постоянная усталость появляется из-за нехватки энергии, человек чувствует такие клинические симптомы, как головные боли, разбитость, слабость. Малыши с диабетом отстают в умственном и физическом развитии, начинает страдать успеваемость в школе. Эти дети после посещения детского сада или школы не хотят общаться со сверстниками, чувствуют хроническую усталость и сонливость.
Питание и меню для ребенка диабетика 1 типа
Организм ребенка растет, и ограничивать его в углеводах нельзя. Однако необходимо наложить полный запрет на магазинные сладости и откровенно вредные продукты, например, лапша быстрого приготовления. Также в список запрещённых должны входить перекусы по типу чипсов с колой, ход-догов и другого фаст-фуда.
Исключив вредные продукты, необходимо соблюдать следующие правила здорового питания:
- Нужны качественные белки и растительного, и животного происхождения в равном соотношении.
- Углеводы должны быть с низким гликемическим индексом и обязательно медленные.
- Приемы пищи осуществляются по расписанию.
- Не допускается голоданий или пропусков пищи.

Примерное меню для ребенка диабетика
Понедельник
- Яйца с овощами и жаренным адыгейским сыром, чай.
- Мясная солянка, греческий салат, компот, кусочек горького шоколада.
- Сырная нарезка с овощами.
- Яблоко, рыба с овощами.
Вторник
- Творог с кусочками огурца и зеленью, чай, тост из муки грубого помола с кусочком масла, кусочек горького шоколада.
- Суп, салат из овощей, заправленный сметаной.
- Горсть сырых орехов.
- Кусок телятины, тушеная капуста, компот.
Среда
- Яйца с тушеной капустой, чай.
- Овощной суп без картофеля, котлеты на пару, компот, домашнее мороженое на сахарозаменителях.
- Яйца с овощной нарезкой.
- Курица и овощи на гриле.
Четверг
- Яблоко с корицей, творог на сметане, чай.
- Овощной суп со вчерашнего дня, салат из яйца, креветок и огурцов, кусочек горького шоколада.
- Сырная нарезка.
- Индейка в соусе с цветной капустой.
Пятница
- Яйца с моцареллой, чай с тостом на сливочном масле.
- Суп-пюре из грибов, салат из авокадо, низкоуглеводный десерт.
- 200 г креветок.
- Запеченное мясо с овощами.
Суббота
- Яйца с овощами и беконом, чай.
- Борщ с минимальным количеством картофеля, тунец с огурцом.
- Несколько яблок и натуральный йогурт.
- Котлеты из курицы, тушеные кабачки, домашнее мороженое.
Воскресенье
- Творожные сырники, чай.
- Борщ без картофеля, салат из овощей, компот.
- Горсть орехов.
- Тушеная печень с баклажанами и помидором.
О других принципах питания у детей – .
Лечение
Терапия проводится для нормальной работы организма и обменных процессов. Своевременное лечение также помогает избежать возникновения осложнений.
Клинические рекомендации:
Главные компоненты терапии заболевания – соблюдение диеты и правильный образ жизни.
У ребенка с диагностированной патологией в меню не должны присутствовать сладкие, мучные и жирные продукты.
Пищу рекомендуется употреблять небольшими порциями 5-6 раз в день. Нельзя переедать и увлекаться фаст-фудом.
Без правильного образа жизни невозможно лечение сахарного диабета. Соблюдение распорядка дня, занятия спортом – вот к чему родители должны приучить ребенка.
Лечение заболевания 1-го типа:
Лечение СД 1-го типа заключается не только в правильном образе жизни и диете. Пациенту назначается прием инсулина в определенных пропорциях.
Лечение патологии 2-го типа:
Терапия СД 2-го типа подразумевает диету, физическую активность и употребление пероральных сахаросодержащих медикаментозных средств. Препарат выписывает врач, который также назначает дозировку.
Как рассчитать дозу инсулина?
Чтобы высчитать дозу инсулина, нужно умножить единицу препарата на вес ребенка. Повышать эту цифру не рекомендуется, поскольку это может привести к возникновению осложнений.
Современные методы лечения патологии:
Современная методика терапии патологии – это инсулиновая помпа. Она имитирует базальную секрецию. Помпа позволяет снабжать организм инсулином в непрерывном порядке. Она также имитирует посталиментарную секрецию. Здесь подразумевается подача гормона в болюсном порядке.
Сестринский процесс и заместительная терапия
Заместительная терапия заключается в приеме средств человеческого генно-инженерного инсулина и аналогичных препаратов
Врачи рекомендуют обратить внимание и на базис-болюсную инсулинотерапию. Лечение состоит во введение пролонгированного инсулина с утра и вечером, а также перед обедом
Сестринский процесс включает в себя уход и беседы с ребенком и его родными о том, лечится ли диагноз, о необходимости диеты, правильного образа жизни, контроля введения инсулина и иных препаратов от сахарного диабета, оценки физического состояния пациента.
Техника введения инсулина:
Фитотерапия
Нетрадиционные способы лечения рекомендуют применять только детям с трех лет и в комплексе с основной медикаментозной терапией. В борьбе с этой патологией доказали свою эффективность настои стручковой фасоли или листьев черники. Используют при сахарном диабете также отвар на основе корней лопуха.
Лечение инсулинозависимого диабета
Диабет первого типа у детей встречается намного чаще, чем у взрослых, и протекает он в более агрессивной форме, так как организм ребёнка еще не до конца сформирован. Провоцирует развитие заболевания в большинстве случаев любое вирусное заболевание, которыми часто болеют дети. Например, перенесённая краснуха или грипп могут стать триггером для развития аутоиммунных процессов в организме, в том числе могут привести к развитию диабета 1 типа у ребенка.
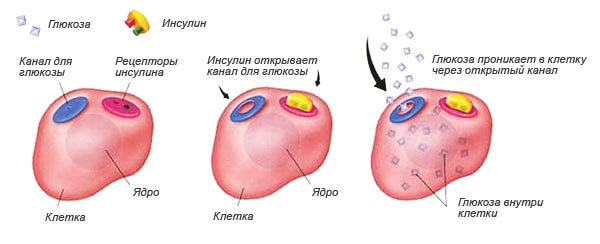
В результате аутоиммунной реакции бета клетки островков Лангерганса, находящиеся в поджелудочной железе, становятся чужеродными для собственной иммунной системы, что приводит к выработке иммунных комплексов, которые повреждают бета клетки и нарушают выработку инсулина. При повреждении более 90% клеток возникают клинические проявления заболевания, так как инсулин перестаёт вырабатываться. Так как вылечить сахарный диабет 1 типа, тем более, если он развился у ребенка?
Главное правило инсулинотерапии – своевременное и рациональное введение инсулина
Заместительная терапия
Для лечения диабета первого типа применяют заместительную гормональную терапию, которая заключается в постоянном контроле за уровнем гликемии крови и введении препаратов инсулина. Мониторинг уровня сахара в венозной крови у детей определяют два раза в день: утром натощак и вечером перед сном, независимо от съеденной пищи. Дозировка единиц инсулина будет рассчитываться непосредственно на каждый приём пищи и зависит от калорийности блюд, состава пищи и возраста ребенка.
Для заместительной инсулинотерапии у детей преимущественно используется инсулин короткого действия, так как, благодаря особенностям функционирования обменных процессов у детей, он лучше переносится. Инсулин – препарат, который необходимо применять в инъекционной форме. Для детей созданы специальные шпирц-ручки, которые оснащаются тонкой иглой с лазерной заточкой для максимального снижения болезненности инъекции. Уколы инсулина проводят под кожу в области передней брюшной стенки, наружной поверхности бедра или в плечо.
Обычно суточная доза инсулина вводится в несколько приёмов. Для более физиологичного эффекта объём вводимого инсулина разделяют на две порции: 2/3 ребёнку вводят в первой половине дня, а 1/3 – вечером. Такое распределение дозы инсулина соответствует нормальной секреции инсулина собственными клетками.
Вспомогательная терапия
Очень важно вовремя предотвратить неблагоприятное воздействие повышенной концентрации глюкозы на ткани организма. В первую очередь необходимо защитить сердечно-сосудистую систему, для этого укрепляют эндотелий
Применение ангиопротективных препаратов, например, Актовигина и витаминных комплексов, позволяет замедлить образование холестериновых бляшек, повышает упругость сосудистой стенки, а также благотворно влияет на другие органы и системы.
Пересадка бета клеток поджелудочной железы
Методика находится на стадии клинических испытаний и активно апробируется. Главным достоинством трансплантации ткани поджелудочной железы является снижение активности заместительной гормональной терапии или даже её полное отсутствие, однако таких результатов удаётся добиться далеко не всегда. Методика заключается во введении в систему портальной вены экстрагированных из тканей поджелудочной железы свиней и кроликов. В настоящее время данный метод не полностью отработан и не может применяться в широкой медицинской практике, к тому же существует высокий риск отторжения донорских бета клеток, что значительно снижает эффективность пересадки.
Диагностические процедуры
Независимо от возраста пациента, основным исследуемым материалом при диагностике СД является кровь. Лабораторная микроскопия проводится в два этапа: подтверждение/опровержение предполагаемого диабета, определение типа заболевания (первый, второй или специфический). Детям забор крови производится из пальца.
Важно! Обязательным условием является сдача анализа на голодный желудок!
Грудничков следует покормить не позднее чем за три часа до процедуры. К другим правилам относятся:
- максимально успокоить ребенка (нервное напряжение может спровоцировать скачок сахара);
- не разрешать ребенку чистить зубы до анализа (в детских пастах содержаться подсластители, которые могут исказить реальный показатель сахара);
- покормить малыша после процедуры, чтобы успокоить голод, и снять стресс.
Кровь необходимо сдавать в здоровом состоянии. Наличие простудных или вирусных заболеваний может повлиять на результаты анализа. Нормативные показатели сахара в крови для детей разных возрастных групп далее в таблице.
Подтвержденной гипергликемией считается содержание глюкозы в плазме капиллярной крови 7,0 ммоль/л
Тип диабета устанавливается по уровню концентрации антител к глутаматдекарбоксилазе (GAD-антител). При инсулиновом диабете (то есть, первого типа), наличие антител является обязательным показателем диагностики. При этом кровяное давление у малыша остается в пределах нормы. Дополнительно назначаются анализ мочи (результаты отражают наличие глюкозы и кетоновых тел, свойственные заболеванию), ультразвуковое исследование (УЗИ) брюшной полости для оценки состояния поджелудочной железы. Диагностированный диабет лечит врач-эндокринолог.
Оценить риски заболевания сахарным диабетом
Специалисты-эндокринологи уверены, что риск заболеть сахарным диабетом возрастает, если в вашей семье кто-то болеет или болел сахарным диабетом. Однако в разных источниках приводятся разные цифры, определяющие вероятность заболевания. Есть наблюдения, что диабет первого типа наследуется с вероятностью 3-7% по линии матери и с вероятностью 10% по линии отца. Если же болеют оба родителя, риск заболевания возрастает в несколько раз — до 70%. Диабет второго типа наследуется с вероятностью 80% как по материнской, так и по отцовской линии, а если СД 2 типа болеют оба родителя, вероятность его проявления у детей приближается к 100%.
Поэтому семье, где у кровных родственников есть случаи заболевания СД, нужно помнить, что ребенок входит в «группу риска», а значит нужно минимизировать риск развития этого тяжелого заболевания (профилактика инфекции, здоровый образ жизни и питания, и т.д.).
Вторая по значимости причина диабета — лишний вес или ожирение, этот симптом важен как во взрослом, так и в детском возрасте. За длительное время своей практики и наблюдений эндокринологи обнаружили, что почти 90% больных сахарным диабетом 2-го типа страдают ожирением, а выраженное ожирение может увеличить вероятность возникновения диабета почти у 100% людей. Каждые 5-10 лишних килограммов в 5-10 раз повышают риск развития различных заболеваний: в т.ч. сердечно-сосудистых, таких как инфаркта миокарда и инсульта головного мозга, заболеваний суставов и, безусловно, сахарного диабета.
Третья из причин, играющая роль в развитии СД особенно в детском возрасте — это вирусные инфекции (краснуха, ветряная оспа, эпидемический гепатит и другие заболевания, т.ч. и грипп). Эти инфекции играют роль механизма, запускающего аутоиммунный процесс, у детей с иммунологическими нарушениями (зачастую не диагностируемыми ранее). Конечно, у большинства грипп или ветрянка не станет началом диабета. Но если ребенок с ожирением из семьи, где папа или мама болеют СД, то для него и грипп представляет некоторую угрозу.
Еще одной из причин развития СД являются заболевания поджелудочной железы, при которых происходит поражение бета-клеток, например панкреатит (воспаление поджелудочной железы), рак поджелудочной железы, травма органа, а также отравление медикаментами или химическими веществами. Эти заболевания развиваются, в основном, в более старшем возрасте. Также у взрослых немаловажную роль в возникновении диабета играют хронический стресс и эмоциональное перенапряжение, особенно, если человек имею излишний вес и больных в семье.
Хочу обратить внимание, что у подростков факторами риска развития СД 2 типа являются:
- ожирение
- снижение физической активности
- отягощенная наследственность
- период полового созревания
- синдром поликистозных яичников у девочек
В настоящее время педиатры и детские эндокринологи обеспокоены развитием у подростков так называемого «метаболического синдрома»: ожирение + инсулиновая резистентность (состояние, при котором при нормальной концентрации инсулина отмечается снижение потребления глюкозы тканями). Недостаточное потребление глюкозы тканями приводит к стимуляции клеток Лангерганса, выработке новых порций инсулина и развитию гиперинсулинемии), плюс дислипидемия (повышенный/измененный уровень липидов в крови), плюс артериальная гипертензия.
В США метаболический синдром выявлен у 4,2% подростков среди всего подросткового населения (исследования 1988 — 1994 г.г.), причем юноши в большей степени подвержены этому синдрому, чем девушки. Было также выявлено, что нарушение толерантности к глюкозе отмечается у 21% подростков с ожирением. В России полноценной статистики нет, однако в 1994 г. в рамках Государственного регистра сахарного диабета был создан Регистр больных сахарным диабетом детей, проживающих в Москве. Установлено, что заболеваемость ИЗСД у детей в 1994 г. составила 11,7 чел. на 100 тыс. детского населения, а в 1995 году — уже 12,1 на 100 тыс. Это грустная динамика.
Факторы риска развития диабета 1 типа
Повысить риск развития диабета 1 типа может любая комбинация следующих факторов:
- Аутоиммунитет. Иммунная система обычно защищает нас от болезней, но в случае диабета 1 типа она обращается против клеток в поджелудочной железе, которые вырабатывают инсулин (бета-клетки). Если есть какой-либо тип аутоиммунного заболевания, риск развития диабета увеличивается. Наличие антител к диабету можно проверить. В частности, одно из них называется GAD65. Его измерение на ранней стадии заболевания может помочь определить, есть ли диабет 1 типа и дифференцировать его от 2 типа.
- Гены. Люди с диабетом 1 типа чаще наследуют гены, которые подвергают их риску. Идентифицировано более 50 генов, которые могут увеличить риск развития диабета 1-го типа. Но гены – только часть причины, на самом деле около 90 % людей с диабетом 1 типа не имеют истории этого заболевания в семье. Хотя другие члены семьи могут иметь те же гены «риска», общий риск диабета 1 типа для нескольких членов семьи, как правило, низок.
Другие возможные факторы риска включают в себя:
- Воздействие определенных вирусов, например, вируса Эпштейна-Барра, вируса Коксаки и других энтеровирусов, вируса эпидемического паротита.
- Раннее воздействие коровьего молока.
- Инфекции верхних дыхательных путей в раннем возрасте.
Диабет «вырос» и «помолодел»
Общее количество больных диабетом (и первого, и второго типа) в мире превысило 150 млн. человек; в России официально зарегистрировано 2,5 млн. больных среди взрослых. Примерно столько же человек находятся на стадии преддиабета. Но на самом деле количество больных в два-три раза превышает официальные цифры… Ежегодно число больных увеличивается на 5-7%, а каждые 12-15 лет — удваивается. Детская статистика еще печальный — до 90-х годов отмечался прирост заболеваемости не боле, чем на 4%. После 2000 г. — до 46% новых случаев в год. В последнее десятилетие рост СД с 0,7 до 7,2 случая болезни СД на 100 000 подростков.
Диабет, в переводе с греческого означает «истечение» и, следовательно, сахарный диабет буквально значит «теряющий сахар», был известен еще в Древнем Египте. В XVII веке впервые был описан сладкий вкус мочи у больного диабетом, это позже стало основным признаком для диагностики заболевания. В 1889 г. Лангерганс при микроскопии поджелудочной железы обнаружил специфические скопления клеток, названные в последствии его именем, однако их значение для организма ученому объяснить не удалось. В том же 1889 г. Меринг и Минковский вызвали у животных сахарный диабет, удалив поджелудочную железу. В 1921 г. впервые Бантинг и Бест в г.Торонто получили инсулин, который у собаки с сахарным диабетом устранил симптомы заболевания, и уже с 1922 г. первый пациент с сахарным диабетом начал получать инъекции инсулина. В 1960 г. была установлена химическая структура инсулина человека. В 1976 г. из инсулина свиньи был синтезирован человеческий инсулин, а в 1979 г. был осуществлен полный генно-инженерный синтез человеческого инсулина.