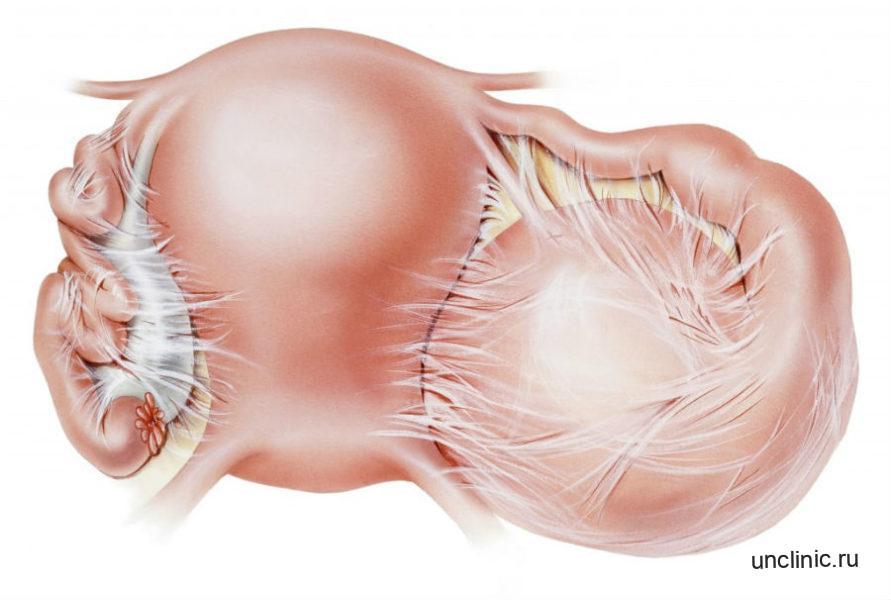
Удаление полипа цервикального канала
Содержание:
- Классификация полипов эндоцервикса
- Послеоперационный период
- Как подготовиться к операции?
- Виды исследований при диагностике полипа матки
- Чем опасны полипы цервикального канала?
- Лечение полипов шейки матки без операции
- Удаление полипа цервикального канала — методы, плюсы и минусы
- Лечение полипов цервикального канала
Классификация полипов эндоцервикса
Рассмотрим различные виды образований по типу строения и тканям, из которых они состоят. Эти характеристики влияют на дальнейшее лечение женщины и определяются посредством гистологии удаленного полипа или микропрепарата при биопсии.
Аденоматозные
Состоит преимущественно из железистой ткани видоизмененного характера. Ее клетки имеют неправильное строение и склонны к малигнизации. Поверхностный слой плотный с высоким содержанием соединительной ткани. Имеет хорошее кровоснабжение, стенки сосудов утолщены. Относится к предраковым состояниям. Поэтому при достижении таким полипом размера более 10 мм считается подозрение на онкологию. Другие типы образований могут иметь очаги аденоматозного характера. Часто обнаруживается на фоне гормональных нарушений и естественных перестроек, например, в период менопаузы.
Железистые
В основном содержат одноименные клетки. Очень мягкий и подвижный, похож на желе. Преимущественно возникает в молодом возрасте. Риск озлокачествления ничтожный. Такие полипы иногда самостоятельно исчезают так же неожиданно, как и появились. Железистые клетки активны и выполняют свою прямую функцию — продуцируют секрет, что проявляется повышенным количеством слизи в выделениях.
Фиброзные
Практически полностью состоит из соединительной ткани в виде фиброволокон. Очень плотный, поэтому не травмируется и не вызывает кровотечений в отличие от других разновидностей. Протекает практически бессимптомно. Чаще обнаруживается у женщин старшего поколения. Высокая вероятность озлокачествления.
Децидуальные
Подобные образования выглядывают из цервикального канала в период беременности, но формируются из оболочки матки и к истинным полипам не относятся. Это своеобразный побочный эффект при вынашивании ребенка. Лечения не требует и самоустраняется с родами. Однако в некоторых случаях приходится удалять верхушку полипа, чтобы избавиться от кровотечений.
Полипоз
Множественные образования на стенках цервикального канала возникают редко, но такое развитие событий все же возможно. Вообще, полипы склонны существовать не поодиночке. Поэтому при обнаружении единственного экземпляра тщательно обследуют репродуктивную систему на наличие других.
Смешанный тип
Железисто-фиброзные полипы в области цервикального канала удел рожавших пациенток репродуктивного возраста. Состоят из двух тканей примерно поровну. Может иметь очаги аденоматоза, поэтому потенциально опасен. Часто повреждается и при наличии хорошего кровоснабжения приводит к систематическим выделениям кровянистого характера. Дает активную симптоматику, поэтому быстро выявляется.
В диагнозе можно увидеть и другие определения, которые указывают на разные особенности полипа. Например, ангиоматозный — имеющий разрастания сосудистого характера, пролиферирующий — склонный к росту путем деления клеток, эпидермизирующийся, когда наблюдается замещение неспецифических элементов нормальными. Пациентке эта информация бесполезна и не стоит забивать ей голову.
Послеоперационный период
Не предусматривает стационарного режима. Спустя час после хирургического вмешательства, пациентка отправляется домой. Развитие осложнений в руках заболевшей – при несоблюдении определенных правил возможно самостоятельное провоцирование х появлений.
Лечащим врачом указывается время следующей явки и подробно объясняются последующие изменения в функциональности женской репродуктивной системы, с обязательным предостережением от возможных побочных явлений.
Наблюдение
Пациентке рекомендуется определенная (в зависимости от вида полипа и реакции организма на вмешательство) частота посещений врача-гинеколога, которая уменьшается до планового осмотра раз в полгода через 3-4 месяца от дня, когда была проведена операция по удалению полипа.
Строгое выполнение назначенных процедур ускорит процесс выздоровления.
Медикаментозные назначения
Производятся строго по показаниям равняются на общее состояние организма заболевшей.
Корректировка гормонального фона
При удалении железистых (железисто-фиброзных) новообразований врачом назначается гормональная коррекция. Целью лечебных мероприятий служит восстановление уровня гормонов и нормализация цикличности менструаций.
Гормонотерапия включает в себя:
- до 35 лет – рекомендуются к использованию эстроген-гестагенные средства контрацепции («Ярина», «Жанин», «Регулон»);
- после 35-летнего возраста – препараты группы гестагенов ( «Норколут», «Дюфастон»);
- спираль «Мирена» – с установкой на 5 лет, средство числится современной методикой лечения патологий гинекологического характера, без ярко выраженных побочных реакций организма (в отличие от гормональных средств).
Полип цервикального канала нельзя вылечить гормонотерапией, но можно остановить его дальнейшее разрастание и распространение.
Антибактериальная терапия
Используется как профилактическое средство от возможных инфекционных осложнений, с длительностью приема – от 2 до 10 календарных суток. Прописывается по показаниям, в отдельных случаях необходимости в ней нет.
Показаниями для назначения препаратов группы антибиотиков считаются:
- хронические проявления мочеполовых инфекций;
- иссечение полипоза при помощи петли, откручивания и гинекологического выскабливания;
- при возникновениях рецидивирующих полипов на фоне хронических воспалений.
Требования к образу жизни
Полип цервикального канала лечение которого, кроме хирургического требует выполнение дополнительных мер. В раннем послеоперационном периоде существует ряд запретов, точное выполнение которых не даст снизиться функциональности аутоиммунной системы и предотвратит появление осложнений:
- В течение первого месяца (одного менструального цикла) строго воспрещаются любые сексуальные контакты.
- Повышенные физические нагрузки способны спровоцировать дополнительный прилив к органам малого таза или повысить артериальное давление, оба варианта являются провокаторами кровотечений из хирургических ран. Календарный месяц прооперированным запрещается заниматься тяжелым физическим трудом и поднимать детей.
- Не следует переходить в режим строго покоя – сниженная активность в этот период понизит общий тонус организма и затянет выздоровление на неопределенный срок.
- Любые разогревающие мероприятия – сауны, бани, парные, солнечные ванны и грелки в районе низа живота способны развить воспалительный процесс.
- Для ежедневной гигиены рекомендуется принятие душа и подмывания – ванна, общественные водоемы и бассейны находятся под строгим запретом – во избежание внесения инфекции в заживающую область.
- В целях гигиены применять гинекологические прокладки. Тампоны – источник сторонней инфекции.
- Утреннее и вечернее измерение температуры, с фиксированием в блокнот – для лечащего врача.
- Избегать запоров – перейти на сбалансированное питание.
- Не игнорировать позывы на мочеиспускание и дефекацию.
Как подготовиться к операции?
При необходимости хирургического вмешательства врач назначит некоторые обследования:
Мазок из влагалища. Его изучают не только простым микроскопическим способом, но и методом ПЦР, чтобы выявить все вирусы, бактерии, грибки, которые присутствуют в микрофлоре половых органов.
УЗИ проводят сразу после менструации. Это необходимо для лучшей визуализации полости матки, где может находиться основание полипа или другие образования дополнительно. В это время цикла эндометрий меньше и не скрывает что-то от глаз врача
Важно определить локализацию, где его основание, в матке или в цервикальном канале, а также размер. Иногда осуществляют серию исследований, чтобы оценить динамику
Если полип быстро растет, то операцию назначают незамедлительно.
По протоколу перед удалением проводят оценку общего состояния здоровья, делают ЭКГ, прикладывают последнюю флюорографию.
Женщины с тромбофлебитом и варикозом должны посетить флеболога. У них высок риск отрыва или продвижения тромбов. Обычно на операцию рекомендуется надеть компрессионные чулки.
Если УЗИ дает не четкую картину может быть назначена диагностическая гистероскопия. Та же процедура, только для осмотра без удаления.
Общие анализы крови и мочи, биохимия, пробы на ВИЧ, КСР, гепатит — это стандартные исследования перед операцией.
Личные рекомендации пациентке:
- Если обнаружена инфекция, проводят полный курс лечения с последующими контрольными анализами;
- За неделю назначают санацию влагалища антибактериальными свечами, например, Тержинан;
- За 3 суток перед удалением не принимать разжижающие кровь препараты. Таким эффектом обладает ацетилсалициловая кислота;
- За день до операции удалить волосы в области половых органов;
- За 12 часов, если предполагается применение наркоза, нельзя пить и есть.
Виды исследований при диагностике полипа матки
После появления симптомов патологии (обильные менструации, кровотечения вне цикла, боли внизу живота) следует обратиться за консультацией к гинекологу. Полипы можно также обнаружить на ранней стадии во время профилактического осмотра
Поэтому важно посещать гинеколога хотя бы раз в год
Для диагностики новообразований врач выполнит гинекологический осмотр с пальпацией матки и назначит УЗИ. Полип в матке на УЗИ выглядит как овальный или круглый нарост чаще на ножке
Во время исследования врач обращает внимание на расширение полости матки и локальное утолщение эндометрия
Более информативным методом диагностики является гистероскопия полипа матки. При ее проведении врач наблюдает новообразования в полости матки различной локализации. Они могут иметь гладкую или узловатую поверхность, розовую окраску. Новообразования могут быть красными, если в них началось воспаление, или сероватыми с отдельными вкраплениями пестрой окраски при нарушении питания полипа и развитии некротического процесса.
Определить тип полипа по внешнему виду (железистый, фиброзный или аденоматозный) достаточно сложно. Поэтому его удаляют для дальнейшего гистологического исследования.
Метод ультразвуковой визуализации позволяет оценить состояние матки, органов репродуктивной системы при появлении нетипичной симптоматики, болях, подозрении на бесплодие.
Не всегда для полноценной оценки функциональности органов малого таза или репродуктивной системы в целом достаточно одного УЗИ.
В отдельных случаях могут потребоваться следующие виды исследования:
- Абдоминальное УЗИ — просмотр органов малого таза через брюшину;
- Трансвагинальное УЗИ — осмотр шейки матки и её полости влагалищным датчиком;
- Гистероскопическое исследование — оценка полости матки при помощи оптического оборудования;
- Биопсия — прицельная биопсия выполняется под контролем ультразвуковой визуализации для дальнейшей гистологии тканей;
- Гистеросонография с контрастным веществом;
- Допплерография — оценка состояния кровообращения в полости матки.
Каждый метод имеет свои недостатки и преимущества. Чем масштабнее визуализация органов малого таза, выше мощность оптических возможностей оборудования, тем выше информативность исследования, высоки шансы выявления иных патологий, протекающих бессимптомно.
Стандартом диагностики гиперпластических процессов эндометрия является ультразвуковое исследование органов малого таза (матки и придатков) и диагностическая гистероскопия. Гинекологический осмотр на кресле не информативен. При осмотре можно увидеть полип шейки матки, и только когда образование имеет большие размеры и выходит из цервикального канала во влагалище.
Трансвагинальное УЗИ органов малого таза на 6-7 день менструального цикла позволяет выявить плотные фиброзные и железисто-фиброзные полипы эндометрия.
Железистые полипы схожи по структуре с нормальным эндометрием, имеют мягкую консистенцию, сдавливаются стенками матки и при малых размерах не различимы с нормальным эндометрием. При наличии симптомов и отсутствии признаков патологии эндометрия на 5-7 день менструального цикла, рекомендуется провести повторное ультразвуковое исследование на 12-14 день. К этому времени железистый полип вырастет, увеличится в размерах и станет определяться.
Более информативным ультразвуковым исследованием является эхогистеросальпингоскопия (ЭХГС) – ультразвуковое исследование с контрастированием полости матки. Полость матки наполняют физиологическим раствором, она расширяется, полип принимает свою естественную форму и контурируется на фоне контрастной жидкости.
Фото 8. Полип эндометрия на Эхогистеросальпингоскопии
Ультразвуковые заключения: “Подозрение на очаговую патологию эндометрия. Структурные изменения эндометрия. Подозрение на полип эндометрия” – являются показанием для проведения диагностической гистероскопии с удалением полипа и прицельной биопсии эндометрия с последующим гистологическим исследованием.
После ультразвукового исследования проводится диагностическая гистероскопия – эндоскопическое исследование полости матки. Диагностическая гистероскопия позволяет визуально подтвердить или исключить полип матки.
Чем опасны полипы цервикального канала?
Вырост, локализующийся в цервикальном канале, несмотря на слабую симптоматику, несет в себе угрозу для здоровья женщины.
Опасность заключается в следующем:
-
Полипы могут трансформироваться в злокачественную опухоль, вызывая рак шейки матки. Хотя подобные изменения происходят нечасто, тем не менее, риск перерождения существует. Поэтому врачи рекомендуют удалять такие образования, независимо от их размера и структуры;
-
Повышается риск развития маточного кровотечения. Эта угроза связана с тем, что полип обладает собственными кровеносными сосудами, а сам он в размерах может достигать 30 мм. При повреждении его стенки часто происходит кровопотеря. Практически всегда она завершается самостоятельно, тем не менее, регулярные повторы приводят к анемии. Уровень эритроцитов и гемоглобина падает, что негативно сказывается на самочувствии женщины;
-
На течении беременности наличие полипа может отразиться крайне негативно, вплоть до самопроизвольного аборта. Из других угроз во время вынашивания плода на фоне цервикального полипоза можно выделить истмико-цервикальную недостаточность, а также низкое расположение плаценты;
-
Некроз опухоли при неоказании медицинской помощи, заключающейся в хирургическом вмешательстве, может вызвать отмирание рядом расположенных тканей, заражение крови и гибель женщины;
-
Гематометра – ещё одна опасность цервикального полипа. Из-за того, что опухоль имеет крупный размер и способность к движению, а также при её воспалении цервикальный канал может быть перекрыт. В результате менструальная кровь начнет скапливаться в полости матки, так как её естественный отток будет нарушен. Заподозрить осложнение можно по отсутствию менструального кровотечения в положенный срок, кровь может просачиваться, но будет иметь неприятный запах и объем её будет значительно меньше положенного. Кроме того, женщина будет испытывать боли в нижней части живота, а матка растянется и увеличится в размерах. При неоказании своевременной помощи может начаться воспалительный процесс, вплоть до сепсиса и летального исхода.
В связи со столь серьезными угрозами для здоровья и даже жизни женщины полипы необходимо удалять как можно раньше после их обнаружения.
Лечение полипов шейки матки без операции
При полипах шейки матки может быть назначено следующее медикаментозное лечение:
- гормонотерапия;
- антибактериальная терапия;
- противовоспалительная терапия;
- витаминотерапия.
Гормонотерапия
В зависимости от выявленных нарушений женщине могут быть назначены следующие гормональные препараты:
- КОК (комбинированные оральные контрацептивы);
- гестагены.
Механизм действия данных препаратов заключается в следующем:
- оказывают гемостатический эффект (остановка кровотечения);
- нормализуют работу эндокринной системы организма.
При полипах шейки матки гормональные препараты:
- останавливают рост полипов;
- снижают риск малигнизации (злокачественного перерождения);
- уменьшают или устраняют выделения из влагалища;
- снижают риск маточных кровотечений;
- восстанавливают нормальный менструальный цикл;
- устраняют болевой синдром.
КОКПри полипах шейки матки могут использоваться следующие комбинированные оральные контрацептивы:
- Регулон;
- Ярина;
- Жанин и другие.
ГестагеныПри полипах шейки матки могут использоваться следующие гестагенные препараты:
- Утрожестан;
- Дюфастон;
- Норколут и другие.
Антибактериальная терапия
антибиотики
| Заболевание | Наименование группы препаратов |
| Хламидиоз | макролиды, тетрациклины |
| Микоплазмоз | тетрациклины, фторхинолоны |
| Трихомониаз | производные 5-нитроимидазола |
| Гонорея | цефалоспорины, фторхинолоны |
| Уреаплазмоз | тетрациклины, макролиды, фторхинолоны |
| Аднексит | тетрациклины, макролиды, фторхинолоны |
| Цервицит | тетрациклины, макролиды, фторхинолоны |
| Группа антибиотика | Наименование препарата | Механизм действия | Применение |
| Макролиды | Азитромицин | оказывает бактерицидное действие (угнетает жизнедеятельность микроорганизмов) | по 500 мг два раза в день, либо 1 г раз в день в течение пяти дней |
| Эритромицин | Оказывает бактериостатическое (угнетает рост и размножение микроорганизмов), а при высоких дозах препарата бактерицидное действие | по 250 мг четыре раза в день в течение семи – десяти дней | |
| Тетрациклины | Тетрациклин | Оказывает бактериостатическое действие | по 250 мг три – четыре раза в день в течение пяти – семи дней |
| Доксициклин | Оказывает бактериостатическое действие | по 100 мг два раза в день в течение семи – десяти дней | |
| Фторхинолоны | Офлоксацин | оказывает бактерицидное действие | по 200 мг два раза в день, или 400 мг однократно в течение семи – десяти дней |
| Ципрофлоксацин | оказывает бактерицидное действие | по 250 мг два – три раза в сутки в течение десяти дней | |
| Производные 5-нитроимидазола | Метронидазол | Оказывает антибактериальное и противопротозойное (воздействует на простейшие) действие | по 250 мг два раза в сутки в течение десяти дней |
| Орнидазол | Оказывает антибактериальное и противопротозойное действие | по 500 мг два раза в день в течение пяти дней | |
| Тинидазол | угнетает развитие простейших поражающих мочеполовую систему | по 150 мг два раза в день в течение семи дней | |
| Цефалоспорины | Цефтриаксон | оказывает бактерицидное действие | внутримышечно 1 г порошка развести в 3,5 мл стерильной воде для инъекций, вводится в область ягодицы однократно |
| Цефотаксим | оказывает бактерицидное действие | внутримышечно или внутривенно 1 г порошка развести в 4 мл стерильной воде для инъекций, вводится однократно |
Противовоспалительная терапия
воспаление часто возникает на фоне инфекционного процессанестероидные противовоспалительные препараты
| Наименование препарата | Применение |
| Диклофенак | внутрь по 25 мг два – три раза в сутки; внутримышечно по 75 мг один – два раза в сутки в течение пяти дней |
| Ибупрофен | по 200 – 400 мг три раза в сутки в течение пяти дней |
| Кетопрофен | по 150 мг три раза в сутки в течение пяти дней |
Витаминотерапия
витаминовучаствует в процессе кроветворения и внутриклеточного обменанормализует окислительно-восстановительные процессыобеспечивает биосинтез белков
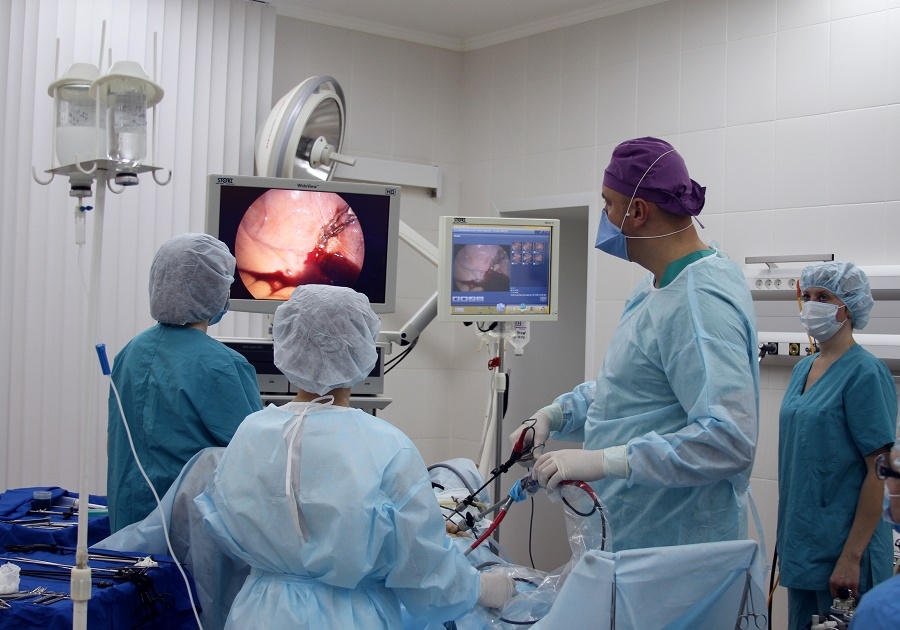
Удаление полипа цервикального канала — методы, плюсы и минусы
Опухолевидные новообразования цервикального канала подлежат только хирургическому лечению, однако предварительно врач должен выяснить с каким видом патологически измененного эпителия он имеет дело.
Удаление полипа цервикального канала производится несколькими способами – все зависит от того, где он расположен и какой он величины.
Хирургическое выскабливание
В шейку матки вводится гистероскоп для того, чтобы гинеколог точно знал где находится опухоль. Новообразование выкручивается, иссекается его ножка. Задача врача состоит в том, чтобы удалить все части полипа с первого раза, в противном случае может произойти рецидив заболевания. Неполное удаление способно спровоцировать возникновение злокачественной опухоли.
В некоторых случаях ножка полипа располагается глубоко в ткани эпителия. После того, как новообразование полностью иссечено, проводится выскабливание полости цервикального канала, которое осуществляют с помощью кюретки.
Достоинства метода: хирургическое выскабливание полипа считается самым надежным методом после которого дается высокий процент на то, что рецидивов заболевания не будет.
Недостатки: способ весьма травматичен, глубоко повреждает ткани цервикального канала, поэтому его стараются использовать только в тех случаях, когда предстоит удалить полип больших размеров.
Полипэктомия
Под контролем гистероскопа врач выкручивает полип, а затем отделяет его от стенок шейки матки. Дальнейшие действия будут зависеть от того, где расположено новообразование. Если оно локализуется далеко от наружного зева, то после его выкручивания и отделения участок стенки прижигается.
Когда полип расположен близко к наружному зеву шейки матки, то его иссекают, а на место оперативного вмешательства накладывают швы.
Полипэктомия очень похожа на метод удаления, описанный выше. Разница состоит лишь в том, что в этом случае не производится полное выскабливание цервикального канала.
Достоинства метода: менее травматичный, предполагает меньшую кровопотерю, чем при кюретаже.
Недостатки: есть риск рецидива заболевания.
Криодеструкция
Метод активно используется для удаления небольших по размеру новообразований. Полип фиксируется, а затем обрабатывается жидким азотом. Эти манипуляции приводят к мгновенному омертвению клеток и отсоединению патологически измененного участка от стенки цервикального канала. Ранка от удаления обрабатывается коагулятором.
Достоинства метода: криодеструкция эффективна, имеет высокую защиту от рецидивов заболевания и доступна почти в каждом медицинском центре.
Недостатки: удаленный материал нельзя отправить на гистологическое исследование, поэтому после операции уже невозможно узнать был ли полип злокачественным или нет.
Радиоволновая петлевая полипэктомия
На полип одевается петля, через которую врач пропускает радиоволны. Они проходят через клетки новообразования, полностью разрушая их, но не по всей площади, а только в том месте, где находится петля.
В результате патологически измененный участок эпителия иссекается и выводится из цервикального канала. При помощи радиоволновой коагуляции можно удалять полипы не только малого, но и среднего размеров.
Достоинства метода: остается материал для гистологического исследования. Кроме того, такое удаление почти бескровно, безболезненно и имеет быстрый период заживления.
Недостатки: если коагуляция проведена непрофессионально, то существует риск того, что полип удалят не полностью.
Лазерная коагуляция
Врач фиксирует полип и закручивает, чтобы четко была видна его ножка. Лазерный луч направляется на нее, и ее клетки мгновенно разрушаются. Затем ложе полипа коагулируется, чтобы предотвратить даже незначительное кровотечение.
Достоинства метода: лазерная коагуляция позволяет удалять полипы очень большого размера и идеально подходит тем пациенткам, которые имеют трудности со свертываемостью крови.
Недостатки: несколько длительный период заживления во время которого нельзя испытывать большие физические нагрузки.
Есть женщины, которые сомневаются в том, нужно ли удалять полип цервикального канала, если он небольшого размера и никак не проявляет себя.
Здесь важно знать, что для профилактики онкологических заболеваний все новообразования, которые подвержены регулярным травмам и микротравмам, необходимо иссекать. Полип шейки матки постоянно повреждается при менструациях, может частично удалиться во время родов или стать злокачественным под влиянием гормональных изменений
Лечение полипов цервикального канала
Основным способом лечения полипов эндометрия является хирургический. Существует несколько абсолютных показателей к удалению полипов:
- наличие клинической симптоматики;
- климактерический и постменопаузальный период;
- аденоматозный тип полипа;
- патологический результат цитологического исследования;
- беременность.
При бессимптомных формах удаление не обязательно, однако некоторые исследователи рекомендуют удалять полипы во всех случаях с целью профилактики осложнений.
Существует несколько видов хирургического удаления. Выбор метода зависит от размера, вида и локализации полипов. В большинстве случаев, когда полип прорастает в просвет влагалища, проводится традиционное удаление с помощью окончатого зажима с выскабливанием слизистой оболочки цервикального канала. Данная операция выполняется в амбулаторных условиях. При множественном полипозе проводится выскабливание полипов с помощью кюретки. Все оперативные вмешательства осуществляются под контролем гистероскопа.
В случае выраженной симптоматики применяют конусовидную электроэксцизию, суть которой состоит в иссечении тканей проволочным электродом под контролем кольпоскопа. Во время операции, кроме полипов, иссекаются ткани эндометрия цервикального канала для профилактики рецидива заболевания и развития рака.
Выбор методик не ограничивается вышеуказанными оперативными вмешательствами. Выделяют такие второстепенные методы удаления полипов цервикального канала:
- Лазерное удаление полипа — характеризируется малой травматичностью и инвазивностью, коротким периодом реабилитации (до 7 дней) и отсутствием рубцевания после заживления. Метод предназначен только для удаления небольших по размеру образований и не гарантирует отсутствия рецидивов.
- Диатермокоагуляция — выжигание полипов с помощью электрического тока. Это травматичный вид оперативного вмешательства с длинным процессом заживления, после которого остаются массивные рубцы, поэтому диатермокоагуляция противопоказана женщинам репродуктивного возраста, если они планируют в будущем иметь детей.
- Удаление полипа жидким азотом — выжигание новообразования с помощью точечного воздействия на него жидким азотом. Противопоказан при воспалительных заболеваниях половых путей женщины.
- Радиоволновое удаление полипов – метод, который базируется на воздействии с помощью аппарата “Сургитрон” и радионожа. Преимуществами данного операционного вмешательства есть высокая точность и малая травматичность. Показан для удаления полипов цервикального канала при беременности.
После удаления полипов шейки матки некоторое время наблюдаются кровянистые выделения, которые зависят от метода оперативного вмешательства. В случае операции, которая проводилась с выскабливанием полости и шейки матки, обильные кровянистые выделения наблюдаются 1-3 дня, после чего могут сохраняться мажущие сукровичные выделения на протяжении 3-7 дней. В норме выделения могут продолжаться до 10 дней после операции. Если оперативное вмешательство не сопровождалось выскабливанием полости матки и цервикального канала, то кровотечения могут наблюдаться только во время отделения струпа — на 3-4 день после операции. Месячные после удаления полипов не нарушаются.
В целях профилактики бактериальных осложнений назначается 7-дневный курс антибиотикотерапии. На протяжении 2 месяцев рекомендуется удерживаться от половых контактов, физической нагрузки и занятий спортом.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!. Количество прочтений:
Количество прочтений: