Миелолейкоз
Содержание:
Клинические проявления заболевания
При развитии ОМЛ наблюдают ряд синдромов:
- гиперпластический;
- геморрагический;
- анемический;
- интоксикацию и нейролейкоз;
- лейкостазы.
Они проявляются в виде типичной симптоматики, свидетельствующей о системном поражении всего организма. Для общей картины заболевания характерны постоянная усталость, плохой аппетит, бледность кожных покровов. Могут быть спонтанные скачки температуры, которые вначале принимают за проявления обычной простуды. В начале болезни увеличения лимфоузлов не наблюдают. Иногда возникают болезненные ощущения в ногах при ходьбе, которые поначалу проходят. Острый миелоидный лейкоз развивается постепенно, поэтому его симптомы появляются не сразу. Распознать заболевание в начальной стадии можно на основании развёрнутого анализа крови. Далеко не все пациенты подозревают у себя опасную болезнь, а тревожные симптомы часто списывают на усталость и переутомление.
На поздних стадиях ОМЛ возникают тяжёлая форма интоксикации, лейкостазы и нейролейкоз.
Гиперпластический синдром
Когда недозрелые клетки с током крови разносятся по организму, в органах человека возникает инфильтрация тканей. У больного появляются следующие признаки:
- увеличение периферических лимфоузлов, нёбных миндалин;
- увеличение селезёнки (спленомегалия);
- ощущение тяжести в области печени и её увеличение;
- отёчность верхних и нижних конечностей, лица;
- боли в мышцах, костях и суставах.
Отёки появляются вследствие разрастания средостенных лимфатических узлов. Увеличенные лимфоузлы сдавливают область верхней полой вены, и происходит нарушение кровообращения. Шея отекает, лицо приобретает синеватый оттенок, больному трудно дышать. В тяжёлых случаях возникает стоматит Венсана. Его симптомы: отёчность дёсен, боль, трудности при приёме пищи.
Геморрагический синдром
Незрелые миелобласты мешают выработке других кровяных клеток – в том числе и тромбоцитов. В результате этого возникает геморрагический синдром. Он выражается в типичных симптомах:
- истончение сосудистых стенок;
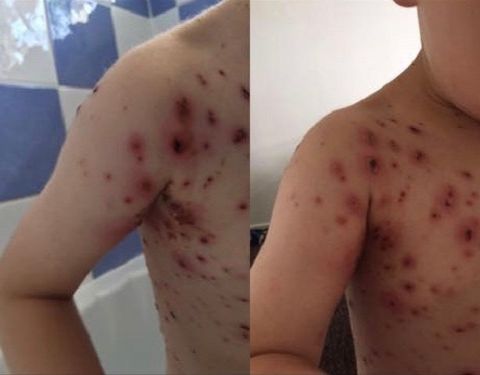
- кровотечения из носа и под кожей, образование множественных гематом на теле;
- кровь идёт долго, её трудно остановить;
- постоянно кровоточат дёсна.
Гематомы на теле появляются даже при незначительном надавливании на кожу. При геморрагическом синдроме высок риск кровоизлияния в мозг.
Анемический синдром
Для анемического синдрома характерны:
- сильная слабость;
- бледность кожных покровов;
- апатичное состояние;
- беспричинные головные боли;
- обмороки;
- головокружения;
- сердечные боли;
- желание есть мел.
Анемические проявления коварны тем, что их легче всего принять за обычное недомогание. Выпадение волос и ломкость ногтей больные часто принимают за недостаток витаминов. Если такое состояние не прекращается, нужно пройти обследование, чтобы заранее исключить злокачественную патологию крови.
Интоксикация и нейролейкоз
При интоксикации возникают:
- быстрая потеря веса;
- снижение аппетита;
- проливной пот;
- высокая температура (37-40С);
- тошнота и рвота;
- понос.
Вследствие снижения иммунитета на поздней стадии ОМЛ присоединяются бронхиты, воспаления лёгких и тяжёлые грибковые поражения слизистых.
Нейролейкозом называют комплекс симптомов, которые возникают при поражении мозга. Пациента мучают сильные головные боли, тошнота и рвота. Могут возникнуть приступы, похожие на эпилептические. При обследовании выявляют стойкое повышение внутричерепного давления. У больного ухудшается слух, нарушается речь, падает острота зрения. При системном поражении мозговых отделов возникают сумеречные состояния и нарушения восприятия окружающего мира.
Лейкостазы
Если при остром миелобластном лейкозе наблюдают общее замедление кровотока (или лейкостаз), прогноз жизни неутешителен. Число незрелых клеток в крови составляет 100 000 1/мкл и больше. Кровь становится густой и вязкой, происходит застой кровообращения во всех органах. Поскольку сосуды больного истончены, риск геморрагического инсульта становится во много раз выше. При лейкостазах высока частота летальных исходов.
Если лейкостаз возникает в малом кругу кровообращения, это чревато не только проблемами с дыханием, но и двусторонней пневмонией. Лечить её непросто, поскольку иммунная система больного подавлена, а содержание кислорода в крови падает с каждым днём. Все инфекционные заболевания, которые присоединяются на поздней стадии ОМЛ, протекают тяжело, с осложнениями, опасными для жизни.
Что такое
Миелолейкоз представляет собой разновидность лейкемии, для которой характерна повышенная степень озлокачествления. Другими словами, патологические процессы развиваются в миелоцитарных клеточных структурах кровяной жидкости.
Когда лимфоциты начинают видоизменяться, то они препятствуют нормальном росту здоровых клеток, что приводит к полному прекращению выработки костным мозгом непатологических кровяных телец. По этой причине лейкоз в большинстве случаев сопровождается анемией, заболеваниями инфекционной природы происхождения, частыми кровотечениями.
В начале своего формирования миелолейкоз не имеет определенного места локализации. Из костного мозга он начинает распространяться по человеческому организму посредством кровотока.
На фоне этого функционирование всех систем и органов нарушается, организм начинает ослабевать. Именно благодаря таким характерным чертам он относится к системным патологиям злокачественного характера.
По теме
Онкогематология
Чем отличается лимфома ходжкина от неходжкинской
- Наталья Геннадьевна Буцык
- 6 декабря 2020 г.
Для заболевания характерно стремительное распространение. При длительном отсутствии терапевтических мероприятий лейкозные клетки могут беспрепятственно поражать организм в целом.
При проникновении онкологических клеток в органы, отмечается прекращение его нормального функционирования, что приводит к развитию серьезных болезней. Если лечение так и не было начато, то летальный исход больного наступает в течение нескольких недель или месяцев.
Миелоидный лейкоз – это распространенное заболевание среди взрослого населения. В основную группу риска входят лица, достигшие 50-летнего возраста. Также заболевание может диагностироваться у детей.
Симптомы миелобластной лейкемии
Острый миелобластный лейкоз не имеет определённого точного перечня признаков. Выраженность и наличие симптомов определяется возрастом пациента, формой болезни (поражённой частью ростка) и скоростью пролиферации (агрессивностью) аномальных клеток.
При всех типах лейкемии мутировавшие клетки вытесняют собой здоровую кроветворную ткань, но сами они при этом не в состоянии выполнять свою естественную функцию из-за дефектов строения. Это обуславливает сходство симптомокомплексов при различных видах лейкоза.
Анемический синдром, вызванный подавлением производства эритроцитов, проявляется одышкой, хронической усталостью, бледностью слизистых и кожи, вялостью пациента и увеличением частоты сердечных сокращений. Последнее обусловлено попыткой организма компенсировать недостаток клеток, которые переносят кислород.
Резкое падение количества тромбоцитов провоцирует снижение вязкости крови и кровоточивость. Геморрагический синдром, который объединяет в себе все симптомы тромбоцитопении, проявляется сыпью, многочисленными обширными гематомами, внутренними (желудочно-кишечными, маточными) и внешними (дёсенными, носовыми) кровотечениями.
В зависимости от типа миелобластной лейкемии происходит угнетение нейтрофильного ростка либо избыточная пролиферация лейкоцитов, которые не в состоянии выполнять иммунную функцию. Поскольку интенсивность иммунного ответа падает, у больного обостряются хронические инфекционные заболевания и возникают новые. Частые вирусные инфекции и активное размножение грибка являются первым тревожным признаком онкологии кроветворной системы.
Пролиферативный синдром, обусловленный накоплением большого количества опухолевых клонов во внутренних органах, лимфатической системе и периферическом кровотоке, наиболее разрушительно влияет на организм пациента.
Он вызывает увеличение селезёнки, печени, лимфоузлов, нарушения работы почек. В трети клинических случаев миелобластного белокровия лейкемические инфильтраты обнаруживают в лёгочной ткани («лейкозный пневмонит»), в четверти случаев аномальные клетки накапливаются в мозговых оболочках, вызывая менингоподобное состояние («лейкозный менингит»).
Лечение
Лечение ОМЛ небыстрое, зависящее от многих факторов. Лечение проводится исключительно под наблюдением врачей. Больного содержат в антисептических условиях, ограничивается общение. Протоколами МКБ строго регламентируются этапы, методы лечения. Терапия состоит из 2 этапов: индукция и консолидация. Первый этап — основной в борьбе с болезнью. Его целью является достижение устойчивой ремиссии, после достижения которой, врачи переходят ко второму этапу. Второй этап не менее важен, чем первый. Цель его – уничтожение остаточных вредоносных клеток. При невыполнении этапа консолидации, высока вероятность рецидива заболевания.
- Индукционная терапия. Основная задача данной терапии – восстановление здорового кроветворения путем разрушения бластных клеток. Для чего предусмотрены два курса химиотерапии. Применяются так называемые цитостатики: цитозин-арабинозид, этопозид, даунорубицин, тиогуанин. Применяются и лекарства нового поколения, эффективность которых изучается.
- Противорецидивное лечение или консолидационный этап. После успешной индукционной терапии с большой вероятностью возможны рецидивы. Поэтому необходимо пройти курс поддерживающей терапии, состоящий из 3 пунктов: поддерживающая химиотерапия, гормональная терапия глюкокортикоидами, трансплантация клеток красного костного мозга. Эти процедуры восстановят гемопоэз.
- Трансплантация костного мозга. Существует два вида пересадки. Первый называется аллогенный. Суть его в обеспечении реакции против злокачественных клеток, достигаемую имплантированием здоровых чужеродных клеток. Эти клетки до имплантации проходят через специальную химическую обработку. Второй – это аутогенный. К данному виду трансплантации прибегают лишь если достигнута полная ремиссия болезни.
После всех лечебных процедур и их удачном исходе, пациент еще в течение пяти лет находится под наблюдением специалистов. Если болезнь вновь вернулась, прибегают к более сильным схемам лечения.
Хотите получить смету на лечение?
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Заболевания
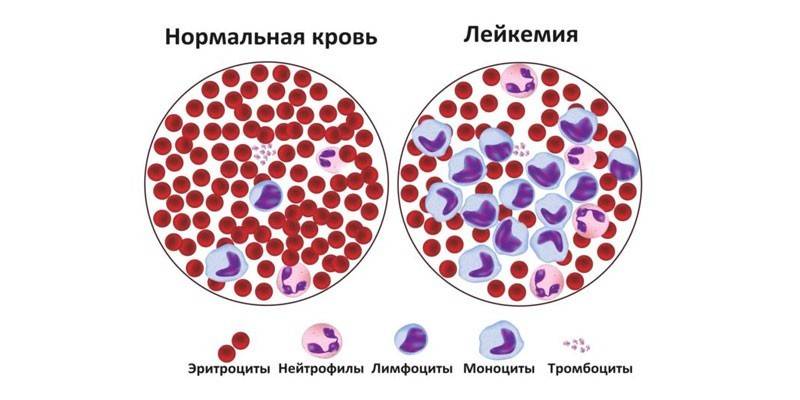
Наиболее частая проблема, связанная с нарушением созревания и функционирования миелобластов — это острый миелобластный лейкоз (типы M0, M1 и M2 по ФАБ). Основные клинические проявления ОМЛ связаны с нарушением нормальных процессов гемопоэза в результате прогрессирующего избыточного размножения лейкозных миелобластов, нарушения их дифференцировки и вытеснения ими нормальных клеток-предшественников, что приводит к цитопении, в частности анемии, тромбоцитопении и лейкопении, к кровотечениям и инфекциям. При этом процесс является самораскручивающимся по спирали с возрастанием скорости прогрессирования, так как ключевыми факторами, стимулирующими размножение как нормальных, так и лейкозных клеток, является плотность клеток в костном мозге и продукция колониестимулирующих факторов — а она растёт вместе с увеличением численности лейкозного клона. В части случаев острый миелобластный лейкоз вызывается предшествующей химиотерапией или лучевой терапией по поводу другого заболевания, или наличием другого гематологического заболевания, такого, как миелодиспластический синдром, миелопролиферативные синдромы, такие, как хронический миелоидный лейкоз, истинная полицитемия, или, наоборот, панцитопения, гипоплазия костного мозга.
Виды миелобластного лейкоза
Не всем известно, что диагноз заболевания миелоидный лейкоз подразделяется на две основные формы: острую и хроническую. Интересен факт, что они практически никогда не трансформируются друг в друга. Это очень редкое явление, не свойственное иным онкологическим заболеваниям.
Хронический лейкоз
Хронический миелобластный лейкоз возникает тогда, когда созревающие и полностью созревшие клетки крови мутируют и начинают расти в количестве. В отличие от острого вида, болезнь в данном случае протекает достаточно медленно. Симптомы, как правило, слабо выражены.
При хроническом лейкозе выделяют 3 стадии его протекания:
- Доброкачественная стадия. Анализ крови в этот период укажет на аномальное увеличение лейкоцитов в крови. Но вот самостоятельно догадаться о наличии болезни будет сложно, так как она протекает практически бессимптомно;
- Развернутая стадия. Количество лейкоцитов в крови продолжает расти, что становится причиной появления патологических признаков;
- Терминальная стадия. Это самый сложный период, который характеризуется ярко выраженными симптомами, развитием инфекционных процессов, ухудшением состояния больного.
Данным типом лейкоза чаще страдают взрослые лица. Дети также сталкиваются с этой болезнью, но гораздо реже.
ХМЛ или миелоциарное белокровие также являются обозначениями хронической формы миелобластного лейкоза.
Острый лейкоз
Острый миелобластный лейкоз зарождается при трансформации бластов. Их рост и развитие происходит настолько быстро, что контролировать состояние больного становится очень сложно. Без оперативного реагирования в виде лечебной терапии, пациент может умереть за достаточно короткий срок времени.
В данном случае также принято выделять 3 стадии протекания острого миелобластного лейкоза:
- Начальная стадия. Как правило, протекает бессимптомно. Если сдать анализ крови, то уже можно заметить изменения в основных показателях. На фоне ослабленного под воздействием болезни иммунитета пациент все чаще начинает сталкиваться с вирусными и бактериальными инфекциями;
- Развернутая стадия. Она характеризуется неким чередованием обострения и ремиссии болезни. Симптомы становятся более выраженными;
- Терминальная стадия. Это последняя завершающая стадия, на которой происходят нарушения в явлении кроветворения и язвенно-некротические процессы.
Острый миелобластный лейкоз у детей является самой часто встречающейся формой лейкемии. У взрослых он чаще диагностируется после 50-60 лет.
Причины
До настоящего времени учёным так и не удалось установить точные предпосылки, от которых появляется новообразование миелоидного ростка и возникает злокачественное изменение клеток крови.
Указывается только ряд факторов, способных спровоцировать начало развития миелолейкоза:
- хромосомные патологии – наследственная предрасположенность или врождённые генетические нарушения (синдром Дауна или Блума);
- возраст – риск появления заболевания увеличивается с возрастом и наиболее часто встречается у пожилых людей;
- курение – табачный дым содержит бензол и другие канцерогены;
- некоторые заболевания крови – миелодисплазия, полицитемия, тромбоцитемия. У пациентов, имеющих в анамнезе эти заболевания, большая вероятность развития лейкоза;
- ионизирующее излучение;
- перенесённая лучевая терапия при других формах злокачественных опухолей;
- применение химиотерапии при других видах онкологии – болезнь начинается как аномальная реакция на терапию. Поэтому во время лечения необходимо регулярно контролировать показатели крови;
- перенесённые аутоиммунные, инфекционные заболевания – большому риску подвержены больные с такими болезнями, как туберкулёз, злокачественная анемия, идиопатическая тромбоцитопения, ВИЧ и прочее;
- перенесённые онкологические заболевания в анамнезе – возможность провоцирования развития вторичного лейкоза;
- неблагоприятная экология – проживание в районах с вредными химическими или радиоактивными условиями может негативно отразиться как на каждом человеке, так и на их детях.
Виды миелоцитов
Миелоцит в мазке периферической крови
Миелоцитами называются клетки-предшественницы зрелых гранулоцитов — одной из разновидностей лейкоцитов.
Образование миелоцитов — это промежуточный этап гранулоцитопоэза, который начинается с митотического деления стволовой клетки.
Для того, чтобы полностью было понятно, что такое миелоциты и какое место они занимают в гемопоэзе, необходимо указать все формы клеток гранулоцитарного ростка кроветворения:
- Миелобласты — это клетки, которые появляются вследствие деления колониеобразующей стволовой клетки. Миелобласты утрачивают полипотентность — способность дифференцироваться в любые другие виды клеток. Основная их задача — обеспечение нормального созревания гранулоцитов.
- Промиелоциты — самые большие по размеру клетки во всех стадиях образования гранулоцитов. Уже на этом этапе созревания в клетках появляются первичные гранулы, которые делят промиелоциты на эозинофильные, базофильные и нейтрофильные.
- Миелоциты — образуются после третьего деления промиелоцитов. На такой стадии созревания зернистость клеток (включения) становится строго специфичной (вторичной), что позволяет уже четко разделять будущие нейтрофилы, базофилы и эозинофилы. Миелоциты — активно делящиеся клетки. От полноценности созревания миелоцитов зависит физиологическая активность и функциональность гранулоцитов.
- Метамиелоциты (юные лейкоциты) — такие клетки обладают низкой способностью к делению. Благодаря им происходит завершающий этап созревания гранулоцитов. Ядро метамиелоцитов претерпевает изменения, деля клетки на две большие группы — сегментоядерные и палочкоядерные.
- Гранулоциты — итог гранулоцитопоэза. Такие клетки называются полиморфно-ядерными, так как от их зернистости зависит тип клеток.
Таким образом, миелоциты — это клетки, которые определяют полноценный рост зрелых гранулоцитов. Относятся к зернистым лейкоцитам и дифференцируются в три основных вида белых клеток крови:
- нейтрофилы,
- эозинофилы,
- базофилы.
Симптоматика
Симптоматика патологии обусловлена тем, как протекает миелоидный лейкоз. Болезнь может быть:
- в форме острого миелоидного лейкоза;
- хронический миелолейкоз.
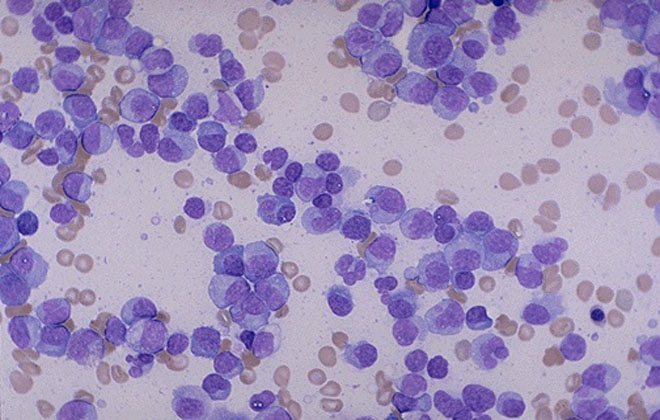
Острая форма
Для ОМЛ свойственно видоизменение лейкоцитарных клеток и их быстрое размножение. Острый миелолейкоз характеризуется появлением сильного недомогания:
- Основной признак — бледность кожных покровов. Такая симптоматика свойственна всем заболеваниям системы кроветворения.
- Повышается температура до +37,1…+38,0ºС, увеличивается потоотделение в ночное время.
- Появляются высыпания на коже (маленькие красные пятнышки), при которых отсутствует зуд.
- Появляются жалобы на боль в костях, в особенности при передвижении. Причем болевой синдром незначительный, поэтому больные часто его игнорируют.
- Десны припухают, могут кровоточить, иногда развивается гингивит.
- Самый характерный признак — возникающие на любой области тела гематомы.
- Из-за частых болезней у человека снижается иммунитет, и повышается чувствительность к инфицированию, поэтому у доктора могут появиться подозрения на развитие острого миелолейкоза.
- Резко снижается масса тела.

Миелоидный лейкоз, симптомы которого стремительного прогрессируют невозможно оставить без внимания.
Хронический тип
У такой формы, как хронический миелолейкоз, симптомы могут не проявляться в течение первых месяцев и даже лет. Организм старается избавиться от болезни сам путем синтеза новых гранулоцитов вместо видоизмененных. Однако для раковых клеток свойственно ускоренное деление и перерождение, поэтому понемногу патология распространяется по всему организму. Поначалу признаки ХМЛ слабые, в дальнейшем — начинают нарастать, что становится причиной обращения к специалисту.
Выделяется 3 степени патологии:
- Развитие хронического миелолейкоза происходит поэтапно, сначала изменяется несколько клеток. При подобном заболевании симптоматика слабо выражена, поэтому человек не спешит обращаться за медицинской помощью. На данной стадии болезнь обнаруживается лишь путем лабораторного исследования крови. Пациент иногда сильно утомляется и предъявляет жалобы на тяжесть или боль в области левого подреберья.
- Акселерация болезни также протекает с ослабленными признаками. Повышается температура, пациент быстро утомляется. Возрастает число перестроенных и здоровых лейкоцитов. При детальном исследовании крови обнаруживается повышенное количество базофилов, незрелых лейкоцитов, а также промиелоцитов.
- На терминальной стадии появляются четко выраженные признаки патологии. Отмечается повышение температуры до 40ºС, возникает сильная суставная боль и слабость. В процессе осмотра пациента определяются увеличенные лимфоузлы, селезенка и расстройства ЦНС.
Важная информация: Какие первые признаки (симптомы) лейкоза (белокровия) у женщин
Морфологическое строение
Миелобласты — это довольно маленькие клетки, со средним диаметром от 14 до 18 мкм. При этом бо́льшую часть клетки занимает крупное овальное ядро. В ядре наблюдается очень тонкий и нежный неагрегированный (несконденсированный) хроматин и хорошо различимы 3 или более ядрышек. Цитоплазма миелобласта имеет базофильную окраску и лишена специфических гранул, что является главным отличием миелобласта от следующей стадии развития, промиелоцита. Ядрышки являются местами образования рибосомальных белков. Рибосомы расположены в различных участках цитоплазмы клетки. Митохондрии в клетке наличествуют, но имеют довольно малые размеры.
Основные морфологические отличия, которые позволяют отличить миелобласт от лимфобласта при микроскопическом исследовании мазка костного мозга — это присутствие более заметных, хорошо выраженных ядрышек, менее выраженная конденсация (менее плотная упаковка) ядерного хроматина, и наличие неспецифических гранул в цитоплазме клетки.
Виды
Работники медицины различают две видовые группы миелолейкоза.
Клетки крови при миелолейкозе
Острый
При обостренной форме онкологии происходит заражение клеток, не поддающееся контролю. В короткий срок здоровая клетка заменяется поражённой. Своевременное лечение поможет продлить жизнь человека. Его отсутствие ограничивает существование человека сроком до 2 месяцев.
Первый симптом острого миелолейкоза может не вызвать тревожности, но полагается обратиться к врачу за вердиктом. Онкологические симптомы миелолейкоза проявляются одновременно либо нарастают постепенно.
Острый миелобластный синдром и симптомы:
- боли в костях и суставах;
- носовые кровоизлияния;
- повышенное выделение пота во время сна;
- сбои в кровотечении, что является причиной бледности кожи;
- частые заражения;
- воспаление дёсен;
- появление гематом по площади тела;
- проблемы с дыханием даже при низком уровне физической активности.
Проявление двух и более симптомов свидетельствует о серьёзных сбоях в организме, рекомендуется посетить поликлинику. Назначение своевременного лечения поможет сохранить жизнь.
Острый миелолейкоз обнаруживает классификацию, включающую массу факторов и причин, обособленных в группы:
- примитивные изменения в генах;
- изменения на почве нарушения развития тканей, органов;
- следствие иных заболеваний;
- синдром Дауна;
- миелоидная саркома;
- лечение, диагностика, симптомы и признаки могут различаться.
Хронический лимфоцитарный лейкоз
В этом случае учёными установлена связь, определяющая причину возникновения болезни и нарушения в генетической составляющей человека. Лимфолейкоз действует только на стволовые клетки, способные неограниченно делиться. Мутации происходят в новых клетках, так как за счёт незакончившегося формирования в них легче проникнуть. Здоровая кровяная клетка постепенно преобразовываются в лейкоцит. После скапливаются в костном мозге и уже оттуда циркулируют по телу, медленно заражая органы человека. Хронический миелолейкоз (ХМЛ) способен перейти в острый лимфобластный лейкоз.
Этапы хронического миелолейкоза:
Первый этап. Болезнь нарастает постепенно. Характеризуется увеличением селезёнки, вторичными признаками миелолейкоза: увеличивается уровень зернистых лейкоцитов, а также безъядерных элементов в периферической крови. Симптомы первого этапа хронического миелолейкоза можно сопоставить с симптомами при остром миелолейкозе: появляется одышка, тяжесть в желудке, потливость. Серьёзные ощущения, свидетельствующие об усилении онкологии:
- боль под рёбрами, перетекающая в боль спины;
- истощение организма.
На фоне этого может развиться инфаркт селезёнки, а после появятся проблемы с печенью.
Второй этап хронической онкологии характеризуется ускоренным развитием живой злокачественной опухоли. Начальная стадия болезни не показывается либо выражается в крайне малой степени. Для такого состояния характерны:
- повышение температуры тела;
- анемия;
- быстрая утомляемость;
- также продолжает увеличиваться количество белых кровяных клеток;
- помимо лейкоцитов увеличиваются и другие кровяные клетки.
Прогностические результаты и оперативное прохождение нужных процедур приводят к тому, что в крови обнаруживаются компоненты, которых не должно быть при нормальном развитии организма. Повышается степень несозревших лейкоцитов. Это влияет на периодический зуд кожного покрова.
Третья (заключительная) стадия характеризуется патофункциональными изменениями, при которых происходит кислородное голодание каждой части человеческой ткани, а также нарушение внутреннего обмена веществ. Больше кислородным голоданием страдают клетки мозга. Наиболее серьезные проявления терминальной стадии:
- суставные боли;
- усталость;
- повышение температуры до 40 градусов;
- резко снижается масса больного;
- инфаркт селезенки;
- позитивный pH.
Среди дополнительных симптомов отмечают проблемы с нервными окончаниями, изменения внутренней составляющей крови. Продолжительность жизни при данной стадии болезни зависит от используемых препаратов и терапии.
Симптомы и причины
Симптомы заболевания проявляются в первые пару месяцев. Это происходит потому, что поражённые лейкозом клетки начинают размножаться, подавляя функцию миелоидной ткани производить здоровые эритроциты, лейкоциты и тромбоциты. Специфических симптомов миелоидная лейкемия не имеет. Они напрямую зависят от того, в каких клетках происходят мутации, насколько сами лейкоциты дозревшие, и от множества других факторов.
Недостаток лейкоцитов приводит к снижению иммунитета. Больные становятся восприимчивыми к различным заболеваниям, простудным, например. Больные клетки, несмотря на то, что сами происходят от лейкоцитов, неспособны противостоять инфекциям, и функция защиты организма у них отсутствует. Симптомы дефицита лейкоцитов могут напоминать признаки гриппа или другого простудного заболевания.
Когда при миелоидном лейкозе снижено количество тромбоцитов, у больных отмечается плохая свёртываемость крови. Кожа таких пациентов легко повреждается, а кровотечения тяжело остановить. О роли тромбоцитов в организме мы писали выше. Могут наблюдаться кровотечения слизистых оболочек. На теле часто появляются синяки и кровоподтёки без сильного нажатия
Поражение эритроцитов (красных кровяных телец) проявляется анемией. Это бледность кожи, быстрая утомляемость (также один из основных симптомов для всех типов болезни) и отдышка.

Общими симптомами могут быть потеря веса, повышенная температура, озноб. Петехии – крошечные пятнышки, которые проявляются на месте кровоизлияний, склонность к образованию гематом, даже при небольшом нажатии на кожу.
Когда на первых этапах больные клетки начинают накапливаться в костном мозге, то у пациентов наблюдаются сильные боли и ломота в руках и ногах. Людям больно ходить и совершать другую физическую активность.
Симптомы добавляются, когда раковые клетки начинают проникать в другие органы. Чаще всего это лимфатические узлы, печень, селезёнка, то есть те, которые непосредственно работают с кровью. Они нарушают их нормальную функцию, и поражённый орган начинает отекать. Абсолютно никакие органы не защищены от заболевания. Лейкозные клетки могут проникать также в головной мозг. Пациенты жалуются на головную боль, может возникнуть воспаление или паралич лицевого нерва.
Причины ОМЛ у детей и взрослых
Первопричины заболевания острым миелоидным лейкозом как у детей, так и у в взрослых плохо изучены. Но есть ряд способствующих факторов, при которых риск заболеть лейкозом возрастает.
Предлейкозные нарушения крови или миелодиспластический синдром характеризуются дефицитом в крови одной или нескольких клеток (тромбоцитов, эритроцитов и др.), дисплазией (изменением тканей) красного вещества. Делится на различные подтипы, в зависимости от вида недостающей клетки.
Высок риск заболеть, после различных видов химиотерапии, особенно в первые 5 лет после приёма препаратов.
Непосредственный контакт с различными химическими веществами, например, с бензолом (его роль в развитии лейкоза оспаривается) и другими растворителями, которые относят к группе канцерогенов.
Канцерогены – вещества различного воздействия, повышающие риски развития злокачественных опухолей. Подобные свойства могут иметь вещества различной природы: химические, излучение, ультрафиолет, бактерии или онкогенные вирусы. Медики подсчитали, что 80 – 90% всех онкозаболеваний возникали под действием таких факторов.

Канцерогены в продуктах
Воздействие радиоактивного излучения – также повышает риск развития лейкоза. Доказано, что после ядерного удара в Хиросиме и Нагасаки и аварии на Чернобыльской АЕС количество заболеваний возросло из-за разрушения радиоактивным излучением белых кровяных телец.
Что касается генетической предрасположенности, например, у пациентов с синдромом Дауна риск заболеть миелобластным лейкозом выше в 10 раз
Наследственная предрасположенность не доказана. Есть сообщения о том, что заболеваемость среди родственников превышает среднестатистическую, но наследственность воспринимается как косвенный фактор заболевания.
Способы лечения
Процесс лечения ОМЛ строго установлен медиками. Он включает в себя основной терапевтический блок и мероприятия, направленные против рецидивов. На первом этапе терапии назначают сильные цитостатики. Это химиотерапевтические препараты. их действие направлено на ликвидацию недозрелых бластов. В зависимости от течения болезни назначают несколько блоков “химии”.
Противорецидивная терапия включает три блока. Она направлена на восстановление нормального кроветворения. В её состав входят цитостатики и гормоны. Если у больного наступает стойкая ремиссия, ему проводят пересадку стволовых клеток костного мозга от донора. Зрелые здоровые клетки, поступая в больной организм, борются против незрелых клеточных форм. Они помогают обеспечивать полноценное кроветворение. При хорошей приживаемости состояние больного улучшается.
Ювенальный миеломоноцитарный лейкоз
Дети в возрасте от двух до четырех лет часто подвергаются особой форме хронической лейкемии, которая называется ювенальный миеломоноцитарный лейкоз. Он относится к наиболее редким видам белокровия. Чаще всего им заболевают мальчики. Причиной его возникновения считаются наследственные заболевания: синдром Нунан и нейрофиброматоз I типа.
На развитие заболевания указывают:
- Анемия (бледность кожных покровов, повышенная утомляемость);
- Тромбоцитопения, проявляющаяся носовыми и десневыми кровотечениями;
- Ребенок не набирает веса, отстает в росте.
В отличие от всех других видов лейкемии, эта разновидность возникает внезапно и требует незамедлительного медицинского вмешательства. Миеломоноцитарный ювенальный лейкоз практически не лечится обычными терапевтическими средствами. Единственный способ, дающий надежду на выздоровление, — это аллогенная пересадка костного мозга, которую желательно провести в максимально короткие сроки после диагностирования. Перед проведением этой процедуры ребенок проходит курс химиотерапии. В отдельных случаях возникает необходимость в спленэктомии.