Пониженный холестерин в крови
Содержание:
- Причины низкого холестерина
- Методы нормализации показателя
- Причины низкого холестерина у женщин
- «Хороший» и «плохой» холестерин
- Что делать, чтобы повысить ХС
- Лечение
- Чем это грозит мужчинам?
- Как повысить хороший холестерин в крови
- Особенности молекул липопротеидов
- Опасность патологии
- Когда назначают анализ (исследование) крови?
- Осложнения у женщин
- Пониженный холестерин у женщин: причины, симптомы и лечение. Как повысить холестерин
- Низкий холестерин – что это такое
- Как повысить хороший холестерин?
- Что такое холестерин
- Профилактика
- Функции в организме
- Симптомы и клинические проявления
Причины низкого холестерина
Низкий индекс холестерина в составе плазмы крови не до конца исследован, но специалисты называют главные причины, почему в крови пониженный общий холестерин:
- Патологии печеночного органа. При не правильной работе клеток печени, происходит недостаточное синтезирование холестериновых молекул, что вызывает низкий уровень их в составе крови;
- Низкохолестериновое питание. Если в рационе малое количество продуктов, которые содержат животные жиры, тогда в организм не попадает достаточное количество холестерина, что вызывает низкий уровень его в составе крови. К такому состоянию может привести антихолестериновая диета, которая очень строгая и длиться долгое время, длительный период голодания, несбалансированное питание, а также патология анорексия;
- Генетические нарушения, вызванные врожденной патологией;
- Патологии в органах пищеварения, также вызывают низкий холестерин, по причине того, что органы не усваивают жиры;
- Состояние постоянного стресса, также приводит к низкому холестерину в составе крови;
- Патологии в системе эндокринного органа — гипертиреоз, провоцирует низкий холестерин;
- Заболевания системы кроветворения — анемия, способствует снижению уровня липопротеидов в составе крови;
- Интоксикация организма парами тяжелых метолов приводит к резкому снижению ХС;
- Инфекционные агенты в организме. При сепсисе снижены липиды;
- Самолечение препаратами группы статинов приводит к низкому показателю ОХС.
Самолечение препаратами группы статинов приводит к низкому показателю ОХС
Методы нормализации показателя
Для каждого пациента разрабатывается отдельная тактика повышения липидов в крови
Низкий уровень холестерина у мужчин должен быть немедленно устранен. Назначением терапии занимается эндокринолог. Помимо анализа крови он проводит дополнительное обследование для определения причины, почему возникла патология.
Корректировка холестеринового показателя может производиться с помощью лекарственных средств. Но основой лечения является диета. Для каждого пациента разрабатывается отдельная тактика повышения липидов в крови. Но диетическое питание одинаковое для всех больных.
Чтобы справиться с низким холестерином в крови у мужчин, рекомендуется включить в рацион такие продукты как:
- Жирные сорта мяса.
- Мясные субпродукты.
- Сыры.
- Икра морской рыбы.
- Яичные желтки.
Регулярное потребление указанных продуктов способно не просто повышать количество жиров до нормального значения, но и чрезмерно увеличить его. Чтобы этого не произошло, в меню пациента должна обязательно присутствовать пища растительного происхождения:
- Овощи, фрукты, зелень.
- Злаковые культуры, содержащие в своем составе много клетчатки.
- Кисломолочные продукты.
- Подсолнечное, оливковое и иные растительные масла.
Советуют также употреблять морскую рыбу, богатую Омега-3 кислотами. Из напитков стоит отдать предпочтение натуральным сокам, зеленому чаю.
Помимо диетического питания больным требуется отказаться от курения и употребления спиртных напитков, заниматься спортом в умеренных количествах.
Низкий уровень холестерина в крови у мужчин встречается намного реже, чем повышенный, но также влечет за собой много серьезных последствий для здоровья человека. Поэтому врачи призывают хотя бы раз в полгода проверять уровень липидов в крови.
Причины низкого холестерина у женщин
Важно помнить о том, что данное состояние намного опаснее, чем повышение уровня органического соединения. Если у женщин в крови пониженный холестерин, это значит, что организм лишен строительного материала и не может синтезировать жизненно важные компоненты
Кроме того, происходит нарушение метаболических процессов.
Причины пониженного холестерина у женщин:
- Длительное соблюдение экстремально низкокалорийной диеты.
- Выраженное истощение организма.
- Синдром мальабсорбции, характеризующийся нарушением всасывания питательных веществ в кишечнике.
- Сепсис.
- Гипертиреоз.
- Тяжелые патологии печени.
- Наличие обширных ожогов.
- Анемия.
- Туберкулез.
- Прием некоторых медикаментов (в частности, содержащих интерферон, эстроген и ингибиторы МАО).
- Анорексия.
- Заболевания органов пищеварительной системы.
- Несбалансированное питание.
- Длительное пребывание в состоянии стресса.
- Интоксикация солями тяжелых металлов.
- Заболевания инфекционного характера.
Кроме того, пониженный холестерин у женщин может быть следствием генетической предрасположенности к данному состоянию.
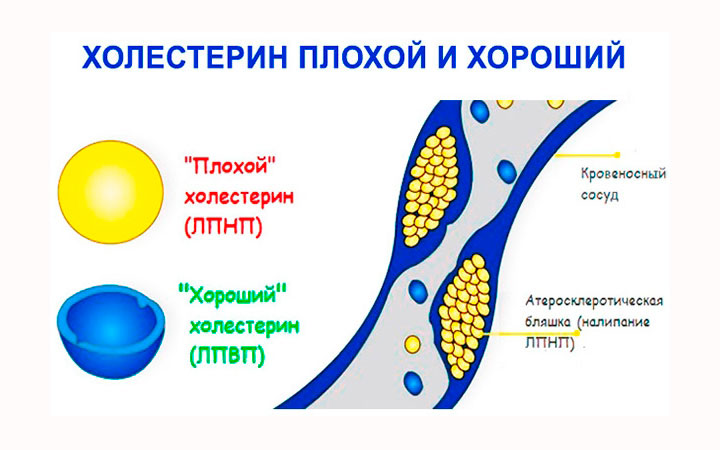
«Хороший» и «плохой» холестерин
В медицине принято различать липопротеины высокой и низкой плотности. Именно первые и называют «хорошим» холестерином. Чем это обусловлено?
Холестерин — это главный строительный материал в человеческом организме. В последнем большая его часть и синтезируется. Небольшое количество поступает в организм извне — с пищей.
Холестерин — это соединение, которое не растворяется в воде. Оно переносится с током крови с помощью специфических частиц, выполняющих транспортную функцию, липопротеинов. Они могут иметь низкий или высокий показатель плотности. Первые и оседают на стенках кровеносных сосудов (а с ними, соответственно, и холестерин), благодаря чему значительно повышается риск развития атеросклероза и иных патологий.
Липопротеины же высокой плотности переносят соединение в печень, где оно и сгорает. В этом случае принято говорить о «хорошем» холестерине, без которого нормальная работа организма невозможна.
Что делать, чтобы повысить ХС
Если вы хотите контролировать уровень холестерина и повысить его, следует избегать диет, как показано ниже:
- Ешьте больше жирного мяса, чтобы повысить хс. Не избегайте «органных» мясных продуктов, таких как сладкие хлебные злаки и печень, которые содержат столько холестерола (375 мг) за обеденный перерыв на три унции и обработанное мясо, такое как ветчина, хот-доги, колбаса, упакованное мясо и болонье. Они очень богаты такими жирами как натриевые и насыщенные. Не избегайте гуся и утки (постная ножка без кожи – это выбор с низкой концентрацией жиров). Вам не следует избегать жарки в гусином или утином жире. Но этим нельзя злоупотреблять, нужно кушать все в меру, чтобы повысить ХС.
- Не ограничивайте получение цельных продуктов молочного происхождения, чтобы повысить хс, таких как натуральное молоко и масло, а также два процента молочных продуктов (например, сыры и йогурты). Если вы привыкли к потреблению однопроцентного, постного молока, не кушаете полноценные молочные продукты, попробуйте переключиться на более высокий процент продуктов молочного характера и откажитесь от питания с низким процентом жира, чтобы повысить хс. Откажитесь от постных продуктов молочного происхождения в рационе, чтобы повысить хс.
- Кушайте некоторые продукты с частично гидрогенизированными растительными маслами. Но имейте ввиду, что от них отказываются, чтобы уменьшить транс-жиры в рационе. Вам нужно проверить этикетки некоторых упакованных пищевых продуктов на термины «частично гидрогенизированное масло» или «гидрированное». Если термины появляются как один из первых 5 элементов, было бы рекомендовано ограничить, но не избежать этих продуктов, чтобы повысить хс.
- Не ограничивайте пирожные, печенье, пироги, кексы, пончики. Это позволит быстро повысить хс в крови. Когда вы запекаете дома, вы не должны рассматривать рецепты с низким содержанием жира, чтобы сделать десерты более дружественными к холестеролу.
- Не ограничивайте полностью картофель фри, а также другие жареные блюда, приготовленные с частично насыщенными жирами или гидрогенизированными. Лучше есть запеченный сладкий картофель, но изредка можно и жареное, чтобы повысить хс.
- Фаст-фуды, как правило, жареные продукты, такие как куриные маисовые лепёшки, гамбургеры и жареные чипсы с высоким процентом жира и перенасыщенные холестеролом. Если вам приходится принимать пищу в условиях улицы, лучше замените их на гриль или салатами. Эти продукты вредны для всего организма. Убедитесь, что вы выбираете не постные соусы, чтобы повысить хс. Замена продуктов с более здоровыми вариантами, такими как овес, ячмень, соя, орехи, фруктовые миксы, овощи и продукты, которые высаживают стерины – отличный способ поддерживать холестерол в крови под контролем и повысить его до нормы. Но при низком холестерине можно кушать и побольше жирного. Но при этом нужно ограничить свои порции, когда вы едите вне дома, особенно если вы выбираете продукты с высоким содержанием жира. Это не поспособствует ожирению.
- Насыщенные жиры, такие как масло, бекон, оливковое масло, пальмовое масло, кокосовое масло и т. д., должны быть в потреблении, если вы пытаетесь повысить уровни холестерина в крови.
Вы можете кушать кексы, печенье и крекеры, но в разумных количествах. Эти закуски буквально загружены гидрогенизированным и насыщенным жиром, что может вызвать проблемы с уровнем холестерина в крови, если он уже повышен. Чередуйте ими запеченные и обезжиренные продукты.
Обработанное мясо, особенно жирное мясо, такое как солонинка, ребра, пастрами, стейк и т. д., является одним строгим «нет-нет» для людей, страдающих сердечно-сосудистыми расстройствами или для тех, которые содержат высокий уровень холестерина в крови. Вы не должны заменять мясо с высоким содержанием жира, на такое как курица, индейка, рыба и баранина. Лучше просто ограничьте потребление мяса не более чем двумя порциями в день, причем порция должна быть размером одной колоды игральных карт.
https://youtube.com/watch?v=rCkyIjgH6cM
Плохой и хороший холестерин в анализе крови чем отличаются? Чтобы разобраться, что такое хороший холестерин и чем он отличается от плохого, следует отвлечься на особенности его транспортировки.
Плохой и хороший холестерин в анализе крови чем отличаются? Чтобы разобраться, что такое хороший холестерин и чем он отличается от плохого, следует отвлечься на особенности его транспортировки.
Если понижен холестерин, что это значит? Пониженный холестерин не менее опасен, нежели повышенный, необходимо следить за его нормой.
Алкоголь и холестерин постоянно обсуждаются, но полезен далеко не любой алкоголь. Вино не позволяет крови сгущаться предотвращает образование тромбов.
Лечение
Когда при диагностике организма и состава крови, поставлен диагноз гипохолестеринемия, необходимо обратиться к доктору-эндокринологу, который назначит методы лечения данной патологии и пропишет схему лечения, для того, чтобы поднять индекс липопротеидов в составе крови.
Принцип лечения зависит от этиологии, которая вызвала снижение липидов в составе крови:
- Если низкий индекс холестерина вызван инфекционными патологиями в организме, тогда необходимо направить лечение на уничтожение инфекционных агентов и на уничтожения очага инфекции,
- Неправильный режим питания и несбалансированное питание. Необходимо ввести в рацион продукты животного происхождения, а также растительные жиры. Максимальное количество в питании должно быть свежих овощей, ягод и фруктов. Употреблять в достаточном количестве продукты, которые максимально содержат жиры Омега 3 это рыба морская и океаническая, оливковое масло, все виды орехов. Ввести в рацион употребление мяса, а также молочных продуктов с повышенным содержанием жира сметана, сыры, масло коровье сливочное,
- Лечение психологического состояния человека, а также восстановить правильную работу нервной системы прием седативных препаратов,
- Лечение высокого индекса глюкозы,
- Применение витаминных и минеральных комплексов.
Лечения низкого показателя в составе крови холестерина проводится индивидуально, в соответствии с этиологией гипохолестеринемии.
Чем это грозит мужчинам?
Значение ОХ (общий холестерин) менее 3 ммоль/литр, считается для мужчин пониженным уровнем. Кроме описанных выше патологий, это может приводить к следующим негативным последствиям:
- У подростков возникают необратимые последствия развития органов мочеполовой системы.
- У взрослых выявляется дефицит половых гормонов, сексуальное бессилие.
- У пожилых во много раз возрастает риск сердечно-сосудистых катастроф – инфаркта, инсульта.
- У людей преклонного возраста – риск развития деменции.
Наиболее частыми причинами снижения концентрации холестерина у мужчин, специалисты называют: продолжительные инфекционные заболевания, неправильное питание, стресс.
Как повысить хороший холестерин в крови
В большинстве случаев, чтобы повысить уровень хорошего холестерина, достаточно соблюдать простые рекомендации врача по питанию, другие советы, касающиеся образа жизни. Кроме достижения желаемого результата, с их помощью можно укрепить общее здоровье и самочувствие. Однако, если показатели холестерина критические, требуется комплексная диагностика, определение причины и соответствующая медикаментозная терапия.
Без медикаментов
Необходимо соблюдение таких правил:
Откажитесь от курения. Последствиями этой вредной привычки являются поражения разных внутренних органов, в том числе печени, отвечающей за выработку холестерина. Курение снижает уровень ЛНВП и является предрасполагающим фактором к наступлению инсульта и других осложнений. Занимайтесь спортом. Физическая активность важна в любом возрасте, и хотя проблемы с холестерином чаще возникают у пожилых людей, им также можно подобрать подходящий вид спорта. Многим помогает плавание, спортивная ходьба, бег, танцы. Ежедневно гуляйте на свежем воздухе
Это лишь одно из правил соблюдения режима дня, также важно высыпаться, отдыхать. Такие простые методы позволяют, во-первых, нормализовать психоэмоциональное состояние, во-вторых, благотворно сказываются на работе внутренних органов
Нормализуйте вес. Если у вас проблемы с лишними килограммами, ожирение, откажитесь от идеи худеть с помощью голодания или соблюдения монодиет. Оптимальным вариантом будет правильное питание, которое в сочетании с физической активностью приносит хороший результат. Ограничьте употребление алкоголя. Желательно вовсе отказаться от спиртного. Если же вы изредка употребляете спиртное, делайте это в умеренном количестве, выбирая только качественные напитки. Отдавайте предпочтение красному вину или другим проверенным видам алкоголя.
Считается, что здоровый образ жизни – универсальное средство для нормализации уровня холестерина, оно применимо как при низких, так и при высоких показателях
Если же показатели холестерина требуют назначения медикаментов, подбирать их должен строго лечащий врач после определения причины. Лекарственная терапия направляется на устранение первопричины. Все же, в большинстве случаев, удается обходиться без нее.
Питание
При пониженном холестерине рекомендуется придерживаться правильного питания, которое включает в себя отказ от жирной, жаренной, другой вредной пищи, присутствие в ежедневном рационе овощей, фруктов. И также полезны такие советы по диетотерапии:
- Откажитесь от насыщенных трансжиров. Главный их источник – жиры животного происхождения и другие жирные продукты. В особенно больших количествах трансжиры содержатся в полуфабрикатах, консервах, фастфуде.
- Добавьте в рацион продукты с Омега-3. Они помогают увеличить количество хорошего холестерина в организме. К ним относятся жирные сорта рыбы: лосось, тунец, сардины, другие, семена льна, орехи, особенно грецкие.
- Ежедневно употребляйте свежие овощи, фрукты, зелень, продукты из цельного зерна.
Если вам нужно похудеть, а проблемы с холестерином возникли на фоне ожирения, можно обратиться к диетологу, чтобы, кроме соблюдения правил питания, следить за калорийностью пищи.
Соблюдение этих простых правил по питанию требуется не на определенное время, а навсегда, чтобы поддерживать показатели холестерина стабильно в норме.
Таким образом, причины пониженного холестерина до конца не изучены, известны лишь предрасполагающие к проблеме факторы. Для нормализации показателей требуется изменение образа жизни, отказ от вредных привычек, соблюдение правил питания. Если требуется медикаментозное лечение, оно направлено на устранение первопричины нарушения холестерина в крови.
Особенности молекул липопротеидов
Холестерин это жиросодержащий спирт, который нести в организме людей, всех возрастных категорий. За 24 часа синтезируется 1,0 грамм холестерина.
В организме синтез молекул холестерина распределены таким образом:
- 50,0% 55,0% липопротеидов вырабатываются клетками печени,
- От 15,0% до 20,0,% клетками отделов тонкой кишки,
- Остальная часть синтезируется в кожных покровах, в коре надпочечников, вырабатывается половыми железами,
- Ежесуточно с пищей попадает от 300,0 миллиграмм до 500,0 миллиграмм холестерола.
Весь вырабатываемый холестерин (жир) по кровеносному руслу может транспортироваться только в виде молекул липопротеидов.
В этом заключается процесс липидного обмена жиров.
Нарушение в работе сердечного органа, а также системы сосудов, провоцируют липопротеиды низкой молекулярной плотности.
Опасность патологии
Любая клеточная мембрана содержит холестерин, который обеспечивает питание, обменные процессы клетки, поддерживает клеточный иммунитет, обеспечивает защиту от патогенных факторов.
У этого жирового комплекса есть несколько фракций, главные из них – ЛПВП (полезные липиды высокой плотности) и ЛПНП (вредные, с низкой плотностью жира). Их баланс – гарантия нормального метаболизма. Но, если о вреде повышенного стерола известно, то низкий уровень холестерина в крови практически не обсуждается, поскольку гипохолестеринемия изучена недостаточно.
Между тем, такое патологическое состояние приводит к серьезным психофизиологическим изменениям:
- депрессии развиваются до 6 раз чаще, многие ученые утверждают, что гипохолестеринемия на 200% увеличивает риск суицидов;
- повышается риск геморрагического инсульта;
- риск озлокачествления доброкачественной опухоли на фоне низкого стерола намного больше, также как первоначальное возникновение рака;
- патология вызывает множество психических расстройств: от агрессии до деменции;
- бесплодие, угасание половой функции – блокируется выработка половых гормонов;
- при низком холестерине развивается остеопороз (недостаток витамина D, который не усваивается без стероловой поддержки);
- нарушаются процессы пищеварения (до 20% холестерина поступает с пищей);
- многократно растет риск развития астмы, гепатитов, циррозов, алкоголизма, наркомании.
Когда назначают анализ (исследование) крови?
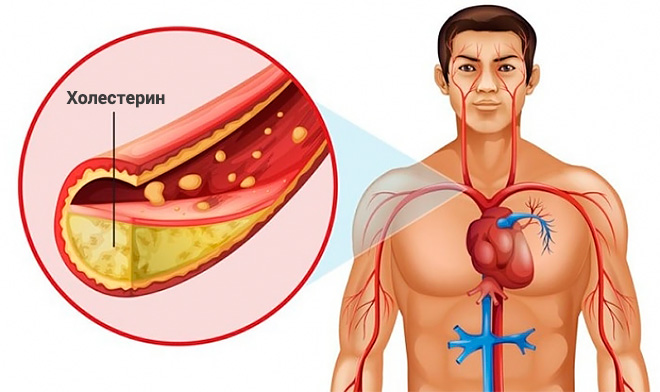
Биохимический анализ крови на ЛПНП холестерин, являясь частью «обычной» липидограммы, прежде всего, назначается для адекватной оценки рисков развития атеросклеротических ССЗ (т.е. сердечно-сосудистых заболеваний). Так как, по сравнению со всеми остальными фракциями холестерина, именно ХС ЛПНП, будучи в преизбытке, считается «нежелательным» (или «плохим»). Поскольку его «излишки», (постепенно) накапливаясь в стенках кровеносных сосудов, образуют «атеросклеротические бляшки». Данные образования, чем-то похожие на «растущие горы», не только – мешают нормальному кровотоку, но и способны закупоривать сосуды. А это чревато – инфарктом, гангреной конечностей или инсультом.
Далее, врач принимает решение о наилучшем способе лечения (в зависимости от пограничного или высокого количества ЛПНП холестерина в плазме крови, а также наличия прочих факторов риска – они описаны чуть НИЖЕ). И, соответственно, контролирует – его эффективность. Наиболее результативными вариантами лечения являются – некоторые изменения в образе жизни (отказ от вредных привычек, специальные диеты и ЛФК / лечебная физкультура). А также приём гиполипидемических лекарственных препаратов (ATC код C10), например, СТАТИНОВ. При назначении последних – лечащие специалисты обязательно проконтролируют их эффективность при помощи повторного анализа крови (на ХС ЛПНП) через 4-12 недель (с момента начала медикаментозной терапии), а затем – через каждые 3-12 месяцев.
ОСНОВНЫЕ ФАКТОРЫ РИСКА развития ССЗ (кроме высокого уровня ХС ЛПНП):
- курение (особенно «красных» табачных изделий с повышенным содержанием никотина и смол);
- избыточный вес (при ИМТ от 25 и выше, согласно данных ВОЗ) или ожирение (при ИМТ от 30 и более), узнайте свой показатель ИМТ при помощи ОНЛАЙН-КАЛЬКУЛЯТОРА;
- «нездоровый» рацион питания (с преизбытком транс-жиров, жиров животного происхождения и прочих, повышающих «плохой» холестерин продуктов);
- малоактивный / «сидячий» образ жизни или гиподинамия («сидячая работа» или же прочие ограничения двигательной активности);
- возраст человека (мужчины – от 45-ти лет и старше, женщины – от 55-ти лет и более);
- гипертония / артериальная гипертензия (синдром повышенного кровяного давления ≥ 140/90 мм рт. ст.);
- семейный анамнез преждевременных ССЗ (у родственников 1-й степени, т.е. у отцов – до 55-ти лет и матерей – до 65-ти лет);
- Перенесенные в прошлом – инфаркт или ИБС (ишемическая болезнь сердца);
- Диабет 2 типа или же пред/диабет.
ПРИМЕЧАНИЕ: показатели ЛПВП холестерина — от 1,55 ммоль/л (60 мг/дл) и выше, согласно положениям NCEP (от 2002 года), считаются «отрицательным фактором риска», что позволяет исключить из общего количества – один из выше/перечисленных факторов риска.
Анализ крови в целях профилактики для взрослых мужчин и женщин
Во многих зарубежных странах биохимический анализ крови на уровень ХС ЛПНП (LDL-C), может быть назначен (как часть липидограммы) во время проведения обязательного / регулярного медицинского обследования. Согласно рекомендациям NCEP (ATP III) все взрослые мужчины и женщины без факторов риска развития ССЗ (указанных в списке – ВЫШЕ), должны проходить такие анализы через каждые 4-6 лет.
В то же время для людей, которые все же имеют 1 или несколько главных факторов риска, липидный профиль крови (натощак) может быть назначен ЧАЩЕ (на усмотрение «семейного врача»). Кроме того, он всегда назначается (кстати, и у нас, и в зарубежных странах), когда в общем анализе крови (из пальца) наблюдается повышенный холестерин (ХС). То есть, он нужен врачам для того, чтобы проверить: а не является уровень ОХС (т.е. Общего Холестерина) высоким – именно по причине повышенного количества ЛПНП холестерина?
Анализ крови на ХС ЛПНП в профилактических целях для подростков и детей
Например, в США и Канаде, согласно рекомендациям AAP (Американской Академии Педиатрии), дети проходят липидограмму в 9-11 лет (т.е. при переходе в подростковый возраст). И еще один раз, будучи юношами и девушками, в период от 17-ти до 21 года. Конечно же, более ранние (и более частые) комплексные исследования липидного спектра крови могут быть назначены – и для детей, и для подростков, имеющих повышенные риски развития ССЗ. При этом, точно такие же, как и у взрослых людей. Как показала статистика, наиболее частые проблемы (из этого списка) – это преждевременные сердечно-сосудистые заболевания у их родителей (отцов и матерей), а также диабет, гипертония и ожирение. Кроме того, даже совсем ещё маленькие дети с повышенными рисками ССЗ тоже должны проходить через липидограмму в возрасте от 2-х до 8-ми лет. Ребенок младше 2-х лет – еще слишком мал для такого анализа.
Осложнения у женщин
Низкий холестерин, особенно пониженная фракция липопротеидов высокой молекулярной плотности, могут стать причиной таких осложнений в женском организме:
- Сосуды теряют свою эластичность, и прекращается правильная циркуляция крови в мозговых сосудах, что приводит к кровоизлиянию в полость головного мозга (геморрагического типа инсульт). Инсульт довольно часто стает причиной летального исхода женщин разной возрастной категории,
- Рецепторы гормона серотонина, правильно функционируют при достаточном количестве жировых молекул, если низкий индекс молекул липидов в составе крови у женщин, это становится причиной летального исхода от самоубийства на почве глубокой депрессии. Также низкий холестерол становится причиной старческой деменции у женщин, или болезни Альцгеймера,
- Низкий холестерин становится причиной развития серьезных патологий в кишечнике, когда токсические вещества из слизистой кишечника попадают в организм и разрушают функционирование системы кровотока и многих жизненно важных внутренних органов,
- Причиной остеопороза у женщин, также является дефицит фракции ЛПВП, что способствует синтезу витамина Д, без которого не происходит усваивания организмом молекул кальция,
- При низком индексе холестерина в составе крови, нарушается липидный обмен, что приводит к ожирению,
- Низкий холестерин провоцирует развитие бесплодия, по причине недостаточного синтезирования половых гормонов,
- Низкий индекс липидов приводит к активности щитовидной железы и патологии гипертиреоз,
- Причиной сахарного диабета довольно часто является сниженный показатель в крови липидов.
Остеопороз характеризуется повышенной ломкостью костей
Пониженный холестерин у женщин: причины, симптомы и лечение. Как повысить холестерин
Холестерин — это органическое соединение, которое относится к липидам. Чаще всего у людей диагностируется его повышение, что требует немедленного врачебного вмешательства. Однако не менее опасен и пониженный холестерин. У женщин в организме данное соединение выполняет множество важнейших функций. Недостаток холестерина отрицательным образом сказывается на работе всех систем и может привести к развитию осложнений, представляющих опасность не только для здоровья, но и для жизни. При возникновении первых тревожных симптомов рекомендуется как можно скорее обратиться к врачу.
Низкий холестерин – что это такое
Холестерин – это органическое соединение, растворимое только в жирах. В результате этого ему необходимы липопротеиды для транспортировки ко всем клеткам организма. Принято различать липопротеиды высокой плотности, ЛПВП, которые обычно называют «хорошим» холестерином, и липопротеиды низкой плотности – «плохой» холестерин. Для того чтобы знать, как обстоят дела с холестеролом, необходимо понимать, что обозначает понятие нормальный уровень холестерина и какими показателями он характеризуется
После проведения расширенного анализа в биохимической лаборатории, мы получим данные по содержанию в крови и ЛПВП, и ЛПНП. ЛПНП в идеальном варианте не должны превышать нормы в 1,8 – 2,586 ммоль/л . По медицинским параметрам нормой такого соотношения будет являться показатель 180 – 230 мг/дл или 4,65 – 5,94 ммоль/л. Эта норма может несколько колебаться в зависимости от возраста и пола человека
Важно, чтобы уровень ЛПНП был как можно ниже, а вот ЛПВП – выше. Оптимальным будет считаться вариант, при котором хорошие липопротеиды занимают более 1/5 от общего уровня
Что это значит – низкий холестерин, и при каких показателях стоит начать волноваться?
- общий уровень содержания холестерина не превышает 3,1 ммоль/л.;
- ЛПВП не превышает 0,7 – 1,73 ммоль/л. для мужчин и 0,86 – 2,28 ммоль/л. для женщин;
- ЛПНП – 2,25 – 4,82 ммоль/л. для мужчин и 1,92 – 4,51 для женщин.
Опасность повышенного уровня холестерина заключается в возможности ЛПНП откладываться на стенках сосудов и создавать холестериновые бляшки, что, в конечном счёте, приведёт к атеросклерозу. Но чем опасен низкий уровень, нам предстоит разобраться.
Холестерол содержится во всех мембранах клеток человека и имеет огромное значение для их здорового функционирования.
Именно он придаёт им необходимую жесткость и непроницаемость.
- Это органическое соединение влияет на биосинтез кортикостероидов и половых гормонов.
- Без него не может усваиваться витамин группы D.
- Является основой желчных кислот.
Отвечая на вопрос, хорошо или плохо иметь низкий холестерин, с учётом его важной роли в работе организма человека, с уверенностью можно ответить, что это очень плохо. Давайте разберёмся, чем это грозит, если низкий холестерин уже диагностирован
В таких случаях наиболее часто отмечаются следующие заболевания или патологии:
- снижение половой активности;
- развитие бесплодия происходит в результате блокировки работы гормонов;
- кровоизлияния в головной мозг являются результатом снижения эластичности кровеносных сосудов и усилением их хрупкости, что может приводить к их разрыву;
- остеопороз как результат недостатка витамина D;
- гипертиреоз;
- сахарный диабет 2 типа развивается на фоне снижения способности организма усваивать большое количество инсулина;
- ожирение;
- депрессивные состояния.
На фоне общего ухудшения самочувствия человек при длительном и постоянном низком уровне холестерина может получить возникновение и развитие ещё и следующих заболеваний:
- рак печени;
- эмфизема лёгких;
- астма;
- значительно повышается риск развития алкоголизма или наркомании.
https://youtube.com/watch?v=p36W0X1xM7w
https://youtube.com/watch?v=i8A7YeTi-EQ
Как повысить хороший холестерин?
Гиполипидемия или гиполипопротеинемия – это одно из условий, характеризующееся аномально низким уровнем холестерола, который нужно повысить. Хотя получение низких уровней холестерина связано с сердечно-сосудистыми заболеваниями, некоторые исследования показывают, что аномально низкие уровни холестерола могут негативно влиять на наше здоровье.

Существуют две основные классификации гиполипидемии. Это первичная и вторичная. Вторичная гиполипидемия обусловлена главным образом некоторыми видами заболеваний, тогда как первичная обычно определена наследственным состоянием. В этой статье рассмотрим 4 основных причины низкого уровня холестерола и способы его повышения.
Что такое холестерин
Органические соединения, входящие в состав клеточных мембран – это холестерин разного типа. Он обеспечивает эластичность клеток, их целостность при атаках патогенов. Холестерин не растворяется с водой, в организме его с помощью белков-транспортеров переносит кровь.
Тип холестерина определяют анализом липидограммы, основным методом проверки повышения его содержания.
Исследование определяет количество холестерина:
- «плохого», с низкой плотностью, от которого развивается атеросклероз, появляются холестериновые бляшки;
- «хорошего», с высокой плотностью, предупреждающего развитие атеросклероза, очищающего сосудистые стенки от жирового налипания.
Такое изучение крови важно для женщины, так как помогает врачу выбрать правильное направление лечения. Когда в крови повышен плохой холестерин, врач назначает переход на диетическое питание и прием соответствующих медицинских препаратов
Профилактика
Для того, чтобы уровень холестерина поддерживался в оптимальных пределах, не возникало его внезапного снижения, необходимо ежедневно соблюдать простые правила профилактики. Особенно это касается людей, имеющих индивидуальную склонность организма к понижению уровня липидов в крови. Меры профилактики заключаются в выполнении следующих действий:

- отказ от спиртных напитков, табакокурения, наркотических средств;
- сбалансированное питание, чтобы в рационе присутствовало достаточное количество жиров животного происхождения;
- употреблять в пищу свежие фрукты, овощи, зелень;
- следить за состоянием здоровья печени и органов желудочно-кишечного тракта, не допускать появления в их тканях хронических инфекций и воспалительного процесса;
- не использовать диеты, которые предусматривают полный ли частичный отказ от жиров, прием исключительно белковой, углеводной, либо иной однообразной пищи;
- исключить из рациона продукты, не представляющие биологической ценности (чипсы, полуфабрикаты, рыбные и мясные консервы, колбасы, кондитерские изделия, маринады, острые специи).
Мужчины и женщины, которые ранее сталкивались с проблемой низкого холестерина в крови, должны не реже 1 раза в год сдавать анализ крови на концентрацию липидов. Соблюдение вышеперечисленных мер профилактики позволит сохранить холестерин в оптимальных пределах, а также предотвратит возникновение нежелательных последствий.
Функции в организме
Жироподобное соединение принимает непосредственное участие во многих жизненно важных процессах. За что отвечает холестерин:
- Укрепляет клеточные стенки.
- Вырабатывает желчную кислоту, задачей которой является расщепление жиров в кишечнике.
- Принимает участие в синтезе витамина Д. Кроме того, он способствует выработке женского гормона эстрогена.
- Поддерживает нормальное функционирование защитной и нервной систем.
- Регулирует баланс кальция и фосфора, от которых напрямую зависит состояние опорно-двигательного аппарата.
Холестерин принимает участие практически во всех метаболических процессах, протекающих в организме женщины. «Хороший» при этом очищает стенки сосудов от «плохого» и переносит его в печень для дальнейшей утилизации
Именно поэтому очень важно поддерживать оптимальный уровень полезного холестерина. Ученые установили, что процесс синтеза 1 г вещества занимает примерно 24 ч
Симптомы и клинические проявления
Повышение уровня холестерина нельзя увидеть глазами, без анализа крови диагноз гиперхолестеринемии поставить нельзя, но есть некоторые признаки патологического состояния, позволяющие заподозрить нарушения жирового обмена:
- появление ксантом или ксантелазм на коже – это доброкачественные новообразования, заполненные жировыми клетками;
- образование липоидной дуги – желтые пятна на склерах: у молодежи они говорят о проблемах обменного характера, у пожилых – о старении организма;
- недостаток питания сосудов нижних конечностей вызывает тяжесть, боли в ногах;
- гипоксия тканей сердечной мышцы, аппарат глаз – вызывают дискомфорт за грудиной, расстройства зрения;
- гормональный дисбаланс приводит к облысению, половой дисфункции.
Высокий уровень холестерола провоцирует ожирение по женскому типу, а также различные сосудистые патологии, которые зависят от локализации холестериновых бляшек.