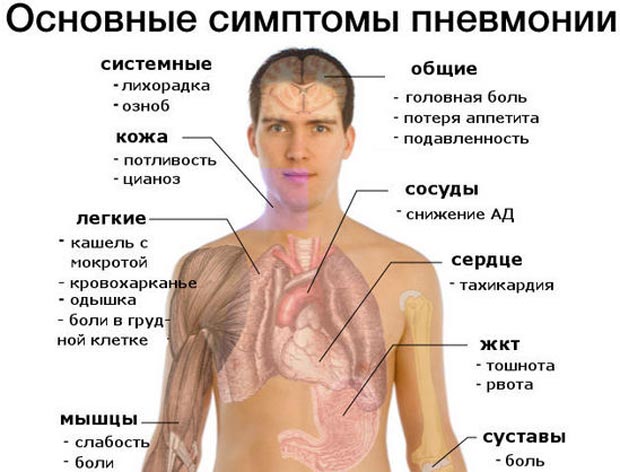
Микоплазменная (атипичная) пневмония
Содержание:
- Этиология
- Микоплазма, хламидофила, ДНК (Mycoplasma pneumoniae, chlamydophila pneumoniae, ПЦР) плазма, кач
- Причины микоплазменной пневмонии, характерные симптомы и принципы лечения
- Симптомы недуга
- Патогенез и клинические проявления пневмонии
- Причины
- Ключевые моменты
- Также в разделе
- Микоплазменная пневмония – лечение
Этиология
Chlamydia pneumoniae – микроб семейства Chlamydiaceae, представляющий в этиологическом отношении практический интерес для пульмонологии.
Chlamydia pneumoniae
Хламидия — очень мелкий неподвижный микроорганизм, имеющий округлую форму и не образующий капсулы. Он занимает промежуточное положение в иерархии живых форм. Хламидии напоминают вирусы тем, что располагаются внутри клетки хозяина и потребляют ее энергию. Самостоятельно они не способны синтезировать АТФ. Как и бактерии, хламидии содержат ДНК и РНК, рибосомы, бинарно делятся и имеют твердую, липополисахаридную оболочку.
По Граму хламидии не окрашиваются. Основным методом их выявления является окраска по Романовскому-Гимзе. В мазке элементарные тельца имеют пурпурный цвет, а ретикулярные тельца голубой.
Патогенность, токсигенность и вирулентность хламидий обусловлена белками-адгезинами наружной мембраны, эндо- и экзотоксинами, а также белком теплового шока.
Хламидии распространены повсеместно. Их главные хозяева – человек, птицы и млекопитающие. Бактерии неустойчивы во внешней среде и весьма чувствительны к нагреванию, высушиванию, УФ-облучению, действию спирта, эфира, хлорсодержащих дезинфектантов. При низкой температуре хламидии сохраняют свои инфекционные свойства.
Микоплазма, хламидофила, ДНК (Mycoplasma pneumoniae, chlamydophila pneumoniae, ПЦР) плазма, кач
Микоплазмы – это группа одноклеточных микроорганизмов, занимающих промежуточное положение между вирусами и бактериями.
Микоплазмы обитают в почве на растениях и даже в гейзерах, но размножаются они лишь внутри клеток организма человека или животного (клетке хозяина). Размножение микоплазм происходит интенсивно за короткий промежуток времени.
Малые размеры микоплазм не позволяют им синтезировать все необходимые вещества для своего существования, поэтому для роста и развития они используют ресурсы клетки хозяина (внутриклеточный паразитизм). Обычно микоплазмы заселяют слизистые оболчки животных и человека.
Заражения микоплазмами способно вызывать воспаление дыхательных и мочеполовых путей, а также суставов. Заболевания вызванные микоплазмами входят в группу – микоплазмозов.
Одним из наиболее распространенных представителей семейства микоплазм является: Micoplasma pneumonia – возбудитель атипичной пневмонии и микоплазменного бронхита (легочной микоплазмоз у взрослых и детей). Эпидемиология. Путь передачи – воздушно-капельный. Источник инфекции – больной человек и здоровый (бациллоноситель). Обычно наблюдается сезонность – осеннее-зимний период, но сохраняется возможность заражения в течение всего года. Наиболее высока заболеваемость в организованных коллективах и семьях. Формирующийся иммунитет непродолжителен.
Клинические проявления:
Инкубационный период: до 3-х недель.
- Кашель от сухого надрывного со светлой мокротой.
- Кашель – самый частый симтом при поражении респираторного тракта. У больных с микоплазменной инфекцией присутствует всегда, но среди кашляющих всего 3-10% больных пневмонией.
- Одышка довольно редкий симптом микоплазменной инфекции, если возникает, то выражена слабо.
- Лихорадка – не достигает высокой степени выраженности.
- Симптомы фарингита у 6-59%.
- Ринорея у 2-35%.
- Боли в ухе (мирингит) у 5%.
- Бессимптомный синусит.
- При физикальном обследовании выявлются невыраженные хрипы (сухие или влажные мелкопузырчатые), перкуторно чаще изменений нет.
Одним из современных методов объективного обследования микоплазменной инфекции является ПЦР-диагностика.ПЦР (полимеразно-цепная реакция) – это метод, который позволяет найти в исследуемом клиническом материале небольшой участок генетической информации (ДНК) любого организма среди огромного количества других участков и многократно размножить его. Метод ПЦР основан на принципе репликации ДНК. Чувствительность метода – 93%, специфичность – 98%.
Хламидия пневмонии(Chlamidia pnеumoniae) – это патогенные облигатные внутриклеточные грамотрицательные микроорганизмы, которые по своим свойствам определяются как нечто среднее между бактериями и вирусами, паразитирующие на слизистых оболочкках человека и животных. Они также как и бактерии в своём составе содержат ДНК и РНК, а также имеют клеточную стенку, рибосомы, но также как и вирусы могут размножаться лишь находясь внутри клеток хозяина, т.к.для размножения использует ресурсы данной клетки (внутриклеточный паразитизм).
Эпидемиология. Заболевания вызываемые Chlamidia pneumonia – антропонозные инфекционные болезни с поражением органов дыхания. Источник инфекции больные и здоровые (бациллоносители). Путь передачи воздушно- капельный. Возбудитель выделяется во внешнюю среду с отделяемым из носоглотки при кашле, чихании, разговоре. Клинические проявления: обычно хламидийная (инфекция) пневмония начинается с респираторного синдрома, проявляющегося трахеобронхитом, назофарингитом, субфебрильной температурой тела, малопродуктивным, мучительным кашлем, скудными аускультативными данными. Характеризуется внелегочными проявлениями: кожными, суставными, гематологическими, гастрэнрологическими, неврологическими и другими. А также нетипичными лабораторными показателями – отсутствие лейкоцитоза и нейтрофильного сдвига в перифирической крови, умеренное повышение СОЭ. Для хламидийной и микоплазменной пневмонии характерно затяжное рецидивирующее течение. Одним из методов современной диагностики хламидийной инфекции является-ПЦР.
Другие анализы раздела
ПЦР-диагностика
| Вирус простого герпеса 1,2 (мазок) (кач.) | 19.23.2. | 1 день |
| Вирус простого герпеса 1,2 (мазок) (колич.) | 19.67.2. | 1 день |
| Вирус Эпштейна-Барр, ДНК (EBV, ПЦР) соскоб, кач. | 19.35.2. | 1 день |
| Вирус Эпштейна-Барр, ДНК (EBV, ПЦР) соскоб, кол. | 19.71.2. | 1 день |
| ВПЧ 16/18 типа, ДНК (HPV, ПЦР, определение генотипа) соскоб, кач. | 19.92.1. | 1 день |
| ВПЧ 16/18 типа, ДНК (HPV, ПЦР, определение генотипа) соскоб, кол. | 19.93.1. | 1 день |
Причины микоплазменной пневмонии, характерные симптомы и принципы лечения
Пневмония, согласно стандартной медицинской выкладке, представляет собой инфекционно-воспалительное, несколько реже аллергическое или застойное дегенеративное заболевание, в ходе которого происходит поражение паренхимы легочных структур. В некоторых случаях возможно вовлечение в патологический процесс бронхиального дерева.
На долю классических форм воспаления легких приходится порядка 80% клинических случаев и даже более того, остальные 20% или около этой цифры — атипичные формы. Их выявляют в тех случаях, когда возбудитель сам по себе редко встречается. Микоплазменная пневмония относится к разряду атипичных и протекает достаточно тяжело, потому врага рекомендуется знать, что называется, в лицо.
Согласно данным медицинской статистики, пневмонии, вызванные микоплазмой провоцируют развитие болезни в 5-45% всех клинических случаев, когда выявляется атипичное воспаление легких. Тем самым, подобный микроорганизм можно назвать рекордсменом среди себе подобных.
Факторы становления проблемы многочисленны. Все это множество можно подразделить на несколько групп, а именно на три. Первая — это проникновение патогенной флоры в структуры организма.
Существует несколько видов микоплазмы. Каждая разновидность отличается собственным вариантом течения заболевания.
Также встречается, преимущественно, у женщин. Представители сильного пола рискуют подхватить уреаплазму парвум через незащищенный орально-генитальный контакт. Речь идет о микроорганизме, который в норме составляет некоторую долю от условно-патогенной флоры половых органов представительниц слабого пола.
Уреаплазма рода уреатикулум.
Считается наиболее опасной разновидностью патогенного микроорганизма. Встречается редко, провоцирует тяжелые микоплазменные пневмонии с длительным, затяжным течением. Возможно развитие интерстициальных форм, потенциально летальных даже при своевременной терапии. Поражение легких данным видом микроорганизма требует незамедлительного лечения, желательно в условиях стационара.
Существуют и некоторые другие виды микрофлоры рода микоплазм, но они провоцируют воспаление легких крайне редко.
С точки зрения цитологии, возбудители (mycoplasma pneumoniae) представляют собой небольшие микроорганизмы, размером с вирусных, не имеющие клеточной стенки.
Это обуславливает их высокую скорость проникновения в организм и малый инкубационный период течения.
Диагностические мероприятия
Диагностическое выявление микоплазмоза имеет некоторые сложности. В первую очередь показана очная консультация врача-терапевта или педиатра (для детей).
- В дальнейшем, возможно, потребуется помощь пульмонолога и/или инфекциониста. На консультации проводится сбор анамнеза и устный опрос пациента.
- В обязательном порядке назначается рентгенография органов грудной клетки.
- Проводится общий анализ крови, дающий классическую картину воспалительного процесса, с лейкоцитозом и высокой СОЭ.
- Требуется проведение микробиологического исследования крови (ПЦР-диагностика и ИФА).
Исключительно важностью обладает такое исследование, как анализ мокроты. Проводится бактериологический посев материала на питательные среды
Это позволяет выявить характер флоры и ее чувствительность к антибактериальным препаратам.
Общие принципы терапии
Лечение микоплазменной пневмонии — долгий процесс и требует комплексного подхода. Для этого назначаются следующие группы медикаментов:
- Противовоспалительные нестероидного характера. При их неэффективности — гормональные лекарственные средства.
- Антибиотики. Требуются во всех случаях. Конкретные наименования назначаются только после исследования крови и мокроты.
- Бронхолитики. Облегчают дыхание, снимают бронхоспазмы и расширяют просвет бронхов.
- Анальгетики для купирования болевого синдрома.
- Муколитики и отхаркивающие средства для быстрой эвакуации содержимого бронхов.
Все препараты назначается только и исключительно специалистами.
Прогноз
Благоприятный во всех случаях, кроме смешанного типа течения пневмонии (возможно развитие при назначении несвоевременного лечения). Микоплазменная пневмония — опасное заболевание. Требуется консультация лечащего врача. Своими силами справиться трудно. Велика вероятность ухудшения прогноза.
Микоплазменная респираторная инфекция
Симптомы недуга
Поскольку для заболевания характерно острое начало, на ранней стадии его развития могут проявляться выраженные симптомы.
При пневмонии проявляется характерная бледность кожи.
Чаще всего пациенты на раннем этапе развития недуга жалуются на следующие проявления:
- боль и чувство жжения в горле;
- ринит (заложенность носа);
- осиплость горла (может сопровождаться афонией).
Максимальное ухудшение самочувствия наблюдается спустя 2 недели. Пациента могут беспокоить следующие проявления:
- изнурительный кашель, сопровождающийся усиленным выделением мокроты;
- обструкция легких;
- побледнение кожных покровов;
- ощущение тяжести в мышцах;
- суставные боли;
- проявление отдышки.
В некоторых случаях проявляется и другая симптоматика:
- проявление характерной сыпи на кожных покровах;
- головная боль;
- расстройство пищеварения;
- бессонница;
- жжение кожных покровов.
Если терапевтические меры предприняты своевременно и недуг протекает без осложнений, процесс выздоровления занимает 10-14 дней.
Выздоровление – процесс взаимодействия врача и пациента.
Опасность патологии состоит в ее симптоматическом сходстве с ОРВИ, гриппом и бронхитов. В таком случае пациент пытается самостоятельно оказать себе помощь с использованием подручных средств.
Медикаменты, как правило, не проявляют эффективности и болезнь начинает прогрессировать. Своевременное обращение к специалисту и ранняя диагностика существенно повышают шансы пациента на полное выздоровление.
Пациент должен помнить о том, что воспаление легких может стать причиной следующих серьезных осложнений:
- менингит;
- энцефалит;
- миелит.
Если лечение было неоконченным, патология может проявиться вновь.
Диагностика
Для выявления патологии стандартных методов обследования пациентов с воспалением легких недостаточно. Безусловно, пациенты проходят рентгенографию для оценки очагов воспаления, но это лишь вспомогательный метод, позволяющий уточнить диагноз.
Какие методы используются для выявления недуга.
Основные мероприятия, используемые для постановки и подтверждения диагноза, рассмотрены в таблице:
| Допустимые методы диагностики | |
| Метод | Описание |
| Микробиологическое исследование | Подразумевает выполнение смывов носоглотки и бактериологического посева мокроты на специальные питательные среды. |
| Серодиагностика | Выполняется реакция связывания комплемента (РСК). |
| Радиоиммунный анализ | Наиболее чувствительный метод диагностики, позволяет обнаружить микоплазму, если она присутствует в биоматериале в небольших количествах. |
| Метод ДНК и РНК — зондов | Методы полимерной цепной реакции позволяющие выявить возбудителя в случае, когда другие способы неэффективны. |
| Непрямая иммунофлюоресценция | Используется для выявления антигенов в биосубстрате. |
Антитела к микоплазме позволяют установить или опровергнуть факт ранее перенесенного заболевания.
Лечение
Если недуг протекает в острой форме, лечение проводят исключительно в условиях стационара.
Микоплазменная пневмония у детей должна лечиться в условиях стационара.
Пациенту рекомендован постельный режим, подразумевающий отказ от любого рода нагрузок. Показано обильное питье: морс, соки, отвар трав, вода
Важно проводить регулярное проветривание и влажную уборку помещение. Если присутствует возможность можно использовать кварцевую лампу для обеззараживания помещения
В лечебных целях используют антибактериальные препараты следующих групп:
- макролиды;
- фторхинолы;
- тетрациклины.
Чаще всего медики назначают своим пациентам при микоплазменной пневмонии именно препараты группы макролидов.
Только специалист сможет грамотно рассчитать необходимую дозу лекарственного состава. Инструкция к медикаментам регламентирует средние дозировки и не является руководством к использованию.
Родители должны помнить о том, что дозы для детей рассчитываются с учетом многих факторов. Проводить лечение микоплазменной пневмонии у малышей в домашних условиях – запрещено, цена – здоровье ребенка.
Препараты для лечения пневмонии подбираются в индивидуальном порядке.
Поскольку заболевание требует комплексной терапии, могут применяться следующие средства:
- анальгетики;
- иммуномодуляторы;
- отхаркивающие препараты;
- поливитаминные комплексы.
После отступления патологии используют следующие методики физиотерапии:
- дыхательная гимнастика;
- озонотерапия;
- УВЧ;
- массаж;
- ЛФК.
Пациент должен помнить о том, что микоплазма достаточно быстро и активно размножается в организме человека, потому осложнения пневмонии могут быть тяжелыми
Важно уделять должное внимание процессу диагностики и лечению недуга. С особенным вниманием следует относиться к проявлению недуга у детей
Патогенез и клинические проявления пневмонии
Mycoplasma pneumoniae это передается от одного человека другому посредством аэрозолей зараженных дыхательных выделений. Поскольку передача связана с дескваматированными клетками, вытесненные капли слюны должны быть большими для распространения..
Инкубационный период длительный; варьируется от двух до трех недель.
патогенез
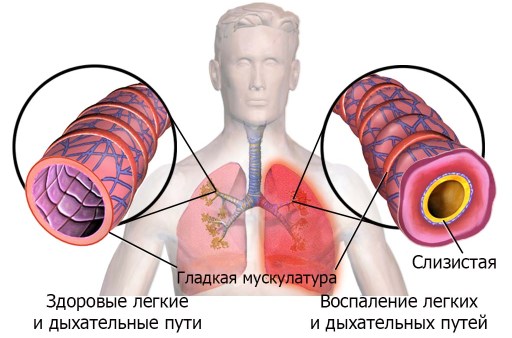
Инфекция начинается с прикрепления микроорганизма к рецептору на поверхности эпителиальных клеток или к ресничкам и микроворсинкам эпителиальных клеток бронхов и остается там на поверхности, стимулируя клеточную десквамацию и воспаление.
Поскольку было замечено, что заболевание более тяжелое у взрослых, считается, что клинические проявления и осложнения обусловлены чрезмерным иммунным ответом на микроорганизм..
Продукция цитокинов и модулированная активация лимфоцитов могут минимизировать заболевание, но в случае преувеличения заболевание усугубляется развитием иммунологических поражений..
То есть, чем активнее иммунный ответ, опосредованный клетками, и стимуляцией цитокинами, тем тяжелее будет клиническое заболевание и повреждение легких..
С другой стороны, иммунопатогенные факторы, вероятно, участвуют во многих дополнительных легочных осложнениях, учитывая перекрестную реактивность между человеческими антигенами и антигенами микроорганизмов..
Клинические проявления
Пневмония может поражать верхние или нижние дыхательные пути или оба. Симптомы обычно появляются постепенно, в течение нескольких дней, и могут сохраняться в течение нескольких недель или месяцев..
Инфекция характеризуется коварным началом, лихорадкой, головной болью, воспалением глотки, хрипотой и постоянным кашлем (трахеобронхитом) днем и ночью, может даже проявляться оталгией.
Сначала кашель сухой и прерывистый, с минимальным выделением мокроты, которая может позже появиться слизисто-гнойная и очень редко может содержать кровь.
Инфекция поражает трахею, бронхи, бронхиолы и перибронхиальную ткань и может распространяться на альвеолы и альвеолярные стенки.
В неосложненных случаях острый фебрильный период длится около недели, а кашель и лень могут длиться две недели или даже дольше..
Дети в возрасте до пяти лет более склонны к появлению насморка и хрипов.
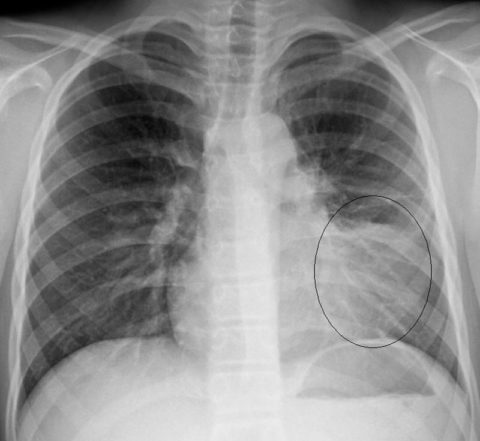
Рентген грудной клетки
При рентгенографии грудной клетки вокруг бронхов и бронхиол наблюдается инфильтрат мононуклеарных клеток. Тем не менее, рентгенограммы могут широко варьироваться Они могут показать перибронхиальную пневмонию, ателетацию, узловые инфильтраты и внутригрудные лимфаденопатии..
В 25% случаев возможны небольшие плевральные выпоты.
Как правило, инфекция обычно тяжелая у пациентов с ослабленным иммунитетом, пациентов с серповидно-клеточной анемией или с синдромом Дауна, причина в последнем случае неизвестна.
Легочные осложнения
Осложнения редки, среди них:
- плеврит,
- пневмоторакс,
- Респираторный дистресс-синдром,
- Абсцесс легкого.
С другой стороны, Mycoplasma pneumoniae может усугубить другие заболевания легких, такие как астма и хронические заболевания легких.
Заражение Mycoplasma pneumoniae у пациентов с иммуносупрессией
В случае людей с гуморальным и / или клеточным иммунодефицитом, они более предрасположены к более тяжелому заболеванию из-за этого микроорганизма.
Пациенты с гипогаммаглобулинемией обычно имеют тяжелые симптомы верхних и нижних дыхательных путей, с незначительным или отсутствующим инфильтратом на рентгенограммах грудной клетки, которые сопровождаются такими осложнениями, как сыпь, боль в суставах и артрит..
Mycoplasma pneumoniae может вызвать тяжелое заболевание у ВИЧ-позитивных пациентов, у которых депрессия их клеточного иммунитета.
Следует отметить, что заражение M. pneumoniae диссеминированные фульминаны встречаются редко, но могут встречаться у этих пациентов.
Причины
Легочное заболевание вызывают штаммы мелких прокариотических микроорганизмов, которые, не имея клеточной стенки, легко адсорбируются на поверхности эпителиальной ткани, выстилающей внутренние органы, встраиваясь в эпителиоциты трахеи и бронхов, альвеолоциты, эритроциты. Проникнув внутрь клетки-хозяина, микоплазмы ведут паразитический образ жизнедеятельности, превращая клетки-мишени в чужеродные для иммунитета человека.
Передача патогенных бактерий происходит воздушно-капельным путем со слизью из носоглотки. Во внешних условиях микроорганизмы малоустойчивы, отличаются высокой чувствительность к воздействию температуры, ультразвука, отсутствию влаги, высокой кислотности. Ввиду того, что механизм действия бета-лактамных антибиотиков (пенициллинов, цефалоспоринов) направлен на разрушение клеточной стенки микробов, ее отсутствие у микоплазм делает их резистентными к воздействию этой группы антибактериальных средств.
В норме организм человека населяют до 14 видов микоплазм, относящихся к условно-патогенным бактериям. Абсолютно здоровый человек может являться носителем микроорганизма, не ощущая его присутствия, но при появлении факторов, благоприятных для активизации, он начинает распространяться, вызывая такие заболевания, как:
|
Респираторные |
Нереспираторные |
|
Микоплазменная пневмония, фарингит, трахеит, легочный абсцесс, плевральный выпот, хронический обструктивный бронхит |
Болезни желудочно-кишечного тракта (ЖКТ) – гепатит, панкреатит, гастроэнтерит гематологические патологии – гемолитическая анемия, болезнь Верльгофа сердечно-сосудистые заболевания – миокардит, перикардит скелетно-мышечные нарушения – миалгия, артрит, полиартрит неврологические отклонения – невриты, менингит, менингоэнцефалит другие патологии – сепсис, пиелонефрит, уретрит |
Некоторые заболевания, вызванные проникновением в организм бактерии, носят неинфекционную этиологию – причиной их развития является аутоиммунная реакция на собственные клетки, превращенные микоплазмой в иммунологически инородные. Характер большей части симптомов микоплазменной пневмонии обусловлен спецификой ответной реакции организма на присутствие паразита в эпителиальных клетках.
Бактерии mycoplasma pneumoniae обладают способностью длительно персистировать в клетках эпителия или лимфаденоидном глоточном кольце, дожидаясь благоприятных условий для активного размножения. Факторами, способствующими активизации микроорганизмов и повышающими риск развития микоплазменной инфекции, являются:
- подавленный иммунитет, иммунодефицитные состояния;
- врожденные сердечные патологии;
- протекающие заболевания легких;
- ослабление защитных функций организма на фоне перенесенных инфекционных или вирусных болезней (грипп, ОРВИ и др.);
- легочные патологии;
- детский или пожилой возраст (до 5 и после 65 лет);
- гемоглобинопатия (серповидно-клеточная анемия);
- гипо- и авитаминозы;
- рецидивирующие хронические заболевания;
- регулярное употребление веществ, приносящих вред организму (курение, алкоголизм, наркомания).
Ключевые моменты
- Микоплазменная пневмония (МП) вызвана бактерией Микоплазменной пневмонией .
- Депутат иногда называют «ходячей пневмонией» и часто имеет более мягкие симптомы, чем «типичная» пневмония.
- Чтобы предотвратить потенциально опасные побочные эффекты, дети с МП часто получают разные антибиотики, чем взрослые.
Микоплазменная пневмония (МП) — инфекционная респираторная инфекция, которая легко распространяется при контакте с респираторными жидкостями. Это может вызвать эпидемию.
MP известен как атипичная пневмония и иногда называется «восходящей пневмонией». «Он быстро распространяется в переполненных районах, таких как школы, университетские городки и дома престарелых. Когда инфицированный человек кашляет или чихает, влага высвобождается влага, содержащая бактерии MP. Неинфицированные люди в своей среде могут легко дышать бактериями.
До одной пятой всех легочных инфекций, которые люди развивают в своем сообществе (за пределами больницы), вызваны бактериями Mycoplasma pneumoniae . Бактерии могут вызывать трахеобронхит (судорожные простуды), боль в горле и инфекции уха, а также пневмонию.
Сухой кашель является наиболее распространенным признаком инфекции. Необработанные или тяжелые случаи могут влиять на мозг, сердце, периферическую нервную систему, кожу и почки и вызывать гемолитическую анемию. В редких случаях MP смертелен.
Ранний диагноз затруднен, потому что есть несколько необычных симптомов. По мере того, как MP прогрессирует, визуализация и лабораторные тесты могут обнаружить его. Врачи используют антибиотики для лечения МП. Возможно, вам понадобятся внутривенные антибиотики, если антибиотики не работают или если пневмония тяжелая.
Симптомы МП отличаются от симптомов типичной пневмонии, вызванных обычными бактериями, такими как Streptococcus и Haemophilus . У пациентов обычно нет сильной одышки, высокой температуры и продуктивного кашля с МП. Они чаще имеют низкосортную лихорадку, сухой кашель, легкую одышку, особенно при напряжении, и усталость.
Узнать больше: Пневмония »
Причины
Также в разделе
| Легочная чума Легочная чума — заболевание легких, передающееся воздушно-капельным путем, с развитием в легких множественных очагов воспаления. Заболевание известно также… | |
| Остановка дыхания Остановка дыхания — прекращение газообмена в легких длительность от 5 минут, которое может привести к повреждению жизненно важных органов человека, в том… | |
| Апноэ во сне Апноэ во сне — эпизоды частичного и/или полного закрытия верхних дыхательных путей во время сна, что приводит к более чем 10-секундному прекращению акта… | |
|
Внутриутробная пневмония Внутриутробная пневмония — острое инфекционное заболевание плода и новорожденного. Заболевание возникает как результат инфицирования плода,… |
|
| Обструктивный бронхит: лечение народными средствами К лечению народными средствами стоит относиться серьезно. Ведь сила трав очень велика. Если вы решили прибегнуть к народным способам лечения обструктивного… | |
| Пневмококковая пневмония Пневмония пневмококковая – это разновидность воспаления легких, встречающаяся чаще всего. Причиной этого заболевания становится Str. pneumoniae. Примерно 5-25%… | |
| Лейомиоматоз: причины, диагностика, лечение Лейомиоматоз — доброкачественная пролиферация гладкомышечных клеток во всех отделах легкого, в том числе легочных кровеносных, лимфатических сосудов и… | |
| Бериллиоз: причины, симптомы, лечение Бериллиоз — заболевание легких, которое может протекать в острой и хронической форме; при хронической во всем организме, особенно в легких, формируются… | |
| Поражение легких Легочная ткань не снабжена множеством нервов. Потому при вовлечении в патологический процесс плевры боли в легких человек может не чувствовать (даже в случаях,… | |
| Обструктивный бронхит у взрослых Обструктивный бронхит — обширный сложный воспалительный процесс в бронхах, который протекает как острая форма или как хроническая форма с обострениями…. |
Микоплазменная пневмония – лечение
Иногда представленное заболевание разрешается самостоятельно. У здоровых людей с «крепким» иммунитетом клиническая картина патологии постепенно исчезает в течение 7-10 дней. Еще около недели остается легкий сухой кашель, который тоже сходит «на нет». В остальных случаях требуется комплексное лечение микоплазменной пневмонии, направленное на уничтожение возбудителя. Симптоматическая терапия осуществляется параллельно базовой, по требованию.
Микоплазменная пневмония – клинические рекомендации
Острое и подострое воспаление легочных альвеол, вызванное Mycoplasma pneumoniae, требует пребывания в условиях стационара. Больной вправе отказаться от помещения в отделение и отправиться домой, но лучше следовать предписаниям пульмонолога. Микоплазменная инфекция клинические рекомендации предполагает следующее:
- Постельный режим. Необходимо ограничить любые виды физических, интеллектуальных, эмоциональных нагрузок.
- Обильное питье комнатной температуры. Подойдут отвары трав, морсы и компоты, чистая вода, некрепкие чаи.
- Сбалансированное питание. Рацион должен содержать необходимые витамины и микро-, макроэлементы. Желательно ограничить потребление соли, жирных и жареных блюд, простых сахаров.
- Регулярное проветривание помещения, в котором находится больной, влажная уборка.
- Ежедневное кварцевание палаты.
Препараты при микоплазменной пневмонии
Возбудители описываемого воспалительного процесса обладают высокой устойчивостью ко многим антибактериальным средствам с широким спектром действия. Mycoplasma pneumoniae нечувствительны к пенициллинам и целафоспоринам, включая новейшие препараты последних поколений. По этой причине антибиотик при микоплазменной пневмонии подбирается из следующих групп:
- макролиды;
- тетрациклины;
- фторхинолоны.
Препаратами выбора среди перечисленных групп являются макролиды. Они обладают максимальной эффективностью в борьбе с инфекцией, редко вызывают негативные побочные действия, безопасны в терапии детей и беременных, кормящих женщин. Если макролиды по какой-либо причине не подходят, при подозрении на микоплазменную пневмонию следует назначить фторхинолоны новых поколений или тетрациклины. Они тоже производят выраженный эффект, но курс лечения может занять больше времени, и появляется риск возникновения неблагоприятных побочных реакций.
Антибиотики используются преимущественно в пероральной форме. Внутренний прием позволяет добиться ожидаемых терапевтических результатов без аллергических явлений. Если заболевание протекает тяжело, есть подозрения на прогрессирование осложнений, антибактериальные лекарства применяются в виде растворов для внутривенного введения. После снятия обострения можно заменить их таблеточными формами.
Базисная терапия должна подкрепляться вспомогательной и симптоматической. В зависимости от тяжести течения пневмонии, выраженности признаков, назначаются следующие медикаменты:
- иммуномодуляторы (Ронколейкин);
- нестероидные противовоспалительные анальгетики (Парацетамол, Ибупрофен);
- противокашлевые, муколитики и отхаркиващие (Амброксол, Лазолван);
- сосудосуживающие капли в нос (Називин, Виброцил);
- антигистаминные препараты (Лоратадин, Супрастин);
- местные средства для купирования воспаления и раздражения кожи (при сыпи – Солкосерил, Метрогил) и другие.
Схема лечения микоплазменной пневмонии
Базисная терапия основывается на приеме антибиотиков, в большинстве ситуаций – из группы макролидов. Пневмония микоплазменной этиологии хорошо поддается лечению данными медикаментами. Курс рассчитывается индивидуально, но пульмонологи советуют использовать антибиотики не менее 2,5-3 недель. В противном случае есть риск рецидива инфекционного поражения. В таблице приведены стандартные рекомендации по лечению с применением разных вариантов препаратов.
|
Антибиотик |
Внутрь |
Внутривенно |
|
Макролиды |
||
|
Азитромицин |
0,5 г/24 ч |
|
|
Кларитромицин |
0,5 г/12 ч |
0,5 г/12 ч |
|
Джозамицин |
0,5 г/8 ч |
|
|
Эритромицин |
0,5 г/6 ч |
0,5-1 г/6-8 ч |
|
Медикамицин |
0,4 г/8 ч |
|
|
Спирамицин |
3 млн МЕ/12 ч |
1,5 млн МЕ/8 ч |
|
Рокситромицин |
0,15 г/12 ч |
|
|
Тетрациклины |
||
|
Юнидокс Солютаб |
0,1 г/12 ч |
|
|
Вибрамицин |
0,1 г/12 ч |
0,1 г/12 ч |
|
Фторхинолоны |
||
|
Левофлоксацин |
0,5 г/24 ч |
0,5 г/24 ч |
|
Гатифлоксацин |
0,4 г/24 ч |
|
|
Моксифлоксацин |
0,4 г/24 ч |
0,4 г/24 ч |
https://youtube.com/watch?v=p6Gq9jY1zMU