Аппендицит
Содержание:
- Возможные осложнения
- Симптомы флегмонозного аппендицита
- Как узнать аппендицит?
- Общие признаки аппендицита
- Симптомы болезни и помощь
- Этиология
- Неотложная доврачебная и врачебная помощь при остром аппендиците
- Симптоматика
- Разновидности
- Острый аппендицит классификация
- Методы лечения флегмонозного аппендицита
- Что делать при подозрении на приступ
- Причины развития состояния
- Диагностика
- Последствия острого аппендицита
- Тактика
- Показания для операции
- Профилактика и прогноз
- Преимущества лечения в клинике АО «Медицина»
Возможные осложнения
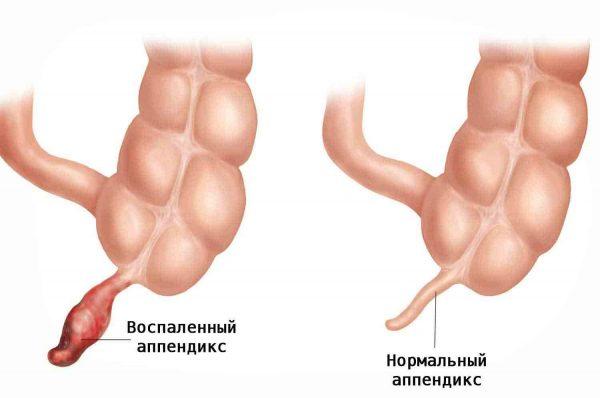
Аппендицит
Аппендицит – опасное заболевание. Оно может повлечь за собой такие тяжелые последствия, как:
- Сепсис – заражение крови опасными для организма бактериальными организмами.
- Перитонит – общее воспаление брюшины.
- Раневые инфекции.
- Абсцессы – нагноение тканей.
- Свищи в кишечнике – объединение просвета слепой кишки и соседних органов или их полостей.
- Пилефлебит – острая форма воспаления воротной вены с образованием гнойной субстанции.
- Аппендикулярный инфильтрат – спайка воспаленных тканей аппендикса и прилегающих органов.
Последняя из вышеперечисленных патологий является противопоказанием к операции по удалению аппендикса. Она проводится после того, как инфильтрат рассосется самостоятельно, либо назначают консервативную терапию.
Аппендицит – серьезное и опасное заболевание, тем более для пациентов младшего возраста. Нужно внимательно следить за ребенком, чтобы вовремя идентифицировать симптомы и определить возможное воспаление аппендикса.
Подробнее о аппендиците у детей — в видеоматериале:
https://youtube.com/watch?v=4C1357J-4X4
Симптомы флегмонозного аппендицита
Как для любого гнойного процесса, характерна выраженная интоксикация – температура поднимается до 38-39°С. Может иметь гектический характер – то повышается, то падает с сильным потоотделением в этот момент (более 3 градусов). Чаще всего это свидетельствует о проникновении патогенных микроорганизмов в кровь человека.
При острой форме флегмонозного аппендицита появляются симптомы:
- слабость;
- сухость слизистой оболочки ротовой полости;
- тошнота;
- возможна рвота;
- нарушение стула в виде поноса или запора.
Человек отказывается от еды из-за отсутствия аппетита. Перистальтика кишечника уменьшается, поэтому стул может отсутствовать.
Сниженная реактивность наблюдается у пожилых и ослабленных людей. Поэтому у них может не быть гипертермии даже при флегмонозной форме аппендицита и перитоните. Нередко воспаление развивается на фоне острого нарушения кровообращения.
Есть особенности протекания патологии и у детей. Для них характерна выраженная температурная реакция до 39-40 градусов – даже при отсутствии гнойного процесса. Рвота, как правило, многократная.
Главные признаки острого флегмонозного аппендицита у них:
- общее беспокойство;
- боль в животе (чаще ребенок указывают на область пупка или не может назвать, где болит);
- отказ от еды.
Маленькие дети плачут, поджимают ножки к животу, сильно реагируют на прикосновение к передней брюшной стенке, отталкивают руку врача.
Развитие воспаления и распространение процесса на другие органы у ребенка происходит намного интенсивнее и быстрее. Поэтому реагировать родителям нужно как можно скорее.
При остром флегмонозном аппендиците человек жалуется на боли в животе. Они могут усиливаться при движении, кашле, чихании, глубоком дыхании. При стандартном расположении аппендикса боль локализуются в правой подвздошной области.
Бывает нетипичное положение отростка – он завернут кзади или кпереди от слепой кишки, смещается вверх увеличенной маткой при беременности или большой миоме. Тогда боль ощущается:
- возле пупка;
- над лобком;
- в поясничной области;
- под ребром справа;
- может отдавать в ногу, промежность.
В очень редких случаях наблюдается зеркальное расположение органов в брюшной полости. Тогда аппендикс будет слева, а сигмовидная кишка справа.
Если отросток находится в тазовой области или ближе к поясничной, одним из симптомов может быть острое нарушение мочеиспускания – болезненное, частое, не приносит облегчения.
На начальном этапе боли нередко появляются в эпигастральной области. Затем через 6-8 часов опускаются вниз. У врачей это называют симптомом Кохера-Волковича.
Боль уменьшается в положении на правом боку с подтянутыми к животу ногами. Это связано с тем, что аппендикс менее подвижен в такой позе.
При пальпации живота болезненные ощущения усиливаются. Но, если боль сильнее, когда не надавливают, а отдергивают руку – это симптом Щеткина-Блюмберга. Он характерен для начинающегося перитонита.
При обследовании врач выявляет и другие симптомы острого флегмонозного аппендицита:
- мышцы брюшной стенки справа внизу живота напряженные, что ощущается при поверхностной пальпации. Эта область меньше движется при глубоком вдохе-выдохе по сравнению с другими отделами;
- Образцова – боль усиливается, если человека попросить поднять выпрямленную правую ногу (поясничная мышца напрягается и сдвигает аппендикс);
- Менделя – болезненность при постукивании пальцами по месту проекции отростка на переднюю стенку живота;
- Ситковского – если человек ложится на левый бок, боль усиливается;
- Бартомье-Михельсона – если пропальпировать отросток, когда пациент лежит на боку, боль будет сильнее, чем лежа на спине;
- Воскресенского – быстрые скользящие движения рукой по передней стенке живота сверху вниз приводят к усилению боли.
Как узнать аппендицит?
Первая стадия болезни острого аппендицита может напоминать симптомы других заболеваний ЖКТ человека. Самым показательным симптомом является боль в животе.
Спазмы начинаются в вечернее или ночное время. Диагностика острого аппендицита осложняется тем, что боль никогда не возникает в районе локализации самого аппендикса.
Как правило, спазмы начинаются в области желудка или охватывают всю брюшную полость. На начальной стадии боль может быть не слишком интенсивной.
На этом этапе больной может предположить, что у него произошло обострение гастрита или расстройство кишечника, и начать лечение самостоятельно.
Тем временем без надлежащей терапии антибиотиками болезнь продолжит прогрессировать
Очень важно при любой боли в области живота немедленно обращаться к врачу, а не проводить самостоятельное лечение
Видео:
Через несколько часов после начала боли начинают локализоваться в области расположения аппендикса.
Помимо боли, на первой стадии аппендицита могут наблюдаться следующие симптомы:
- тошнота;
- рвота;
- запор или понос;
- незначительное повышение температуры тела.
Первая диагностика аппендицита проводится врачом при помощи осторожного пальпирования низа живота с правой и левой сторон. При пальпировании больной будет ощущать боли в области аппендикса даже в том случае, если основным источником боли является еще район желудка
При пальпировании больной будет ощущать боли в области аппендикса даже в том случае, если основным источником боли является еще район желудка.
На второй стадии признаки острого аппендицита становятся более выраженными. Боль становится интенсивной и принимает выраженный схваткообразный характер.
Симптомы третьей формы острого аппендицита можно принять за облегчение. Причины этого в том, что оболочка аппендикса отмирает, в результате чего болезненность идет на спад, даже может исчезнуть совсем.
Остальные симптомы тоже ослабляются: температура падает до нормальной отметки, даже может опуститься несколько ниже нормы, процентное соотношение лейкоцитов в крови тоже падает. Однако на этом этапе может вернуться рвота.
Появляются и новые симптомы:
- вздутие живота;
- отсутствие перистальтики кишечника.
У пожилых людей может произойти инфаркт аппендикса. Причины этого явления в тромбозе сосудов кишечника.
В этом случае наступает гангренозное отмирание отростка слепой кишки, минуя предшествующие стадии болезни.
Видео:
https://youtube.com/watch?v=xZ9R5Qhv5Bk
В этом случае, в отличие от обычного течения болезни, эта стадия сопровождается острой непродолжительной болью в правом боку.
После этого температура тела может повыситься до 39 градусов. В случае инфаркта аппендикса атрофированный отросток может отторгнуться от слепой кишки самостоятельно.
Симптомы перфоративной стадии проявляются:
- резкой болью;
- неудержимой рвотой;
- напряжением брюшного пресса;
- темным налетом на языке;
- явным вздутием живота;
- критической температурой.
Лечение в этом случае должно быть проведено как можно скорее. Счет жизни пациента идет на часы.
Общие признаки аппендицита
Так как острый аппендицит в флегмонозной стадии требует немедленного лечения, то и общие признаки его развития желательно знать всем
Это поможет вовремя обратить внимание на появление подобной симптоматики у себя или у близкого человека, что позволит сразу обратиться за помощью к хирургу
Симптомам флегмонозного аппендицита предшествует симптоматика катаральной стадии. Выражается она следующей клинической картиной:
- Резко, на фоне полного здоровья появляются боли в правой половине живота. Вначале их локализация отмечается в эпигастральной области, затем болезненность постепенно перемещается вниз.
- Характер болей – тупой, ноющий или схваткообразный.
- Присоединяется тошнота, нередко однократная рвота.
- Температура при катаральном аппендиците может держаться на уровне 37, 5 градусов.
- При аппендиците могут быть как запоры, так и жидкий стул. Характер стула зависит от места расположения аппендикса.
Не всегда боль определяется именно в правых отделах живота. В начале воспаления она может перемещаться и нередко локализуется и слева. Определить достоверно аппендицит именно по болям может только квалифицированный врач хирург. При глубокой пальпации в подвздошной области отмечается резкая болезненность. Если правую нижнюю конечность согнуть в тазобедренном суставе, то болезненность в боку уменьшается.
Симптомы болезни и помощь
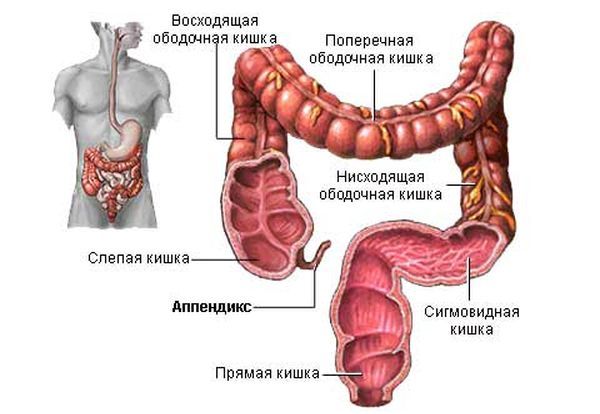
Когда пациент слышит от доктора диагноз аппендицит, у него возникает мысль, как лечить данное заболевание. Первый этап болезни — катаральный аппендицит. Его еще называют простым. Аппендицитом называется недуг, который связан с воспалением червеобразного отростка слепой кишки (аппендикса). Причиной возникновения могут стать различные факторы, например, наличие в кишечнике бактерий, закупорка просвета аппендикса твердыми каловыми массами, семечками либо косточками, мелкими частями от игрушек (у детей). К сожалению, до сих пор неизвестно, почему возникает воспаление аппендикса.
Этиология
Провоцируется острый катаральный аппендицит разными патогенными факторами и механизмами. Клиницистами выделены следующие основные причины формирования недуга:
- патогенные микроорганизмы, присутствующие в органе;
- кишечные инфекции;
- проблемы с сокращением аппендикса;
- конкременты и непереваренные части пищи;
- переход воспаления из иных органов и брюшины.
Во время определения возможных факторов, провоцирующих формирование недуга, доктора выделили несколько теорий. Если рассматривать болезнь с аллергической стороны, то воспаление может сформироваться под воздействием аллергической реакции 3 и 4 типов. По этой причине повышается проницаемость стенок отростка, что и приводит к проникновению в середину условно-патогенной флоры.
По алиментарной теории аппендикс может поражаться из-за нехватки клетчатки и пищевых волокон в питании, а также от большого количества мяса. Благодаря такому фактору в кишечнике нарушается продвижение пищевых масс, ухудшается эвакуация содержимого из толстой кишки.
Зачастую группу риска составляют люди с такими параметрами и недугами:
- молодой возраст – от 12 до 17 лет;
- наличие болезней инфекционного типа в кишечнике;
- воспаления в малом тазу;
- ослабленный иммунитет;
- нарушенная работа кишечника;
- каловые камни;
- гельминтозы.
В медицине также диагностируется вторичный катаральный аппендицит. Он формируется под воздействием воспалительного процесса в иных органах, который перешёл в аппендикс. Его достаточно сложно диагностировать, и реально установить такую патологию возможно только во время операции.
Спровоцировать воспаление в аппендиксе могут такие болезни:
- перитонит;
- дивертикул кишечника;
- болезнь Крона;
- аднексит;
- деструктивный холецистит;
- язва желудка и 12-перстной кишки;
- энтероколит;
- энтерит.
Неотложная доврачебная и врачебная помощь при остром аппендиците
В домашних условиях:
- Вызовите бригаду «Скорой помощи».
- Оказывая помощь при остром аппендиците, обеспечьте больному покой, уложите его, если это облегчает состояние пострадавшего, можно согнуть ноги в коленях, подложив под них валик из пледа или одеяла.
- Положите на живот больного холодную грелку или бутылку с холодной водой.
- Если у пострадавшего открылась рвота, поверните его голову набок.
- Дождитесь приезда «Скорой помощи», следя за состоянием больного.
Не допускайте ошибок:
Не давайте больному пить и есть.
Не кладите на живот больного горячую грелку.
Не ставьте ему клизмы, не давайте слабительные.
Не вызывайте у пострадавшего рвоту специально
В процессе осуществления доврачебной помощи при остром аппендиците не давайте пострадавшему никаких медикаментов, особенно важно не давать больному обезболивающие.
Первая неотложная врачебная помощь:
Проверьте жизненно важные параметры пациента, отметьте наличие или отсутствие гипотонии, тахикардии, увеличение температуры.
Отметьте наличие/отсутствие боли в эпигастрии, сопровождаемой анорексией, тошнотой, рвотой.
Оказывая первую врачебную помощь при остром аппендиците, отметьте наличие/отсутствие симптома Мак-Бернея – болезненность при надавливании на переднюю брюшную стенку в точке Мак-Бернея ( признак аппендицита).
Ограничьте употребление твердой пищи и жидкости.
Назначьте внутривенное вливание жидкости, чтобы предотвратить обезвоживание.
Отправьте на анализ кровь пациента (особо важно отметить уровень лейкоцитов).
Часто для оказания неотложной помощи при остром аппендиците применяют при болях в животе и метеоризме очистительную клизму из 1 %-ного раствора поваренной соли комнатной температуры; при дискинезии кишечника, копростазе и экстраабдоминальных заболеваниях после опорожнения кишечника состояние улучшается, размеры живота уменьшаются, что позволяет убедиться в отсутствии напряжения брюшной стенки и болезненности. После клизмы при острой хирургической патологии картина не меняется или даже ухудшается
Но назначать клизму можно только при исключении перфорации полого органа.
В связи с диагностическими трудностями дети до 3 лет с болями в животе подлежат госпитализации в хирургическое отделение для наблюдения; госпитализации подлежат все дети вне зависимости от возраста при повторном обращении с жалобами на боли в животе.
Подготовьте пациента к хирургической операции.
Если аппендицит осложнен перитонитом, необходимо вставить назогастральную трубку, чтобы уменьшить тошноту и рвоту.
Чтобы уменьшить боль, положите пациента в положение Фаулера.
По показаниям врача введите внутривенно антибиотики.
Постоянно проверяйте жизненно важные параметры пациента.
По указаниям врача применяйте обезболивающие средства.
Во время оказания помощи при остром аппендиците часто поворачивайте пациента, чтобы предотвратить легочные осложнения.
Помогите пациенту начать ходить после операции (в течение 24 часов).
Следите за появлением признаков осложнений. При перитоните необходимы разрез и дренаж.
Симптоматика
- При длинном аппендиксе и опускании в область тазового кольца боль ощущается в паху или над лобком.
- При расположении выше типичного, над почками, дискомфорт воспринимается на уровне рёбер с правой стороны.
- Может возникать дискомфорт и болезненность в спине, когда отросток имеет загнутую назад форму.
- Очень редко отмечается нетипичное врождённое расположение органов кишечника, при котором аппендикс располагается слева. Это самый трудный в диагностике вариант.
- Ощущение боли и дискомфорта в области живота, ближе к левой стороне, возможно при смещенном положении слепой кишки.
При обследовании пациента обнаруживается:
- Отёчность органа.
- Фибринозный слой.
- Наличие гноя.
- Напряжённость аппендикса.
Разновидности
В зависимости от степени поражения аппендикса используется следующая классификация:
- Катаральная форма. Характеризуется нарушением кровообращения, развитием отека, набуханием слизистой. Изменения, происходящие на начальном этапе формирования аппендицита, обратимы.
- Флегмонозная форма. Начинается спустя 24 часа от начала изменений. Стенки аппендикса значительно утолщаются, внутренние поверхности покрываются гноем и нарывами.
- Гангренозная форма. Для нее типичны деструктивные изменения тканей стенок и распространением воспалительного процесс на окружающие ткани и/или брыжейку.
Острый аппендицит классификация
Выявленный острый аппендицит принято классифицировать по морфологическим признакам. Выделяют катаральную и деструктивную форму аппендицита. В свою очередь деструктивная форма подразделяется на флегмонозную, гангренозную и перфоративную.
- Катаральный аппендицит характеризуется патологическим изменением кровообращения в стенках органа, при этом возникает отек и гиперемия. На воспаленном слизистом слое будут видны кровоизлияния, изъязвления. При этой форме заболевания осложнения развиваются редко, и воспаление может затихнуть. При прогрессировании катаральной формы острый аппендицит переходит в деструктивные формы.
- Флегмонозная форма аппендицита-это обширное воспаление, развивающееся в стенке аппендикса. При осмотре органа в этот период заметно его набухание, расширенные сосуды и фиброзные отложения на поверхности гиперемированного слизистого слоя. Вокруг отростка со стороны брюшной полости скапливается серозный или гнойный экссудат. На стадии флегмонозной формы возможно развитие в стенки органа гнойников, приводящих к расплавлению ткани. При этом содержимое из полости аппендикса может попадать в брюшную полость. Подобное осложнение заканчивается образованием инфильтрата.
- Гангренозный аппендицит имеет свои особенности. Развивающийся флегмонозный процесс приводит к омертвению части слизистой стенки. Зона некроза может охватывать целиком весь орган. При осмотре отросток дряблый, его окраска серовато-зеленая, определяется гнилостный запах, ткани легко рвутся. В брюшной полости находится выпот с каловым содержимым. Воспалительный процесс распространяется на сальник и брюшину подвздошной области, развивается местный перитонит, который быстро переходит в общий, то есть охватывающий всю брюшную полость.
- Перфоративный аппендицит возникает при гангренозной и реже флегмонозной формах заболевания. Целостность стенки воспаленного органа нарушается в результате деятельности бактерий, что приводит к расплавлению тканей аппендикса. При перфорации процесс выхода гнойного содержимого из отростка может закончиться как образованием аппендикулярного инфильтрата, так и общим перитонитом. Патологические изменения, приводящие к прободению, могут возникнуть как в первые, так и на вторые-третьи сутки от начала приступа.
При осмотре пациента и проведении диагностических мероприятий практически всегда трудно выставить одну из вышеперечисленных форм аппендицита. Поэтому диагноз выставляется только после того, как проведена операция. Пока инфекционный процесс не выходит за пределы червеобразного отростка острый аппендицит не представляет опасности для здоровья человека.
Но как только гнойное содержимое в результате прободения стенки попадает в брюшину, возникает риск серьезных осложнений. Поэтому при остром воспалении аппендикса операция должна быть проведена как можно раньше. Это предотвратит переход катарального воспаления в деструктивные, осложненные формы и позволит человеку быстрее восстановиться после хирургического вмешательства.
Методы лечения флегмонозного аппендицита
Если стенки аппендикулярного отростка целые – можно ограничиться лапароскопической операцией. Аппендикс удаляют, стенку слепой кишки, кровоточащие сосуды и переднюю стенку живота ушивают. Домой могут отпустить через несколько суток. В послеоперационном периоде ухаживают за раной, спустя 6-7 дней снимают швы.
При осложненных формах острого флегмонозного аппендицита с развитием перфорации, перитонита, тяжелого общего состояния – прибегают к открытой операции на брюшной полости. Осматривают соседние с аппендиксом органы, так как воспаление могло распространиться на них (подвздошная кишка, у женщин – придатки). Нежизнеспособные ткани удаляют. После такой операции восстановление может происходить 2-3 недели.

Хирургическое лечение острого флегмонозного аппендицита дополняют антибактериальной терапией. Начинают ее еще до проведения операции, что снижает риск распространения инфекции. Внутривенно вводят растворы для дезинтоксикации, по показаниям – препараты для поддержания деятельности сердца и сосудов.
Самое главное при лечении острого флегмонозного аппендицита – своевременное обращение к врачу. Симптомы могут быть стертыми или нетипичными. В стационаре пациент находится под наблюдением врача. При наименьших изменениях состояния в худшую сторону ему оказывают помощь, проводят операцию.
Выбор обезболивания зависит от общего состояния пациента, наличия сопутствующих болезней сердца, почек, печени. При местном обезболивании ткани, подлежащие разрезу, инфильтрируют раствором новокаина или другого анестетика. При общем проводят ингаляционное или внутривенное введение препаратов – пациент погружается в сон. После операции он должен находиться под наблюдением врача, пока полностью не восстановятся все функции организма.

Что делать при подозрении на приступ
При несоблюдении определенных правил поведения увеличивается риск развития осложнений острого аппендицита. Чтобы уменьшить вероятность их возникновения необходимо незамедлительно вызвать скорую помощь.
До ее приезда нужно:
- Уложить больного в постель, ему разрешено принимать любую позу, в которой выраженность боли становится меньше.
- Приложить к пораженной области холодную грелку. Это поможет затормозить развитие воспалительного процесса. Греть больную зону запрещено, это приводит к разрыву аппендикса.
- Каждые полчаса предлагать человеку немного воды.
Одновременно с выполнением вышеперечисленных мероприятий необходимо собрать вещи, которые понадобятся больному в стационаре. Не рекомендуется давать человеку болеутоляющие средства — они искажают клиническую картину.
Причины развития состояния
Гангренозный аппендицит напрямую ассоциируется с алгоритмом формирования воспалительного процесса в области червеобразного отростка. Преимущественно речь идет о продолжительной длительности состояния. Основными факторами риска в плане развития первично-гангренозного алгоритма следует считать:
- немолодой возраст и связанные с этим изменения в структуре и строении сосудов;
- детский возраст и генетически обусловленные гипоплазии (смещение) артерий в области аппендикса;
- атеросклеротическое поражение артериальных стенок в области кишечника;
- формирование тромбов в области артерий и вен аппендикса.
Представленные данные в полной мере свидетельствуют о том, что прямыми причинами остро сформировавшегося состояния являются именно такие нарушения, которые связаны с микроциркуляторными функциями. Их итогом следует считать дестабилизацию процесса кровообращения в самом отростке и, как следствие, его некроз (появление некротической ткани). Все оставшиеся «цепочки» развития, а именно инфекционное поражение, дестабилизация оттока содержимого из аппендикса и многое другое, будут присоединяться впоследствии, лишь усугубляя общее течение процесса, провоцируя осложнения и отрицательные симптомы.
Случается и так, что основным фактором развития такого состояния, как гангренозный аппендицит, оказывается трансформация несложных форм аппендицита в деструктивную. Произойти такое может в основном при некорректном или позднем начале оперативного лечения. В подобной ситуации аппендикс будет подвержен гнойному расплавлению, когда пациенту приходится лежать в больнице после операции, что занимает длительный промежуток времени.
Симптомы аппедицита у детей и подростков
https://youtube.com/watch?v=xZ9R5Qhv5Bk
Диагностика
Диагностика хронического аппендицита нередко бывает затруднительной потому, что заболевание не имеет специфических клинических проявлений, патогномоничных признаков. В рецидивирующей форме болезнь диагностировать проще. Врач полагается на результаты физикального (физического) обследования, клинико-анамнестические данные (наличие ранее возникавших острых приступов) и инструментальное исследование – рентгеноконтрастную ирригоскопию.
Общий план диагностики хронического аппендицита:
- Сбор анамнеза.
- Исключение соматических заболеваний органов брюшной полости и малого таза, проявления которых могут быть ошибочно приняты за симптомы хронического аппендицита. По показаниям – исследование почек, урография, ректальное и вагинальное обследование и т.д.
- Исследование органов дыхания (по показаниям – рентгеноскопия).
- Обследование сердечно-сосудистой системы, что включает измерение пульса, артериального давления (по показаниям – ЭКГ).
- Физикальное обследование живота, включающее пальпацию и перкуссию с целью обнаружения аппендикулярных проявлений.
- Измерение температуры.
- Общий анализ крови и мочи, хотя результаты этих анализов зачастую не имеют выраженных изменений.
- Визуализационные методы.
При возникновении повторного острого приступа диагностируют не обострение хронического, а острый аппендицит.
Физикальное обследование
Пальпация – один из методов физикального исследования.
Обращает внимание болезненность в правой подвздошной области, а также напряжение мышц, являющееся рефлекторной реакцией защиты на механическое воздействие болезненного участка.
Болезненность в точке МакБёрни при небольшом постукивании пальцем.
Чтобы выявить болезненность глубоко залегающего очага, выполняется бимануальная пальпация. Для получения более точной информации необходимо одной рукой фиксировать и подавать к другой, пальпирующей руке, орган.
Инструментальная диагностика
Если картина хронического аппендицита типична (что бывает нечасто, в отличие от острого), то оперируют без предварительного рентген-исследования. Визуализационные методы используются при неясном диагнозе. Это может быть обзорная рентгенография, сонография, компьютерная томография, контрастное исследование желудочно-кишечного тракта.
В случае с хроническим аппендицитом в обязательном порядке требуется проведение рентгеноконтрастной ирригоскопии толстого кишечника, по результатам которой можно судить о состоянии аппендикса. Колоноскопия позволяет исключить наличие онкопатологий в слепой кишке и толстом кишечнике, а рентгенография и ультразвуковая диагностика – в брюшной полости.
Дифференцируют хронический аппендицит от следующих заболеваний:
- Заболевания мочеполовой системы. Почечная колика, нефролитиаз, пиелиты, пиелонефриты.
- Гинекологические нарушения. Внематочная беременность, кистомы яичников, апоплексия яичника, воспалительные процессы в органах женской половой системы.
- Патологии желчного пузыря и поджелудочной железы. Панкреатиты, холециститы, желчнокаменная болезнь.
- Заболевания кишечника. Энтериты, энтероколиты, илеиты, дивертикулиты, острая кишечная непроходимость, онкопатологии кишечника, синдром раздраженного толстого кишечника.
- Заболевания желудка. Гастриты, язвенные болезни, отравления.
- Иные патологии, симулирующие ХА. Например, заболевания сердечно-сосудистой системы, плевриты, долевые пневмонии, пельвиоперитонит, туберкулезный мезоаденит.
Последствия острого аппендицита
Осложнения аппендицита разделяются на две группы:
- Дооперационные. Их причины:
- Больной протянул с обращением за медицинской помощью.
- Лечащий врач неправильно установил диагноз.
- Операция была проведена с ошибками.
- Воспаление дало начало новым заболеваниям или развитие хроническим.
- Послеоперационные. Их причины:
- Несоблюдение рекомендаций доктора после операции.
- Воспаление операционной раны.
- Воспаление рядом расположенных органов, брюшины.
Таким образом, аппендицит — не самый опасный воспалительный процесс, который можно легко устранить оперативным путем. Страшны следующие его осложнения:
- Перфорация — ранний тип осложнения, развивающийся на пару с перитонитом. Характеризуется как гнойное расплавление стенок аппендикса и излитие гноя в брюшную полость.
- Аппендикулярный инфильтрат — развивается у больных, поздно обратившихся за помощью. Это распространение воспаления с отростка на соседние органы.
- Аппендикулярный абсцесс — редкая форма осложнения. Это гнойное воспаление в правой повздошной области, между петлями кишечника, под диафрагмой, в забрюшинном пространстве.
- Пилефлебит — тяжелое гнойно-септическое воспаление воротовой вены печени, при котором образуется множество гнойников. Опасно летальным исходом.
- Перитонит — воспаление брюшины.
- Кишечные свищи — следствие ошибок при операции. Это случайное поражение кишечных петель при удалении аппендикса.
Мы разобрали, при каком заболевании наблюдается симптом Ситковского, Образцова, Воскресенского и проч. Как вы убедились, с помощью данных диагностик можно легко и быстро определить у больного аппендицит.
Тактика
1.
При установленном диагнозе острого
аппендицита больные подлежат экстренному
оперативному вмешательству.
2.
При сомнительной симптоматике производится
динамическое клиническое наблюдение
с повторным исследованием крови,
термометрией.
3.
Наиболее надежным дифференциально —
диагностическим приемом является
лапароскопия
4.
При невозможности исключить острый
аппендицит производится диагностическая
операция. Поиск всех известных симптомов
острого аппендицита (описано более 50)
является грубой тактической ошибкой.
5.
При наличии плотного аппендикулярного
инфильтрата должна производиться
интенсивная консервативная терапия.
После рассасывания инфильтрата через
4…6 недель выполняется аппендэктомия.
6.
При прогрессировании процесса и развитии
периаппендикулярного абсцесса –
вскрытие абсцесса забрюшинным доступом
по Н.И. Пирогову.
Показания для операции
При таком виде недуга в большинстве случаев делают оперативное вмешательство. Это лучшее решение, тем более что данный орган не выполняет особо важных функций. С острым диагнозом нужно моментально проводить хирургическое лечение. Показания для операции таковы:
- присутствуют все признаки, указывающие на наличие острого воспалительного процесса;
- случился разрыв аппендикса и требуется незамедлительная помощь;
- главный признак для проведения оперативного вмешательства – критическое состояние пациента;
- при подозрении на дальнейшее развитие патологии, даже если сейчас состояние удовлетворительное, но есть вероятность серьезных проблем в дальнейшем.
Если доктор определил признак присутствия патологии, следует прибегнуть к операции.
Профилактика и прогноз
Профилактика аппендицита представляет собой комплекс различных мероприятий, помогающих предотвратить/отдалить развитие воспалительного процесса в тканях червеобразного отростка.
Особое значение имеют соблюдение правил гигиены, организация здорового питания: потребление достаточного объема пищи растительного происхождения, кисломолочки, отказ от переедания, регулярное опорожнение, потребление продуктов, предупреждающих развитие запора.
Важной профилактической мерой является строгое соблюдение режима приема пищи. Это заставит пищеварительную систему работать правильно и предупредит развитие аппендицита
Завтрак должен приходиться на период 6–8 часов, т. е. он должен состояться в течение 60 минут после пробуждения.
Обедать необходимо в 12–14 часов, ужинать – не позже 19 часов. Необходимо делать перекусы между основными приемами пищи, чтобы не допускать развития чувства острого голода. Желательно использовать богатые клетчаткой продукты: морковь, яблоко, томаты, капусту, огурцы, бобовые, грейпфрут, авокадо.
Клетчатка нормализует перистальтику кишечного тракта и способствует активному выводу каловых масс, предупреждая их застой. Тем самым значительно снижается риск развития острого аппендицита и прочих кишечных заболеваний.
Своевременно оказание квалифицированной медицинской помощи и проведение хирургического вмешательства непосредственно после постановки диагноза является гарантией благополучного исхода заболевания. При формировании до- и послеоперационных осложнений прогноз ухудшается.
Преимущества лечения в клинике АО «Медицина»
Мы предлагаем Вам услуги клиники АО «Медицина». Наш центр помогает людям с 1990 года, у нас работают только опытные высококвалифицированные специалисты в разных направлениях. Преимущества медицинского центра таковы:
- Используется современное оборудование. Благодаря профессиональной технике специалисты в точности ставят диагноз, проводят сложные хирургические процедуры, максимально безопасно помогают избавиться от различных патологий. Все оборудование имеет сертификаты и регулярно проверяется.
- Работают исключительно опытные доктора. Наши специалисты регулярно проходят обучение в мировых медицинских центрах, посещают симпозиумы, научные конференции. Но самое главное – это реальный опыт и постоянная практика. Вы будете в надежных руках.
- Вежливый персонал. С Вами всегда будут вежливо общаться, доступно объяснять все детали исследований, рассказывать о ходе выздоровления. Вы получаете подробную информацию, можете задавать вопросы и получать вежливые и детальные ответы.
- Отличный сервис. В нашем центре нет очередей, потому что все правильно спланировано. Ведутся записи к специалистам, персонал проводит Вас, поможет собрать необходимые документы. Пациент и его здоровье – превыше всего.
- Собственная скорая помощь. Важным признаком профессионализма и высокого качества обслуживания является наличие собственной скорой помощи. Вам не придется часами страдать от боли, пока к Вам едет машина. Сразу после вызова бригада отправляется на указанный адрес. В течение короткого времени Вам будет оказана профессиональная помощь.
- Удобное расположение. Клиника располагается в Москве, возле станции метро «Маяковская». Очень удобно подъехать с любой стороны города. Мы предоставляем все удобства для комфортного нахождения на территории медицинского заведения.
- Наличие доктора-куратора. Опытный специалист будет на связи в любое время. Наш центр работает в праздники, выходные.
- Комфортные палаты. Они оснащены современной техникой, всеми необходимыми ресурсами для комфортного восстановления.
Не дайте аппендициту навредить Вашему здоровью. Сразу после появления опасной симптоматики позвоните в наш медицинский центр, и мы незамедлительно поможем. Каждая минута на счету, не теряйте времени и получайте только высокопрофессиональную помощь от специалистов мирового уровня. Звоните нам в любое время, скорая помощь будет готова тут же выехать к Вам.