Шейка матки
Содержание:
- Заболевания [ править | править код ]
- Картина в различные периоды развития недуга
- Строение стенки матки
- Состояние шейки матки перед родами
- Протекание беременности и родоразрешение при двурогой матке
- Без матки – никуда!
- Определение
- Одиночные осы
- Диагностика патологии
- Первые признаки беременности
- Основные элементы
Заболевания [ править | править код ]
Симптомом многих заболеваний матки могут быть маточные бели.
- Опущение и выпадение матки — Выпадение матки или изменение её положения в полости таза и смещение её вниз по паховому каналу называют полным или частичным пролапсом матки. В редких случаях матка соскальзывает прямо во влагалище. В лёгких случаях пролапса матки, шейка матки выдается вперёд в нижней части половой щели. В некоторых случаях шейка матки выпадает в половую щель, а в особо тяжёлых случаях выпадает вся матка целиком. Выпадение матки описывают в зависимости от того, какая часть матки выдаётся вперёд. Больные часто жалуются на ощущение инородного тела в половой щели. Лечение может быть как консервативным, так и хирургическим, в зависимости от конкретного случая.
- Миома матки — Доброкачественная опухоль, которая развивается в мышечной оболочке матки. Состоит в основном из элементов мышечной ткани, и частично — из ткани соединительной, также носит название фибромиомы.
- Полипы матки — Патологическая пролиферация железистого эпителия, эндометрия или эндоцервикса на фоне хронически протекающего воспалительного процесса. В генезе полипов, особенно маточных, играют роль гормональные нарушения.
- Рак матки — Злокачественные новообразования в области матки.
- Рак тела матки — под раком тела матки подразумевают рак эндометрия (слизистой оболочки матки), который распространяется на стенки матки.
- Рак шейки матки — злокачественная опухоль, локализуются в районе шейки матки.
Эндометриоз — заболевание, при котором клетки эндометрия (внутреннего слоя стенки матки) разрастаются за пределами этого слоя. Поскольку эндометриоидная ткань имеет рецепторы к гормонам, в ней возникают те же изменения, что и в нормальном эндометрии, проявляющиеся ежемесячными кровотечениями. Эти небольшие кровотечения приводят к воспалению в окружающих тканях и вызывают основные проявления заболевания: боль, увеличение объёма органа, бесплодие. Лечение эндометриоза проводят агонистами гонадотропин-релизинг гормонов (Декапептил депо, Диферелин, Бусерелин-депо)Эндометрит — Воспаление слизистой оболочки матки. При этом заболевании поражаются функциональный и базальный слои слизистой оболочки матки. Когда к нему присоединяется воспаление мышечного слоя матки, говорят о эндомиометрите.Эрозия шейки матки — Это дефект эпителиального покрова влагалищной части шейки матки. Различают истинную и ложную эрозии шейки матки:Истинная эрозия — относится к острым воспалительным заболеваниям женских половых органов и является частым спутником цервицита и вагинита. Возникает она, как правило, на фоне общего воспаления в шейке матки, вызванном половыми инфекциями или условно-болезнетворной флорой влагалища, под влиянием механических факторов, нарушения питания ткани шейки матки, нарушении менструального цикла, гормонального фона.Эктопия (псевдоэрозия) — существует распространённое заблуждение, что эктопия является ответной реакцией организма на появление эрозии так как организм пытается заместить дефект слизистой оболочки влагалищной (наружной) части шейки матки цилиндрическим эпителием, выстилающим маточную (внутреннюю) часть цервикального канала. Зачастую такая путаница возникает из-за устаревшей точки зрения некоторых врачей. На самом деле эктопия — самостоятельное заболевание, мало связанное с истинной эрозией. Разделяют следующие виды псевдоэрозий:Врожденная эктопия — при которой цилиндрический эпителий может располагаться снаружи от наружного зева шейки матки у новорожденных или перемещаться туда в период полового созревания.Приобретенная эктопия — разрывы шейки матки при абортах ведут к деформации цервикального канала, вследствие чего возникает посттравматическая эктопия цилиндрического эпителия (эктопион). Часто (но не всегда) сопровождается воспалительным процессом.
| Матка | |
| лат. uterus | |
| Части матки. | |
| Расположение матки в тазовой области | |
| Кровоснабжение | маточная артерия |
| Венозный отток | вены матки |
| Лимфа | внутренние подвздошные лимфатические узлы |
| Прекурсор | Мюллеров проток |
| Каталоги |
Картина в различные периоды развития недуга
Генитальный пролапс, как правило, растянут во времени и не случается одномоментно. Начальные изменения внешне нельзя распознать, для этого требуется проводить гинекологический осмотр. Трудность диагностики заключается в том, что женщина, будучи уже больной, ничего не ощущает. Иногда у них есть боль внизу живота, дискомфорт, но таким симптомам не придается большого значения и к врачу люди не обращаются
Именно поэтому важно посещать акушера-гинеколога с профилактической целью и бороться со страхами перед не совсем приятными манипуляциями. Врачи рекомендуют проверяться ежегодно, чтобы специалист смог провести вагинальное и ректальное исследование
Первая степень пролапса матки устанавливается только после обследования на гинекологическом кресле. Врачом наблюдается картина, при которой шейка матки доходит примерно до средины вагинального канала. Такой диагноз считается еще вполне благоприятным, так как устранить проблему можно без операции, применяя при этом специальную гимнастику Кегеля, гинекологический массаж, могут назначаться пессарии, бандаж и др.
Вторая стадия диагностируется легче, так как женщина может предъявлять ряд жалоб. Частой причиной для обращения за медицинской помощью становится боль внизу живота или в тазу, усиливающаяся при ходьбе, физических нагрузках, во время полового акта. Характерен специфический симптом: ощущение «чужого» тела во влагалище. Также на этой стадии могут появляться нарушения со стороны мочевыделительной системы и пищеварительного тракта. Во время общего осмотра половых органов матка может быть не видна. Но если попросить женщину напрячь мышцы передней брюшной стенки (то же самое будет при кашле, чихании – повышении давления внутри брюшной полости любой этиологии), то будет наблюдаться подобная картина:
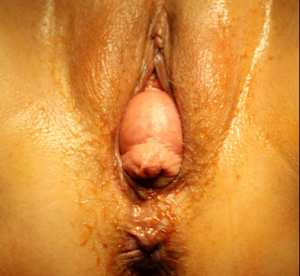
Если на второй стадии маточного пролапса шейка выходит за пределы половой щели только при повышении внутрибрюшного давления, то на третьей стадии она находится снаружи постоянно. При этом тело матки фактически находится во влагалище. Такое состояние характеризуется нарастанием всех предшествующих симптомов. Внешне половые органы на этом этапе развития выглядят так:
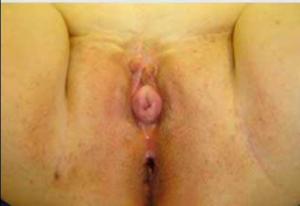
К сожалению, не редки случаи, когда женщины только в таком состоянии обращаются к врачу. Консервативное лечение при этом будет совершенно не эффективным и будет использоваться скорее в виде симптоматической терапии. Вылечить женщину можно только хирургическим путем.
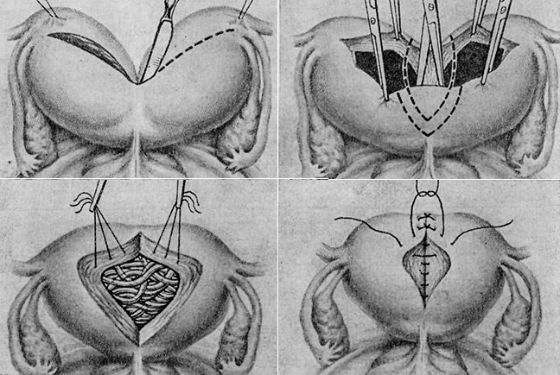
Если лечение на этой стадии развития болезни игнорируется или операция не может быть выполнена ввиду наличия медицинских противопоказаний, развивается выпадение матки. Топографически тело и шейка матки находятся за пределами половых путей. Это тяжелое состояние, требующее немедленного лечения. Выглядит полное выпадение матки следующим образом:
Строение стенки матки
Стенка матки состоит из 3 оболочек: внутренней – слизистой (эндометрий), средней – мышечной (миометрий) и наружной – серозной (периметрий), представленной брюшиной.
Строение эндометрия
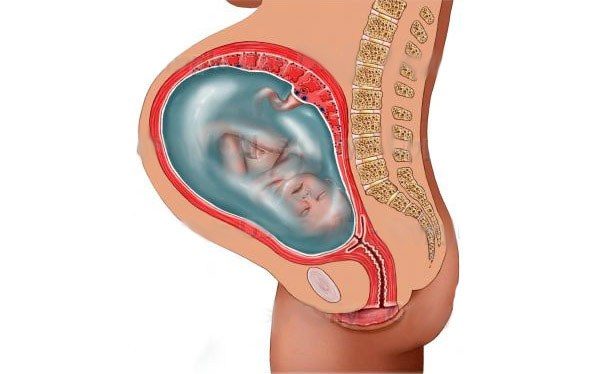
Слизистая оболочка матки покрыта мерцательным эпителием и имеет простые трубчатые железы. С наступлением половой зрелости она претерпевает периодические изменения, связанные с созреванием в яичнике яйцеклеток – женских половых клеток. Созревшая яйцеклетка с поверхности яичника по маточной трубе направляется в полость матки. Если в маточной трубе происходит оплодотворение яйцеклетки (слияние яйцеклетки и сперматозоида – мужской половой клетки), то начавший формироваться зародыш внедряется в слизистую оболочку матки, где и происходит его дальнейшее развитие, то есть начинается беременность. На 3 месяце беременности в матке формируется плацента, или детское место, – специальное образование, через которое плод получает питательные вещества и кислород от материнского организма.
При отсутствии оплодотворения эндометрий подвергается сложным циклическим изменениям, которые принято называть менструальным циклом. В начале цикла происходят структурные преобразования, направленные на подготовку эндометрия к приему оплодотворенной яйцеклетки: толщина эндометрия увеличивается в 4–5 раз, его кровоснабжение усиливается. Если оплодотворения яйцеклетки не происходит, наступает менструация – отторжение поверхностной части эндометрия и удаление его из организма вместе с неоплодотворенной яйцеклеткой. Менструальный цикл продолжается около 28 дней, из них 4–6 дней занимает сама менструация. В постменструальную фазу (до 11–14-го дня от начала менструации) в яичнике созревает новая яйцеклетка, а в матке восстанавливается поверхностный слой слизистой оболочки. Следующая далее предменструальная фаза характеризуется новым утолщением слизистой оболочки матки и подготовкой ее к приему оплодотворенной яйцеклетки (с 14-го до 28-го дня).
Циклические изменения в строении эндометрия происходят под действием гормонов яичника. В яичнике на месте созревшей и вышедшей на поверхность яйцеклетки развивается так называемое желтое тело. При отсутствии оплодотворения яйцеклетки оно существует в течение 12–14 дней. В случае оплодотворения яйцеклетки и наступления беременности желтое тело сохраняется в течение 6 месяцев. Клетки желтого тела вырабатывают гормон прогестерон, влияющий на состояние слизистой оболочки матки и перестройку организма матери при вынашивании плода.
Строение миометрия
Мышечная оболочка матки, миометрий, составляет ее главную массу и имеет толщину от 1,5 до 2 см. Построен миометрий из гладкой мышечной ткани, волокна которой расположены в 3 слоя (наружный и внутренний – продольные, средний, наиболее мощный, – циркулярный). При беременности волокна миометрия сильно увеличиваются в размерах (до 10 раз в длину и в несколько раз в толщину), поэтому к концу беременности масса матки достигает 1 кг. Форма матки становится округлой, а длина увеличивается до 30 см. Изменения размеров живота беременной женщины может представить каждый. Столь мощное развитие мышечной оболочки матки необходимо для осуществления родов, когда созревший плод выводится из организма матери путем сокращения матки и мышц брюшного пресса. После родов происходит обратное развитие матки, которое заканчивается через 6–8 недель.
Таким образом, матка – это орган, который в течение жизни периодически изменяется, что связано с менструальным циклом, беременностью и родами.
Состояние шейки матки перед родами
Шейка матки перед родами кардинально изменяется (причем практически незаметно для самой будущей мамы) — и именно это позволяет ребенку беспрепятственно появиться на свет. Какие именно претерпевает изменения матка перед родами, и в каких случаях необходимо медицинское вмешательство?
Какой должна быть шейка перед естественными родами
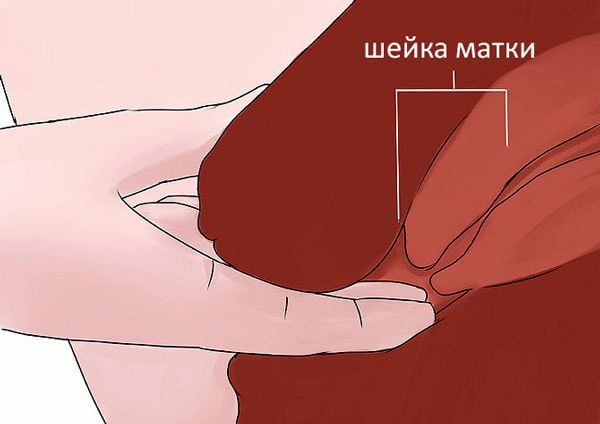
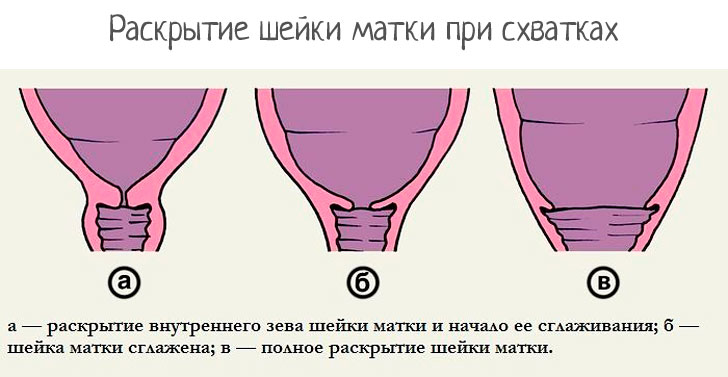
Имеет значение ее расположение в малом тазу, длина и размягченность. О том, что родовые пути женщины подготовлены, свидетельствует размягчение шейки матки перед родами до такой степени, что она начинает пропускать внутрь 1-2 пальца врача. По причине таких изменений женщина наблюдает отхождение слизистой пробки. Получается, что чем раньше началось раскрытие шейки матки перед родами, тем раньше женщина замечает этот явный признак приближения схваток.
Кроме того, она укорачивается. Известно (это фиксируется при помощи трансвагинального ультразвукового исследования), что длина шейки матки перед родами составляет не более 1 см. И постепенно полностью сглаживается.
Что же касается расположения, она становится ровно по центру малого таза, тогда как шейка матки при беременности, еще за 3-4 недели до начала родовой деятельности, отклонена кзади.
Эти 3 параметра оцениваются по двухбальной шкале. При 5 набранных баллах шейка считается зрелой.
Как простимулировать раскрытие матки медицинскими методами
Если осмотр шейки матки перед родами показал, что она еще не зрелая, тогда как вы должны, судя по подсчетам врачей, вот-вот родить, вполне возможно — вам будет предложено немного ускорить процесс, провести стимуляцию. В противном случае есть большая вероятность того, что ребенок будет страдать от кислородного голодания, так как плацента к 40-42 неделям уже не может в должной мере выполнять свои функции, она «стареет». Стимуляция медицинскими средствами возможна в условиях стационара. Используются 4 способа, иногда в комбинации друг с другом.
1. Внутримышечные инъекции Синестрола. Этот препарат ускоряет подготовку шейки к родам, но непосредственно схватки не провоцирует.
2. Введение в шейку матки палочек ламинарии — морских водорослей. Осуществляет данную процедуру врач, пациентка при этом находится на гинекологическом кресле. Палочки, по 5-6 см каждая, помещаются практически на всю длину в цервикальный канал. Приблизительно через 3-4 часа они начинают разбухать под воздействием влаги, тем самым механически раскрывая цервикальный канал. Уже через сутки обычно наблюдается раскрытие в 1 см — размягченная и короткая шейка матки перед родами — залог быстрого и легкого родоразрешения.
3. Введение в цервикальный канал геля, содержащего простагландины. К примеру, Препидил-гель. Действует обычно очень быстро, шейка раскрывается за несколько часов.
4. Внутривенное введение препарата Энзапрост, содержащего простагландины. С его введением становится мягкая шейка матки перед родами, тем самым укорачивается период схваток и изгнания плода.
Самостоятельная стимуляция родов
Чаще данные методики используются женщинами без показаний и могут быть опасны.
1. Очистительная клизма. Замечено, что после нее быстро отходит слизистая пробка, и раскрывается шейка матки. Делать можно только тем, у кого уже наступила предполагаемая дата родов, то есть ребенок точно доношен.
2. Принятие теплой ванны. Нельзя, если уже отошла слизистая пробка и околоплодные воды. Кроме того, не рекомендуется женщинам с повышенным артериальным давлением.
3. Секс. В сперме содержатся простагландины — те самые вещества, которые входят в состав препаратов, которыми стимулируют роды в условиях стационара. Не стоит заниматься сексом тем, у кого уже отошла слизистая пробка, так как велика вероятность занести инфекцию в матку. Ну а занятия сексом в презервативе в плане стимуляции раскрытия шейки матки бесполезны.
4. Физические нагрузки. Прогулки вверх и вниз по лестнице, мытье полов на корточках, уборка дома и т. д. Но не переусердствуйте. Особенно, если у вас гипертония или гестоз, или предлежание плаценты.
Теперь вы знаете какая должна быть шейка матки перед родами. Только не пытайтесь самостоятельно диагностировать насколько она готова к родам. Оставьте выполнение этой задачи врачам.
Протекание беременности и родоразрешение при двурогой матке
Двурогая матка и беременность понятия вполне совместимые. В некоторых случаях беременность может протекать без особенностей и осложнений. В серьезных случаях с выраженной патологией хирургическое вмешательство может существенно увеличить шансы женщины на то, чтобы выносить и родить здорового ребенка.
Что такое двурогая матка
Врожденные дефекты матки встречаются, к счастью, довольно редко. Двурогая матка – это наиболее распространенный вариант патологии. Полость матки обычно едина в нижних отделах и кверху расщепляется на две самостоятельные полости, два рога. Оба рога могут быть симметричны и полноценно развиты. В этом случае в каждом из них возможна беременность. Один из рогов может быть слаборазвитым, рудиментарным. Если в нем закрепляется оплодотворенная яйцеклетка, беременность проходит как внематочная и может грозить разрывом маточного рога. В редких случаях полноценная беременность наступает в обоих рогах одновременно.
Симптомы
Часто двурогая матка проявляет себя нарушениями менструального цикла, аменореей, болями при менструации и ранними выкидышами, а также бесплодием. Иногда ни один симптом не проявляется, а об особенностях строения матки узнают лишь при плановом УЗИ во время беременности.
Причины
Аномалия развития матки закладывается в первом триместре внутриутробного развития. Причинами могут стать как злоупотребление алкоголем и никотином, токсические отравления, так и инфекционные болезни, включая грипп, краснуху, токсоплазмоз.
Диагностика
Заподозрить патологию можно при помощи УЗИ. Для уточнения диагноза используются гистероскопия, МРТ и даже лапароскопия. Если двурогая матка при беременности препятствует ее нормальному протеканию, или же зачатие вовсе не происходит, основным методом лечения является хирургическое вмешательство. Основными задачами обследования и лечения является выявление и иссечение рудиментарного рога, удаление внутриматочной перегородки и восстановление нормальной единой полости матки. После проведения операции беременность должна наступить не ранее чем через год. Для этого в полость матки устанавливают внутриматочную спираль. Более раннее наступление беременности чревато разрывом матки.
Прогнозы после хирургического восстановления полости очень благоприятные. Процент невынашивания беременности снижается в несколько раз.
Вынашивание ребенка и родоразрешение
Протекание беременности при двурогой матке всегда должно находиться под пристальным медицинским контролем. В случае, если беременность закрепилась в полноценном роге, а внутриматочная перегородка отсутствует или иссечена хирургически, проблемы могут начаться лишь к концу первого триместра. Связано это с тем, что плоду может не хватать места, а также может быть нарушено кровоснабжение плода. На более поздних сроках могут возникать такие патологии развития беременности, как предлежание и раннее старение плаценты, истмико-цервикальная недостаточность, угроза прерывания.
При необходимости, начиная с 28 недели беременности, может быть проведена операция кесарева сечения для сохранения жизни плоду.
Решение о том, как будут проходить роды, будет зависеть от нескольких причин. В первую очередь, это расположение плода и анатомические особенности женщины. Очень часто при двурогой матке имеет место тазовое предлежание. Естественные роды возможны, но при этом и женщина, и врачи должны быть готовы к тому, что может понадобиться экстренное кесарево сечение.
Двурогая матка – не приговор. При грамотном медицинском контроле возможно вполне естественное вынашивание и рождение здорового ребенка.
Без матки – никуда!
Сотни трутней, десятки тысяч пчел-работниц и всего одна пчелиная матка – обычный состав пчелиной семьи. Пчеломатка – ее основа, не только воспроизводит рабочих пчел, но и заботится об «опознавательных знаках» для объединения роя.
Королева-мать выделяет специальные феромоны, чтобы ее узнавали пчелы роя, а также с помощью маточного вещества «метит» свой рой. Особое маточное вещество распространяется по всему улью и пчелам из одной семьи по запаху легко можно определить чужих или своих собратьев.
Пчелиная семья без матки обречена на гибель, поэтому пчелы заботятся о своей королеве. В случае ее смерти или при прекращении производительности пчелиная семья с помощью новых личинок быстро восполняет потерю и снова начинает жить полноценной жизнью.
Определение
Что такое матка? Это основная часть репродуктивной системы. Она, вместе с другими важными функциональными составляющими, является основным органом, необходимым для зачатия и вынашивания ребенка. В данном материале она рассмотрена вместе с придатками, потому что без них не функционирует. Структура и ее строение вместе с придатками представляет схема в данной статье.
Шейка
Шейка представляет собой цервикальный канал. Изнутри он выстлан эндометрием, а состоит из эластичной мышечной ткани. Структура шейки матки также предполагает наличие большого количества цервикальных желез, которые вырабатывают особую цервикальную слизь. Длина шейки составляет 3-4 см, но изменяется на протяжении беременности.
Эта часть соединяет полость матки с влагалищем. Именно по цервикальному каналу сперматозоиды проникают в полость для оплодотворения в ней яйцеклетки.
Тело
Тело матки – осн6овная часть этого органа. Оно имеет округлую или слегка яйцевидную форму, которая изменяется при беременности. Состоит из полости и стенок, которыми эта полость сформирована. Нижней (относительно расположения в организме) своей частью тело соединяется с шейкой матки, под тупым углом, если расположение шейки нормально. С двух сторон к органу присоединяются фаллопиевы трубы.
Норма габаритов для этой части органа такова:
- Вес матки – 50-60 г, у рожавших женщин – до 80 г;
- Длина матки – 4-7 см;
- Ширина – до 4 см;
- Толщина матки – 4-5 см.
Подробнее читайте в статье: «Размеры матки» .
Полость
Полость матки – это то свободное пространство, которое имеется внутри тела матки и сформировано маточными стенками. Именно в нем происходит оплодотворение яйцеклетки, там впоследствии формируется плацента и эмбрион и т. д. Объем этого пространства составляет 5-6 кубических сантиметров. Но во время беременности он значительно увеличивается.
Стенки
Сколько слоев имеют маточные стенки? Если смотреть на них в разрезе, то можно выделить три функциональных слоя:
- Эндометрий (расположен внутри);
- Миометрий (мышечный слой;
- Субсеррозная оболочка (внешний слой).
Такое строение постоянно для всей полости, то есть, его имеет как задняя, так и передняя стенка матки. Стенки матки в норме имеют изменчивую толщину, зависящую от стадии менструального цикла. Они могут достигать 3-4 см в толщину.
Связки
Связки матки и фасции – образования, которые фиксируют тело матки в малом тазу. Они достаточно эластичны, потому способны растягиваться при увеличении полости органа при вынашивании. Они соединяют стенки матки с брюшиной, другими органами, мышечной тканью. Благодаря им органы размещены в малом тазу на некотором расстоянии и не давят друг на друга. Толщина связок 3-5 мм.
Яичники и придатки
Яичники – парное образование, соединенное с телом органа фаллопиевыми трубами. В них созревают особые фолликулы, в которых, во время овуляции, формируется яйцеклетка. Затем она их покидает и попадает в полость матки. Также эти органы продуцируют гормоны эстроген и прогестерон, которые контролируют менструальный цикл. Нормальный размер одного яичника составляет 30-40 мм, при климаксе они уменьшаются до полутора-двух см.
Маточные трубы
Иное их название фаллопиевы трубы. Они соединяют полость матки с яичниками. Выходя их яичника, яйцеклетка именно по ним попадает в полость матки. Как и яичники, этот орган парный. Нормальные показатели для этого органа – длина 10-12 см, и ширина просвета 2-5 мм. Состоят из миометрия, изнутри выстланы эндометрием, имеют сократительную способность.
Кровеносная система
Имеется большая парная маточная артерия, именно через нее к органу поступает кровь. Доносят до органа ее ветки подвздошной артерии. Маточные артерии располагаются с двух сторон между связками, а их ветви расходятся к поверхностям органа спереди и сзади. По достижению дна органа маточная артерия перестает быть единой и разделяется на множество ветвей, которые направляются к придаткам.
Лимфатические сосуды связаны с лимфоузлами поясницы. А кроме этого – с внутренними лимфоузлами подвздошной артерии, крестца и паха.
Нервная система
Она не слишком активная и осуществляется по тазовым крупным, внутритканевым, нервам. Сигналы приходят из подчревного сплетения, его нижней части.
Одиночные осы
Способы постройки гнёзд у одиночных ос более разнообразны, чем у общественных. К примеру, роющие осы (или осы-землерои) и цветочные осы строят ячейки в защищённых местах, как правило, со стороны стены. Гончарные осы (или пилюльные осы) аналогичным образом строят гнёзда подобные вазе из грязи зачастую с несколькими ячейками, прикрепляемыми к веткам деревьев или к стене. Большинство других хищных ос зарываются в почву или стебли растений, и лишь немногие особи вообще не строят гнёзда, предпочитая естественные впадины, например, маленькие отверстия в древесине или поры трёхслойного картона. Примечательно также, что одиночные осы, в противоположность общественным, закладывают яйца в каждую отдельную ячейку, после чего она запечатывается так, что между личинками и взрослыми вообще не происходит никакого взаимодействия. При этом у некоторых видов яйца с личинками мужского пола выборочно помещаются в меньший лоток, что позволяет сделать вывод о том, что мужские особи, как правило, меньше женских.
К осам относятся:
Для этих перепончатокрылых (как и для пчёл) наблюдаются все стадии перехода от одиночного образа жизни к общественному (в отличие от семейства Муравьи, которое является единственным полностью социальным).
В гнездах общественных ос порой паразитирует целый ряд насекомых: наездники, осы-немки, осы-блестянки, мухи-журчалки. Все они паразитируют на личинках и куколках.
Диагностика патологии
Распознать и оценить данную аномалию можно, применив несколько диагностических методов:
- Гинекологический осмотр. Опытный гинеколог может заподозрить аномалии строения с помощью бимануальной пальпации через брюшную стенку. Визуальное обследование с помощью вагинальных зеркал позволяет заметить наличие перегородки во влагалище или атипичное строение шейки матки.
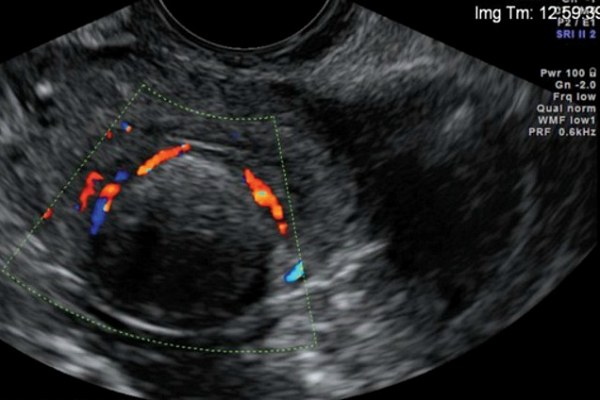
- УЗИ. Чаще всего для первичной диагностики врач использует абдоминальный метод. Для уточнения масштабов и характера отклонений используется специальный вагинальный датчик. Легкие степени деформации матки плохо видны на 2D-УЗИ, поэтому целесообразнее использовать 3D-аппаратуру с более высокой степенью разрешения.
- Обзорная рентгенография. Данный метод не является точным. Чаще всего двурогая матка на рентгеновском снимке обнаруживается случайно в ходе рентгенодиагностики, проводимой по какому-нибудь другому поводу.
- Гистеросальпингография заключается во введении рентгеноконтрастного агента в маточную полость через шеечный канал и последующей рентгенографии. Данный метод является недостаточно информативным, так как с его помощью невозможно рассмотреть атрезированные и полностью замкнутые полости;
- Гистероскопия. Эндоскопическое исследование матки позволяет определить размеры и полости матки, состояние эндометрия, обнаружить внутриматочные перегородки и оценить проходимость маточных труб;
- Лапароскопическое исследование. Представляет собой малоинвазивный хирургический метод. Эндоскоп вводится в брюшную полость через микроразрез на коже пациентки. Данная методика позволяет сочетать диагностические манипуляции с лечебными;
- МРТ — метод магнитнорезонансной томографии обладает несколькими преимуществами, такими как неинвазивность, высокая точность, информативность. С помощью МРТ определяют не только форму и степень аномалии, но и состояние всех слоев маточной стенки, наличие воспаления и состояние окружающих матку тканей и органов.
Первые признаки беременности
В организме женщины после зачатия происходит множество изменений за счет усиленной выработки специального гормона. Он называется – ХГЧ – хорионический гонадотропин человека. Организм начинает вырабатывать его сразу же после внедрения оплодотворенной яйцеклетки в стенку матки.
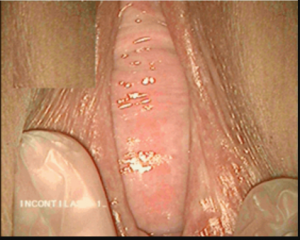
Под воздействием особого гормона кровоснабжение главного женского органа увеличивается, ткани набухают. Какой становится шейка матки на ранних сроках беременности?
Ее первые изменения касаются окраски. Из нежно-розовой она превращается в багрово-синюшную.
Ее внешний вид меняется в связи с усиленным кровенаполнением гинекологических органов и появлением новых сосудов – уже началась закладка плаценты – в дальнейшем через нее будет осуществляться поступление питания к плоду и забор от него продуктов жизнидеятельности.
На ранних сроках беременности шейка матки становится мягче и легко сдвигается. Впервые это состояние описано гинекологами Гаусом и Губаревым. Перешеек, который находится между шейкой матки и самой маткой, размягчается, что создает возможность безболезненного сдвижения обычно неподвижной части органа со своего места.
Диагностировать наступление зачатия можно и по признаку Гентера. На ранних сроках беременности положение шейки матки меняется – поскольку сама матка смещается кпереди, из-за размягчения перешейка. Из-за этого шейка, которая во время овуляции открыта и приподнята вверх, опускается.
При пальпации сама матка на этом сроке беременности становится выпуклой, на ее передней поверхности по средней линии появляется утолщение, которое можно охарактеризовать, как гребневидное. Нужно сказать, что этот признак не обязательный, иногда утолщение прощупать не удается.
Поскольку сама матка отклонена вперед, то шейка начинает прогибаться назад. Как только эмбрион закрепляется, мягкая шеечная структура меняется, она становится твердая – или правильнее охарактеризовать – плотная.
Кроме того, что смещается положение органа, он еще меняет и форму. Если беременность первая, то шейка матки плоская, широкая и имеет цилиндрическую форму. У женщин, которые уже рожали, орган приобретает форму конуса – то есть выпячивается.
Такое наблюдается, если предыдущая беременность закончилась выкидышем.
Основные элементы
Как матка выглядит можно посмотреть на картинках, которых очень много представлено в сети. Но такой обзор не может дать четкого понимания анатомических особенностей органа. Далее показано на фото крупным планом, как выглядит матка у женщины.
Более детально его изучить можно посредством проведения ультразвукового исследования. Первой частью выступает матки дно. Оно располагается вверху, имеет выпуклую форму. В серединной части находится расширенная полость – это тело органа, шейка находится в нижней части, и она заужена.
Стенки
Стенки матки состоят также из нескольких слоев. Первой является серозная оболочка, именуемая периметрием. Ткани называют внешними, поскольку они обращены к полости и тесно связаны с покровами кишечника и мочевого пузыря. Основным составляющим здесь выступают соединительные волокна.
Миометрий является следующим слоем, которым покрыта у женщины матка. Он имеет большую толщину и располагается в серединной части органа. В его состав входит три структуры мышц, а именно, продольные, круговые и внутренние. Здесь представлены слои, которые имеет матка (фото, позволяет максимально визуализировать анатомические особенности).
Последним слоем выступает эндометрий, который имеет не только базальные, но и функциональные слои. Они обращены внутрь полости матки. Главным составным элементом здесь выступают клетки эпителия, за счет которых и образовываются выделения.
Шейка
Задаваясь вопросом, что такое матка, можно сказать, что это репродуктивный орган, который имеет достаточно сложную структуру, много составных элементов и несет ответственность за нормальное внутриутробное развитие плода после прикрепления эмбриона к ее стенке. Шейка матки отличается содержанием большого количества соединительных тканей, в которых повышено содержание коллагена.
Что касается мышечных элементов, то здесь их значительно меньше, чем в других частях органа. Строение матки женщины, в частности ее шейки в нижнем отделе, можно назвать по-своему уникальным. Размер находится в пределах 3-4 сантиметров, а по топографии ее можно разделить на влагалищную и надвлагалищную часть.
На фото крупным планом матка женщины, а также выделена часть, где находится шейка.
Снаружи шейки располагается вход в цервикальный канал, который именуют зёвом. Если женщина уже проходила через естественные роды, то у них данный элемент приобретает округлую форму, у нерожавших девушек он щелевидный. Располагается данный анатомический элемент в центральной части малого таза.
В зависимости от периода менструального цикла, положение шейки матки будет меняться, что обусловлено гормональными изменениями в организме. Однако проводить манипуляции по определению текущего периода самостоятельно не рекомендуется, поскольку не исключается фактор занесения инфекции.
Стенки шейки матки содержат большое количество кровеносных сосудов. Кровообращение здесь регулируется за счет наличия и работы парных маточных артерий и внутренних ветвей подвздошной артерии. Благодаря древовидной основе происходит питание мелких сосудов, тем самым обогащая кислородом и питательными веществами весь орган в целом.
Как устроена кровеносная система женской матки, фото демонстрирует максимально понятно.
Изначально кровь проходит по капиллярам, после чего отмечается ее скопление в сосудистых структурах крупного размера. Ими являются маточные вены, подвздошные сосуды и яичники. Помимо этого орган еще имеет и лимфатические узлы. Эндокринная система организма продуцирует определенные половые гормоны, благодаря которым происходит нормальное функционирование матки и жизнедеятельность тканей.
Также определенную важность в нормальной работе репродуктивного органа имеет и устойчивость нервной системы. Дело в том, что на стенках имеется определенное количество нервных окончаний, которые ответвляются в сторону таза, а также взаимосвязаны с подчревным сплетением