Причины защемления нерва в ноге и методы лечения
Содержание:
- Методы диагностики
- Кости нижних конечностей
- Какими бывают невротические боли
- Прогноз и профилактические рекомендации
- Диагностика
- Проблемы с седалищным нервом
- Профилактика
- Лечение поражения подошвенного нерва
- Разновидности
- Беременность и защемление нерва на ногах
- Причины и провоцирующие факторы
- Причины
- Терапия
- Основные симптомы
- Как лечить защемление нерва в ноге
- Что рекомендуют врачи
- Лечение в домашних условиях
- Способы лечения
- Лечение воспалительных заболеваний
- Диагностика
- Болезни ног из-за нервов
- Диагностика
Методы диагностики
Чтобы выявить симптомы воспаления седалищного, бедренного или большеберцового нерва, снять острую боль и провести лечение, необходимо проконсультироваться с врачом-невропатологом. Доктор проводит осмотр и опрашивает больного. Делаются рентгеновские снимки поврежденной конечности в разных проекциях, может понадобиться проведение магниторезонансной томографии.
В целях диагностики ишиаса, невралгии проводят тест Ласега или проверяют «симптом натяжения». Суть методики основана на выявлении спастических сокращений мышц при защемлении нервных корешков. Когда при сгибании выпрямленной ноги в тазобедренном суставе происходит натяжение седалищного, бедренного и большеберцового нерва, пациент ощущает острую боль в ноге, пояснице, бедре.
Выявить воспаление нервов помогают симптомы Леррея. Больного просят подняться из положения лежа с прямыми ногами. Резкий болевой синдром указывает на поражение бедренного, седалищного или большеберцового нерва. Защемление позвонков определяют методом Бехтерева. Больному поднимают здоровую ногу, при этом боль появляется в пораженной конечности.
Дополнительно пациенту может понадобиться консультация ревматолога, нейрохирурга, вертебролога, онколога, травматолога и сосудистого хирурга. Специалисты помогут правильно установить диагноз и назначить лечение.

Кости нижних конечностей
Костей огромное множество, но большинство из них объединено в систему. Рассматривать маленькие косточки по отдельности нет смысла, так как их функция осуществляется только в том случае, если они работают в комплексе.
Бедро
Бедро — это область между коленом и тазобедренным суставом. Эта часть тела свойственна не только человеку, но и многим птицам, насекомым и млекопитающим. В основе бедра — самая длинная в теле человека трубчатая (бедренная) кость. Форма похожа на цилиндр, поверхность на задней стенке шероховатая, что позволяет прикрепляться мышцам.
В нижней части бедра есть небольшое деление (медиальный и латеральный мыщелки), они позволяют этой части бедра скрепляться с коленным суставом подвижным методом, то есть чтобы в дальнейшем без препятствий осуществлять основную функцию движения.
Бедренная кость
Мышечная схема строения состоит из трёх групп:
- Передняя. Позволяет разгибать и сгибать колено вплоть до угла в 90 градусов, что обеспечивает высокую подвижность.
- Медиальная (средняя часть). Сгиб нижней конечности в области таза, движение и вращение бедра. Также данная мышечная система помогает движению в коленном суставе, осуществляя некую поддержку.
- Задняя. Обеспечивает сгибание и разгибание ноги, осуществляет вращение и движение голени, также способствует вращению туловища.
Голень
Область голени начинается около колена и заканчивается началом стопы. Строение этой системы достаточно сложное, ведь на голень осуществляется давление практически всего тела человека, при этом никакой сосуд не должен препятствовать движению крови, а нервные окончания должны нормально функционировать.
Каждая кость окружена мышечной тканью для осуществления движения. В этой области больше всего нервных окончаний, чтобы не допустить повреждения.
Голень помогает осуществлению следующих процессов:
- разгибанию/сгибанию пальцев, в том числе большого;
- осуществлению функции передвижения;
- смягчению давления на стопы.
Мышцы голени
Стопа
Функции данной конечности огромны, ведь стопа выдерживает постоянную ежедневную нагрузку в размере 100-150% от массы тела человека. Это при условии, что в среднем мы ходим около шести тысяч шагов в день, однако редко когда ощущаются болевые ощущения в области стоп или голени, что говорит о нормальном функционировании этих нижних конечностей.
Стопа позволяет:
- Удерживать равновесие. Она подвижна во всех плоскостях, что помогает устоять не только на ровной поверхности, но и на наклонной.
- Осуществлять отталкивание от земли. Стопа помогает сохранить весовой баланс тела, при этом позволяет совершать движение в любую сторону. Шаг происходит именно благодаря ей, после чего начинает передвигаться всё тело человека. Стопа — основная точка опоры.
- Уменьшать давление на остальную костную систему, выполняет функцию амортизатора.
Схема костей стопы с подписями
Какими бывают невротические боли
В 50 % случаев пациентов с неврозами беспокоит головная боль. Ее появление объясняется негативными процессами в нервной системе, затрагивающими головной мозг. В иных случаях болевой синдром распространяется на другие области тела:
- спину;
- мышцы;
- нижние конечности;
- желудок.
У многих пациентов при неврозе болит сердце, появляются периодические головокружения. Иногда происходит распространение неприятных ощущений по всему организму. Наибольший дискомфорт вызывает появление блуждающих болей, возникающих в самых разных областях тела.
Одновременно с болевыми ощущениями может иметь место тремор конечностей, побледнение кожных покровов, снижение либидо, эректильная дисфункция, повышенная утомляемость, бессонница.
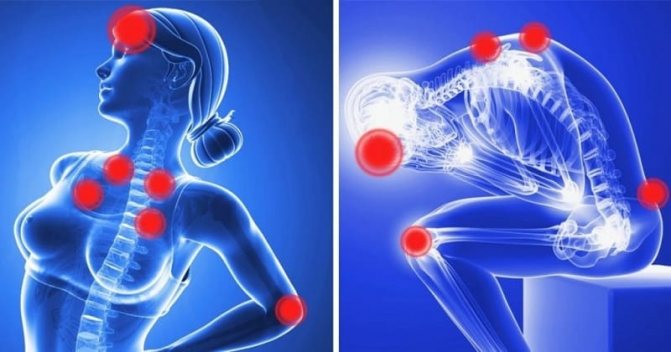
Блуждающие боли при неврозах возникают в разных областях тела, доставляя серьёзные неудобства не только пациентам, но и врачам
Прогноз и профилактические рекомендации
При своевременном обращении к врачу и начатом лечении прогноз неврита нижних конечностей благоприятный, поскольку нервная ткань хорошо восстанавливается. Профилактика патологии заключается в устранении усталости ног после тяжелой физической нагрузки. Это могут быть расслабляющие ванны с добавлением эфирных масел и массаж. Рекомендуется вовремя лечить травмы, не допуская отечности окружающих тканей, которая ведет к сдавливанию нерва.
Следует избегать переохлаждения, а при длительном пребывании на холоде — утеплять конечности. А также нужно полностью излечивать инфекционные заболевания. Необходимо отказаться от вредных привычек и вести активный образ жизни. Это укрепляет кости и иммунитет, предупреждает развитие остеоартроза позвоночника и нижних конечностей.
Диагностика
Для установления диагноза требуется осмотр больного врачом-невропатологом. Клиническая картина складывается из визуальных признаков, жалоб пациента, обследования на наличие рефлексов, изучения анамнеза.
Затем назначаются лабораторные исследования (общий и биохимический анализ крови, анализ мочи). Для уточнения вида нейропатии, дифференциальной диагностики назначается современный аппаратный методы электронейромиография. Эта процедура помогает выявить отдел поражения нервной системы на всех уровнях, установить локализацию и вид поражения (тела нейронов, их оболочки, нервные волокна и т.п.).
Для успешного лечения полинейропатии важно бороться с ее причиной. Часто ею бывает фоновое заболевание с хроническим течением
Для конкретизации причин болезни ног больного отправляют на дополнительные обследования, перечень которых зависит от индивидуальной клинической картины:
- УЗИ почек, щитовидной железы, других внутренних органов;
- спинномозговая пункция;
- анализ крови на содержание глюкозы (на сахар) и другие исследования.
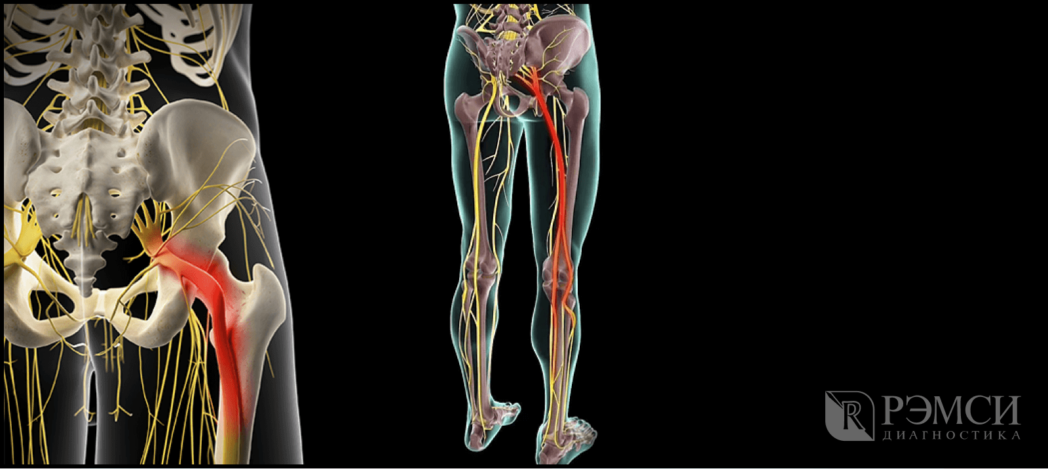
Проблемы с седалищным нервом
Такая причина сильных болевых ощущений очень распространена. Сложность проблемы заключается в том, что этот нерв идет от поясницы и до пальцев ног. Соответственно, боль может чувствоваться по всей его длине.
Помимо вышеперечисленных причин факт защемления этого нерва может быть следствием сахарного диабета, переохлаждения, воспалительного процесса и травм позвоночника. Более того, сам седалищный нерв также способен воспаляться.

При таком заболевании болевые ощущения могут значительно усиливаться в положении сидя. Иногда присутствует ощущение окаменения. Боль в задней части ноги не проходит и беспокоит пациента на стабильной основе. Это очень тяжелое состояние, при котором практически невозможно отдыхать и приходится мириться с крайне суровым дискомфортом. Но терпеть такую боль не нужно, поскольку подобная проблема поддается лечению.
Профилактика
Парестезия не считается опасным состоянием, но может причинять сложные неприятности, такое расстройство лучше предотвращать. Рассмотрим несколько полезных рекомендаций:
- Не сидеть долго в одной позе.
- Если нужно продолжительно ходить или стоять на месте, обувь должна быть удобная.
- Организм требует закалки, понадобятся прогулки и спортивные занятия.
- Не допускать усиленного травматизма и физического перенапряжения.
- Корректировать рацион питания, есть больше витаминов, горячей еды.
- Регулировать массу тела, избегать ожирения.
- Не поддаваться эмоциональному перенапряжению.

От такого симптома трудно избавиться. Нужно выяснить причину такого состояния и проявлять больше внимательности к здоровью.
- Разберемся, при каких признаках нужно обращаться к врачу:
- Ухудшение чувствительности сменяется возникновением боли.
- Парестезия проявляется в большом пальце, но перетекает на всю ногу.
- Чувство, как будто пальцы отлежены, не проходит целый день.
- Побелела кожа.
- Наблюдаются покраснения и отечность.
- Меняется походка.
- Утрата чувствительности к температурному воздействию.
Онемение большого пальца на ноге может происходить по разным причинам, отличающимся по степени сложности. Поэтому нужно без промедления обращаться к врачу при возникновении таких признаков. Только врачу можно определить причину онемения. Разные преобразования в сторону здорового образа жизни будут приносить пользу.
Лечение поражения подошвенного нерва
Лечение назначается только после подтверждения диагноза врачом-специалистом. Проводится симптоматическое лечение (противоотечные средства, анальгетики). Показаны физиолечение, массаж, новокаиновые и гидрокортизоновые блокады, ортопедическая коррекция. Хирургическое вмешательство требуется при неэффективности консервативного лечения.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Трамадол (анальгезирующее средство). Режим дозирования: в/в, в/м, п/к в разовой дозе 50-100 мг, возможно повторное введение препарата через 4-6 ч. Максимальная суточная доза — 400 мг.
- Вольтарен (нестероидное противовоспалительное средство). Режим дозирования: в/м в дозе 75 мг (содержимое 1 ампулы) 1 раз/сут.
- Кетопрофен (нестероидное противовоспалительное средство). Режим дозирования: в/м: 100 мг 1-2 раза в сутки; после купирования болевого синдрома назначают внутрь в суточной дозе 300 мг в 2-3 приема, поддерживающая доза 150-200 мг/сут.
- Диакарб (диуретик). Режим дозирования: внутрь по 0,25 г 2 раза в день (утро, день) в течение 5-7 суток.
- Мильгамма (комплекс витаминов группы В). Режим дозирования: терапию начинают с 2 мл внутримышечно 1 р/д на протяжении 5-10 дней. Поддерживающая терапия — 2 мл в/м два или три раза в неделю.
Разновидности
Существует несколько классификаций заболевания, которые имеют различные симптомы и лечение, отличаются характером повреждений и т.д. Но чаще всего используют классификацию по этиологии прогрессирования заболевания:
- диабетическая невропатия – патология, которая начинает прогрессировать из-за снижения содержания глюкозы в сыворотке крови. Такое заболевание, как диабетическая нейропатия, является следствием сахарного диабета;
- алкогольная форма. Она характеризуется авитаминозом, который наносит удар по иммунной системе. В процессе злоупотребления крепкими спиртными напитками и продуктами, содержащими этанол, усложняются метаболические процессы. Этанол, распадаясь в организме, задерживает всасывание витаминов в кишечнике. Если вовремя не начать принимать препараты и не прекратить потребление алкоголя, можно лишиться двигательной функции навсегда;
- посттравматическая нейропатия – прогрессирует по причине механического повреждения, сдавливания нервных волокон или их отростков. Эта патология в основном верхних конечностей, затрагивает локтевые, седалищные, малоберцовые нервы. Вследствие поражений может вызываться нейропатия лучевого нерва или нервов нижних;
- ишемическая разновидность недуга. Возникает из-за плохого кровоснабжения нервных окончаний.
Так же полинейропатия нижних конечностей разделяется по принципу локализации поражения:
- дистальная нейропатия имеет характер одновременного, т.е. симметричного разрушения стволовых нервов ног. Такая форма заболевания отличается болью в области ног, покалыванием и сниженной чувствительностью. Она так же, как и диабетическая полинейропатия, может появиться вследствие сахарного диабета;
- проксимальная форма выражается в болевых ощущениях тазобедренных суставах и ягодицах. С течением болезни больному все сложнее ходить и вскоре он уже не сможет справляться без сторонней помощи.
Существует еще одно разделение на виды с учетом пораженного участка:
- периферическая нейропатия нижних конечностей возникает при потере передачи сигнала от ЦНС к внутренним органам, мышцам;
- автономная. В этом случае поражаются нервные окончания внутренних органов, выполняющих функции организма автоматически. Вследствие такого нарушения возникает недержание мочи, непроизвольная дефекация, дискинезия желчи и т.д.;
- сенсорная невропатия. Снижается чувствительность пораженного органа, ЦНС перестает получать импульсы от рецепторов ткани. Человек при этом не чувствует боли, покалывания, не ощущает температуру и вибрацию. Но испытывает другие неприятные симптомы: онемение, жжение и т.д.;
- моторно сенсорную нейропатию можно отличить от всех остальных по тому, что тело человека не может двигаться или происходят неконтролируемые движения, теряется часть или целая группа различных рефлексов. Чувствительность при этом сохраняется, сенсорная нейропатия при этом является противоположно характеризующейся.
Беременность и защемление нерва на ногах
Омрачить период беременности может простреливающая боль в спине и ноге. Главной причиной такого состояния является ишиас — защемление седалищного нерва.
Некоторые дамы думают: боль при беременности – это показатель того, что расходятся тазовые кости. Но ишиас характеризуется наличием таких симптомов:
- резкая простреливающая боль;
- жжение или онемение конечности;
- боль только в одной конечности;
- боль из поясницы отдает в ногу;
- невозможно передвигаться.
Возникнуть воспаление или защемление нерва может во 2 триместре беременности. Плод увеличивается с каждым месяцем и начинает давить на тазовые кости и позвоночник. Так как органы в период вынашивания младенца особенно чувствительны, женщине сложно переносить боль.
Лечение беременных женщин отличается от терапии обычных пациентов. Будущим мамам нельзя принимать большинство лекарств. В основном терапия сводится к немедикаментозным методам:
- массаж;
- ванны;
- гимнастика;
- постельный режим;
- компрессы;
- ношение обуви без каблуков.
Эти методы не избавят от боли, но помогут будущей маме ее легче перенести. Ведь главное – это здоровье ребенка.
Защемление седалищного нерва – не опасное для жизни заболевание, но избавиться от него проще при появлении первых симптомов. Чем раньше больной обращается за помощью к профессионалам, тем быстрее можно определиться с лечением и купировать боль.
Причины и провоцирующие факторы
Анатомически правильное соотношение структур позвоночника и костей таза с нижними конечностями и мышечно-связочными элементами скелета человека исключает появление в них дискомфорта и ограниченности движений. Под состоянием, когда защемило нервы на ноге, понимают деформации в перечисленных объектах – травматического, опухолевого либо воспалительного характера.
В прямой зависимости от локализации патологического очага – уровень, на котором зажало мышцу в ноге, врачи традиционно выделяют корешковый синдром, поражение грушевидной мышцы, воспаление седалищного либо большого берцового нерва.
Чаще всего люди обращаются за медицинской помощью по причине травмы – прямого удара по корпусу и ногам, автоаварии, падения с высоты. Итогом подобной ситуации станут переломы костей, растяжения/разрывы связочного либо сухожильного аппарата. Одновременно негативное воздействие оказывается непосредственно на нервное волокно в ноге, или же его сдавливает внутренняя гематома.
Не менее часто специалисты сталкиваются с болевыми ощущениями у людей в районе ноги из-за защемления нерва воспалительным очагом – в костных структурах, в мягких тканях, либо органах малого таза. Различные инфекции и деструктивные процессы с течением времени и при отсутствии лечения могут закончиться именно нарушением движений в ноге. Реже подобный результат появляется из-за опухолей – доброкачественных либо злокачественных.
Провоцирующими факторами выступают:
- ожирение;
- авитаминоз;
- чрезмерная физическая активность;
- тяжелые виды спорта;
- неправильная осанка;
- узкая одежда, обувь.
Соотнести симптоматику ущемления нерва в ноге с возможными причинами под силу только врачу. Он же назначается адекватное лечение.
Причины
Почему после стресса болят мышцы? Люди, которые пребывают в стрессовом напряжении, чувствуют признаки психометрического расстройства. Это могут быть сбои в деятельности внутренних органов, появление головной боли.
Когда организм находится в стрессовом состоянии, происходит выброс адреналина, из-за чего возникает сильная тревога. Можно попробовать успокоиться самостоятельно: сон, отдых, чтение любимой книги, общение с родными. Снять тревогу помогут лекарства седативного класса или травяные настои:
- мята, хмель и крапива;
- пассифлора, тимьян, зверобой;
- листья ивы;
- пустырник или валерьяна.
Снять боль в груди от нервов можно при помощи Новопассита, Нервофлукса, Персена. Прекрасно снимают напряжение витамины В1-В12. Их несложно найти в аптеке. Чтобы восстановить силы, которые были потрачены на борьбу со стрессом, необходимы витамины Е и С.
Терапия
Комплексная терапия определяется после определения реальной причины онемения. Она подразумевает другие необходимые мероприятия:
- Употребление медикаментов или хирургическое вмешательство, благодаря которым определяется пережатие нервных корешков.
- Витаминные комплексы стабилизируют обмен веществ и нервные волокна.
- Назначение лекарств, снижающих количество холестериновых бляшек. Такая разновидность препаратов имеет отношение к статинам и помогает регулировать концентрацию холестерина в крови.
- Употребление лекарств, воздействующих на качество кровообращения.
- Препараты, уменьшающие количество отложений солей на суставах.
Физиотерапия отличается положительными результатами при решении проблемы онемения большого пальца на ноге.
Физиотерапевтические процедуры подразумевают:
- Массажные процедуры.
- Аппликации с использованием парафина.

- ЛФК.
- Электрофорез.
- Электростимуляция.
- Грязь, содержащая много полезных микроэлементов.

- Контрастные ванны.
- Магнит.
В запущенных ситуациях приходится практиковать хирургическое лечение.
Основные симптомы
Известно несколько признаков, по которым можно сделать заключение о факте сдавливания нервного волокна. Человек испытывают резкую, пронизывающую и стреляющую боль в нижней конечности. Болевой импульс проходит длинный путь по всему нерву, затрагивая и исполнительную часть рефлекторной дуги.
При защемлении боль носит периодичный характер: она возникает достаточно внезапно и так же исчезает. Неприятные ощущения дают о себе знать вновь. При этом нога больного выглядит следующим образом: фаланги в полусогнутом состоянии, другие в расслабленном, боковой палец отведен в сторону и напряжен. В пясти некоторые мышцы атрофированы.
По локализации боли в ноге можно выделить несколько видов:
- Ишиалгия. Боль пронизывает область от крестцовой зоны и ягодицы, спускаясь до тыльной части ноги.
- Люмбоишиалгия. Неприятные ощущения локализованы в пояснице и ягодице, иногда переходят в заднюю часть ноги. При этом можно заметить покраснение и местный отек. В тяжелых случаях приступ сопровождается потливостью, невозможностью ходить и двигаться, а также возможна полная атрофия.
После приступа человек еще долго испытывает боль. Она особенно обостряется при длительной ходьбе, стоянии или нахождении в статическом положении. Причины, когда в ногу стреляет как током, могут быть различными.
Как лечить защемление нерва в ноге
— массаж;
— ударно-волновая терапия;
— иглоукалывание;
— электростимуляция;
— мануальная терапия;
— остеопатия и др.
Если причиной боли не является воздействие грыжи или протрузии в поясничном и крестцовом отделе, то защемление нерва в ногелечится достаточно быстро.
Но когда пациент жалуется на слишком сильную боль, то для нормализации его состояния до окончания лечения могут назначаться новокаиновые блокады и обезболивающие препараты. Наряду с этими мерами больному прописывается постельный режим или спокойный образ жизни. То есть отсутствие резких движений, ощутимых нагрузок, в том числе и после завершения постельного лечения.
Определяясь с тем, как вылечить защемление нерва в ноге у конкретного пациента, врачи уделяют внимание и процессу восстановления функций нерва. Для достижения такой задачи часто используются витаминные составы, лекарственные препараты и комплексная терапия
Что рекомендуют врачи
Когда онемение больших пальцев спровоцировано временными факторами, нужно их устранять. Нужно носить удобную обувь, которая не жмет. Если люди часто сталкиваются с физическим и статическим давлением, нежелательно пренебрегать отдыхом, чаще нужно расслабляться, время от времени выполнять массажные процедуры, нужно принимать контрастный душ, в достаточных количествах выполнять спортивные упражнения.
Нужно отказаться от кофе, спиртного, сигарет, учитывать, чтобы в рационе присутствовали витамины и минералы. Нужно вести правильный и здоровый образ жизни. Когда немеют большие пальцы их-за патологических процессов, без консультации врача не обойтись. С подобными жалобами нужно обращаться к врачу, который при осмотре и диагностике перенаправит пациента к врачу:
- Невропатолог.
- Эндокринолог.
- Травматолог.
- Хирург.
После определенного диагноза специалист назначает комплексную терапию, которая подразумевает лечение главной болезни, вызывающей онемение. Проблему удастся решить посредством симптоматического лечения.
Лечение в домашних условиях
- Лавровая настойка. Две-три столовых ложки мятых лавровых листьев залить 200 г спирта или водки. Пусть настоится 2-3 дня. Втирать в больное место.
- Медово-мучной компресс. Смешать 100 г мёда и столько же муки. Лепёшку приложить к больному месту и зафиксировать, можно укутаться и оставить на всю ночь;
- Лечебные ванны с морской солью или отварами (подойдут кора дуба, каштан и корни аира). Ванна должна быть не горячей, а теплой, и лежать, пока комфортно;
- Больное место можно растирать пихтовым маслом, натуральной мятой или настойкой валерианы.
В острой стадии заболевания нельзя делать массажи и накладывать согревающие компрессы. Возможно, на короткое время боль отступит, но сильное тепло усилит воспалительный процесс. Наоборот, в данной ситуации поможет холод: ледяные компрессы, грелки со льдом или охлажденное полотенце.
Способы лечения
Лечение защемления нужно организовать правильно. Для устранения симптомов используются комплексные методы. Комплекс мер подразумевает употребление лекарств, проведение физиотерапии, ЛФК, оказывается тепловое воздействие на проблемный участок.

До похода к врачу можно прогреть место защемления горчичником или мазью. Не исключается употребление обезболивающих средств. Чтобы определить причину заболевания, нужно определить больной участок через оборудование для МРТ или рентгена. Часто лечение подразумевает соблюдение постельного режима.
Что делать, если у пациентов развиваются проблемы с ЖКТ? НПВС противопоказаны при язвах, расстройствах печени потому, что есть вероятность возникновения обострений. В данной ситуации употребляются инъекционные противовоспалительные средства. Эти препарату вкалываются внутримышечно на протяжении 3 дней, позволяют получить быстрый результат в лечение пережатого нерва.
Средства на основе НПВС употребляются одновременно с таблетками и уколами для борьбы с защемлением нерва в ноге. Пациенты наносят лекарства на больное место, через 30 минут симптомы исчезают, можно двигаться активно. Нежелательно пользоваться местными средствами дольше недели. Получить консультацию у специалиста необходимо, если применение мазей планируется продлить.
Когда защемление нерва в ноге вызывает новообразование или грыжа, нужно проводить операцию. Хирург устраняет поврежденный фрагмент позвонка, снимает давление с нерва. Через 2-4 недели после такой процедуры пациенту нужно вернуться к прежней жизни. Продолжительность реабилитации обуславливается степенью сложности болезни или требованиями к хирургической процедуре.
Лечение воспалительных заболеваний
Симптомы инфекционных невритов седалищного, большеберцового, бедренного и коленного нервов можно снять с помощью приема антибактериальных препаратов. Дополнительно назначается лечение нестероидными, противовоспалительными, противовирусными средствами, миорелаксантами, витаминотерапией.
Если симптомы невралгии вызваны расширением кровеносных сосудов, ишемией, тромбофлебитом, назначают лечение сосудорасширяющими препаратами. При травмах конечность фиксируют, если необходимо накладывают гипсовую или тугую повязку. Больному показан постельный режим, спать нужно на жестком матраце. Чтобы снять боль, отечность конечность следует лечить мазями и гелями, содержащими анестетики, прописывают также диуретики.
После снятия острых симптомов пациенты проходят лечение физиотерапевтическими процедурами: массаж, электрофорез, ЛФК, УВЧ, электромиостимуляция, мануальная терапия. При тоннельном синдроме вводят лекарственные средства непосредственно в пораженный канал.
Когда лечение медикаментами, проведение физиотерапевтических процедур не помогает снять боль, состояние больного ухудшается, проводят хирургическое вмешательство. Таким образом выполняют декомпрессию защемленного бедренного или большеберцового нерва. При необратимых процессах в нервных волокнах нейрохирург выполняет сшивание или пластику тканей. Лечить хирургическим путем необходимо разрыв мениска в колене, переломы со смещением, грыжи позвоночного столба.
Воспаление седалищного, бедренного, большеберцового и малоберцового нерва у молодых людей хорошо поддается терапии, лечение имеет положительные прогнозы. У пациентов пожилого возраста, страдающих сахарным диабетом, заболевание носит прогрессирующий характер, возможно развитие паралича мышечных тканей, деформации суставов стопы.
https://youtube.com/watch?v=tbi1K2_q3Rc
Диагностика
Чтобы определить характер болей и установить причину их появления, необходимо знать, к какому врачу обратиться. Установить диагноз сможет невропатолог. Он же займется лечением возникшей проблемы.
Для начала доктор назначит обследование — рентгенографию спины. На полученном снимке видна причина болевых ощущений.
Если же рентгенография не дает полной картины заболевания, назначают магнитно-резонансную или компьютерную томографию. Нередко этот вид диагностики выявляет опухоль, которая и провоцирует болезненность в ноге.
Только на основе диагноза доктор прописывает пациенту лечение. Часто невролог дает направление к мануальному терапевту, назначает курс физиотерапии.
Болезни ног из-за нервов
Ответ на вопрос, могут ли ноги сильно болеть на нервной почве, однозначный – могут. Более того, нижние конечности чаще всего поэтому и болят. Дело в том, что когда человек волнуется, это «ощущают» все его органы. Прежде всего, реагируют сосуды (расширяясь или сужаясь), в том числе сосуды головного мозга. Если человек очень часто испытывает эмоциональные потрясения, на этой почве у него может развиться артрит. Ведь мозг моментально передает сигнал о проблеме посредством нервов всем органам и тканям, а значит мышцам и суставам. По этой же причине сужаются сосуды, и к органам (в данном случае, к нижним конечностям) поступает уже меньше нужных питательных веществ, кислорода.
Так развиваются такие недуги, как тромбофлебит, варикоз и атеросклероз. Все они характеризуются тем, что нижние конечности очень сильно болят (особенно сильно ноги болят после физических нагрузок), отекают, сосуды видоизменяются и деформируются. Лечение ног в этой ситуации необходимо начать как можно раньше. Если болит нога, стоит поскорее обратиться к специалисту. Именно врач поставит правильный диагноз и назначит лечение. Анатомия человека свидетельствует, что нервное сообщение тазобедренного сустава происходит при помощи нервов надкостницы, бедренного, седалищного, запирательного, верхнего ягодичного, нижнего ягодичного, срамного нервов. В ней также задействованы околосуставные сосуды и нервы.
Такие болезни, как артрит и артроз, при которых очень сильно болят суставы, развиваются тоже на эмоциональной почве. На начальных этапах этих заболеваний пациенты отмечают, что суставы болят в основном после физических нагрузок, но когда болезнь прогрессирует, пораженный сустав болит и в состоянии покоя, реагирует на перемену погоды. Лечение больного сустава, как правило, длительное, и также требует комплексного подхода, профессиональной помощи.
Наряду с этим позаботиться о профилактике болезней нижних конечностей можно и самостоятельно.
| Советы | Профилактика |
| Необходимо повысить физическую активность. | Ежедневно делать зарядку, заниматься гимнастикой, йогой (особенно полезно для ног делать перевернутые асаны). |
| Сбалансировано питаться. | Употреблять свежие овощи и фрукты, мясо, рыбу, кисломолочные продукты, злаки. Отказаться от вредной пищи. |
| Вести здоровый образ жизни. | Как показывает практика, алкоголь и табакокурение негативно отражаются на всех системах и органах человека. |
| Поменьше нервничать. | Делать все возможное, чтобы находиться в состоянии душевного равновесия и гармонии. |
Диагностика
Диагностикой заболеваний, сопровождающихся болью в пальцах ног, занимаются травматологи-ортопеды. При необходимости к обследованию привлекают ревматологов, хирургов, дерматологов, других специалистов. План обследования включает:
- Опрос. Врач выясняет время и обстоятельства появления болевых ощущений и других признаков, устанавливает связь болей с внешними обстоятельствами, изучает историю жизни, семейный анамнез.
- Физикальное обследование. В ходе осмотра специалист оценивает внешний вид ступни и пальцев, определяет наличие деформаций, отека, местной гипертермии, нарушений цвета кожных покровов. Исследует объем движений, чувствительность, пульсацию артерий.
- Рентгенография пальцев стопы. Визуализирует вывихи, переломы, участки перестройки или разрушения костей и суставов, дегенеративные и воспалительные изменения.
- Дерматоскопия. Осуществляется для дифференцировки стержневой мозоли и онихогрифоза от других заболеваний, исключения микотической или вирусной природы поражения. По показаниям дополняется другими дерматологическими методиками.
- УЗИ. Проводится при заболеваниях сосудов. Дуплексное сканирование и УЗДГ позволяют изучить состояние и проходимость артерий, скорость тока крови.
- Лабораторные исследования . Рекомендованы для подтверждения воспалительных процессов, обнаружения маркеров ревматических болезней, исследования флоры.
Осмотр травматолога-ортопеда