Ингаляции при сухом кашле небулайзером (виды и разновидности)
Содержание:
- Домашние рецепты для паровой ингаляции при кашле
- Какой прибор выбрать
- Какие ингаляции лучше делать при сухом кашле?
- Фармакологические препараты для ингаляций небулайзером от кашля
- Правила проведения
- Народные методики
- Ингаляции при сухом кашле в домашних условиях: правила проведения
- Показания и противопоказания
- Ингаляции физраствором при насморке
- Разновидности ингаляций
- Ингаляции при сухом кашле дома
- Подведение итогов
Домашние рецепты для паровой ингаляции при кашле
Если нет ни небулайзера, ни желания его покупать, можно сделать «по-старинке». Паровая ингаляция (аналогично — подышать над отварной картошкой): раствор заваривается в глубокой посуде, а больной просто вдыхает исходящий пар. Многие из перечисленных ниже компонентов входят в состав или являются основным компонентом медицинских препаратов.
- Ромашка от насморка. На один стакан заварите 1-2 столовых ложки ромашки. Передозировки не будет. Просто размешиваем в воде и дышим. То же самое можно проделать с корой дуба, сосной или можжевельником, а можно даже смешать ингредиенты.
- Ингаляции эвкалипта при сухом кашле. На один стакан заваривается столовая ложка листьев австралийского растения и ложка календулы. Перед началом ингаляции раствор настаивается около пяти минут.
- От бактериального кашля хорошим средством будет тимьян. Пропорцию можете подобрать сами.
Какой прибор выбрать
Существуют всего две большие группы таких аппаратов:
- паровые ингаляторы;
- небулайзеры, подразделяющиеся на компрессорные, ультразвуковые, электронно-сетчатые.
Если из названия первых понятно, что лечение в этом случае проводится паром с довольно крупными частичками воды, то вторые превращают лекарственный раствор в качественный мелкодисперсный аэрозоль. Паровой ингалятор для детей от кашля и насморка избавит только при простудных заболеваниях. Небулайзеры, напротив, способны обеспечить требуемый эффект даже при патологиях нижних дыхательных путей и при аллергии.
Чтобы выбрать необходимый прибор и не пожалеть о покупке, лучше сначала хорошо разобраться в их видах, преимуществах и недостатках. Изучение рейтинга ингаляторов поможет сориентироваться в списке самых достойных претендентов, найти оптимальный для себя вариант.
Паровые ингаляторы
Примеры: Bremed BD7100, B.Well WN-118, Gezatone 105S.
Принцип работы этих устройств ничем не отличается от действия привычных с детства процедур, проводимых над кастрюлей с горячей водой, под полотенцем. Вдыхаемые пары лекарственных средств разжижают мокроту, а значит, облегчают отхаркивание. Для взрослых такие ингаляторы вполне подходят, но высокая температура пара может нанести ощутимый вред дыхательным путям ребенка, попутно сделав кашель более сильным.
Самым существенным минусом паровых ингаляторов является низкая концентрация полезных веществ, а это не позволяет добиться необходимого лечебного эффекта. Действенны при процедуре только те лекарственные препараты, что имеют точку кипения менее 100°C, — эфирные масла. Еще один недостаток — невозможность применения их при высокой температуре тела. Паровые ингаляторы образуют аэрозоль, частицы которого довольно велики (от 5 до 10 микрон). Это не позволяет им достигать нижних отделов дыхательных путей — альвеол, бронхов, трахеи.
Компрессорные небулайзеры
Примеры: B.Well WN-115K, B.Well WN-117, OMRON CompAir NE-C28.
Прибор состоит из компрессора и камеры с препаратом, они соединены воздуховодом. Первый производит мощный поток сжатого воздуха, который, достигая отсека с лечебным средством, разбивает его состав на мельчайшие частицы. Это позволяет вдыхать с пользой даже пары лекарственных трав.
Такой вид ингалятора — универсальный небулайзер для детей от кашля и насморка, поэтому их можно увидеть в различных медицинских учреждениях. Особенно часто встречаются аппараты Омрон. Отличает их громкий звук, «всеядность» разнообразных составов, использование маски, одинаково подходящей для детей и взрослых. К тому же компрессорные небулайзеры дешевле остальных видов ингаляторов.
Ультразвуковые небулайзеры
Примеры: B.Well WN-119U, LD-250U, Omron NE-U17.
В этом типе ингалятора рабочим инструментом выступает ультразвуковое устройство — металлическая пластина-излучатель. Вибрируя, она разбивает препарат на мелкие частицы (менее 5 микрон), обеспечивает быстрое их проникновение в самые нижние отделы бронхов, а значит, повышает эффективность лекарственного средства.
Приборы отличает высокая производительность. Они компактны и бесшумны, работают от батареек, поэтому их легко брать в дорогу. Детские ультразвуковые ингаляторы от кашля и насморка хороши тем, что можно не пользоваться масками или насадками, приобретаемыми отдельно. Достаточно поставить их у кровати, чтобы эффект был обеспечен. Но лечебное воздействие при таком способе несколько снизится. Минус — невозможность применения в этих небулайзерах антибиотиков, гормонов, муколитиков из-за их разрушения.
Электронно-сетчатые mesh-небулайзеры
Примеры: B.Well WN-114, LD-207U, A&D UN-233.
В относительно новом виде ингаляторов, являющихся разновидностью ультразвуковых устройств, эффект достигается благодаря мелкосетчатой мембране. Она, вибрируя, распыляет лечебные препараты, но не разрушает их структуру. Такая особенность позволяет проводить ингаляции антибактериальными, гормональными и муколитическими средствами. Среди достоинств — точный расчет лекарства, поэтому можно не бояться передозировки.
Такой ингалятор для грудничков от кашля выпускается в виде привлекательных игрушек, а бесшумная работа позволяет превратить лечение в занимательную игру. Минус один, но он большой, — это высокая цена. Несмотря на это, срок его службы велик, поэтому прибор обязательно окупится. Необходимо учесть, что при ингаляциях настоями или отварами рекомендуется крайне тщательно фильтровать эти жидкости или отказаться от них совсем.
Какие ингаляции лучше делать при сухом кашле?
Ингаляции, направленные на лечение сухого кашля могут быть разными по типу воздействия на работу бронхов и легких в целом. Наиболее эффективными считаются паровые, масляные и тепловлажные ингаляционные процедуры. Их можно проводить с помощью небулайзера или парового ингалятора.
Рассмотрим более подробно, какие ингаляции лучше всего делать при наличии сухого кашля:
- Масляные. В контейнер ингалятора заправляется эфирное масло лекарственного растения, которое под воздействием температуры устройства, преобразуется в лечебные пары, увлажняющие слизистую оболочку трахеи и бронхов. Лучше всего использовать масляной экстракт шиповника, облепихи или эвкалипта. Такая ингаляция конечно же не может выступать самостоятельным лекарством от болезни легких, но способна сделать кашель более мягким и снизить болевой эффект. Перед заправкой масла в небулайзер рекомендуется подогреть его до температуры 38 градусов по Цельсию.
- Тепловлажные. Для получения ингалирования данного типа, следует заправить в паровой ингалятор от 3 до 5 мл лекарственного отвара из трав ромашки, шалфея, зверобоя, подорожника или тысячелистника. Такая основа для ингаляции обязательно должна быть концентрированной. Для этого требуется отварить на протяжении 15 минут 30 грамм лекарственной травы в 0,5 литра воды. Тепловлажные ингаляции эффективны тем, что активные компоненты целебных растений снимают воспаление в легких, расширяют сосуды в бронхах, усиливают отток мокроты. Это комплексное взаимодействие гарантирует быстрое выздоровление пациента и смену сухого кашля на более продуктивный с сильным отхаркивающим эффектом.
- Паровые. Это кратковременный вид ингаляций, который предусматривает нагревание лекарственного средства в контейнере парового ингалятора до того состояния, пока медикамент не преобразуется в аэрозольное облако, а его лечебные вещества не станут достаточно летучими для их транспортировки в бронхиальное дерево. Такая ингаляция длится не более, чем 3-5 минут, а продолжительность лечения от 5 до 7 дней. Для паровой ингаляции может быть использован любой лекарственный раствор, обладающий антибактериальными, противовоспалительными или противоаллергическими свойствами.
Тип ингаляции, необходимой для лечения у пациента сухого кашля, определяется исключительно лечащим врачом пульмонологом на основании информационных данных о клинической картине развития болезни, динамики к выздоровлению и общего самочувствия больного. После получения рекомендаций и назначения медикамента пациент может проводить ингалирование в домашних условиях.
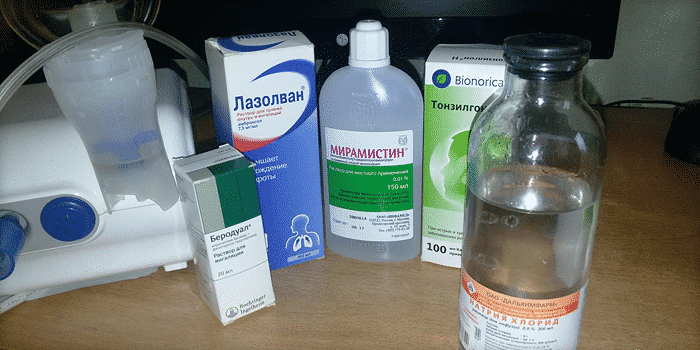
Фармакологические препараты для ингаляций небулайзером от кашля
Для вдыхания с помощью небулайзера используются следующие группы препаратов, применяемых при бронхолегочных патологиях, сопровождающихся кашлем:
- Бронхолитические средства (Беродуал, Беротек, Сальгим, Атровент). Применяются при обструктивных патологиях легких и бронхов, а также для подавления приступов удушья при бронхиальной астме. Препараты оказывают непосредственное воздействие на сократительную способность бронхов, облегчая доступ кислорода в дыхательные пути.
- Лекарственные средства разжижающего мокроту и отхаркивающего действия (Флуимуцил, Ацц, Лазолван, Амбробене, Синупрет, Пертуссин). Лекарства из данной фармакологической группы специалисты-пульмонологи назначают при влажном кашле, сопровождающемся выработкой большого количества слизи в бронхах. Эти препараты способны воздействовать на молекулярную структуру бронхо-легочного секрета, понижая его вязкость и способствуя его выведению из бронхов, облегчая дыхание и освобождая воздуховодные пути.
- Препараты для увлажнения слизистой (изотонический раствор хлорида натрия, Нарзан, Боржоми). Помогают облегчению раздраженного состояния дыхательных путей и слизистых, способствуют более быстрому выведению мокроты и очищению дыхательных путей от скопившейся слизи. Перед использованием минеральных воды газы предварительно удаляют.
- Противовоспалительные лекарственные средства (Ротокан, Тонзилгон Н, настои и отвары ромашки, эвкалипта, календулы, тысячелистника, спиртовые настойки календулы, прополиса, мяты, эвкалипта, Малавит). Данные лекарственные средства назначают при воспалительных заболеваниях верхних дыхательных путей. Они помогают купировать воспалительный процесс, происходящий в легких, бронхах и носоглотке, существенно снижают болевой синдром, помогают уменьшению отечности. Обладают сильным антисептическим эффектом, устраняю патогенные микроорганизмы.
Обратите внимание! Фитопрепараты оказывают дополнительное иммуностимулирующее и сосудосуживающее действия, облегчая носовое дыхание благодаря высокой концентрации эфирных масел, но их нельзя использовать больным, страдающим астмой и предрасположенным к аллергическим реакциям
- Антигистаминные и глюкокортикостероидные средства (Пульмикорт, Дексаметазон, Кромогексал). Назначаются исключительно врачом-специалистом. И используют при острых и хронических патологиях дыхательных путей. Обладают противокашлевым, противовоспалительным и противоаллегическим действиями. Эти препараты содержат высокоэффективные агрессивные гормональные компоненты, поэтому их редко назначают детям, а также беременным и кормящим женщинам.
- Противомикробные и антибиотические препараты (Флуимуцил-антибиотик, Фурациллин, Диоксидин, Гентамицин, Мирамистин). Воздействуют на непосредственную причину проблемы — патогенный микроорганизм, спровоцировавший бронхолегочное заболевание. Обладают сильным антисептическим эффектом, очищают полости дыхательных путей от вредных веществ. Оказывают противовоспалительный эффект, помогают уменьшению отечности, спровоцированной патологией.
Флуимуцил-антибиотик выгодно отличается от остальных для лечения кашля, так как способен выполнять как отхаркивающее действие, так и подавлять активность большинства известных бактерий, вызывающих болезни дыхательных путей.
- Иммуностимуляторы (, Деринат). Способствуют укреплению и восстановлению естественных защитных сил организма. Помогают иммунным клеткам бороться с инфекцией, вызвавшей болезнь, самостоятельно. Способствуют эффективному лечению и профилактике простудных заболеваний любой этиологии.
- Сосудосуживающие средства (Адреналин, Нафтизин). Применяются для снижения отечности, вызванной воспалительным процессом и повышением проницаемости сосудов. Чаще всего назначаются врачами-отоларингологами при стенозах гортани, ларингитах, ларинготрахеитах.
- Противокашлевые средства (Лидокаин, Туссамаг). Используются при навязчивом сухом кашле, болезненно отдающемся за грудиной. Оказывают обезболивающее действие, подавляя активность бронхов и значительно уменьшая степень раздражения.
Применение любого из лекарственных средств должно быть согласовано с лечащим врачом и производиться строго по инструкции, указанной в аннотации к фармакологическому препарату.
Правила проведения
Для получения терапевтического эффекта от подобной терапии рекомендовано научиться правильно проводить манипуляцию. При этом следует придерживаться определенных рекомендаций:
- во время прохождения манипуляции и в течение часа после нее нельзя вести беседы;
- за полчаса до и после сеанса нельзя принимать еду, а также пить;
- при проведении сеанса с небулайзером следует отслеживать уровень жидкости в резервуаре;
- пациенту рекомендовано сохранять ровное стоячее или сидячее положение, дыхание должно быть свободным. Во время осуществления манипуляции дышать необходимо медленно, глубоко, чтобы медикамент попал в бронхи. Вдыхаемый воздух задерживается на несколько секунд в организме, затем постепенно выдыхается;
- взрослым полагается дышать парами не дольше четверти часа, детям – от пяти до семи минут;
- лечебная манипуляция проводится дважды в течение суток;
- по завершении манипуляции воспрещается покидать помещение;
- заняться приготовлением раствора следует непосредственно перед прохождением манипуляции;
- если в контейнере по окончании сеанса есть остатки медикамента, то его следует устранить;
- нельзя курить после манипуляции;
- после процедуры рекомендовано прополоскать ротовую полость и умыть лицо;
- при выполнении ингаляции необходимо открыть рот и сомкнуть веки;
- после проведения сеанса небулайзерной терапии, емкость и маску следует вымыть и хорошо просушить.
Приготовление раствора
Важным моментом, влияющим на эффективность ингаляции, является правильное приготовление состава. Это следует делать, не отступая от рекомендаций доктора. Это позволит достичь необходимого эффекта.
Раствор для парового сеанса готовят, строго придерживаясь рецепта. То же самое касается и процедур с небулайзером. Разводить любые медикаменты для манипуляции нужно в физиологическом растворе, заливая его в аппарат посредством стерильного шприца.
Особенности выполнения процедуры
Правильное проведение паровой манипуляции включает в себя и соблюдение техники вдыхания его испарений.
При проведении паровой процедуры требуется соблюдать расстояние от лица до раствора не менее тридцати сантиметров. Голову с плечами необходимо накрыть махровой простынкой или полотенчиком. Эта мера способствует созданию среды, в которой целебные пары будут распределяться с необходимой для получения нужного эффекта равномерностью.
Желательно, чтобы болеющий задерживал дыхание после вдоха не пару секунд. Это усилит действенность процедуры. Дышать в ходе ингаляционной манипуляции можно как ртом, так и носом. При терапии сухого кашля, сопровождаемого насморком, предпочтение отдается носовому дыханию, а при больном горле — ротовому.
Техника выполнения паровой манипуляции такова:
- Приготовленный раствор переливают в посудину (кастрюльку или чайник, желательно эмалированный). Специалисты рекомендуют, чтобы она в диаметре была не меньше 30-35 сантиметров (такой же будет и площадь испарения). Так, частицы паров начнут испаряться с поверхности в наиболее подходящем количестве.
- Затем посудину с раствором устанавливают на ровной поверхности. Это нужно, чтобы не допустить ее наклона и уменьшения поверхности для испарений, и для профилактики травматизма при проведении сеанса.
- Болеющий склоняется над емкостью, накрывается махровым покрывалом и дышит парами.
Инструкция, описывающая особенности применения небулайзера для ингаляций, отличается простотой. Для проведения манипуляции вещество (смесь) заливают в специальный прибор, где компрессором оно перерабатывается в спрей, который болеющий вдыхает, применяя специальную маску. Это обеспечивает попадание целебного спрея в систему дыхательных путей. При этом пациент не ощущает дискомфорта.
https://youtube.com/watch?v=D69MsHNVDJw
Последовательность ингаляционной процедуры с использованием небулайзера:
- Вымыть ладони, собрать приспособление.
- Подогретое до необходимого температурного режима вещество следует залить в контейнер аппарата.
- Хорошо закрыть небулайзер.
- Надеть маску (или воспользоваться мундштуком).
- Подключить к агрегату компрессор.
- Включить компрессор, подышать в течение положенного времени медикаментозным средством.
- По окончании манипуляции выключить компрессор, отсоединив его от аппарата.
- Вымыть приспособление содовым раствором.
Народные методики
Для эффективной борьбы с сухим кашлем допускается делать ингаляции и без небулайзеров, хотя данные аппараты – удобный продукт медицинских технологий – значительно облегчают проведение необходимых процедур. Нетрадиционная медицина разработала объемный список рецептов, помогающих добиться значительных результатов без особых затрат или специальных умений.
Самый простой вариант такого лечения – дышать паром, поднимающимся над кастрюлей с вареным картофелем или растворенное содой, что поможет смягчить горло, сделать менее вязкой и быстро вывести мокроту.
Для лечебных процедур следует использовать лекарственные растения, такие как:
-
зверобой;
-
лекарственная ромашка;
-
мать-и-мачеха;
-
перечная мята;
-
шалфей;
-
эвкалипт.
Перечисленные «ингредиенты» полезны тем, что оказывают на органы дыхательной системы антисептическое, противовоспалительное и отхаркивающее воздействие. Для максимального эффекта используется процедура со следующим настоем из лекарственного растительного сбора:
-
Взять растения (по 10 гр.) и залить кипятком (350 мл) в широкой, не слишком глубокой миске, после чего подождать, пока вода остынет до 60 °C.
-
Наклониться над емкостью, накрыв голову полотенцем, и дышать полезными парами – делать вдохи ртом и выдохи носом, через несколько минут – вдыхать носом и выдыхать ртом.
-
Продолжать процедуру не более 20 минут, по окончании ингаляций в течение 1 часа не выходить на улицу, ничего не есть и не курить.
Раздумывая, с чем сделать ингаляцию при сухом кашле и как заставить маленького (1–3 лет) ребенка делать необходимую процедуру, стоит обратить внимание на следующий метод: не использовать небулайзер или кастрюлю с паром, а добавить эфирное масло в ванну при купании. Так эффект будет достигаться быстро и безопасно, а пациент даже не поймет, что его лечили
Вдыхание паров отваров лекарственных трав используется для прогрева бронхов, обеззараживания ротовой полости и носоглотки, избавления от воспаления и боли в горле. Делать эффект еще более значительным и продолжительным помогают такие средства, как эфирные масла (ментоловое, облепиховое, пихтовое, сосновое или эвкалиптовое), добавленные в отвар или используемые самостоятельно. Чтобы пары не были слишком «агрессивными», масляный компонент следует разбавить подогретой до 60 °C водой (2–3 капли на 350 мл).
Определенной популярностью в домашнем лечении сухого кашля пользуются процедуры ингаляции с медом, средством, положительные качества которого, в деле лечения различных заболеваний, ни для кого не является секретом.
Делать настой нужно так:
-
Взять натуральный пчелиный мед (25 гр.) и развести его в кипятке (350 мл), тщательно размешивая до равномерного растворения.
-
Дышать медовым паром в течение 10–15 минут, чередуя 3 минуты вдыхания ртом и выдыхания носом со следующими тремя минутами противоположного действия.
-
Как вариант можно 10–15 минут втягивать носом пар над чайником, в котором липовый мед растворен в воде в пропорции 1:3 и доведен до кипения.
Щелочными ингаляциями при сухом кашле можно воспользоваться для лечения поражения гортани, заложенности носа и боли в горле, причем как с небулайзером, так и без него. Эффективным подогретый лекарственный раствор с содой делает то, что он безопасен для детей и беременных женщин, не провоцирует аллергическую реакцию.
Настой необходимо делать следующим образом:
-
Взять соду (45 гр.), высыпать ее в заварочный чайник и залить кипятком (950 мл), после чего оставить, накрыв полотенцем для растворения, до тех пор, пока раствор не остынет до 60 °C (для взрослых, детям будет достаточно 30 °C).
-
Надеть на «носик» чайника широкую бумажную воронку и использовать ее для вдыхания паров растворенной соды.
-
Завершить процедуру с содой взрослым следует через 10 минут, для детей до 13 лет будет достаточно использовать пар не более 3-5 минут.
Делать эффект от лечения ингаляциями с содой более сильным помогают некоторые другие продукты. Например, можно использовать:
-
чеснок (2–3 головки на 700 мл кипятка, после закипания добавить 1 ч. л. соды);
-
морскую соль (по 15 гр. соли с содой на 950 мл кипятка);
-
йод (2–3 капли на 10 гр. соды и 1 литр кипятка).
Противопоказания к подобным методикам воздействия на кашель сухой разновидности являются такими же, как и при использовании небулайзера: высокая температура, проблемы со свертываемостью крови и некоторые заболевания.
Важное условие: какие бы виды средств для ингаляций ни применялись, при лечении детей в возрасте до 7 лет следует пригласить врача
Ингаляции при сухом кашле в домашних условиях: правила проведения
Ингаляции для лечения сухого кашля вполне реально проводить в домашних условиях, в некоторых случаях на это даже не требуется получать разрешения врача. Для достижения желаемого терапевтического эффекта нужно строго соблюдать правила проведения процедуры:
- за 30 минут до начала и в течение получаса после окончания ингаляции запрещено употреблять пищу и пить воду, напитки;
- больной должен располагаться перед прибором в положении стоя или сидя, спина – выпрямлена;
- во время процедуры категорически нельзя разговаривать, дети не должны кричать, плакать;
- раствор с лекарственным препаратом готовится непосредственно перед применением;
- если после манипуляции раствор остался, то его нужно вылить – повторное использование запрещено;
- после манипуляции в течение часа нельзя курить;
- процедуру проводят не менее 3-х раз в день.
Взрослые больные должны дышать паром 7-15 минут, в детском возрасте достаточно 5-7 минут на проведение процедуры. Сразу после окончания ингаляции следует промыть прибор, очистив контейнер для лекарственного раствора и маску. Делается это под проточной водой, затем детали просушиваются на воздухе.
Особенности паровых
Паровые ингаляции – самые простые в плане выполнения, можно обойтись даже без приобретения специфического оборудования. Но этот вид манипуляций отличается некоторыми особенностями:
- получить выраженный терапевтический эффект не получится, процедура будет приносить только временное облегчение больному;
- частицы лекарственного вещества в пару большие, они оседают в верхних отделах дыхательных путей и помогают при заболеваниях носоглотки;
- в детском возрасте паровые манипуляции могут представлять опасность – тяжело точно контролировать температуру пара, что может привести к ожогу.
Паровые ингаляции не проводятся с использованием лекарственных препаратов, они подходят только для лечения лекарственными травами, пищевой содой, настойками. Такие ограничения связаны с разрушением активно действующих веществ химического происхождения под воздействием пара и высоких температур.
Какой небулайзер выбрать
Небулайзеры представлены на рынке тремя видами:
- Ультразвуковые. Работают практически бесшумно, отличаются компактными размерами, подходят для проведения ингаляций в полулежачем состоянии. Недостаток приборов такого типа – они не используются для проведения процедур с применением антибактериальных и гормональных препаратов: частицы активнодействующих веществ под влиянием ультразвука теряют свои лечебные свойства.
- Компрессорные. Считаются «золотым стандартом» в лечении бронхолегочных заболеваний. Частицы медикаментов способны проникать в нижние отделы дыхательных путей, поэтому ингаляции с таким небулайзером незаменимы при терапии пневмонии, бронхиальной астмы и бронхите. Недостаток компрессорного оборудования – высокий уровень шума во время работы.
- МЕШ-небулайзер. Отличается способностью разбивать лечебный раствор на молекулы, пар достигает любого очага воспаления. Работают такие приборы по принципу компрессорных, но издают мало шума и имеют высокую цену.
Для лечения сухого кашля у взрослого можно воспользоваться любым типом ингалятора, в детском возрасте стоит отдать предпочтение модели, которая издает минимум шума.
Всегда ли можно ингалироваться
Ингалироваться можно не всегда, существует ряд противопоказаний к процедуре:
- повышенная температура тела, даже если перед манипуляцией ее удается нормализовать с помощью медикаментов;
- ранее диагностированные заболевания сердечно-сосудистой системы;
- текущий воспалительный процесс острой формы с присутствием гноя в очаге;
- регулярные кровотечения из носа;
- периодическое повышение артериального давления или подтвержденная гипертония;
- туберкулез или эмфизема легких в анамнезе.
Если планируется проводить ингаляции при сухом кашле маленьким детям, то даже при отсутствии перечисленных противопоказаний нужно получить разрешение на такую терапию у педиатра.
Возможные осложнения
Осложнения во время проведения ингаляции и после процедуры фиксируются крайне редко, но возможно:
- спонтанное повышение температуры тела непосредственно во время манипуляции или сразу после нее;
- непереносимость, чрезмерная чувствительность к определенным лекарственным препаратам и эфирным маслам;
- обострение дерматологических заболеваний с появлением симптомов на лице;
- увеличение лимфатических узлов.
Появление хотя бы одного из признаков осложнений нужно отказаться от дальнейшего проведения ингаляционной процедуры и обратиться за квалифицированной медицинской помощью.
Показания и противопоказания
Перед началом лечения, врач должен убедиться, что у больного нет противопоказаний к использованию ингаляций. Есть перечень заболеваний сердца и легких, при которых такой способ лечения запрещен
С осторожностью нужно назначать ингаляции аллергикам. Даже минимальное количество аллергена в составе может вызвать тяжелую аллергическую реакцию
Состояния и заболевания, при которых следует воздержаться от любых видов ингаляций:
- повышенная температура тела;
- кровотечения в легких;
- перенесенные инсульты и инфаркты;
- церебральный атеросклероз;
- беременность (с ограничениями)
Если нет противопоказаний, доктор может назначить ингаляции при следующих заболеваниях:
- Бронхиальная астма;
- ОРВИ;
- туберкулез легких;
- синуситы и гаймориты;
- воспаление бронхов (бронхит);
- профилактика заболеваний в сезон простуд (ингаляции с иммуномодуляторами).
Что можно и что нельзя при беременности
В первом триместре беременности формируется плацента, которая защищает плод от токсических воздействий. Именно в этот период будущий ребенок наиболее уязвим. В первом триместре лучше воздержаться от любых лекарственных препаратов, особенно от антибиотиков Если же возникла такая необходимость, применять можно только разрешенные при беременности средства. Безопасные препараты для беременных:
- Минеральная вода.
- Физраствор.
- Раствор соды.
- Отвар из трав (чабрец, цветки липы, подорожник, алтей, эвкалипт).
- Вода с медом.
- Отварной картофель.
Из этого списка можно заливать в небулайзер только физраствор, минералку и соду. Остальные средства применяют, как классические паровые ингаляции. Физраствор нужен для увлажнения слизистой носа и облегчения заложенности, характерной для беременных женщин. С кашлем хорошо борется щелочная минеральная вода, мёд, сода и настои трав.
Ингаляции физраствором при насморке
Лечение насморка вдыханием паров 0,9% натрия хлорида показано при хроническом воспалении, атрофических ринитах (истончение, сухость слизистой носа).
Раствор купирует признаки ринита и сухого кашля. При насморке ингаляции восстанавливают мукоцилиарный клиренс ─ защитные механизмы эпителия носовых ходов, противостоящие таким негативным факторам:
- внешней инфекции:
- аллергенам;
- влиянию неблагоприятной окружающей среды (производственные выбросы, выхлопные газы, пыль).
После процедуры устраняется сухость, раздражение, легко удаляются корочки, патологический экссудат, заживают мелкие трещины. Проходит такой признак, часто сопровождающий ОРВИ, как носовое капиллярное кровотечение.
Устранения насморка ингаляционным методом с применением физраствора ─ это щадящий способ. Терапевтический эффект наступает сразу же после сеанса и длиться несколько часов, в зависимости от диагноза и степени тяжести болезни.
Разновидности ингаляций

В зависимости от того, какое агрегатное состояние у вдыхаемого вещества, будет зависеть вид ингаляции. Существуют такие виды:
Паровые. Полезные вещества вводятся в организм с помощью вдыхаемого пара. Не достаточно воды в ином агрегатном состоянии, это должны быть вещества, которые помогают ускорить процесс лечения. Чаще всего используются различные травяные настои, эфирные масла, соли
Прежде, чем вдыхать раствор, его предварительно нагревают, поэтому важно выбирать такие вещества, которые при повышении температуры сохраняют как можно больше полезных свойств.
Аэрозольные. Принцип действия такой же, как и у всех ингаляций, но лекарственный раствор имеет форму крошечных капель, чем-то напоминающих туман
Чтобы преобразить обычную жидкость в аэрозоль необходимо использовать специальные аппараты, которые называются небулайзерами. Купить их можно практически в любой аптеке.
Порошковые. В этом случае лекарственный препарат имеет вид порошка, состоящего из очень мелких частиц. Чтобы они попали в организм и имели соответствующий эффект их вдыхают с помощью турбухалеров. Чаще всего такой способ лечения используют для бронхиальной астмы.
Ингаляции при сухом кашле дома
Проводить эту процедуру можно как старым проверенным способом, с помощью кастрюли с горячей водой, так и паровым ингалятором, который можно купить в аптеке. Некоторые пациенты для проведения этой процедуры используют заварочный чайник, на носик надевают конус из картона и таким образом происходит вдыхание лекарственных препаратов.
Чтобы не обжечься, ингаляции при сухом кашле в домашних условиях проводятся при температуре раствора не более 55оС. Если превысить этот температурный режим, могут быть негативные последствия. В первую очередь можно обжечь слизистые оболочки, что только усугубит течение болезни. Некоторые препараты под воздействием высоких температур могут терять свои полезные качества и человек просто не получит того результата, на который надеется.
С содой
Хороший результат можно получить, если проводить ингаляции с содой. Кроме того, что этот способ довольно эффективный, он простой в проведении и дешевый по сравнению со специальными лекарственными препаратами. Проводить процедуру можно паровым способом в домашних условиях или воспользоваться небулайзером.
Чтобы приготовить раствор понадобится использовать 1 чайную ложку на 1 литр воды. Полученный раствор некоторое время нужно прокипятить. Для лучшего результата можно добавлять лекарственные растения или эфирные масла, но обязательно нужно соблюдать дозировку.
При проведении содовых ингаляций требуется придерживаться некоторых правил. Проводить ингаляцию необходимо не ранее чем через 1,5 часа после приема пищи. Не используйте соду, если у пациента наблюдается индивидуальная непереносимость к этому составляющему. Также не стоит проводить ингаляции с содой при сухом кашле, если у человека высокая температура, это может усугубить общее состояние пациента. Запрещено делать содовые ингаляции, если в мокроте есть кровь или гнойные выделения.
С травами
Натуральные составляющие оказывают положительное влияние на организм в целом, а не только на область, где больше всего сконцентрированы бактерии. Ингаляции в домашних условиях при сухом кашле чаще всего включают в себя настои таких трав, как календула, шалфей, ромашка, эвкалипт, мята, малина, багульник. Все эти травы способны оказать противовоспалительное и антисептическое действие. Использовать можно и при влажном кашле.
Для лучшего эффекта допускается добавлять в настой немного меда, сок чеснока или эфирное масло. Но, с последними нужно быть крайне осторожными, ведь у некоторых пациентов есть аллергия на некоторые виды эфирных масел.
Рецепты для паровых ингаляций
Чтобы не навредить собственному организму, лучше не экспериментировать с составами для ингаляций, а воспользоваться годами проверенными рецептами. Дозировка и рекомендации по проведению паровых ингаляций дома:
- соляной раствор, 1 ч. л. соли, лучше использовать морскую, но подойдет и поваренная на 2 стакана воды;
- с медом, 1 ст. л. меда растворить в кипяченой, но не горячей воде;
- с содой, на 1 стакан кипяченой воды, температура должна быть не выше 90оС использовать 1 ч. л. соды;
- минеральная вода Боржоми, достаточно нагреть до 50оС и можно проводить ингаляцию;
- сухие травы, заваривают одним стаканом горячей воды и дают настояться около часа, если настой сильно остыл, необходимо смешивать его с кипятком;
- травы и эфирное масло, в настой добавляют 10 капель масла.
Подведение итогов
Ингаляции с небулайзером эффективны при многих заболеваниях, симптомами которых являются насморк, кашель, боль в горле. Если разумно их использовать, можно ускорить выздоровление. При правильно подобранном растворе, ингаляции станут хорошим подспорьем в лечении ОРВИ, бронхиальной астмы, насморка, кашля и других заболеваний. Доступность делает этот способ все более привлекательным. Небулайзер – необходимая вещь в семье, где проживают маленькие дети. Вдыхание лекарственных растворов гораздо быстрее, чем обычный прием сиропа, который дети не всегда любят.
Предыдущая
Препараты для ингаляцийКленил УДВ для ингаляций — инструкция по применению
Следующая
Препараты для ингаляцийЛазолван для ингаляций в небулайзере: инструкция по применению